Границы относительной тупости сердца при инфаркте

При определении границ относительной тупости сердца вначале устанавливают правую границу, затем левую, а потом верхнюю.
Для выявления правой границы относительной тупости сердца по правой срединно-ключичной линии устанавливают верхнюю границу абсолютной тупости печени (или нижнюю границу легкого), которая в норме находится в VI межреберье (рис. 39, а). После этого, поднявшись вверх до IV межреберья (чтобы уйти от печеночной тупости, маскирующей сердечную тупость), палец-плессиметр располагают параллельно искомой границе и передвигают по направлению к сердцу по IV межреберному промежутку (рис. 39, б). Изменение перкуторного звука от ясного легочного до притупленного укажет на достижение границы относительной тупости сердца. Необходимо заметить, что палец-плессиметр каждый раз следует передвигать на небольшое расстояние, чтобы не пропустить границы сердечной тупости. Первое появление притупления указывает на то, что внутренний край пальца перешагнул через границу и находится уже в пределах расположения сердца. Правую границу отмечают по наружному краю пальца, обращенному к ясному перкуторному звуку. Она образуется правым предсердием и в норме располагается в IV межреберье, на 1 —1,5 см выступая за пределы правого края грудины.
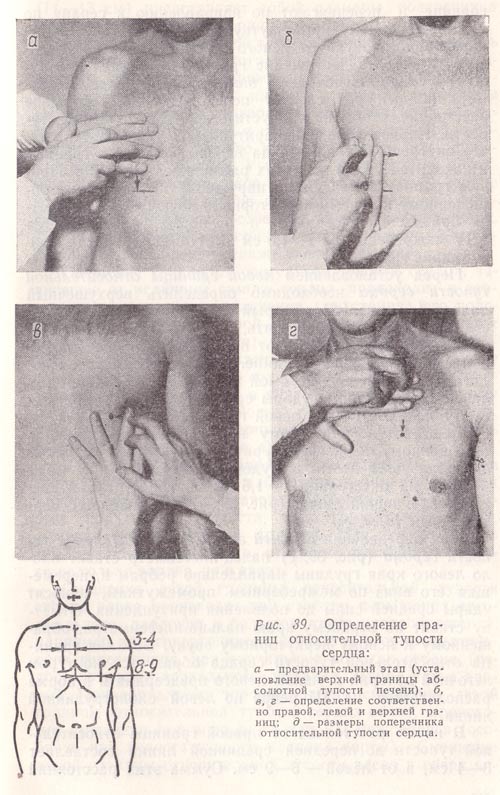
Рис. 39. Определение границ относительной тупости сердца:
а — предварительный этап (установление верхней границы абсолютной тупости печени);
б, в, г — определение соответственно правой, левой и верхней границ;
д — размеры поперечника относительной тупости сердца.
Перед установлением левой границы относительной тупости сердца необходимо определить верхушечный толчок (см. рис. 38), который служит ориентиром. Если его не удается обнаружить, перкуссию производят в V межреберье начиная от передней подмышечной линии в направлении к грудине. Палец-плессиметр располагают параллельно искомой границе и, перемещая его, наносят перкуторные удары средней силы до появления притупления. Отметку левой границы относительной тупости ставят по наружному краю пальца-плессиметра, обращенному к ясному перкуторному звуку. В норме она образуется левым желудочком, находится в V межреберье на расстоянии 1—1,5 см кнутри от левой срединно-ключичной линии (рис. 39, в) и совпадает с верхушечным толчком.
При определении верхней границы относительной тупости сердца (рис. 39, г) палец-плессиметр ставят около левого края грудины параллельно ребрам и, перемещая его вниз по межреберным промежуткам, наносят удары средней силы до появления притупления. Отметку ставят по верхнему краю пальца-плессиметра, обращенному к ясному перкуторному звуку. Верхняя граница относительной тупости сердца образуется контуром легочной артерии и ушком левого предсердия и в норме располагается на III ребре по левой окологрудинной линии.
В норме расстояние от правой границы относительной тупости до передней срединной линии составляет 3—4 см, а от левой – 8—9 см. Сумма этих расстояний (11—13 см) представляет собой размеры поперечника относительной тупости сердца (рис. 39, д).
Границы относительной тупости сердца могут зависеть от ряда факторов как экстракардиального, так и кардиального характера. Например, у лиц астенического телосложения вследствие низкого стояния диафрагмы сердце принимает более вертикальное положение (висячее «капельное» сердце) и границы относительной тупости его уменьшаются. Это же наблюдается при опущении внутренних органов. У гиперстеников в силу обратных причин (более высокое стояние диафрагмы) сердце принимает горизонтальное положение и границы относительной тупости его, особенно левая, увеличиваются. При беременности, метеоризме, асците границы относительной тупости сердца также увеличиваются.
Смещение границ относительной тупости сердца, зависящее от величины самого сердца, происходит в первую очередь за счет увеличения (дилятация) его полостей и лишь в некоторой степени обусловливается утолщением (гипертрофия) миокарда. Это может происходить во всех направлениях. Однако значительному расширению сердца и его полостей вперед мешает сопротивление грудной стенки, а вниз — диафрагмы. Поэтому расширение сердца возможно главным образом кзади, кверху и в стороны. Но перкуссией обнаруживается лишь расширение сердца вправо, вверх и влево.
Увеличение правой границы относительной тупости сердца наиболее часто наблюдается при расширении правого желудочка и правого предсердия, что встречается при недостаточности трехстворчатого клапана, сужении устья легочной артерии. При стенозе левого предсердно-желудочкового отверстия граница смещается не только вправо, но и вверх.
Смещение левой границы относительной тупости сердца влево происходит при стойком повышении артериального давления в большом круге кровообращения, например при гипертонической болезни и симптоматических гипертониях, при аортальных пороках сердца (недостаточность аортального клапана, стеноз устья аорты). При аортальных пороках, кроме смещения левой границы относительной тупости сердца влево, происходит смещение ее и вниз до VI или VII межреберья (особенно при недостаточности клапана аорты). Смещение левой границы относительной тупости влево и вверх наблюдается при недостаточности двухстворчатого клапана.
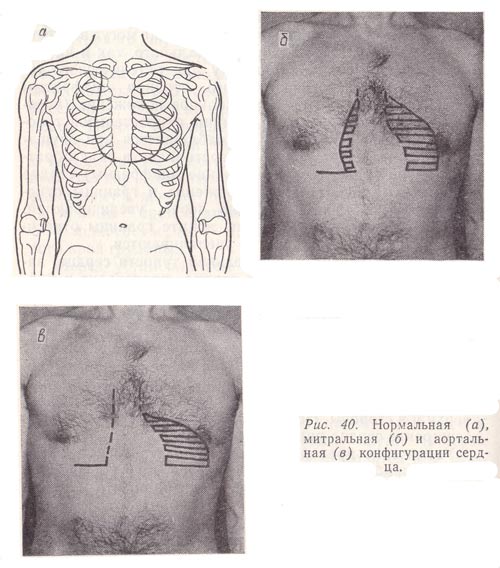
Рис. 40. Нормальная (а), митральная (б) и аортальная (в) конфигурации сердца.
Для определения конфигурации сердца проводят перкуссию последовательно в каждом межреберье: справа от IV и выше II, слева от V и выше — до II. При этом палец-плессиметр располагают, как обычно, параллельно ожидаемой тупости. Перкуторный удар должен быть средней силы. Полученные при перкуссии точки соединяют между собой и, таким образом, выявляют конфигурацию сердца (рис. 40, а). Она может меняться в зависимости от характера его патологии. Так, при митральных пороках сердца (недостаточность митрального клапана, митральный стеноз) сердце приобретает «митральную конфигурацию» (рис. 40, б). Вследствие расширения левого предсердия и левого желудочка происходит сглаживание талии сердца за счет увеличения размеров левого предсердия. При аортальных пороках (недостаточность клапана аорты, сужение аортального отверстия), при резко выраженных формах гипертонической болезни сердце в результате изолированного расширения левого желудочка приобретает «аортальную конфигурацию» — вид «сапога» или «сидячей утки» (рис. 40, б). В случае комбинированных и сочетанных пороков могут увеличиваться все отделы сердца. При очень резком смещении границ сердца во все стороны его называют «бычьим».
Источник
Когда сердце утопает: что такое экссудативный перикардит и чем опасен выпот в полости перикарда?
Жидкость в перикарде сердца: что это такое, допустимость и норма

Многие годы пытаетесь вылечить ГИПЕРТОНИЮ?
Глава Института лечения: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Выпот (экссудат) – это воспалительная жидкость, которая накапливается в полости перикарда путем пропотевания сквозь его листки.
Накопление выпота происходит в результате воспалительной реакции. Воспаление вызывает выброс биологически активных веществ и привлечение в очаг клеток крови, что сопровождается выделением жидкости сквозь капилляры.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения ГИПЕРТОНИИ наши читатели успешно используют Норматен. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Может ли быть выпот физиологичным и сколько свободной жидкости в полости перикарда в норме?
Зависимость состояния больных от количества выпота:
- Если присутствуют лишь следы жидкости в перикарде – состояние удовлетворительное, температура часто отсутствует, жалобы на приступообразные боли;
- Небольшое, незначительное количество выпота (до 150 мл) – состояние средней тяжести, лихорадка, постоянные боли, слабость;
- Умеренное (до 500 мл) – тяжелое состояние, слабость, снижение давления и физической активности;
- Высокое (до 2000 мл) – крайне тяжелое состояние, падение давления, частый пульс, потеря сознания, неподвижность;
- Более 2000 мл – критическое состояние, тампонада сердца.
Клиническая классификация и коды по МКБ-10
- Острый. Код по МКБ-10: I30. Характеризуется длительностью до 6 недель. В первые дни симптомы ограничены учащением дыхания, тахикардией, лихорадкой, болью и снижением давления. В последующем наступает сдавливание органов средостения: трахеи (лающий кашель), пищевода (боль при глотании), нервов (охриплость).
- Подострый. Код по МКБ-10: I31. Характеризуется давностью 1,5-6 месяцев и волнообразным течением. Клиническая картина напоминает острую форму. Лихорадка часто субфебрильная (до 38 градусов). Жалобы на сердцебиение, перебои в работе сердца, снижение артериального давления, бессонницу. В положении лежа состояние ухудшается. Из-за кашля и болей при глотании пациенты часто отказываются от пищи.
- Хронический экссудативный перикардит. Код по МКБ-10: I31.9. Характеризуется длительностью более 6 месяцев и чередованием ремиссий и обострений. Симптоматика стертая из-за уменьшения количества выпота, проявляется приступообразной одышкой, кашлем, изменением голоса. Пациенты жалуются на загрудинные боли, чувство распирания в эпигастрии, ухудшение самочувствия в положении лежа, бессонницу.
Нарушение процессов обмена в сердце приводит к накоплению жидкости в объеме до 1-2 литров (норма — 20-30 мл), существенно сдавливающей нервные окончания и прилегающие органы.
В отличие от гемморагического и серозно-гемморагических типов не приводит к повышению числа эритроцитов.
Печальные данные: среди общего количества вскрытий около 5-6% свидетельствует о наличии проблем с перикардом. Обнаружение данных патологий ниже, что говорит о невысокой доли обращения граждан при наличии первых признаков заболевания.
Причины возникновения
Накопление жидкости в перикарде проходит на фоне влияния других патологий — сам по себе недуг редко развивается. Развитие заболевания происходит за счет попадания в организм специфических вирусных возбудителей и появления инфекционных болезней. Брюшной тиф, оспа, туберкулез, туляремия, пневмония — заболевания, негативно влияющие на перикард.
Хирургические вмешательства на сердце аналогично увеличивают риск появления заболевания. Другие негативные факторы — прорыв абсцесса легкого, инфекционный эндокардит, проведение иммуносупрессивной терапии. Радиационная травма происходит под действием наружного облучения, а степень поражения зависит от удаленности очага излучения.

Выделить все причины можно в группы:
- инфекционные;
- опухолевые;
- аллергические;
- радиационные;
- травматические.
Любые раковые процессы с метастазами к прилегающим органам (молочные железы, легкие) провоцируют нарушения в сердечной сумке. Вызвать процесс могут травмы грудной области, обширный инфаркт миокарда и хронические аутоиммунные и аллергические процессы (защитные сбои — организм начинает повреждать собственные ткани).
Симптоматика у детей проявляется после перенесенных острых (стрептококковых и менингококковых) воспалительных заболеваний.
Типы выпота и характеристика
Серозный
Частота — 30-40%. Характеризуется скоплением серозной жидкости. Этиология вирусная. Данный вид, как правило, острый и более характерен для детей. В жалобах преобладают лихорадка и боль. Жидкость редко скапливается в количестве более 200 мл. Лечение этиологическое (противовирусные препараты).
Серозно-фибринозный
Частота – 12%. Представлен скоплением серозной жидкости, содержащей нити фибрина. Вызван вирусным или аутоиммунным заболеванием. Течение тяжелое, симптоматика определяется степенью слипания листков перикарда. Преобладают загрудинные боли, перебои в работе сердца, лихорадка. Лабораторно – повышение уровня фибриногена в крови.
Геморрагический
Частота – 5,6-7,0%. Представлен скоплением в полости перикарда жидкости с кровью. Отличается тяжелым течением за счет травматической этиологии и присоединения анемии. Особая симптоматика обусловлена наличием травмы. При данной форме высок риск развития тампонады сердца.
Гнойный
Частота – 23-25%. Характеризуется скоплением гноя (погибшие нейтрофилы). Острый гнойный перикардит сопровождается ознобом, лихорадкой до 39 градусов, ломотой в мышцах. Боли за грудиной передаются в спину. Диагностика основана на лабораторных сдвигах (повышение СОЭ, уровня лейкоцитов и нейтрофилов).
Гнилостный
 Частота — 5,5%. При данном типе происходит расплавление листков перикарда. Диагноз подтверждают при пункции (обнаруживают разрушенные эластические волокна, над экссудатом – уровень гнилостного газа).
Частота — 5,5%. При данном типе происходит расплавление листков перикарда. Диагноз подтверждают при пункции (обнаруживают разрушенные эластические волокна, над экссудатом – уровень гнилостного газа).
В клинической симптоматике преобладает гектическая лихорадка (изнуряющая: суточные колебания до 3-5°С, подъёмы температуры с быстрым спадом повторяются несколько раз в день), падение давления, потеря сознания. Течение крайне тяжелое.
Холестериновый (ксантоматозный)
Частота – 1,2%. Развивается при медленном растворении комплексов липопротеидов. В выпоте обнаруживают холестериновые кристаллы. У многих больных содержание холестерина в крови нормальное, поэтому подтверждению диагноза служит пункция. Течение длительное, жалобы минимальны. Прогноз благоприятный.
Экссудативно-адгезивный
Частота — 3,3-3,5%. Является частым исходом других форм перикардита, а также туберкулеза, ревматизма, сепсиса. Между листками развиваются спайки, которые приводят к заращению перикардиальной полости. Самочувствие длительно остается удовлетворительным, так как в сокращения сердца вовлекаются края легких и средостение. Жалобы часто отсутствуют в покое и появляются при нагрузке. Прогноз благоприятный.
Симптомы и признаки
Развитие недуга не проходит бессимптомно — больного начинают беспокоить неприятные ощущения в сердце. Первый звоночек — чувство тяжести, усиленное слабыми ноющими, тупыми болями.
Какие изменения в самочувствие характерны для экссудативного перикардита:
- давящие и распирающие боли в сердце;
- нарастающая с каждым днем одышка;
- искажение глотательных функций;
- повышение температуры до 38 градусов;
- появление икоты;
- холодный пот.
Лающий кашель — другое свидетельство присутствия перикардита, вызванного сдавливанием трахеи за счет увеличившейся околосердечной ткани. Нарушается также естественный процесс кровообращения, итог — отечность лица, шеи, грудной клетки и ног.
Интенсивность болевых ощущений зависит от количества жидкости в области перикарда — экссудата.
Чем грозит?
Наличие экссудата в перикарде уменьшает кровенаполнение сердца и приводит к его сдавлению. Клиническим проявлением сдавления становится тампонада (остановка) сердца.
Выпот захватывает прилегающие органы и обеспечивает стойкое снижение физических возможностей. Возможно развитие нагноения и образование рубцовых спаек при переходе перикардита в слипчивую форму, требующую хирургического лечения.
Крайне опасен перикардит, вызванный туберкулезом: смертность от запущенного недуга приближается к 85%. Смерть наступает по причине остановки сердца.
Ближайшие последствия
 Без лечения:
Без лечения:
- Остановка сердца;
- Фибрилляция желудочков;
- Разрыв перикарда;
- Сдавление нервов средостения;
- Потеря веса (при выраженном сдавлении пищевода).
С лечением:
- Ранение перикарда и прокол сердца во время пункции;
- Инфицирование;
- Сепсис.
Отдаленные
При лечении:
- Гипертрофия желудочков;
- Аритмия;
- Синусовая брадикардия.
Без лечения:
- Спаечный процесс;
- Развитие рубцовой ткани.
Беременность и роды
При беременности болезнь протекает несколько тяжелее обычного. Увеличение объема жидкости в организме беременной приводит к развитию гидроперикарда, который не вызывает жалоб, но под влиянием неблагоприятных факторов быстро переходит в экссудативное воспаление.
При количестве выпота до 500 мл лечение проводят консервативно, более 500 мл – инвазивно (пункция снижает риск осложнений и способствует быстрому выздоровлению).
Роды проводятся естественным путем.
Заболевание у детей
Выпотной перикардит у детей встречается в 1% случаев, из которых 60% имеют вирусную этиологию. По течению преобладает острая форма. Перикардит у детей отличается быстрым накоплением выпота, длительной лихорадкой до 39 градусов, отказом от еды, покраснением лица и шеи. Дети имеют большее количество общих проявлений (озноб, бессонница, потеря аппетита), чем взрослые.
Тактика лечения не отличается, однако дозы препаратов подбираются в зависимости от веса. Показанием к проведению пункции служит ухудшение общего состояния малыша.
Диагностика: применяемые методики для определения наличия выпота
Обращение больного начинается с изучения характерных симптомов, при совпадении которых следует немедленно записаться на прием к кардиологу. Визуальным признаком выпотного перикардита является выбухание грудной стенки (передней) и шейных вен. Для подтверждения диагноза врач последовательно назначает ряд исследований:
- ЭКГ;
- ЭхоКГ;
- рентген грудной клетки;
- биопсия и пункция перикарда;
- томография.
 Физикальное обследование сердца помогает по сердечным шумам определить тип перикардита. При экссудативной форме прослеживаются глухие шумы без элемента трения.
Физикальное обследование сердца помогает по сердечным шумам определить тип перикардита. При экссудативной форме прослеживаются глухие шумы без элемента трения.
Как изменяются границы сердца? Рентгенограмма выдает изображение измененных конфигураций сердца: увеличение скопления жидкости искривляет сердечный контур с приданием сердцу большей округлости, а тень пучка сосудов на рентгене укорачивается. Наблюдается общее увеличение границ сердца.
Анамнез, жалобы пациента
В анамнезе больной указывает на давность болезни, связь с переохлаждением, наличие аутоиммунных заболеваний, характер лихорадки и постоянство симптомов.
Характерные жалобы:
- Боли за грудиной;
- Одышка;
- Кашель;
- Частое сердцебиение и снижение давления;
- Ухудшение состояния в положении лежа;
- Бессонница.
При большом скоплении жидкости в полости перикарда больной занимает вынужденное положение сидя (или сон лежа на высокой подушке).
Физикальное обследование

- Осмотр — набухание вен шеи, бледность, асцит;
- Пальпация — смещение верхушечного толчка вниз и влево или его исчезновение, плотные отеки ног, увеличение печени;
- Перкуссия — увеличение относительной тупости сердца при одновременном уменьшении абсолютной. При значительном скоплении выпота абсолютная тупость может не определяться, а в положении лежа — несколько увеличиваться. Относительная тупость сердца при выпотном перикардите расширена вправо, влево и вниз;
- Аускультация сердца — глухость тонов. Перикардиальный шум выслушивается независимо от количества жидкости и усиливается на высоте вдоха. Со стороны легких — влажные хрипы.
Инструментальные обследования
Какие изменения на ЭКГ характерны для экссудативного перикардита? Электрокардиография позволяет выявить:
- Уменьшение высоты зубцов R и P;
- Снижение сегмента ST ниже изолинии;
- При количестве выпота 50-100 мл изменения на ЭКГ часто отсутствуют.
ЭХО-КГ позволяет:
- Обнаружить выпот и определить его количество;
- Диагностировать отложения фибрина и наличие спаек;
- Выявить тампонаду сердца.
Рентгенография эффективна при скоплении жидкости более 200 мл. Выявляемые признаки:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения ГИПЕРТОНИИ наши читатели успешно используют Норматен. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Увеличенная сердечная тень с преобладанием поперечного размера;
- Исчезновение талии сердца;
- Смещение пищевода;
- Слабая визуализация легочных корней;
- Утолщение сосудистого пучка.
Для определения характера экссудата проводится пункция перикарда.
Тактика лечения
При небольшом количестве жидкости в полости перикарда больничный лист выдается на 2-4 недели, общая длительность терапии — 6 недель. При значительном объеме выпота больничный продлевают до 6 недель, терапия продолжается до 3 месяцев.
При острой форме больничный выдается до полного выздоровления (1-2 недели), при подостром и хроническом экссудативном перикардите – до купирования основной клиники (от 2 до 4 недель). Общие сроки лечения подострой и хронической форм увеличиваются до 3 месяцев.
Консервативное
Мониторинг включает фиксирование динамики изменения частоты сердечных сокращений, артериального и центрального венозного давления. Пациент соблюдает постельный режим и принимает курс медикаментов.
При удовлетворительном общем состоянии и вне угрозы тампонады назначаются мочегонные средства. Они наиболее эффективны при скоплении жидкости менее 500 мл. Препараты выбора — петлевые диуретики, которые способствуют усилению мочеотделения (лазикс, торасемид). Однако действие мочегонных средств затрудняется при наличии заболеваний мочевыделительной системы.
 Физиотерапевтические процедуры не показаны для данного заболевания из-за риска усиления пролиферативных процессов.
Физиотерапевтические процедуры не показаны для данного заболевания из-за риска усиления пролиферативных процессов.
При наличии инфекционного процесса назначают антибактериальную терапию (антибиотики группы цефалоспоринов), включая амоксилав или ванкомицин. Неэффективность лечения приводит к смене тактики — назначаются антибиотики группы аминогликозидов. Туберкулезным больным прописывают стрептомицин с введением лечебных веществ через катетер (в тяжелых ситуациях). Грибковые поражения требуют использования флуцитозина и амфотерицина в виде капельницы или внутривенно.
После снятия воспаления назначают негормональные противовоспалительные — ибупрофен и аспирин. Проблемы с дыханием потребуют обогащения организма кислородом путем приема дыхательных смесей (специальные смеси азота и кислорода).
Недолеченный выпотной перикардит переходит в хроническую форму (накопление жидкости длится более 6 месяцев), что возможно исправить исключительно оперативным вмешательством. Хирургия включает иссечение части сердечной сумки.
Соблюдение диеты: чем лучше питаться?
Диетическое питание направлено на общее укрепление организма, уменьшение интоксикации. Диета представлена повышенным содержанием белков, оптимальным количеством жидкости (до 2 л в сутки) и уменьшенным содержанием соли. Калорийность – до 2500 ккал.
Инвазивное лечение
 Пункция (перикардиоцентез) – это прокол перикарда пункционной иглой с целью удаления экссудата. Пункция проводится медленно и после обезболивания.
Пункция (перикардиоцентез) – это прокол перикарда пункционной иглой с целью удаления экссудата. Пункция проводится медленно и после обезболивания.
Полученную жидкость отправляют на лабораторные обследования. Во время пункции в полость перикарда могут вводиться лекарственные растворы и антисептики.
Большие скопления жидкости — более 200-300 мл — потребуют проведения пункции и удаления выпота. Показания:
- Тампонада сердца;
- Обмороки;
- Тахикардия;
- Падение давления;
- Нитевидный или парадоксальный пульс;
- Диффузный цианоз.
Как проходит выздоровление после удаления жидкости из перикарда?
Если жидкость гнойная, перикард подлежит санации — полость сумки промывается раствором антисептика, а в рецидивирующих случаях возможна установка постоянного катетера для удаления жидкости.
Профилактика
Проблемы с перикардом вызывают опасные для жизни состояния. Для минимизации рисков специалисты советуют:
- своевременно лечить вирусные и инфекционные болезни;
- избегать травм в области груди;
- использовать радиационную защиту;
- лечить раковые осложнения.
Перспективы лечебных мероприятий и состояние больного
Больным, перенесшим операцию или лечение, рекомендуется ограничить физические и психические нагрузки, снизить потребление соли, проводить каждый год вакцинацию от гриппа. Среди реабилитационных мероприятий в равной степени выделяют курортно-санаторное лечение, частый отдых и диетическое питание.
 Опасность представляет хирургическое вмешательство: летальность во время проведения перикардэктомии — от 5 до 12%, зависит от наличия не распознанного фиброза миокарда до начала операции.
Опасность представляет хирургическое вмешательство: летальность во время проведения перикардэктомии — от 5 до 12%, зависит от наличия не распознанного фиброза миокарда до начала операции.
Экссудативные формы без осложнений демонстрируют позитивную динамику лечения и возвращение больного к обычной жизни. В 30% случаев при распространении воспаления на миокард формируется аритмия и тахикардия. Общий прогноз умеренно неблагоприятный, особенно при отсрочке терапевтического лечения.
Источник
