Головокружение после лакунарного инсульта
Инсульт – это 2-я по распространенности причина смерти в мире, ежегодно затрагивающая более 17 млн человек. В течение жизни инсульт происходит у каждого 6-го жителя планеты, независимо от возраста (более 80 000 человек переносят его в возрасте до 20 лет!). Несмотря на эти высокие цифры и неизбежные последствия, большинство людей не знают, какие симптомы могут возникнуть при атаке, как реагировать или предотвратить их. Но не менее важно знать о необходимости мониторинга постинсультного состояния. В частности, головокружение после инсульта может быть сигналом о серьезных нарушениях в теле.
Почему кружится голова после инсульта
После атаки (как после геморрагического инсульта, так и после ишемического) в результате необратимого разрушения определенного количества нейронов в головном мозге происходят два фундаментальных изменения, влияющие на двигательную систему, вызывающие ряд физических проявлений, в т. ч. головокружение.
После ишемического инсульта и геморрагической атаки регистрируются следующие повреждения:
- Уменьшение общего количества возбуждающей активности, поступающей из головного в спинной мозг.
- Нарушение баланса между возбуждением и торможением. В мотонейронах некоторых мышц преобладают возбуждающие раздражители, что проявляется в повышенной реактивности и последующей спастичности; у других (их антагонистов) доминируют тормозящие раздражители, тем самым уменьшая возбуждающие стимулы.
Диагностика
Если в постинсультный период неоднократно закружилась голова, следует обратиться к специалисту для проведения исследований, на которых основывается последующее лечение. В рамках диагностики применяются следующие методы:
- анамнез;
- физический осмотр;
- лабораторные исследования;
- аудиометрия;
- вестибулярные тесты;
- ЭЭГ;
- методы визуализации.
Чаще картина совмещает несколько симптомов, что позволяет врачу скорой помощи заподозрить сосудистую катастрофу. При обращении в приемное отделение нейро-сосудистого центра, при отсутствии – неврологического или терапевтического отделения больного должен осмотреть врач-невролог (либо терапевт при отсутствии невролога). После осмотра при подозрении на инсульт необходимо экстренно провести МСКТ или МРТ головного мозга, а также УЗДГ сосудов.
При ишемическом инсульте информативность МРТ выше МСКТ исследования, однако МСКТ позволяет исключить очаги кровоизлияния для дифференциации с геморрагическим инсультом, а также полезно в случае возможности переломов костей черепа. Следует помнить о том факте, что патологические очаги могут проявиться на снимке не сразу, через несколько часов, либо иметь небольшие размеры, поэтому при убедительной клинике или выраженности симптомов пациента могут госпитализировать без нейровизуализационного подтверждения и повторить МСКТ/МРТ несколько раз в течение госпитализации при необходимости.
Цифры статистики на сегодняшний день иногда ужасают: по данным на 2020 год число больных с происшедшим инсультом составляет порядка 6 миллионов человек в год (примерно 450 тысяч из них из России). При этом остается довольно большой и смертность от данного заболевания. Эта же статистика заставила Министерство здравоохранения РФ объявить 2020 год годом борьбы с инсультами и иными сердечно-сосудистыми заболеваниями.
Причины головокружений после инсульта
Проблемы с балансом типичные для состояния после инсульта; головокружение, наблюдаемое у пациентов, возникает одновременно с нарушением координации при сидении, стоянии, ходьбе (атаксия).
Стрессовые и депрессивные факторы
Справиться с последствиями инсульта больным людям бывает очень тяжело, поэтому у них часто встречаются расстройства настроения, включая депрессию. До 70% выживших пациентов страдают от различных серьезных эмоциональных проблем. У них возникает депрессия, тревога, перепады настроения, повышенная восприимчивость к стрессу. Депрессия – распространенное последствие инсульта. Она является психологическим ответом на клинические последствия, может возникать в результате поражения определенной области мозга с сопутствующими изменениями в нейротрансмиттерах.
Депрессия и стресс существенно влияют на корректировку повседневной деятельности, увеличивает смертность. Инсульт часто влияет на эмоциональный контроль. Человек либо становится гиперчувствительным, либо, наоборот, на каждую мелочь реагирует чрезмерно эмоционально.
Влияние стресса и депрессии
Стать катализаторами этих неприятных симптомов могут депрессия и стресс. Если больной постоянно испытывает нагрузки на мозг, который только начал реабилитироваться, это может стать основной причиной шума и головокружений. К тому же ситуацию усугубляют нарушения в привычном распорядке жизни. Нередко у пациента после инсульта развивается депрессия, он испытывает апатию и одновременно с этим боится потерять работоспособность и стать инвалидом. Эти чувства движут практически всеми пациентами, проходящими лечение после приступа.
Голова в этом случае кружится от собственных страхов и стресса. В таком случае человеку рекомендуется пройти отдельное нейропсихологическое обследование для определения точных причин болей в голове и головокружений.
Каждый человек, перенесший инсульт, должен следить за тем, чтобы его мозг не испытывал сильную нагрузку, например, рекомендуется не терпеть сильных головных болей и избегать стрессовых ситуаций. Вместе с этим следует принимать при необходимости седативные средства. Не менее важно для выздоровления внимание близких.
Когда обращаться к врачу
Если головокружение сопровождается болью в груди, одышка, вызовите скорую помощь. Это может указывать на то, что сердце не может прокачать кровь в необходимом количестве.
Важно! Вызов врача необходим также в случае присутствия путаницы, нехватки воздуха.
Использование шишек
Для лечения инсульта можно использовать разные шишки как сосновые, так и еловые. Для того чтобы приготовить настойку из сосновых шишек нужно воспользоваться следующим рецептом:
- собрать банку раскрывшихся шишек;
- вымыть шишки;
- залить их водкой до горла банки;
- убрать средство настаиваться в темное место на 2 недели;
- после этого времени настойку процедить через плотную марлю.
Готовая настойка будет иметь красно-коричневый оттенок. Принимать напиток нужно по 1 ч. ложке 2-3 раза в день. Но если под рукой нет сосновых шишек, то эффективными будут и шишки ели. Рецепт настойки готовится очень просто:
- разрезать шишки ели на две части;
- наполнить ими ½ 3 литровой банки;
- залить шишки холодной кипяченой водой;
- оставить настаиваться отвар на 10 дней;
- спустя это время процедить настойку;
- шишки снова залить водой;
- спустя неделю можно принимать напиток.
Ежедневно нужно принимать готовое средство, не превышая объем 30 мл
Готовая настойка на вкус приятная и что не менее важно полезная
Лекарства
Ответ на вопрос, что делать, если после инсульта кружится голова, имеется не всегда. Иногда головокружение лечить невозможно. В лучшем случае достаточно лечить причины, вызывающие симптом.
При острых приступах, связанных с рвотой, в качестве препаратов от головокружения рекомендуются противорвотные лекарства.
Следующий терапевтический метод – использование вазодилататоров, средств, улучшающих поставку кислорода и питательных веществ в мозг.
Часто целесообразна физиотерапия, реабилитационные методы.
При онкологических болезнях, травмах, воспалительных процессах, блокировке сосудов, принимается решение в пользу хирургического вмешательства.
Важно! Серьезность головокружения после перенесенного инсульта нельзя недооценивать. Оно бывает сигналом об опасном для жизни состоянии.
Медикаментозная терапия
Чаще всего этот симптом устраняют с помощью таких анальгетиков, как Парацетамол или Пенталгин. Правда, со временем они становятся гораздо менее эффективными, и возникает необходимость в выборе новых препаратов.
Тем не менее такие медикаменты не стоит принимать слишком часто, иначе, кроме головокружения, можно заработать проблемы с печенью.
Если прием анальгетиков не принес нужного результата, могут быть назначены антидепрессанты или антиконвульсивные препараты, например, Финлепсин. Очень полезен для улучшения состояния больного прием витаминов группы Е и К, а также Аскорутина. Необходимо обратить внимание и на рацион питания: он должен включать морскую рыбу и другие продукты, богатые омега-3 жирными кислотами.
После пережитого инсульта врач может назначить такие средства, как нейропротекторы. Их действие направлено на предотвращение возникновения вторичных ран. Это различные витаминные препараты, антиоксиданты и другие лекарства. В результате применения такого рода средств головокружения у человека уменьшаются или прекращаются вовсе.
Народные средства
Одновременно с приемом таблеток от головокружения после инсульта, можно использовать рецепты народной медицины. Кроме синтетических препаратов, существуют лекарства из природы, которые не менее эффективны:
- Пастушья сумка обыкновенная. Важная особенность травы – способность регулировать АД, растворять осадки кальция в сосудах. Нормализация давления обуславливает устранение сопутствующего головокружения.
- Розмарин. В традиционной китайской медицине розмарин используется тысячи лет в качестве эффективной травы для укрепления мозга. Он содержит редкие эфирные масла, стимулирующие мозговую деятельность, повышающие активность мозга.
- Мята. Эта трава имеет положительные эффекты не только на желудок и пищеварительную систему. Она устраняет тошноту, головокружение, обладает успокаивающими эффектами.
- Базилик. Растение успокаивает нервы. Эфирное масло базилика пополняет энергию, устраняет усталость, стресс, истощение и связанное с ними головокружение.
Варианты лечения
Сразу стоит отметить, что головокружение может проявляться по-разному. Иногда симптом возникает внезапно и без явных причин. Бывает и такое, что человек постоянно замечает, что перед глазами всё плывёт и вращается, а также возникают мушки. Во втором случае может возникнуть тошнота, а также резкий приступ усталости. Нередко человек чрезмерно потеет и страдает от депрессивных мыслей.
Не нужно самостоятельно думать, что делать с подобным симптомом. Обязательно надо обратиться к врачу, потому как только он сможет назначить точную схему терапии. Самолечение не допускается, оно приводит к негативным результатам.
В первую очередь потребуется пересмотреть свой образ жизни. Нужно нормализовать режим дня, включить в него занятия спортом, которые допускаются для пациента. Обязательно нужно ходить на пешие прогулки, а также совершать наклоны туловища и осторожные повороты. Это позволит улучшить кровообращение, за счет чего нормализуется самочувствие. Нередко людям рекомендован массаж, который при регулярном поведении позволит улучшить состояние человека.
Медикаментозная терапия может включать следующие препараты:
- Лекарства для сосудов, такие как Актовегин и Церебролизин. Они значительно улучшают кровоснабжение мозга, в частности мозжечка, поэтому улучшается функция вестибулярного аппарата. Как итог, становятся слабее головокружения.
- Нейропротекторы. Подойдёт Глицин, Пирацетам и Фенотропил. Они тонизируют головной мозг, приводят в норму процессы возбуждения, а также выполняют оптимизацию метаболических процессов.
- Бетасерк. Он уменьшает головокружение, избавляет от мушек перед глазами и регулирует нарушения вестибулярной системы. Может быть использован только по рекомендации врача.
- Таблетки против тромбов. Трентал и Кардиомагнил предотвращают повторный приступ, а также рекомендованы для людей, которые перенесли ишемическое поражение головного мозга.
Дополнительно можно использовать народныесредства, такие как травяной сбор из пустырника, боярышника и шиповника. При этом нетрадиционная медицина не может быть основным способом лечения, она служит только добавочным методом к основной схеме. Если человек по рекомендации врача будет принимать препараты, а также пересмотрит свой образ жизни, ему удастся значительно улучшить самочувствие и избавиться от головокружений.
( 2 оценки, среднее 5 из 5 )
Источник
Острое нарушение мозгового кровообращения имеет множество разновидностей. Большая часть несет потенциальную опасность для здоровья и жизни пациентов.
Речь идет не об одном заболевании, а о большой группе. В то же время, большая часть острых вариантов цереброваскулярной недостаточности потенциально летальна.
Лакунарный инсульт — это выраженное нарушение питания церебральных структур на уровне особых углублений и белом веществе головного мозга.
В отличие от прочих разновидностей патологического процесса как таковые нарушения общемозгового характера отсутствуют. Нет ни головной боли, ни тошноты, ни тем более рвоты. Потому как очаги мелкие, редко достигают в диаметре свыше сантиметра, хотя и описаны такие случаи.
Момент возникновения инсульта также не поддается описанию. Симптоматика нарастает постепенно, точно сказать, когда развилось нарушение, не получится. Часто оно формируется в ночное время суток и пациент уже просыпается в таком состоянии.
Терапия срочная, необходима госпитализация в неврологический стационар. Лакунарный инфаркт — заболевание двойственное.
При общем мягком течении процесса велика вероятность становления проблем в будущем. Осложнения включают в себя аневризмы глубоких артерий головного мозга и возможные геморрагические явления (кровотечения) в будущем.
Механизм развития и причины
В основе развития заболевания лежит стабильный выраженный рост артериального давления.
Согласно статистическим данным, профильным исследованиям, патологический процесс формируется только у пациентов с гипертонической болезнью.
В течение становления рассматриваемого инсульта, происходит нарушение движения крови по особым сосудам, локализованным в углублениях в белом веществе головного мозга. Они называются лакунами.
Далее процесс течет по классической схеме: острая ишемия (недостаток питания) и отмирание участков церебральных тканей.
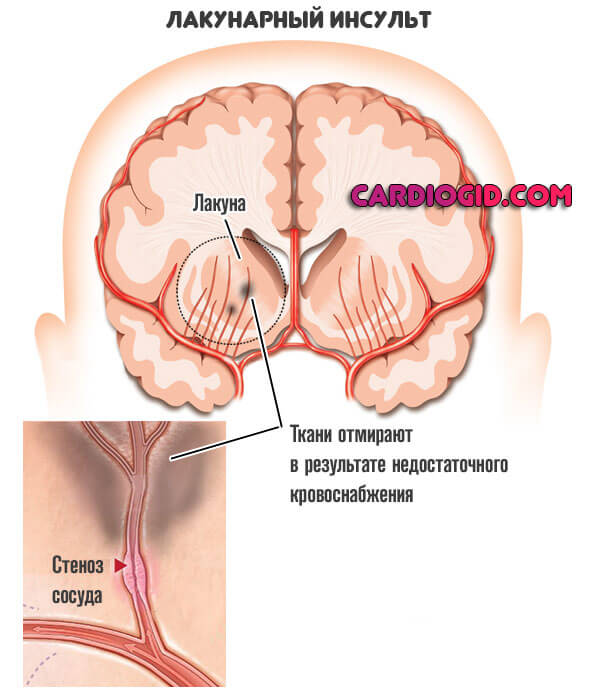
В то же время, размеры очагов минимальны. Однако одиночные формы встречаются крайне редко. Чаще имеется сочетанный процесс. Отсюда вялая клиническая картина, минимальная симптоматика, преимущественно неврологического местного характера. Общемозговых признаков нет.
Причины типичны для всех форм инсульта с незначительными поправками:
- Артериальная гипертензия. В этом случае играет наибольшую роль. Выступает ключевым фактором развития лакунарного инсульта. Отличительная особенность рассматриваемого вида процесса — отсутствие четкой корреляции между возрастом и рисками.
Внимание:
Описаны многочисленные случаи становления патологии у молодых людей задолго до наступления 30 лет.
- Атеросклероз. В глубоких сосудах лакун белого вещества холестериновые бляшки не откладываются. Это еще одна особенность именно данной формы патологии. Однако артерии могут стенозироваться, сузиться.
Подобный процесс наблюдается у пациентов с большим стажем курения, лиц, злоупотребляющих алкогольными напитками, наркоманов. Стеноз трудно устраним собственными силами, требуется медицинская помощь.
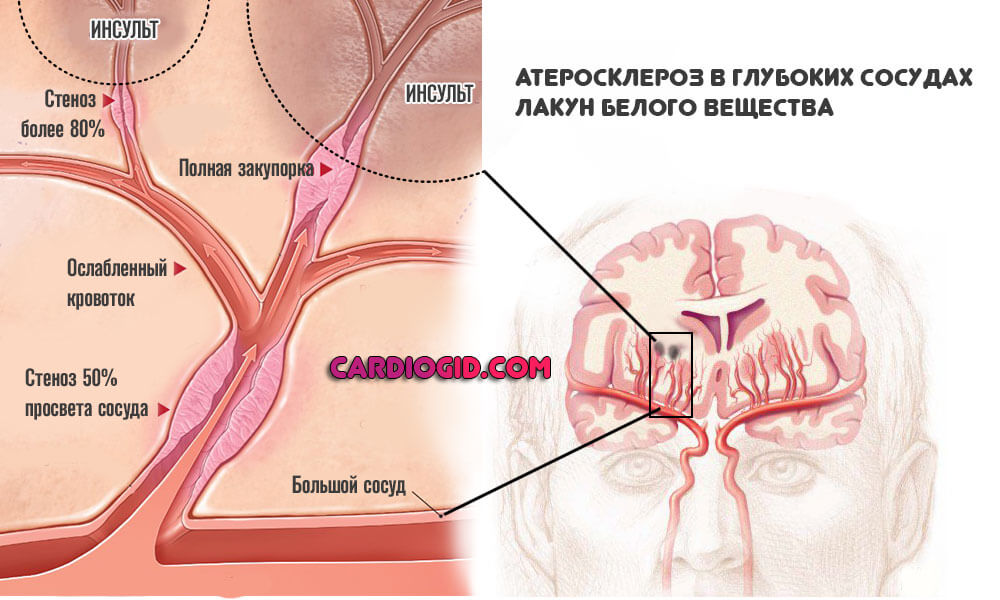
- Сахарный диабет. Строго говоря, сам по себе не провоцирует лакунарный инсульт и даже не участвует в механизме его формирования прямым образом. Оказывает косвенное влияние. Потому как на фоне течения развивается вторичный атеросклероз.
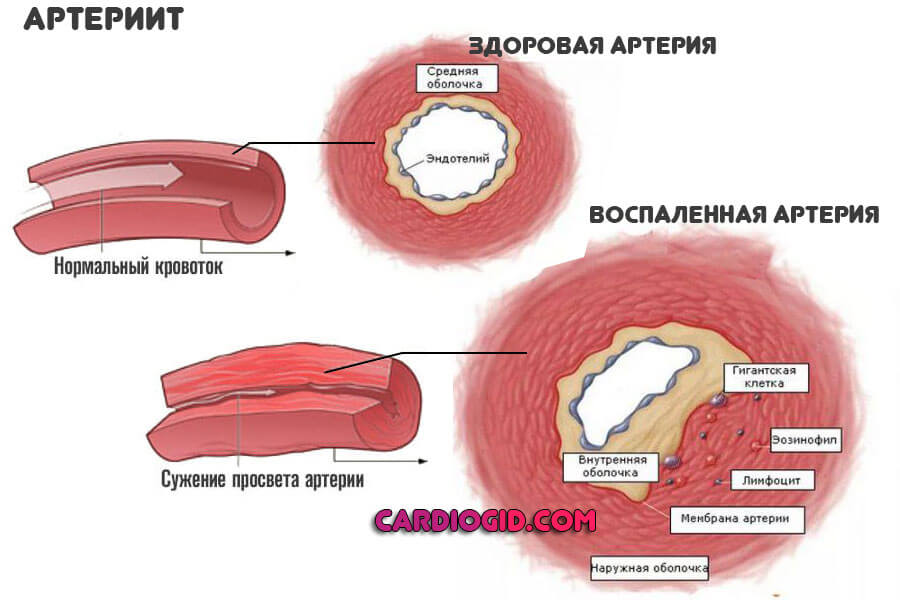
- Артериит. Воспаление стенки сосуда. Может быть инфекционным или же аутоиммунным (много реже). Само по себе заболевание нечасто встречается. Вне качественного лечения артерии заращиваются, просвет суживается.
После перенесенного лакунарного инсульта восстановление мозговой трофики идет долго. В отличие от прочих локализаций, в данной формирование побочной кровеносной сети происходит медленно. Потом воспаления лечатся срочно, возможны рецидивы и смерть пациента.
- Генетические отклонения, врожденные аномалии сосудов. Поскольку речь о лакунарных структурах, на МРТ или КТ их не видно. Обнаружить аномалию практически невозможно.
- Тромбоз. Образование кровяных сгустков. Они закупоривают артерии, нарушают трофику (питание), приводят к гибели нервных скоплений.
Факторы используются специалистами для обнаружения этиологии процесса и назначения лечения, которое может повлиять на первопричину.
Клиническая картина
Лакунарный ишемический инсульт имеет массу вариантов течения.
Ключевая особенность патологического процесса заключается в крайне скудной симптоматике, которая обуславливается точечным поражением отдельных церебральных структур.
Всего выделяется более 10 типов или синдромов или комплексов. Чаще встречаются такие (по мере возрастания: от самого редкого до наиболее распространенного).
- Большая часть прочих случаев приходится на классическую моторную разновидность. Лакунарный инсульт головного мозга сопровождается параличом конечностей и всей половины тела, противоположной локализации поражения.
Страдают также и мимические мускулы. Прочих неврологических явлений нет. Это единственный симптом.
Возможны парезы — нарушения чувствительности при почти полностью сохранной двигательной активности.
- Чувственный вариант. Пациент утрачивает способность тактильно распознавать предметы, явления, внешние стимулы. Болевые, температурные реакции и прочие раздражители не воспринимаются.
Это временно, продолжается оно от нескольких суток до пары месяцев. В рамках реабилитации чувствительность полностью восстанавливается. Встречается подобная форма у 25% пациентов.
- Гипотонический тип. Наблюдается в 10-15% клинических ситуаций. Сопровождается падением мышечной силы.
Мускулы становятся дряблыми, плохо сокращаются, что делает передвижение и физическую активность если не невозможной, то затруднительной.
С одной стороны вероятен парез или паралич. Координация несущественно отклоняется от нормы, что проявляется в ходе специальных тестов и стандартных неврологических исследований.
- Нарушения координации и частичные параличи. Отклонение проявляется несколькими путями. Наблюдается неловкость в руках, невозможность выполнять мелкие точные движения.
Нередка речевая дисфункция: структура высказываний правильная и логичная, однако возможна заторможенность или же нечеткость артикуляции. Из-за недостаточной чувствительности и управляемости мимическими мышцами, языком.
Описаны случаи паралича шеи, потому пациент не в силах держать голову, руки и ноги с одной стороны. Встречаемость дизартрической формы — 10% и менее.
Еще реже встречаются другие признаки лакунарного инсульта головного мозга:
- Паркинсонический. Если страдает экстрапирамидная система. Возникают типичные симптомы, основной из которых — мышечная ригидность. Мускулы в гипертонусе, спазмированы, но слабы. При этом пациент не способен нормально передвигаться, быстро утомляется.
- Недержание мочи, императивные позывы опорожнить полый орган. Также единственный симптом патологического процесса в котором заподозрить признак инсульта сложно даже квалифицированным врачам.
- Дискинетическая форма. Сопровождается мышечной слабостью при сохранности чувствительности и моторной активности. Больные вынуждены ходить мелкими приставными шагами, чтобы не упасть. Движения руками вялые, неточные, человек не может удержать предмет на весу.
Основные симптомы определяются нарушением моторного компонента. При этом речь и работа органов чувств не страдает, интеллектуально-мнестическая составляющая тоже.
Клиническая картина развивается постепенно, в течение нескольких часов, реже двух суток.
Точный момент не понятен. Часто в ночное время, пациент уже просыпается с признаками острого нарушения церебрального кровотока.
Общая тяжесть отклонений незначительна, если сравнивать состояние с прочими формами инсульта.
Диагностика
Лакунарный инфаркт головного мозга подтверждается в стационаре, в амбулаторных условиях сделать что-либо невозможно, состояние сложное для оценки. Профильный специалист — невролог.
Стандартная схема пациентов следующая:
- Устный опрос. При сохранности речи. Если наблюдаются нарушения, нужно поговорить с родственниками. Типичные жалобы фиксируются, объективизация симптомов позволяет составить полную клиническую картину и сопоставить ее с известными выкладками. Выдвинуть гипотезы.
- Сбор анамнеза. Играет не меньшую роль. Необходим для быстрой оценки вероятной этиологии процесса. Всегда у пациентов имеет место артериальная гипертензия.
- Измерение давления и частоты сердечных сокращений. Первый показатель стабильно изменен в большую сторону, второй может быть в норме. Зависит от состояния кардиальных структур.
- Энцефалография. Используется для исследования мозговой активности в различных участках. При лакунарном инсульте сигналы от очага ослабевают, но незначительно. Врач должен обратить внимание на любые отклонения, и не принять их за погрешность.
- МРТ-диагностика. Большого смысла не имеет даже с контрастным усилением гадолинием. Однако при достаточном размере пораженной области обнаруживается очаг гипоинтенсивного сигнала, что может расцениваться как верифицирующий (подтверждающий) признак. Примерно в 60% случаев томография не дает никакого результата.
- Допплерография сосудов головного мозга, дуплексное сканирование. Для выявления скорости и качества кровотока.
По мере необходимости назначаются дополнительные исследования. На усмотрение специалиста.
Лечение
Терапия строго в стационарных условиях. По крайней мере, в первые несколько дней. До стойкой коррекции состояния. Назначаются препараты ряда фармацевтических групп:
- Тромболитики. В первые 4-8 часов от начала патологического процесса. Фибринолизин или стрептокиназа. Растворяет сформировавшиеся кровеносные сгустки. Не позволяет прогрессировать гемодинамическим нарушениям.
- Антиагрегантные медикаменты. Предотвращают дальнейшее развитие тромбов. Аспирин-Кардио или Гепарин, возможны прочие наименования.
- Диуретики быстрого действия. Например, Фуросемид или осмотические мочегонные — Маннитол в ограниченных количествах. Лекарства предотвращают отек головного мозга и возможные летальные последствия на фоне этого неотложного состояния. Для длительного использования не подходят, оказывают негативное влияние на сердце и сосуды.
- Цереброваскулярные медикаменты. Нормализуют питание головного мозга. Пирацетам или Актовегин. Курс терапии этими средствами продолжают и после окончания острого периода.
- Ангиопротекторы. Укрепляют стенки сосудов, увеличивают их эластичность. Наименования подбираются специалистом.
Также используются такие медикаменты:
- Противогипертензивные. Снижают артериальное давление. Ингибиторы АПФ, антагонисты кальция, бета-блокаторы. Медикаменты центрального действия. Назначаются строго врачом, обычно к работе привлекается кардиолог для определения наиболее безопасного сочетания. Резистентные формы гипертензии не купируются монотерапевтическими методами. Нужна группа препаратов.
- Седативные средства. Легкие, можно использовать транквилизаторы для уменьшения тревожности.
Одних таблеток будет мало. Требуется коррекция рациона (лечебный стол №10), по возможности рекомендуется проконсультироваться с диетологом, отказ от курения, алкоголя, тем более психоактивных веществ, наркотиков.
Физическая активность приводится в норму, она должна быть адекватной уровню развития человека, значительно ниже потенциального предела. Показан сон не менее 7 часов за ночь, избегание стрессов, освоение методик релаксации.
Реабилитационный период составляет 2-3 месяца. Это рекордно короткое время для инсульта. Позитивная черта — возможность полного восстановления без неврологического дефицита даже в наиболее сложных клинических случаях.
Составные компоненты этого ответственного периода:
- Применение медикаментов. Используется триада групп препаратов: цереброваскулярные для стабилизации церебрального кровотока, противогипертензивные, в рамках снижения артериального давления, ангиопротекторы, чтобы укрепить сосуды.
- Лечебная физкультура. Пациенты с перенесенным лакунарным инсультом редко находятся в столь тяжелом положении, что не могут двигаться. Рекомендуются активные упражнения, пассивные применяются в первые дни, чтобы нормализовать трофику в парализованных конечностях. В этом случае движения совершает помощник.
- Массаж. В рамках нормализации трофики рук и ног, восстановления периферического кровотока.
Постепенно пациент должен начинать ходить сам, сначала с помощью медицинского персонала, затем без нее.
Госпитальный период продолжается порядка 1-2 недель. Возможно направление в центр реабилитации, это еще 2-3 недели. Затем с понятными рекомендациями человек отправляется восстанавливаться дома.
При грамотном и ответственном подходе, соблюдении советов специалиста, есть все шансы на полную компенсацию нарушения.
Прогноз
Инсульт лакунарного типа считается единственным исключением (если не брать в расчет транзиторную ишемическую атаку), редко приводящим к летальному исходу и инвалидности пациента.
Есть шансы полностью восстановиться. Особенно, если имеются благоприятные факторы. Это: молодой возраст, отсутствие соматических патологий, эндокринных, сердечнососудистых в анамнезе, артериальная гипертензия не стойкого характера, хорошо реагирующая на лечение.
Дополнительно — положительный ответ на медикаментозную терапию, минимальный неврологический дефицит.
Общая выживаемость составляет 90% и более. Летальность не превышает 5-8%. Большинство случаев сопряжено с несвоевременным обращением в стационар.
Согласно исследованиям, коррекция должна начаться в первые 6, максимум 8 часов. Затем риски выше на 10-20%.
Патология коварна не своими симптомами и текущими опасностями, а вероятным результатом в среднесрочной и длительной перспективе.
Возможные последствия
Осложнения в момент начала самого патологического процесса почти не развиваются, что с одной стороны облегчает состояние больного и ход лечения, с другой — может направить неопытного специалиста на ложный путь.
Наиболее очевидное последствие лакунарного инсульта — стойкий неврологический дефицит уже после реабилитации. Обычно не когнитивного, а моторного характера: двигательные дисфункции. Но это сравнительно редкое явление.
Подспудно развиваются сосудистые проблемы. Артерии нечасто деструктурируются. Чаще некоторый кровоток сохраняется. Давление растет, стенка истончается, ослабевает.
Развиваются аневризмы — выпячивание мешкообразного характера. Редко одиночные, чаще в процесс вовлекается сразу группа сосудов. В определенный момент происходит разрыв и истечение крови в мозговое пространство.
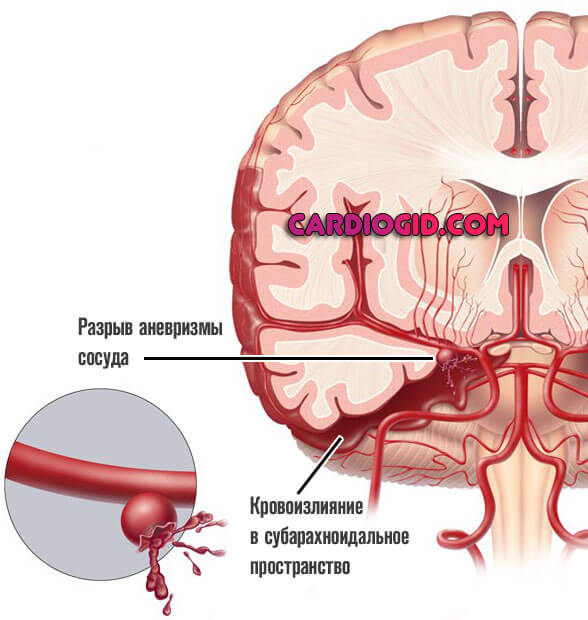
Заканчивается это уже геморрагическим лакунарным инсультом, который протекает в разы тяжелее и приводит к тяжелой инвалидности и дефектам. Превенция опасных для жизни и здоровья осложнений входит в состав лечения.
Аневризмы лакунарных сосудов определить крайне трудно, но в один момент они не формируются. Требуется время. Потому врачи назначают церебропротекторы, препараты для повышения эластичности сосудов, противогипертензивные. Это, в том числе, мера по предотвращению неочевидных итогов.
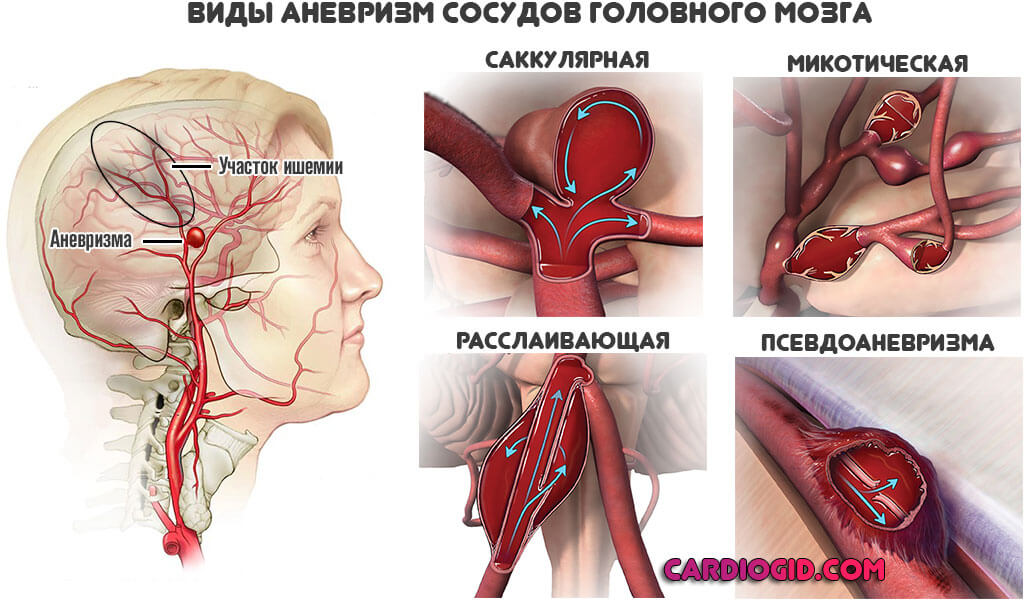
Инсульт в лакунах головного мозга — редкая и сравнительно легкая форма цереброваскулярной недостаточности. Терапия проводится в стационаре. Риски все равно присутствуют, но перспективы полного излечения почти максимальны.
Источник
