Гипертонический криз при феохромоцитоме неотложная помощь

Феохромоцитома — это хромаффинная опухоль, которая продуцирует, накапливает и выделяет катехоламины — адреналин и норадреналин. Чаше всего феохромоцитома исходит из мозгового слоя надпочечников, но источником ее могут быть хромаффинные клетки, расположенные в области симпатических ганглиев в различных участках тела (первичные феохромоцитомы, расположенные вне надпочечников, обозначают как параганглиомы).
Клинические проявления феохромоцитомы Ведущим признаком болезни является повышение артериального давления. Наиболее характерны кризы с внезапным возрастанием артериального давления до 280-300/180-200 мм рт. ст. Появляется головная боль, чувство страха, профузный пот, тахикардия, резкое побледнение или покраснение кожи. Нередко возникают ангинозные боли, боли в животе, тошнота, рвота. Отмечаются различные нарушения ритма сердца, среди них такие тяжелые, как желудочковая тахикардия и даже фибрилляция желудочков сердца.
В период криза обнаруживают гипергликемию, нейтрофильный лейкоцитоз, повышение температуры тела.
Иногда феохромоцитома проявляется постоянной артериальной гипертензии с возникновением на ее фоне кризов, которые могут быть не столь резко выраженными, как при первом варианте течения.
Катехоламиново-гипертензивный криз может закончиться летально при картине шока, напоминающей острую надпочечниковую недостаточность. Стойкая артериальная гипертензия нередко приводит к смерти от мозгового инсульта или инфаркта миокарда.
Диагностика феохромонитомы
Для распознавания феохромонитомы имеет значение следующее:
• оценка клинических данных, позволяющих заподозрить феохромоцитому;
• определение катехоламинов или их метаболитов в суточном количестве мочи (в период, когда имеются отчетливые симптомы заболевания);
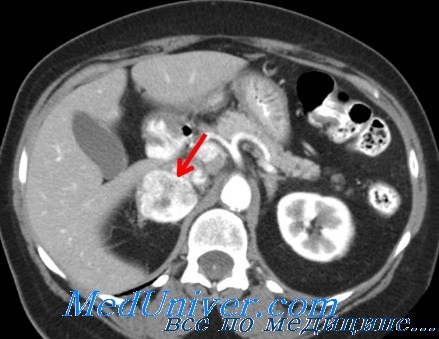
• результаты компьютерной томографии надпочечников. Для выявления вненадпочечниковой локализации феохромонитомы используют компьютерную томографию, аортографию. В случаях, когда опухоль с помощью перечисленных методов обнаружить не удается, применяют введение 131I метайодобензилгуанидина (131I MIBG), который захватывается опухолью, что позволяет визуализировать ее сцинтиграфически.
Неотложная помощь больному с гипертензивным кризом при феохромоцитоме
Быстрое внутривенное введение 5 мг а-адреноблокатора фентоламина (5 мг сухого фентоламина в ампуле разводят в 1 мл воды). Инъекции повторяют каждые 5 мин до снижения артериального давления. После стабилизации артериального давления на умеренном уровне повторяют инъекции каждые 2—4 ч в дозе 2,5-5 мг.
Вместо фентоламина можно применять а-адреноблокатор тропафен.
Тахикардия, свойственная феохромоцитоме, в период снижения артериального давления под влиянием а-адреноблокаторов может даже усиливаться, в связи с чем на этом этапе больному можно назначить β-адреноблокатор (пропранолол), устраняющий в этом случае тахикардию.
Нельзя начинать купирование гипертензивного криза при феохромоцитоме с β-адреноблокаторов, так как блокируя стимулирующее действие адреналина на сердце, они устраняют также его сосудорасширяющее действие, что приводит к еще большему росту артериального давления.
Лечение — оперативное. В период предоперационной подготовки больному назначают длительно действующий а-адреноблокатор феноксибензамин.
При невозможности операции (тяжелое общее состояние больного или наличие метастазов) с целью подавления синтеза катехоламинов и снижения артериального давления назначают метирозин — ингибитор тирозингидроксилазы. Метастазирующие феохромоцитомы лечат с помощью комбинированной химиотерапии (например, циклофосфан, винкристин и декарбазин) или путем введения высоких доз 131I MIBG
Источник
Клиника
Ведущий
клинический признак феохромоцитомы —
пароксизмальная гипертензия, кризы
которой возникают на фоне нормального
или повышенного АД. Катехоламиновые
кризы могут быть редкими (1 раз в несколько
месяцев) или очень частыми (25-30 раз в
сутки). Кризы, вызванные выбросом
адреналина, длятся не более 5-10 мин,
поскольку адреналин разрушается быстро;
гипертензия вследствие избытка
норадреналина продолжается часами и
даже сутками. Как правило, приступы
развиваются быстро, а проходят медленно
Вначале
приступа ощущается сердцебиение и
нехватка воздуха. Опосредуемый
α‑адренорецепторами спазм периферических
сосудов обусловливает похолодание и
влажность кистей и стоп, а также бледность
лица. Возрастание сердечного выброса
(b-адреностимуляция) и сужение сосудов
приводят к резкому повышению АД.
Уменьшение теплопотерь и ускорение
обменных процессов могут вызвать
лихорадку и приливы и увеличить
потоотделение. Тяжелые и длительные
приступы могут сопровождаться тошнотой,
рвотой, нарушениями зрения, болями в
груди и животе, парестезиями и судорогами.
Часто после приступа остается сильная
усталость.
Поражение
сердечно-сосудистой системы является
одним из основных клинических признаков
и наиболее частой причиной смерти у
больных феохромоцитомой.
Изменения,
вызванные избытком катехоламинов,
проявляются расстройством обмена в
сердечной мышце. На ЭКГ можно отметить
признаки некорокарогенных некрозов
миокарда, существует термин «катехоламиновый
миокардит».
Наиболее
частыми неврологическими симптомами
гиперкатехо-ламинемии являются головная
боль, тяжесть в голове, особенно в
затылочной области, при тяжелых кризах
возможно кровоизлияние в головной мозг.
Возможны даже психические нарушения.
Диагностика
Основной
диагностический критерий феохромоцитомы
— повышенный уровень катехоламинов в
моче или плазме. Самый надежный показатель
— повышенный уровень метанефринов
(метанефрина и норметанефрина — продуктов
метилирования адреналина и норадреналина)
в суточной моче. У больных феохромоцитомой
в 95% случаев уровень метанефринов
повышен. Особенно информативно определение
метанефринов в разовой порции мочи,
взятой сразу после криза. Вместо
метанефринов может быть определено
количество катехоламинов и конечного
продукта метаболизма адреналина и
норадреналина — ванилилминдальной
кислоты (ВМК) в суточной моче или в
3-часовой порции мочи, собранной сразу
после гипертонического криза.
В
диагностике феохромоцитомы применяются
и фармакологические пробы, блокирующие
периферическое вазопрессорное действие
катехоламинов. Проба
с тропафеном: вводят
в вену 1 мл 1% раствора тропафена; при
феохромоцитоме через 1 мин систолическое
давление снижается на 30-40 мм Hg., а
диастолическое — на 20-25 мм Hg. Проба
с фенпюламином: 5мг
фентоламина вводят в вену или в мышцу;
проба положительна, если через 2 мин
систолическое давление снижается на
30-35 мм Hg., а диастолическое — на 20-25 мм
Hg. У больных с гипертензией другой
этиологии колебания АД при проведении
проб менее выражены
Лечение
Поднимают
головной конец кровати под углом 45° для
ортостатического снижения АД, затем
вводят внутривенно 5 мг a-адреноблокатора
фентоламина (5 мг сухого препарата в
ампуле растворяют в 1 мл воды для
инъекций), затем повторяют введение
этой дозы каждые 5 мин до снижения АД.
Вместо фентоламина можно использовать
a-адреноблокатор тропафен, который
вводят внутривенно струйно медленно в
дозе 10-20 мг (1-2 мл 1% раствора). В дополнение
к основной терапии можно применять
дроперидол внутривенно или внутримышечно
(1 мл 0,25% раствора). Можно также вводить
внутривенно капельноа-b-адреноблокатор
лабеталол: 2 мл 1% раствора.
Гипотензивные средства другого механизма
действия обычно не эффективны.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Феохромоцитомный криз. Поражение глаз при феохромоцитомеОсобое место занимает феохромоцитома, развивающаяся в рамках множественного эндокринного аденоматоза — семейно-наследственного заболевания. При феохромоцитоме наблюдают выраженные сосудистые изменения на глазном дне в виде тяжелых ангиоретинопатий с нарушением зрительных функций вплоть до полной слепоты, по данным разных авторов, в 6,9—12 % случаев. Феохромоцитома встречается довольно редко, в основном у лиц в возрасте 20—50 лет. Ведущим симптомом феохромоцитомы является повышение артериального давления приступообразно (пароксизмальная форма) или стабильно (стабильная форма). Иногда приступы отмечаются на фоне постоянно повышенного артериального давления. Феохромоцитомный криз является одним из наиболее тяжелых. Он связан с быстрым выбросом в кровь массивных количеств катехоламинов. Причиной их выброса могут стать стресс, пальпация живота, мочеиспускание и даже наклон туловища. Его могут спровоцировать симпатомиметики, глюкагон, инсулин, антагонисты амина, стимуляторы секреции пролактина, метоклопрамид, морфин, налоксон, психотропные препараты, гипервентиляция легких, употребление алкоголя и продуктов, содержащих тирамин. Нередко криз развивается во время проведения диагностических оксисупрарено- или ангиографических исследований. Особо следует подчеркнуть возможную связь между развитием криза и фазой менструального цикла. Приступы учащаются во время беременности или могут возникнуть впервые во время родов. Феохромоцитома чаще распознается не до родов, а после них, при наличии уже развившихся осложнений. При недиагностированной феохромоцитоме показатели материнской смертности и гибели плода очень высоки. Понятный интерес вызывает использование эхокардиографического исследования плода у женщин с диагнозом феохромоцитомы. При этой экстрагенитальной патологии речь идет не столько о возможности развития плода с той или иной аномалией, сколько о появлении у него гемодинамических расстройств, поэтому важность изучения внутрисердечной динамики у плода очевидна (имеется в виду визуализация сердца плода с использованием двухмерного метода при перинатальном допплерографическом исследовании). Возникая чаще внезапно, феохромоцитомные кризы нередко проходят через несколько минут самостоятельно, но обычно бывают более длительными. Появляется резкая головная боль, могут произойти кровоизлияния в мозг (в ряде случаев являющиеся причиной смерти), развиваются боль в сердце, иногда в животе, тахикардия, обильное потоотделение (особенно у детей), бледность кожи (редко — ее покраснение), тремор, может нарушаться зрение (вплоть до временной или постоянной слепоты), иногда (обычно у детей) происходит кровоизлияние в сетчатку. Особая тяжесть ангиопатий сетчатки и особая Чувствительность ее к гиперадреналинемии определяют выраженность офтальмопатии у детей, страдающих феохромоцитомой, поэтому специальные целенаправленные офтальмологические исследования у них обязательны.
Нередко развивается эритроцитоз, повышается СОЭ, определяется гипергликемия, гиперкальциемия, повышение фибринолитической активности крови и ее свертываемости. В моче при феохромоцитомном кризе наблюдается преходящая протеинурия, нередко — глюкозурия, цилиндру-рия, высокое содержание адреналина, норадреналина и их метаболитов. Вне приступа в составе крови и мочи у больных с феохромоцитомой изменений чаще не отмечается, если не развиты вторичные изменения в почках. Экстренная терапия феохромоцитомного криза заключается во внутривенном введении альфа-адреноблокаторов, блокирующих действие катохоламинов на периферии, благодаря чему периферические сосуды резко расширяются. Вводят 5 мг фентоламина (реджитина) или 20—40 мг тропафена. Инъекции при необходимости повторяют каждые 5—10 мин до нормализации артериального давления. В ряде случаев можно ограничиваться внутримышечным введением этих препаратов, чем достигается более продолжительный эффект. При наличии выраженной тахикардии или аритмии добавляют бета-адреноблокаторы — пропранолол (анаприлин, обзидан) после предварительного назначения альфа-адреноблокаторов. Имеются сообщения об успешном применении у больных с верифицированной феохромоцитомой нитроглицерина, натрия нитропруссина. Эти препараты тем более показаны, если феохромоцитома фентоламинрезистентна. Радикальное лечение при феохромоцитоме заключается в удалении опухоли. Успех хирургического лечения больных с феохромоцитомой в значительной степени определяется адекватностью операционного обезболивания, предупреждением подъемов артериального давления во время удаления опухоли и его резкого падения после ее удаления. В последнее время появились сообщения об использовании эпидуральной анестезии в качестве основного обезболивающего компонента, позволяющего добиться более стабильной гемодинамики во время операции за счет уменьшения массивности выброса в кровоток адреналина, норадреналина и дофамина. Однако, по наблюдениям Р.Л.Богданова и соавт., эта методика обезболивания не оказывает сколько-нибудь заметного влияния на основные показатели гемодинамики и выброс катехоламинов. С целью стабилизации гемодинамики после удаления опухоли, еще до ее удаления переливают кровь, внутривенно вводят плазмозамещающие растворы (полиглюкин и др. — 1,5—2,5 л) под контролем частоты пульса и величины артериального давления [Потемкин В.В., Калинин А.П., Калюжный И.Т., Нурманбетов Д.Н., Жуковский М.А., Ефремов А.В.]. После удаления феохромоцитомы, как правило, наступают регрессии изменений на глазном дне и полное или частичное восстановление зрения в зависимости от тяжести поражения зрительного анализатора [Калинин А.П., Можеренков В.П., Можеренков В.П., Калинин А.П., Прокофьева Г.Л.]. – Также рекомендуем “Аддисонический криз. Ретиномеланоз при аддисоновой болезни” Оглавление темы “Поражение глаз при эндокринных заболеваниях”:
|
Источник
Экстремальным неотложным состоянием при феохромоцитоме является криз. Основная задача экстренной терапии в этом случае состоит в максимально быстром снижении артериального давления. Обычные гипотензивные и сосудорасширяющие средства, как правило, неэффективны. Если диагноз феохромоцитомы известен или предполагается, то при начинающемся или уже развившемся кризе следует немедленно начать введение а-адреноблокаторов.
Рекомендуют ввести внутривенно 2—4 мг фентоламина или отечественного препарата тропафена в той же дозе (1—2 мл 2% раствора) на изотоническом растворе хлорида натрия. Если артериальное давление не снижается в течение 5 мин, то повторяют введение препарата каждые 5 минут до снижения гипертензии. При снижении и стабилизации артериального давления вводят а-адреноблока гор в указанной дозе внутримышечно каждые 2—4 часа, а впоследствии постепенно переходят на прием фентоламина (регетина) внутрь по 25—50 мг каждые 3—6 часов.
Когда артериальное давление стойко нормализуется или возвращается к исходному, постоянному уровню, а-адреноблокаторы постепенно отменяют. Длительное применение этих препаратов у больных, у которых возможно оперативное лечение, себя не оправдывает. Прием а-блокаторов небезразличен, он чреват опасностью ортостатической гипотонии. При выраженной тахикардии, сочетающейся с аритмией, очень осторожно можно использовать b-адреноблокаторы (индерал, обзидан, анапри-лин, тразикор). В остром периоде их вводят внутривенно, медленно, в течение 5—10 мин.
Обычно сначала вливают 1—2 мг (1—2 мл 0,1% раствора), при необходимости введение такой дозы повторяют, суммарная доза составляет не более 5—10 мг (5—10 мл). Постепенно переходят на прием 10—40 мг индерала внутрь 3—4 раза в сутки в зависимости от эффекта и переносимости.

Больному необходимо обеспечить спокойную обстановку. Головной конец кровати надо поднять, что должно способствовать ортостатическому снижению артериального давления. Ш. Милку при продолжительных приступах рекомендует применение 0,2—0,25 г амитала натрия или 0,10—0,15 г нембутала. Иногда после криза развиваются явления коллапса, особенно у пожилых больных с сердечнососудистыми поражениями, а также при преимущественной экскреции опухолью адреналина. Для купирования сосудистого коллапса рекомендуют вводить внутривенно капельно норадреналин (2—4 мг, разведенные в 1000 мл 5% раствора глюкозы).
При установлении диагноза феохромоцитомы единственным способом радикального излечения является хирургическое удаление опухоли. Чем раньше производится операция, тем больше шансов на выздоровление и восстановление трудоспособности. Неоправданные промедления с операцией чреваты развитием необратимых изменений в сердечно-сосудистой системе, почках. Без удаления опухоли больные рано или поздно умирают вследствие сердечно-сосудистых осложнений или нарушения функции почек. Спонтанное излечение описано как казуистика, обычно оно наступает при кровоизлиянии в опухоль.
Оперативное вмешательство у данной группы больных связано С серьезными опасностями, обусловленными сосудисто-гормональными реакциями в виде гипертензивного пароксизма на первом этапе операции при удалении опухоли и резкого падения артериального давления после изоляции опухоли от кровообращения. Это требует тщательной предоперационной подготовки больных и правильного обеспечения и ведения анестезиологами и хирургами самой операции и послеоперационного периода. В предоперационном периоде больному обеспечивают физический и психический покой; определенную роль может играть назначение транквилизаторов и седативных средств.
Проводят максимально возможную коррекцию обменных нарушений и лечение сопутствующих заболеваний. При симптоматическом диабете назначают соответствующую диету, корригируют дозу инсулина или пероральных сахароснижающих средств для компенсации диабета. При сердечной недостаточности показаны сердечные глюкозиды.
Ряд авторов [Баранов В. Г., Сазонов А. М., Калинин Л. П. и др.] для предоперационной подготовки считают целесообразным профилактическое систематическое назначение всем больным а-адреноблокаторов с целью уменьшения воздействия катехоламинов на сердечнососудистую систему. На основании своего клиническою опыта и наблюдений других клиницистов [Казеев К. Н. и др.] мы считаем, что рекомендация предоперационного приема а-адреноблокаторов абсолютно всем больным вряд ли правомерна. Подобная терапия не предупреждает гипертензивной реакции во время операции. В последние годы мы стали применять а-адреноблокаторы в предоперационном периоде только для купирования начинающихся или уже наступивших кризов.
Непосредственно во время операции, на первом этапе удаления опухоли мы, как и большинство авторов, обязательно вводим а-адреноблокаторы (тропафен внутривенно, разовая доза 10—20 мг, суммарная в среднем 60—80 мг). Доза препарата зависит от выраженности артериальной гипертензии, контролируемой каждые 30—60 секунд. При выраженной тахикардии (более 120 уд/мин), нарушениях сердечного ритма показано комбинированное введение а- и (З-адреноблокаторов. Применение ганглиоблокаторов в сочетании с адреноблокаторами неоправданно и даже опасно в связи с возможностью тяжелой гипотонии.
Профилактика гипотонической реакции и сосудистого коллапса после изоляции от кровообращения и удаления опухоли заключается в струйном внутривенном переливании 200—400 мл полиглюкина, введении 10 мл 10% раствора хлорида кальция на 40% растворе глюкозы, возмещении кровопотери равным количеством крови. Применение стероидных препаратов целесообразно при одномоментном удалении опухолей из обоих надпочечников, при операциях удаления опухоли из второго надпочечника, при удалении всего надпочечника тогда, когда невозможно изолировать большую хромаффиному от коркового слоя надпочечника.
Автор – Татьяна Петрова.
– Читать далее “Обследование больной в гинекологии.”
Оглавление темы “Неотложная помощь эндокринологическим больным”:
- Феохромоцитома у беременных и детей
- Диагностика феохромоцитомы
- Дифференциация феохромоцитомы
- Лечение феохромоцитомы. Неотложная помощь при феохромоцитоме
- Лечение феохромоцитомы у беременных. Профилактика феохромоцитомы
- Неотложная помощь эндокринологическим больным
- Стационарная неотложная помощь в эндокринологии
- Транспортировка тяжелых эндокринных больных и уход за ними
- Клиника, лечение и профилактика острой надпочечниковой недостаточности у женщин
- Реакция женшин на хирургическую операцию – хирургический стресс
Источник