Гипертонический криз классификация патогенез
Оглавление темы “Разрывы миокарда при инфаркте миокарда ( оим, ОИМ ). Осложнение гипертонического криза. Лечение осложнений гипертонических кризов.”:
1. Разрывы миокарда при инфаркте миокарда ( оим, ОИМ ). Разрыв стенки желудочков сердца. Разрыв межжелудочковой перегородки. Разрыв сосочковой мышцы.
2. Кардиогенный шок. Классификация кардиогенного шока ( Чазова ). Клиника кадиогенного шока.
3. Принципы лечения кардиогенного шока. Истинный кардиогенный шок. Лечение истинного кардиогенного шока.
4. Рефлекторный кардиогенный шок. Неотложная помощь при рефлекторном кардиогенном шоке.
5. Гипертонический криз. Причины ( этиология ) гипертонического криза. Патогенез, классификация гипертонического криза.
6. Клиника ( клиническая картина ) гипертонических кризов. Гиперкинетические кризы I ( первого ) типа. Гиперкинетические кризы II ( второго ) типа.
7. Осложнение гипертонического криза. Варианты осложнений гипертонических кризов. Принципы оказания неотложной помощи при осложнениях гипертонического криза.
8. Неотложная помощь при гипертоническом кризе I ( первого ) типа. Принципы лечения криза I типа.
9. Неотложная помощь при гипертоническом кризе II ( второго ) типа. Принципы лечения криза II ( второго ) типа.
10. Лечение осложнений гипертонических кризов. Лечение осложненного гипертонического криза.
Гипертонический криз. Причины ( этиология ) гипертонического криза. Патогенез, классификация гипертонического криза.
Гипертоническим кризом называется острое повышение артериального давления до высоких для данного индивидума цифр, сопровождающееся углублением имеющейся симптоматики гипертонической болезни или появлением новых ее признаков.
Этиология. Психоэмоциональное перенапряжение, резкое изменение атмосферного давления и погоды, несанкционированная врачем отмена некоторых лекарственных препаратов, патология беременности, острая почечная недостаточность и т. д.
Патогенез. В основе гипертонических кризов лежит дисфункция коры головного мозга и подкорковых центров, в результате чего происходит значительное снижение адаптационных возможностей центральной нервной системы к воздействию этиологических факторов.
В медицинской практике наибольшее распространение получила классификация гипертонических кризов, разработанная Н. А. Ратнер (1958). По этой классификации выделяют два вида кризов и осложненный вариант их течения.

Кризы I типа характерны для ранних стадий гипертонической болезни. Начало внезапное, бурное, с ярко выраженной вегетативно-сосудистой реакцией. С учетом патогенетического фактора эти кризы иногда называют адреналовыми или нейровегетативными.
Кризы II типа более характерны для поздних стадий гипертонической болезни. В их основе часто лежат водно-электролитные нарушения. Это обуславливает медленное и постепенное начало и продолжительность криза до 3—4 суток.
Осложненный гипертонический криз описан в виде церебрального, коронарного и астматического варианта.
А. П. Голиков (1976) предложил подразделять гипертонические кризы в зависимости от величин периферического сосудистого сопротивления (ПСС) и ударного объема (УО) сердца, по типам системной гемодинамики.
1. Гиперкинетический тип гипертонического криза. Повышение уровня артериального давления происходит за счет увеличения УО (эффект КА) при нормальном или несколько пониженном ПСС. Клинически соответствует кризу I типа по классификации Рат-нер (см. выше).
2. Гипокинетический тип гипертонического криза. Повышение уровня артериального давления происходит за счет резкого увеличения ПСС, на фоне сниженного УО в довольно частом сочетании с брадикардией. Данный вариант криза характерен для гипертонической болезни II -III стадии. Клинически соответствует кризу II типа по классификации Ратнер (см. выше).
3. Эукинетический тип гипертонического криза. Повышение уровня артериального давления происходит на фоне нормального или несколько увеличенного УО и умеренно повышенном ПСС. Данный вариант криза возможен для любой стадии гипертонической болезни, но более характерен для II —III.
Данная классификация (А. П. Голиков, 1976) позволяет произвести более точную диагностику, однако тип гемодинамики можно определить только инструментальными методами, а это не всегда бывает доступно. В таких случаях основой дифференциации кризов становятся их клинические проявления.
– Также рекомендуем “Клиника ( клиническая картина ) гипертонических кризов. Гиперкинетические кризы I ( первого ) типа. Гиперкинетические кризы II ( второго ) типа.”
Источник
Гипертонический криз – это состояние, сопровождающееся внезапным критическим повышением АД, на фоне которого возможны нейровегетативные расстройства, нарушения церебральной гемодинамики, развитие острой сердечной недостаточности. Гипертонический криз протекает с головными болями, шумом в ушах и голове, тошнотой и рвотой, нарушениями зрения, потливостью, заторможенностью, расстройствами чувствительности и терморегуляции, тахикардией, перебоями в сердце и т. д. Диагностика гипертонического криза основывается на показателях артериального давления, клинических проявлениях, данных аускультации, ЭКГ. Мероприятия по купированию гипертонического криза включает постельный режим, постепенное контролируемое снижение АД с использованием медикаментов (антагонистов кальция, ингибиторов АПФ, вазодилататоров, мочегонных средств и т. д.).
Общие сведения
Гипертонический криз расценивается в кардиологии как неотложное состояние, возникающее при внезапном, индивидуально чрезмерном скачке артериального давления (систолического и диастолического). Гипертонический криз развивается примерно у 1% пациентов с артериальной гипертензией. Гипертонический криз может длиться от нескольких часов до нескольких суток и приводить не только к возникновению преходящих нейровегетативных расстройств, но и нарушений церебрального, коронарного и почечного кровотока.
При гипертоническом кризе существенно возрастает риск тяжелых жизнеугрожающих осложнений (инсульта, субарахноидального кровоизлияния, инфаркта миокарда, разрыва аневризмы аорты, отека легких, острой почечной недостаточности и др.). При этом повреждение органов-мишеней может развиваться как на высоте гипертонического криза, так и при быстром снижении АД.
Гипертонический криз
Причины
Обычно гипертонический криз развивается на фоне заболеваний, протекающих с артериальной гипертензией, однако может возникать и без предшествующего стойкого повышения АД. Гипертонические кризы возникают примерно у 30% пациентов с гипертонической болезнью. Наиболее часто они встречаются:
- у женщин, переживающих климактерический период
- при атеросклеротическом поражении аорты и ее ветвей,
- при заболеваниях почек (гломерулонефрите, пиелонефрите, нефроптозе), диабетической нефропатии, нефропатии беременных.
- при системных болезнях: узелковом периартериите, системной красной волчанке;
- при эндокринопатиях: феохромоцитоме, болезни Иценко-Кушинга, первичном гиперальдостеронизме;
- при так называемом «синдром отмены» – быстром прекращеним приема гипотензивных средств.
При наличии вышеназванных условий спровоцировать развитие гипертонического криза могут эмоциональное возбуждение, метеорологические факторы, переохлаждение, физические нагрузки, злоупотребление алкоголем, избыточное потребление с пищей поваренной соли, нарушение электролитного баланса (гипокалиемия, гипернатриемия).
Патогенез
Механизм развития гипертонических кризов при различных патологических состояниях неодинаков. В основе гипертонического криза при эссенциальной гипертензии лежит нарушение нейрогуморального контроля изменений сосудистого тонуса и активизация симпатического влияния на систему кровообращения. Резкое повышение тонуса артериол способствует патологическому приросту АД, создающему дополнительную нагрузку на механизмы регуляции периферического кровотока.
Гипертонический криз при феохромоцитоме обусловлен повышением уровня катехоламинов в крови. При остром гломерулонефрите следует говорить о почечных (снижение почечной фильтрации) и внепочечных факторах (гиперволемия), обусловливающих развитие криза. В случае первичного гиперальдостеронизма повышенная секреция альдостерона сопровождается перераспределением электролитов в организме: усиленным выведением калия с мочой и гипернатриемией, что в конечном итоге приводит к повышению периферического сопротивления сосудов и т. д.
Таким образом, несмотря на различные причины, общими моментами в механизме развития различных вариантов гипертонических кризов являются артериальная гипертензия и нарушение регуляции сосудистого тонуса.
Классификация
Гипертонические кризы классифицируются по нескольким принципам. С учетом механизмов повышения АД выделяют гиперкинетический, гипокинетический и эукинетический типы гипертонического криза:
- Гиперкинетические кризы характеризуются увеличением сердечного выброса при нормальном либо пониженном тонусе периферических сосудов – в этом случае происходит повышение систолического давления.
- Механизм развития гипокинетического криза связан со снижением сердечного выброса и резким увеличением сопротивления периферических сосудов, что приводит к преимущественному повышению диастолического давления.
- Эукинетические гипертонические кризы развиваются при нормальном сердечном выбросе и повышенном тонусе периферических сосудов, что влечет за собой резкий скачок как систолического, так и диастолического давления.
По признаку обратимости симптомов различают неосложненный и осложненный вариант гипертонического криза. О последнем говорят в тех случаях, если гипертонический криз сопровождается поражением органов-мишеней и выступает причиной геморрагического или ишемического инсульта, энцефалопатии, отека мозга, острого коронарного синдрома, сердечной недостаточности, расслаивания аневризмы аорты, острого инфаркта миокарда, эклампсии, ретинопатии, гематурии и т. д. В зависимости от локализации осложнений, развившихся на фоне гипертонического криза, последние подразделяются на кардиальные, церебральные, офтальмологические, ренальные и сосудистые. С учетом преобладающего клинического синдрома различают нейро-вегетативную, отечную и судорожную форму гипертонических кризов.
Симптомы гипертонического криза
Нейро-вегетативная форма
Гипертонический криз с преобладанием нейро-вегетативного синдрома связан с резким значительным выбросом адреналина и обычно развивается вследствие стрессовой ситуации. Нейро-вегетативный криз характеризуется возбужденным, беспокойным, нервозным поведением больных. Отмечаются повышенная потливость, гиперемия кожи лица и шеи, сухость во рту, тремор рук. Течение данной формы гипертонического криза сопровождается ярко выраженными церебральными симптомами: интенсивными головными болями (разлитыми или локализованными в затылочной либо височной области), ощущением шума в голове, головокружением, тошнотой и рвотой, ухудшением зрения («пелена», «мелькание мушек» перед глазами).
При нейро-вегетативной форме гипертонического криза выявляется тахикардия, преимущественное повышение систолического АД, увеличение пульсового давления. В период разрешения гипертонического криза отмечается учащенное мочеиспускание, в процессе которого выделяется повышенный объем светлой мочи. Длительность гипертонического криза составляет от 1 до 5 часов; угроза для жизни пациента обычно не возникает.
Отечная форма
Отечная, или водно-солевая форма, гипертонического криза чаще встречается у женщин с избыточным весом. В основе криза лежит дисбаланс ренин-ангиотензин-альдостероновой системы, регулирующей системный и почечный кровоток, постоянство ОЦК и водно-солевого обмена. Пациенты с отечной формой гипертонического криза подавлены, апатичны, сонливы, плохо ориентированы в обстановке и во времени. При внешнем осмотре обращает внимание бледность кожных покровов, одутловатость лица, отечность век и пальцев рук.
Обычно гипертоническому кризу предшествует уменьшение диуреза, мышечная слабость, перебои в работе сердца (экстрасистолы). При отечной форме гипертонического криза отмечается равномерное повышение систолического и диастолического давления или уменьшение пульсового давления за счет большого прироста диастолического давления. Водно-солевой гипертонический криз может длиться от нескольких часов до суток и также имеет относительно благоприятное течение.
Нейро-вегетативная и отечная формы гипертонического криза иногда сопровождаются онемением, ощущением жжения и стягивания кожи, снижением тактильной и болевой чувствительности; в тяжелых случаях – преходящими гемипарезами, диплопией, амаврозом.
Судорожная форма
Наиболее тяжелое течение свойственно судорожной форме гипертонического криза (острой гипертонической энцефалопатии), которая развивается при нарушении регуляции тонуса мозговых артериол в ответ на резкое повышение системного артериального давления. Возникающий при этом отек мозга может держаться до 2-3 суток. На высоте гипертонического криза у больных отмечаются клонические и тонические судороги, потеря сознания. Некоторое время после окончания приступа больные могут оставаться в бессознательном состоянии или быть дезориентированы; сохраняется амнезия и преходящий амавроз. Судорожная форма гипертонического криза может осложняться субарахноидальным или внутримозговым кровоизлиянием, парезами, комой и летальным исходом.
Диагностика
О гипертоническом кризе следует думать при подъеме АД выше индивидуально переносимых значений, относительно внезапном развитии, наличии симптомов кардиального, церебрального и вегетативного характера. При объективном обследовании может выявляться тахикардия или брадикардия, нарушения ритма (чаще экстрасистолия), перкуторное расширение границ относительной тупости сердца влево, аускультативные феномены (ритм галопа, акцент или расщепление II тона над аортой, влажные хрипы в легких, жесткое дыхание и др.).
Артериальное давление может повышаться в разной степени, как правило, при гипертоническом кризе оно выше 170/110-220/120 мм рт. ст. Измерение АД производится каждые 15 минут: первоначально на обеих руках, затем на руке, где оно выше. При регистрации ЭКГ оценивается наличие нарушений сердечного ритма и проводимости, гипертрофии левого желудочка, очаговых изменений.
Для осуществления дифференциальной диагностики и оценки тяжести гипертонического криза к обследованию пациента могут привлекаться специалисты: кардиолог, офтальмолог, невролог. Объем и целесообразность дополнительных диагностических исследований (ЭхоКГ, РЭГ, ЭЭГ, суточное мониторирование АД) устанавливается индивидуально.
Лечение гипертонического криза
Гипертонические кризы различного типа и генеза требуют дифференцированной лечебной тактики. Показаниями к госпитализации в стационар служат некупирующиеся гипертонические кризы, повторные кризы, необходимость проведения дополнительных исследований, направленных на уточнение природы артериальной гипертензии.
При критическом подъеме АД больному обеспечивается полный покой, постельный режим, специальная диета. Ведущее место в купировании гипертонического криза принадлежит экстренной медикаментозной терапии, направленной на снижение АД, стабилизацию сосудистой системы, защиту органов-мишеней.
- Снижение АД. Для понижения значений АД при неосложненном гипертоническом кризе используются блокаторы кальциевых каналов (нифедипин), вазодилататоры (нитропруссид натрия, диазоксид), ингибиторы АПФ (каптоприл, эналаприл), ß-адреноблокаторы (лабеталол), агонисты имидазолиновых рецепторов (клонидин) и др. группы препаратов. Чрезвычайно важно обеспечить плавное, постепенное снижение АД: примерно на 20-25 % от исходных значений в течение первого часа, в течение последующих 2-6 ч – до 160/100 мм рт. ст. В противном случае, при чрезмерно быстром снижении, можно спровоцировать развитие острых сосудистых катастроф.
- Симптоматическое лечение. Включает кислородную терапию, введение сердечных гликозидов, диуретиков, антиангинальных, противоаритмических, противорвотных, успокаивающих, обезболивающих, противосудорожных средств. Целесообразно проведение сеансов гирудотерапии, отвлекающих процедур (горячие ножные ванны, грелка к ногам, горчичники).
Возможными исходами лечения гипертонического криза являются:
- улучшение состояния (70%) – характеризуется снижением уровня АД на 15-30 % от критического; уменьшением выраженности клинических проявлений. Необходимость в госпитализации отсутствует; требуется подбор адекватной гипотензивной терапии в амбулаторных условиях.
- прогрессирование гипертонического криза (15%) – проявляется нарастанием симптоматики и присоединением осложнений. Требуется госпитализация в стационар.
- отсутствие эффекта от лечения – отсутствует динамика снижения уровня АД, клинические проявления не нарастают, но и не купируются. Необходима смена лекарственного препарата или госпитализация.
- осложнения ятрогенного характера (10-20 %) – возникают при резком или чрезмерном снижении АД (артериальная гипотония, коллапс), присоединении побочных эффектов от лекарственных препаратов (бронхоспазм, брадикардия и др.). Показана госпитализация с целью динамического наблюдения или проведения интенсивной терапии.
Прогноз и профилактика
При оказании своевременной и адекватной медицинской помощи прогноз при гипертоническом кризе условно благоприятный. Случаи летального исхода связаны с осложнениями, возникающими на фоне резкого подъема АД (инсульт, отек легких, сердечная недостаточность, инфаркт миокарда и др.).
Для предупреждения гипертонических кризов следует придерживаться рекомендованной гипотензивной терапии, регулярно контролировать АД, ограничить количество потребляемой соли и жирных продуктов, следить за массой тела, исключить прием спиртного и курение, избегать стрессовых ситуаций, увеличить физическую активность.
При симптоматической артериальной гипертонии необходимы консультации узких специалистов – невролога, эндокринолога, нефролога.
Источник
Современное определение гипертонического криза базируется на оценке угрозы развития острого поражения органов-мишеней (которые описаны в статье об артериальной гипертонии). Гипертонический криз — состояние выраженного повышения систолического и/или диастолического артериального давления, которое сопровождается симптоматикой со стороны органов-мишеней; при таком состоянии срочно нужно снизить артериальное давление, пусть и не до нормальных показателей.
- Классификация
- Патогенез
- Лечение
- Осложненные гипертонические кризы
- Неосложненные гипертонические кризы
Классификация
Для выбора тактики ведения больного применяют классификацию, которая определяет 2 типа кризов:
Осложненные или жизнеугрожающие — при которых нужно срочно снизить уровень АД, чтобы минимизировать или ликвидировать повреждение органов, предотвратить инфаркт миокарда, инсульт, почечную и сердечную недостаточность. Неосложненные или некритические кризы требуют снижение давления, но не в срочном порядке, потому что не развивается острое поражение органов.
Осложненные ГК:
- Внутримозговое кровоизлияние
- Острая гипертоническая энцефалопатия
- Острый инфаркт миокарда
- Субарахноидальное кровоизлияние
- Острая левожелудочковая недостаточность и отек легких
- Нестабильная стенокардия
Неосложненные гипертонические кризы:
- Злокачественная АГ без острых осложнений
- Тяжелая АГ без острых осложнений
- Острый гломерулонефрит с тяжелой артериальной гипертензией
- Обширные ожоги
- Криз при склеродермии
При осложненных ГК человека обязательно госпитализируют в отделение интенсивной терапии как можно скорее. Терапия при нежизнеугрожающих кризах может проходить в амбулаторных условиях.

Патогенез
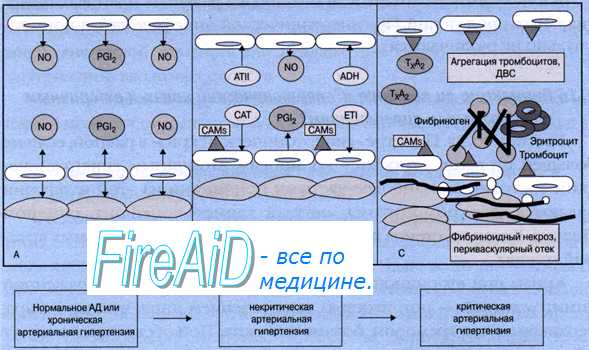
Важное значение имеют нейрогуморальные механизмы развития гипертонического криза. Гиперстимуляция РААС запускает порочную цепную реакцию, которая включает повреждение сосудов, ишемию тканей и дальнейшее перепроизводство ренина. В организме образуется излишнее количество ангиотензина II, катехоламинов, вазопрессина, альдостерона, эндотелина-1, тромбоксана. А эндогенных вазодилататоров не хватает. Потому местная регуляция периферического сопротивления. Если артериальное давление постепенно повышается и достигает индивидуального предела, срывается эндотелиальная регуляция сосудистого тонуса.
В результате гиперперфузии вслед за повреждением эндотелия развивается фибриноидный некроз артериол, повышается проницаемость сосудов, что приводит к периваскулярному отеку. Немаловажным аспектом клинических проявлений и прогноза считают сопутствующую активацию тромбоцитов и системы коагуляции, что в комплексе с потерей эндотелием фибринолитической активности способствует диссеминированному внутрисосудистому свертыванию.
Лечение
Осложненные гипертонические кризы
При критических состояниях (которые угрожают жизни человека) нужно как можно быстрее снижать АД, вводя лекарственные средства внутривенно. Для этого пациенту назначают нитропруссид натрия, вводимый при помощи инфузии со скоростью 0,25-10,0 мкгДкгхмин. Средство действует с самого начала введения. Также эффективен нитроглицерин (инфузия со скоростью 5-100 мкг/ мин). Эффект заметен через 2-5 минут после старта введения препарата.
Также можно назначить эналаприлат медленным введением на протяжении 5 минут. Введение в начальной дозе 1,25 мг, повторное введение через 6 ч с увеличением дозы на 1,25 мг каждые 6 ч до максимальной 5 мг. Его действие заметно через 15-30 мин, а эффект наблюдается на протяжении от 8 часов до 1 суток. В течение первых 30-60 мин нужно снизить давление больного приблизительно на 15-25%, после этого в течение последующих 2-6 ч достичь значений АД 160/100 мм рт.ст.
Второй этап лечения гипертонического криза включает переход на оральные формы препаратов. Зачастую нельзя резко снижать давление до нормальных показателей. Могут быть неблагоприятные последствия: ишемия, гипоперфузия. В крайнем случае вероятен некроз чувствительных к ухудшению кровоснабжения тканей.
Неосложненные гипертонические кризы
В таких случаях терапия включает назначение препаратов, которые снижают давление за минимум 30 минут и максимум 3 часа. После этого эффект может быть продлен. Если дозировка подобрана адекватно, резкого снижения АД не происходит. Эффективен такой препарат как клонидин. Доза должна составлять дозе 0,075-0,150 мг, принимать внутрь. Если есть необходимость, повторно дают пациенту препарат каждый час, пока суммарная доза не достигнет 0,6 мг. Клонидин начинает действовать через 30-60 мин, эффект длится от 8 до 16 часов.
Можно назначить каптоприл, который принимается внутрь или под язык в дозе 12,5-25,0 мг. Эффект при приеме внутрь наблюдается спустя 15-60 мин после проглатывания и длится от 6 до 8 часов. А при сублингвальном приеме эффект заметен через 15-30 минут, длится 2-6 часов. Также эффективен карведилол, который дают пациенту в дозе 12,5-25,0 мг внутрь, начало эффекта — через 30-60 мин, продолжительность — 6-12 часов.
Не нужно применять лекарства, которые вызывают резкое снижение давления, которое очень сложно контролировать. К этой группе относятся нифедипин в обычных лекарственных формах с быстрым высвобождением действующего вещества, большие дозы каптоприла.
В большинстве случаев тяжелой артериальной гипертензии, если при этом нет проявлений ПОМ, можно в качестве терапии применить комбинацию 2-х оральных антигипертонивных препаратов для адекватного снижения АД за сутки-двое. Если эффект не получен, добавляют третий препарат по назначению лечащего врача. Если обеспечить адекватный контроль АД, то эту схему можно применять и вне стен больницы, при лечении человека дома. Дальнейший подбор дозы занимает от 2-4 дней до 2-4 недель в соответствии с рекомендациями по ведению АГ II и III стадии.
При сопутствующей застойной сердечной недостаточности и синдроме слабости синусового узла не рекомендуют применять бета-блокаторы, при атеросклеротическом стенозе устья аорты — ингибиторы АПФ (ангиотензин-превращающего фермента). При двустороннем стенозе почечных артерий применение ингибиторов АПФ может вызвать почечную недостаточность.
Источник
