Гепатит панкреатит инфаркт что это

Многим людям, у которых есть проблемы с органами пищеварения, устанавливают сразу несколько патологий. Часто наблюдается гепатит при панкреатите, когда проблемы возникают в этих двух органах. Спровоцировать появление патологии могут вирусы (поражающие печень), интоксикационные процессы при других инфекциях, отравлениях, передозировках препаратов.
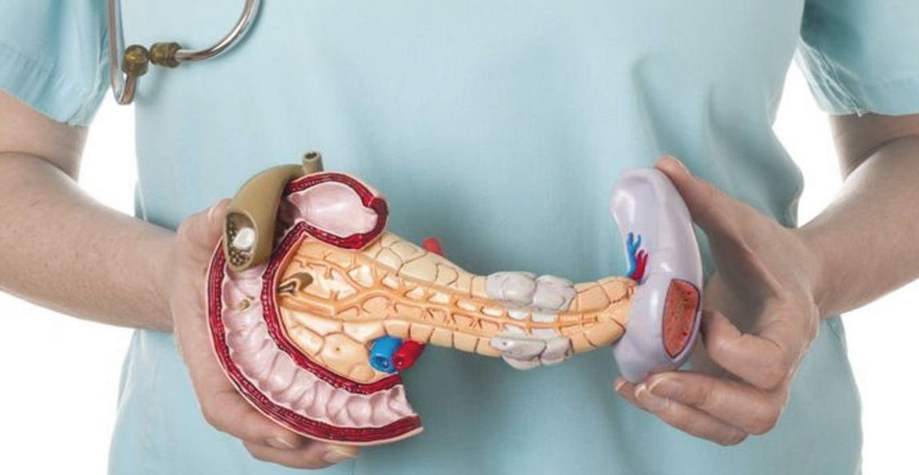
Взаимосвязь болезней
Не только причины, но и механизм развития заболеваний печени и поджелудочной железы похожи между собой. Сначала на клетки органа действуют повреждающие агенты, потом в ответ развивается процесс воспаления. Ткани отекают, а клеточные структуры подвергаются разрушению и замещению соединительной тканью.
Печень человека состоит из множества клеток, которые не имеют дифференциации. Они выполняют одновременно все функции – детоксикацию, аккумулирование ряда веществ и витаминов, участие практически во всех видах обмена. Поэтому компенсаторный потенциал печени велик, целые части ее берут на себя функцию поврежденных, и так может продолжаться длительное время. При своевременном лечении, соблюдении диеты и правильном образе жизни гепатоциты могут восстанавливаться.
При хроническом панкреатите возникает множество осложнений, в т. ч. язва, холецистит и гепатит. С другой стороны, заболевания печени могут становиться причиной панкреатита. На стадии хронизации патологических процессов становится невозможным выявление первичного заболевания. Все усилия врачей направляются на улучшение состояния больного с диагнозом гепатопанкреатит.
Что делать при приступе панкреатита
Приступ панкреатита требует оказания неотложной помощи. Он проявляется в виде опоясывающей боли, локализующейся в области подреберья, тошнотой, рвотой, напряжением мышц живота. При хроническом течении патологии боль соотносится с приемом пищи, особенно это касается жирного, жареного, острого. Ферментативная недостаточность органа приводит к вздутию живота, скоплению газов, поносу, отрыжке.
Во время приступа следует:
- полностью отказаться от приема любого вида пищи;
- соблюдать постельный режим;
- парентерально ввести анальгетик или спазмолитик;
- приложить холодный компресс на область проекции поджелудочной железы.
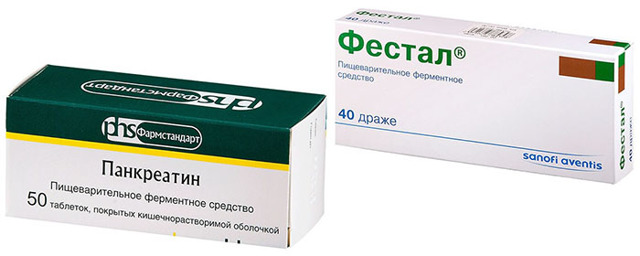 Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Острый панкреатит протекает активно, при этом происходит расплавление тканей, железа начинает переваривать сама себя. Такое опасное состояние требует немедленной помощи в условиях стационара и даже реанимации. Тяжелый приступ хронического заболевания также лечится только специалистами.
В том случае, когда развивается реактивный панкреатит на фоне гепатита, следует особое внимание уделить лечению проблем с печенью. Для этого применяются:
- гепатопротекторы (Карсил, Эссенциале);
- диета с исключением жирной и жареной пищи;
- на время обострения рекомендуется покой.
При сильных болях используются спазмолитические средства (Дротаверин, Спазмалгон), одновременно облегчается пищеварение путем назначения препарата Креон, который имеет в составе необходимые ферменты.
Диета при панкреатите и гепатите
Важной составляющей частью лечения заболеваний органов пищеварения является правильно подобранная диета. Важно устранить все вредные блюда и ввести в рацион как можно больше важных веществ.

Полезные продукты
При гепатите и панкреатите можно употреблять следующие продукты:
- диетическое мясо и нежирную рыбу;
- несладкое печенье без добавления крема;
- подсушенный хлеб с добавлением отрубей;
- молоко и кисломолочные продукты с низким содержанием жира;
- сыр нетвердых и неострых сортов;
- молочные и овощные супы;
- овощи и фрукты (есть исключения);
- крупы, картофель в умеренных количествах;
- яйца (1 раз в неделю), белок можно ежедневно.

Принимать пищу следует мелкими порциями, между завтраком, обедом и ужином необходимо перекусывать овощами, не слишком сладкими или кислыми фруктами, травяным чаем с галетным печеньем, можно выпить обезжиренный кефир или йогурт.
Запрещенные продукты
Нельзя при воспалении печени и поражении поджелудочной железы использовать в меню следующее:
- алкоголь, газированные напитки, какао и кофе;
- сдобу и свежие хлебобулочные изделия из высшего сорта муки;
- холодный суп (окрошку, свекольник), а также первое блюдо на мясном или грибном бульоне;
- копчения, соления, маринады, консервацию;
- жирное мясо, рыбу и молочные продукты.

Рацион при острой и хронической форме панкреатита
Поражение поджелудочной железы во время острого приступа или обострения хронического панкреатита требует полного отказа от пищи на 2-4 дня, в зависимости от тяжести протекания. В это время можно только пить минеральную воду без газа (Боржоми, Славяновская, Смирновская, Ессентуки №20), некрепкий отвар шиповника или слабозаваренный чай.
После этого пациенту разрешается перейти на питание с максимальным механическим и термическим щажением. Калорийность пищи снижена, запрещено употреблять любые продукты, которые могут вызвать усиление секреторной функции желудка и поджелудочной железы. Разрешается прием жидких блюд и сладостей (мед, сахар, сок из фруктов, отвар черной смородины).
По мере снижения острых проявлений в рацион постепенно добавляются другие продукты. Человек переходит на диету №5. Диффузные изменения поджелудочной железы в результате воспаления не проходят, поэтому ограничение в питании следует соблюдать пожизненно.
Особенности беременности и родов
Течение беременности с одновременным наличием гепатита и панкреатита имеет свои особенности. В первые месяцы часто развивается токсикоз, который протекает гораздо тяжелее, чем у здоровых женщин. Наблюдаются тошнота и многократная рвота, усиливающиеся во время приема жирной пищи. Происходит снижение аппетита и массы тела. Состояние несколько стабилизируется во втором и третьем триместрах, и если нет осложнений, то такой женщине не запрещено рожать.
При обострении воспаления врачи часто пропускают заболевание, т. к. оно напоминает токсикоз. Поэтому важно при малейшем ухудшении состояния сразу обращаться к врачу. Для этого требуется дополнительная консультация гастроэнтеролога или терапевта, прохождение анализов (кал, биохимический анализ крови).
Беременным требуется соблюдать диету и проходить лечение, также как и другим пациентам. Но в этом случае следует учитывать, что некоторые препараты могут повлиять на развитие плода.
Если во время вынашивания плода развивается острая форма панкреатита, то в этом случае врачи рекомендуют прерывание до срока в 12 недель. Кесарево сечение делается только в случае крайней необходимости, при условии исключения инфекционного осложнения. Роды лучше всего проводить естественным путем.
В том случае, когда у беременной наблюдается панкреатит на фоне гепатита, вызванного вирусом, то ведение беременности зависит от разновидности патологии печени. Некоторые виды инфекционного заболевания могут представлять опасность для жизни и здоровья как матери, так и будущего ребенка.
Наиболее тяжело протекают вирусные гепатиты B, С, E и D. На их фоне может развиваться печеночная недостаточность, внутриутробная гибель плода, смерть матери в результате интоксикации или кровотечения в процессе родов.
Источник
Причины, патогенез. В ряде случаев, особенно при выраженном распространенном атеросклеротическом поражении сосудов у лиц пожилого и старческого возраста, иногда возникают тромбозы и инфаркты поджелудочной железы. Их причиной могут явиться и мелкие тромбы и эмболии из левого предсердия при пороках сердца (стеноз левого предсердно-желудочкового отверстия), при инфекционном эндокардите, эмболии из атероматозной бляшки и др. Считается (и это, как правило, и встречается в реальной жизни), что в этих случаях эмболы попадают и в различные другие органы: в почки, селезенку, печень и др. Полагают, что провоцирующими факторами при эмболии содержимым атероматозной бляшки могут быть лечение антикоагулянтами, проведение аортографии, поскольку эти факторы способствуют отрыву содержимого из атероматозных атеросклеротических бляшек. Такого рода эмболию можно подозревать у больных с распространенным тяжелым атеросклерозом (атероматозом,) аорты в сочетании с артериальной гипертензией.
Патоморфология. Апоплексия и инфаркт поджелудочной железы, по крайней мере в начале развития процесса, отличаются от острого геморрагического панкреатита по морфологическим критериям ограниченностью, строгой очаговостью геморрагического процесса. Ткань поджелудочной железы при инфаркте и апоплексии вне очага (очагов) кровоизлияния остается интактной, так же как и окружающая железу забрюшинная клетчатка. При геморрагическом панкреатите вся ткань поджелудочной железы находится в состоянии выраженного воспаления и некроза, пропитывается кровью (геморрагический панкреатит); геморрагическое пропитывание захватывает и окружающую поджелудочную железу забрюшинную клетчатку.
Симптомы, диагностика. Клиническая картина острых нарушений кровообращения поджелудочной железы типа кровоизлияния или тромбоэмболии ярка: основным симптомом является резчайшая боль в области расположения поджелудочной железы, сопровождающаяся коллаптоидным состоянием и резкой болезненностью в зоне расположения железы. Активность панкреатических ферментов в сыворотке крови и моче в первые часы обычно не меняется.
Неотложная бесконтрастная рентгенография брюшной полости может выявить отложения солей кальция в аорте, иногда – кальцинаты самой поджелудочной железы (следы прошлых кровоизлияний или эмболии), кальциевые отложения в результате длительно протекающего хронического панкреатита. При УЗИ в некоторых случаях можно выявить, помимо отека и нередко склероза (у лиц пожилого возраста), неравномерность ткани поджелудочной железы. Однако следует помнить о сильнейших болях, возникающих при поражении поджелудочной железы, которые сами по себе затрудняют выполнение хоть сколько-нибудь минимально длительного исследования, требующего хотя бы кратковременного совершенно неподвижного положения больного (без достаточно сильной аналгезии).
В дальнейшем без лечения прогноз во многих случаях плохой.
Лечение. Проводят в условиях хирургического отделения стационара по общим принципам лечения острого геморрагического панкреатита. В случаях нагноения и секвестрации участков геморрагического поражения поджелудочной железы показаны высокоактивные антимикробные препараты с широким спектром действия и оперативное лечение. Во всех случаях сосудистых поражений поджелудочной железы не следует упускать из виду состояние ее второй крайне важной функции – инкреторной, особенно в тяжелых случаях заболевания. Необходимо контролировать состояние углеводного обмена (чем тяжелее состояние больного, тем чаще – каждые 3-4 ч, затем ежедневно: анализы крови, мочи); при обнаружении каких-либо отклонений сразу проводить их коррекцию. При улучшении состояния больного проводят лечение основного заболевания и поражения поджелудочной железы (по принципам лечения подострого и хронического панкреатита).
 [1], [2], [3], [4], [5]
[1], [2], [3], [4], [5]
Источник
Ведущей причиной развития хронического панкреатита является злоупотребление алкоголем. По данным зарубежных авторов, полученным в последние годы, частота алкогольного панкреатита составляет от 40 до 95% всех этиологических форм заболевания.
Употребление 100 г алкоголя или 2 л пива ежедневно в течение 3-5 лет приводит к гистологическим изменениям поджелудочной железы. Клинически выраженные проявления хронического панкреатита развиваются у женщин через 10-12 лет, а у мужчин – через 17-18лет от начала систематического употребления алкоголя. Существует линейная зависимость между риском развития панкреатита и количеством ежедневно употребляемого алкоголя, начиная с минимальной дозы 20 г в сутки. По данным Duibecu соавт. (1986) у многих больных хроническим панкреатитом ежедневное употребление алкоголя составляло от 20 до 80 г, а продолжительность употребления его до появления симптомов заболевания – 5 лет и более.
В развитии алкогольного панкреатита имеет значение также определенная генетически обусловленная предрасположенность. Развитию хронического алкогольного панкреатита способствует также сочетание злоупотребления алкоголем и избыточного приема пищи, богатой жирами и белками.
Заболевания желчевыводящих путей и печени
Заболевания желчевыводящих путей бывают причиной развития хронического панкреатита у 63% больных. Основными механизмами развития хронического панкреатита при заболеваниях желчевыводящих путей являются:
- переход инфекции из желчевыводящих протоков в поджелудочную железу по общим лимфатическим путям;
- затруднение оттока панкреатического секрета и развитие гипертензии в панкреатических протоках с последующим развитием отека в поджелудочной железе. Такая ситуация возникает при наличии камней и стенозирующего процесса в общем желчном протоке;
- билиарный рефлюкс в протоки поджелудочной железы; при этом желчные кислоты и другие ингредиенты желчи оказывают повреждающее влияние на эпителий протоков и паренхиму поджелудочной железы и способствуют развитию в ней воспаления.
Развитию хронического панкреатита при заболеваниях желчевыводящих путей в значительной мере способствуют хронические заболевания печени (хронический гепатит, цирроз). Нарушение функции печени при этих заболеваниях обусловливает продукцию патологически измененной желчи, содержащей большое количество перекисей, свободных радикалов, которые при попадании вместе с желчью в панкреатические протоки инициируют в них преципитацию белков, образование камней, развитие воспаления в поджелудочной железе.
Заболевания 12-перстной кишки и большого дуоденального соска
Развитие хронического панкреатита возможно при выраженном и длительно существующем хроническом дуодените (особенно при атрофии слизистой оболочки 12-перстной кишки и дефиците эндогенного секретина). Механизм развития хронического панкреатита при воспалительно-дистрофических поражениях 12-перстной кишки соответствует основным положениям теории патогенеза М. Богера.
При патологии 12-перстной кишки развитие хронического панкреатита очень часто связано с рефлюксом содержимого 12-перстной кишки в протоки поджелудочной железы. Дуоденопанкреатический рефлюкс возникает при:
- наличии недостаточности большого дуоденального соска (гипотонии сфинктера Одди);
- развитии дуоденального стаза, вызывающего повышение внутридуоденального давления (хронической дуоденальной непроходимости);
- комбинации этих двух состояний. При гипотонии сфинктера Одди нарушен его запирательный механизм, развивается гипотензия желчных и панкреатических протоков, происходит забрасывание в них дуоденального содержимого и вследствие этого развиваются холецистит, холангит, панкреатит.
Основными причинами, приводящими к недостаточности большого дуоденального соска, являются прохождение через него камня, развитие папиллита, нарушение моторики 12-перстной кишки.
Хроническое нарушение дуоденальной проходимости может быть обусловлено механическими и функциональными причинами. Среди механических факторов следует назвать кольцевидную поджелудочную железу, рубцовые сужения и сдавление дуоденоеюнального перехода верхнебрыжеечными сосудами (артериомезентериальная компрессия), рубцовые изменения и лимфаденит в области связки Трейтца, синдром приводящей петли после резекции желудка по Бильрот II или гастроэнтеростомии и др.
Огромное значение в развитии хронического нарушения дуоденальной проходимости имеет моторная дисфункция 12-перстной кишки: в ранних стадиях по гиперкинетическому, в последующем – по выраженному гипокинетическому типу.
Развитию хронического панкреатита способствуют дивертикулы 12-перстной кишки, в особенности околососочковые. При впадении панкреатического и желчного протоков в полость дивертикула возникают спазм или атония сфинктера Одди и нарушение оттока желчи и панкреатического секрета на почве дивертикулита. При впадении протоков в 12-перстную кишку вблизи дивертикула может происходить сдавление протоков дивертикулом.
Развитие хронического панкреатита может быть осложнением язвенной болезни желудка и 12-перстной кишки – при пенетрации язвы, расположенной на задней стенке желудка или 12-перстной кишки, в поджелудочную железу.
Алиментарный фактор
Известно, что обильный прием пищи, особенно жирной, острой, жареной провоцирует обострение хронического панкреатита. Наряду с этим значительное снижение содержания белка в рационе способствует снижению секреторной функции поджелудочной железы и развитию хронического панкреатита. Подтверждением большой роли белкового дефицита в развитии хронического панкреатита являются фиброз и атрофия поджелудочной железы и ее выраженная секреторная недостаточность при циррозе печени, синдроме мальабсорбции. Способствует развитию хронического панкреатита также полигиповитаминоз. В частности, установлено, что гиповитаминоз А сопровождается метаплазией и десквамацией эпителия поджелудочной железы, обструкцией протоков и развитием хронического воспаления.
При дефиците белка и витаминов поджелудочная железа становится значительно более чувствительной к воздействию и других этиологических факторов.
Генетически обусловленные нарушения белкового обмена
Возможно развитие хронического панкреатита, связанного с генетическими нарушениями белкового обмена, из-за избыточного выделения с мочой отдельных аминокислот – цистеина, лизина, аргинина, орнитина.
Влияние лекарственных препаратов
В ряде случаев хронического панкреатита может быть обусловлен приемом (особенно длительным) некоторых лекарственных средств: цитостатиков, эстрогенов, глюкокортикоидов и др. Наиболее часто регистрируется связь рецидивирующего панкреатита с лечением глюкокортикоидными препаратами. Механизм развития хронического панкреатита при длительном лечении глюкокортикоидами точно не известен. Предполагается роль значительного повышения вязкости панкреатического секрета, гиперлипидемии, внугрисосудистого свертывания крови в сосудах поджелудочной железы. Описаны случаи развития хронического панкреатита на фоне лечения сульфаниламидами, нестероидными противовоспалительными средствами, тиазидными диуретиками, ингибиторами холинэстеразы.
Вирусная инфекция
Установлено, что некоторые вирусы могут быть причиной развития как острого, так и хронического панкреатита. Допускается роль вируса гепатита В (он способен реплицироваться в клетках поджелудочной железы), вируса КОКСАКИ подгруппы В.
Исследования показали наличие антител к антигену вируса Коксаки В у 1/3 больных хроническим панкреатитом, причем чаще у лиц с антигенами HLA CW2. Убедительным доказательством роли вирусов в развитии хронического панкреатита является обнаружение у 20% больных антител к РНК, что связано с репликацией РНК-содержащих вирусов.
Нарушение кровообращения в поджелудочной железе
Изменения сосудов, кровоснабжающих поджелудочную железу (выраженные атеросклеротические изменения, тромбоз, эмболия, воспалительные изменения при системных васкулитах), могут вызывать развитие хронического панкреатита. В патогенезе так называемого ишемического панкреатита имеют значение ишемия поджелудочной железы, ацидоз, активация лизосомальных ферментов, избыточное накопление в клетках ионов кальция, увеличение интенсивности процессов свободнорадикального окисления и накопление перекисных соединений и свободных радикалов, активация ферментов протеолиза.
Гиперлипопротеинемия
Гиперлипопротеинемии любого генеза (как первичные, так и вторичные) могут приводить к развитию хронического панкреатита. При наследственной гиперлипидемии симптомы панкреатита появляются уже с детства. Наиболее часто хронический панкреатит развивается у пациентов с гиперхиломикронемией (I и V типы Гиперлипопротеинемии по Фредриксену). В патогенезе гиперлипидемических панкреатитов имеют значение обструкция сосудов железы жировыми частицами, жировая инфильтрация ацинозных клеток, появление большого количества цитотоксичных свободных жирных кислот, образовавшихся в результате интенсивного гидролиза триглицеридов под влиянием избыточно выделяющейся липазы.
Гиперпаратиреоз
Согласно современным данным, хронические панкреатиты встречается при гиперпаратиреозе в 10-19% случаев и его развитие обусловлено избыточной секрецией паратгормона и гиперкальциемией. Увеличение содержания свободного Са2+ в ацинарных клетках стимулирует секрецию ферментов; высокий уровень кальция в панкреатическом секрете способствует активизации трипсиногена и панкреатической липазы и, следовательно, аутолизу поджелудочной железы. При этом кальций осаждается в щелочной среде в виде кальция фосфата, образуются камни протоков, и развивается кальцификация железы.
Перенесенный острый панкреатит
Хронический панкреатит оказывается часто не самостоятельным заболеванием, а лишь фазовым состоянием, продолжением и исходом острого панкреатита. Переход острого панкреатита в хронический наблюдается у 10% больных.
Генетическая предрасположенность
Существуют данные, подтверждающие участие генетических факторов в развитии хронического панкреатита. Так, установлено, что у больных хроническим панкреатитом чаще по сравнению со здоровыми выявляются антигены системы HLAA1, В8, В27, CW1 и значительно реже – CW4 и А2. У больных, имеющих выявленные антипанкреатические антитела, чаще обнаруживается антиген HLAB15
Идиопатический хронический панкреатит
Этиологические факторы хронического панкреатита удается установить лишь у 60-80% больных. В остальных случаях выявить этиологию заболевания не удается. В этом случае говорят об идиопатическом хроническом панкреатите.
Постановка диагноза хронического панкреатита по Марсельско-Римской классификации (1989) требует проведения морфологического исследования поджелудочной железы и эндоскопической ретроградной холангио-панкреатографии, что не всегда доступно. При постановке диагноза возможно указание этиологии заболевания.
Источник
