Геморрагический инсульт и беременность

Инсульт при беременности — явление редкое. На 100 000 благополучных родов встречается 5-15 случаев этой болезни. Но во время вынашивания ребенка риск инсульта увеличивается в 6-10 раз, так как в сердечно-сосудистой системе и мозговом кровообращении беременных происходят существенные изменения.
Факторы, повышающие вероятность развития инсульта
Организм будущей мамы направляет все силы на нормальное развитие и сохранение жизни ребенка. Поэтому многие системы организма испытывают нагрузку. Сердце и сосуды работают в усиленном режиме, а малейшие дефекты могут стать причиной патологии.

К факторам, которые провоцируют инсульт во время беременности, относят:
- курение и злоупотребление спиртными напитками — вредные вещества повышают давление и ухудшают состояние артериальных сосудов;
- возраст 36 лет и выше;
- сахарный диабет — высокое содержание глюкозы делает стенки сосудов слишком тонкими и хрупкими;
- вынашивание двойни, тройни;
- инфекционные заболевания;
- болезни кровеносной системы;
- артериальная гипертензия, в результате чего сосуды теряют эластичность и разрываются в неподходящий момент;
- болезни сердца (в этот период сердечные заболевания обостряются);
- повышенный уровень холестерина — это провоцирует закупорку сосудов головного мозга;
- гестозы;
- аневризма сосудов головного мозга.
К возникновению инсульта приводят цереброваскулярные заболевания — атеросклероз, окклюзии, стенозы, энцефалопатия, тромбозы. Из-за постоянного повышенного внутричерепного давления сосуды головного мозга перестают нормально работать. Цереброспинальная жидкость сдавливает сосуды и нервные клетки, в результате чего наступает инсульт.
Беременные женщины иногда не уделяют должного внимания своему питанию и злоупотребляют жирной высококалорийной пищей, в результате чего появляется лишний вес. Избыток пищи с высоким содержанием холестерина увеличивает риск образования тромбов.
Как распознать инсульт?
У беременной женщины инсульт начинается по-разному. Это зависит от вида и места возникновения патологического процесса.
Острое начало инсульта сложно спутать с чем-то другим. Характерные симптомы патологии кровообращения в вертебробазилярном бассейне:
- сильная головная боль;
- полная потеря сознания или нарушения восприятия;
- головокружение;
- потеря равновесия, шатающаяся и неуверенная походка;
- нарушение координации, нечеткие движения;
- потеря чувствительности в теле или только руках и ногах;
- тошнота и рвота;
- тремор рук и ног при активном движении;
- сбои в работе дыхательной системы, длительные паузы между вдохами.
Человек выглядит как пьяный, хотя он не употреблял алкоголь. Это говорит о развитии инсульта.
Нарушения в работе каротидного бассейна проявляются по-другому.
Для этого патологического состояния характерны такие симптомы:
- паралич, перекос (асимметрия) лица;
- отсутствие чувствительности в теле или конечностях;
- нарушения речи, полное ее отсутствие или невнятное произношение слов;
- нулевая реакция на вопросы;
- неспособность двигать руками или ногами;
- застывание взгляда;
- потеря интеллектуальных способностей (частичная либо полная);
- проблемы в работе отделов ЦНС.
Инсульт часто сопровождается симптомами сердечной недостаточности, так как эти 2 заболевания в большинстве случаев протекают параллельно.
Если приступ случился дома или на улице, нужно немедленно вызвать скорую помощь со специализированной неврологической бригадой, так как дорога каждая минута. Больную укладывают на ровную поверхность, приподнимают, поворачивают голову набок, ослабляют давление в дыхательных путях матери, расстегивают одежду. Важно, чтобы язык не перекрыл дыхательные пути, поэтому за этим тщательно следят.
Влияние инсульта на плод
Во время инсульта у беременной женщины плод сильно страдает и может даже умереть. Поэтому при таком патологическом состоянии главная задача состоит в том, чтобы стабилизировать состояние больной. Важно не допустить развития внутриутробной гипоксии, так как это прямой путь к неблагоприятному исходу для ребенка.
Инсульт у матери повышает риск внутриутробной смерти плода.
Если плод останется жив, диагностические процедуры и использование сильнодействующих лекарственных препаратов оказывают негативный эффект и провоцируют массу заболеваний.
Например, Варфарин легко проникает через плаценту и вызывает кровотечение у плода. Применение аспирина увеличивает количество мертворождений и кровоизлияния в ЦНС из-за нарушения функционального состояния тромбоцитов.
Можно ли рожать после инсульта?
Забеременеть после инсульта удается не всем, так как это заболевание отрицательно влияет на все системы организма. При планировании нужно хорошо взвесить все за и против, так как беременность — это большая нагрузка для организма, ослабленного инсультом, особенно для кровеносных сосудов.
Беременность после инсульта протекает сложно. Риск для плода всегда есть. Поэтому постоянно нужно находиться под наблюдением врача, чтобы при малейших признаках ухудшения состояния принять меры.
Женщинам, у которых в анамнезе был инсульт, часто запрещают рожать естественным путем и направляют на операцию кесарева сечения.
Внутримозговое кровотечение при беременности
Внутримозговое кровоизлияние встречается с частотой 9 случаев на 100 000 беременностей в год. Геморрагический инсульт у беременных бывает на ранних сроках и имеет большой процент летального исхода. Причиной такой патологии является разрыв сосудов из-за усиленного давления на их стенки.
Прогноз заболевания во многом зависит от своевременности начатого лечения. Современные методы терапии позволяет купировать основные симптомы и свести к минимуму негативные последствия.
Однако сами врачи утверждают, что успех лечения также зависит от настроения больной. Позитивный настрой даже в тяжелых случаях помогает вернуться к более или менее полноценной жизни, а пессимистический — становится причиной инвалидности даже при незначительном кровотечении.
Диагностика инсульта у беременных женщин
Это патологическое состояние чаще развивается на поздних сроках или в послеродовом периоде. Установить причину и вид инсульта по клиническим проявлениям сложно, поэтому в стационаре сразу проводят лабораторные и инструментальные исследования.

При сосудистых патологиях головного мозга для определения состояния здоровья беременной используют такие диагностические методы:
- МРТ. Безопасный метод, однако в первом триместре его стараются не использовать, так как он вызывает нагрев тела. Противопоказан при наличии металла в организме.
- КТ. Компьютерная томография позволяет отличить геморрагический инсульт от ишемического. Негативного влияния на плод при использовании специального защитного фартука не оказывает.
- Люмбальная пункция спинномозговой жидкости. Проводится только после КТ.
- Исследования глазного дна после расширения зрачка.
- Компьютерная ангиография. Позволяет уточнить степень поражения сосудов. Используемое контрастное вещество не проникает через плаценту и не несет вреда для плода. Однако плод нужно защищать от прямого воздействия излучения.
Неврологи стараются использовать безопасные методы, чтобы не подвергать женщину опасности лучевого облучения. Ведь доза, которую человек получает во время КТ головного мозга, равняется фоновой среднегодовой. Поэтому обследования с облучением на ранних сроках не проводят. КТ делают только в исключительных случаях, прикрывая живот свинцовым экраном.
Лечение инсульта у беременных
Беременных с такими проблемами госпитализируют сразу для срочной терапии и последующей реабилитации. Собирается консилиум, на котором решают вопрос о сохранении жизни больной и плода, если это возможно. В нем участвуют неврологи, нейрохирурги, акушеры-гинекологи, кардиологи.
Медикаментозное лечение назначают в зависимости от состояния пациентки. При наличии тромбов сначала внутрь вводят тромборастворяющие средства, затем препараты, снижающие давление и улучшающие деятельность мозга и сердца. Если нужно, проводят хирургическое вмешательство для удаления тромба через сосуд. Этим занимается нейрохирург.
Первичные лечебные мероприятия включают такие пункты:
- Коррекция артериального давления.
- Поддержание нормогликемии.
- Поддержание жизненных функций и биологических параметров в пределах нормы.
- Инфузионная терапия. Борьба с гипоксией. Кислород. Искусственная вентиляция легких.
- Профилактика осложнений.
- Подъем головного конца кровати на 25-30°.
- Кардиомониторинг, электрокардиография.
Если инсульт произошел в ранние сроки беременности, а риск повторного приступа устранен, женщине разрешают рожать естественным способом. В остальных случаях используют региональную анестезию с наложением акушерских щипцов или кесарево сечение.
Операцию проводят под контролем нескольких врачей, чтобы предотвратить негативные последствия. Если жизнь беременной находится под угрозой, ей запрещают дальнейшее вынашивание ребенка.
Что можете сделать вы?
Инсульт легче предотвратить. Поэтому главное, что должна сделать беременная женщина, — своевременно встать на учет к акушеру-гинекологу. 12 неделя беременности — крайний срок для записи и регистрации в женской консультации.
Будущая мать должна исполнять рекомендации врача, вести здоровый образ жизни, больше гулять на свежем воздухе, правильно питаться. К анализам и другим лабораторным и инструментальным исследованиям нужно относиться с полной серьезностью и своевременно их проходить, чтобы вовремя обнаружить сбои в работе организма.
Осложнения
Инсульт почти всегда ухудшает качество жизни. Тяжелые случаи заканчиваются летальным исходом или пожизненной инвалидностью. Если лечение было начато своевременно, а болезнь не была запущенной, результат может быть положительным.
Но многие люди, перенесшие инсульт, имеют проблемы: ухудшение зрения или речи, ограничение двигательных способностей, проблемы с памятью и другие интеллектуальные нарушения.
Профилактика
Профилактика инсульта включает отказ от курения, алкоголя и наркотических веществ. Женщины старше 36 лет должны сами оценивать риск и пользу использования эстрогенов.
Для предотвращения патологии беременная должна вести здоровый образ жизни:
- питаться сбалансированной пищей, богатой полезными элементами;
- делать несложные физические упражнения для будущих мам;
- спать не менее 8 часов;
- достаточное количество времени гулять на свежем воздухе.
Не стоит пропускать плановые осмотры и сдачу анализов. О малейшем ухудшении самочувствия нужно сразу сообщать врачу.
Инсульт — патологическое состояние организма, опасное для беременных. Поэтому при предрасположенности к этому заболеванию лучше подстраховаться, пройти обследование и начать лечение.
Источник
Цель исследования. Изучение течения беременности и оптимизация родоразрешения у женщин с геморрагическим инсультом.
Материал и методы. Под наблюдением находились 41 беременная женщина в возрасте от 20 до 40 лет с геморрагическим инсультом. У семи из них инсульт произошел во время данной беременности. Всем женщинам проводили общеклиническое обследование, исследование гемостаза, компьютерную томографию, магниторезонансную томографию, консультации невролога, нейрохирурга, анестезиолога.
Результаты. После обследования консультативно вырабатывался план родоразрешения: 22 (53,7%) беременных родоразрешены путем кесарева сечения, у 19 (46,3%) произошли роды через естественные родовые пути, среди них у двух роды закончены с применением акушерских щипцов (4,9%), у 6 (14,6%) – вакуум-экстракцией плода. Родилось 42 ребенка (одна двойня), 39 (92,8%) детей в удовлетворительном состоянии были выписаны домой вместе с матерью, трое детей (7,2%): двое из двойни, и еще один ребенок после преждевременных родов переведены на 2-й этап выхаживания. Материнской и перинатальной летальности не было.
Заключение. Оптимизация ведения беременных, перенесших геморрагический инсульт с участием группы специалистов, своевременная диагностика, адекватное лечение церебральной патологии позволяют избежать ошибок в лечебной и акушерской тактике, сохранить беременность, безопасно увеличить частоту родоразрешения этих пациенток через естественные родовые пути. При этом ведение родов должно быть бережным, целесообразны программированные роды c применением перидуральной анестезии, с ограничением/выключением потуг (вакуум-экстракция плода, акушерские щипцы), что способствует рождению жизнеспособного ребенка.
Инсульт является ведущей причиной инвалидности во всем мире. По результатам статистического анализа, в Российской Федерации частота инсульта является одной из самых высоких в мире и составляет 3-3,4 на 1000 человек в год, т.е. более 490 тыс. новых инсультов в год [1]. Особую тревогу вызывает высокая распространенность цереброваскулярных заболеваний в трудоспособном возрасте – 20% [2, 3].
Данные о частоте церебральных кровоизлияний во время беременности неоднозначны. По данным разных авторов инсульт во время гестации представляет собой достаточно редкое явление, причем в разных источниках показатели колеблются от 4,2 до 210 на 100 тыс. родов [4]. Приблизительно от 12 до 35% случаев инсультов у лиц в возрасте от 15 до 45 лет связано с беременностью [5].
Факторами риска развития острого нарушения мозгового кровообращения (ОНМК) являются: артериальная гипертензия (АГ), заболевания клапанов сердца, протезированные клапаны сердца, васкулиты, наследственные заболевания соединительной ткани (синдромы Марфана, Элерса-Данло и др.) [6–8]. АГ (как существовавшая до беременности, так и гестационная) рассматривается многими исследователями в качестве значимого фактора риска геморрагического инсульта (ГИ) у беременных. Показано что у женщин с беременностью, осложненной АГ, риск развития инсульта в 6–9 раз выше по сравнению с пациентками, у которых артериальное давление (АД) находится в пределах нормы [9].
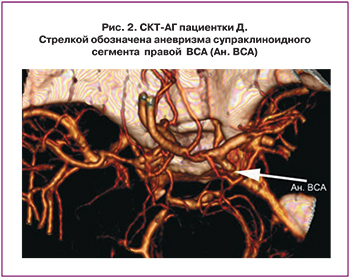
 Основными причинами ГИ является разрыв артериальных аневризм (АА) и артериовенозных мальформаций (АВМ), кавернозных мальформаций (КМ) – 4% и 5–7% [4, 10, 11]. В числе редко встречающихся, но, тем не менее, важных причин ГИ у беременных также называют синус тромбоз (СТ). Частота инсультов, связанных с данной патологией, не превышает 2% [12, 13].
Основными причинами ГИ является разрыв артериальных аневризм (АА) и артериовенозных мальформаций (АВМ), кавернозных мальформаций (КМ) – 4% и 5–7% [4, 10, 11]. В числе редко встречающихся, но, тем не менее, важных причин ГИ у беременных также называют синус тромбоз (СТ). Частота инсультов, связанных с данной патологией, не превышает 2% [12, 13].
Следует отметить, что в настоящее время отсутствует единый взгляд на ведущие причины ГИ во время беременности. В разных исследованиях авторы выделяют различные этиологические факторы. Так, по мнению S. Treadwell с соавт., ГИ во время гестации примерно с равной частотой обусловлен сосудистыми аномалиями (21%), наличием преэклампсии/эклампсии (14%), сосудистой патологией центральной нервной системы (14%) [14]. По мнению других авторов, преэклампсия/эклампсия является ведущей причиной ГИ в 31% случаев, а наличие сосудистых аномалий – у 7% пациенток [10]. Противоречивы и данные других исследователей [15].
Несмотря на многочисленные исследования, вопросы, касающиеся ведения беременности, методов обследования и родоразрешения, далеки от разрешения. Все вышеизложенное и послужило основанием для проведения данной работы.
Цель исследования: изучить факторы риска, течение беременности и разработать тактику оптимизации родоразрешения у женщин с ГИ.
Материал и методы исследования
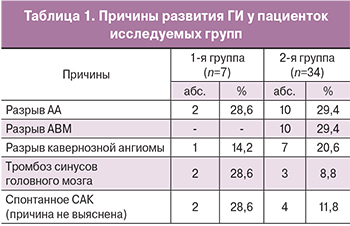
Нами был проведен ретроспективный и проспективный анализ течения беременности, родов и перинатальных исходов у 41 беременной женщины с ГИ. В соответствии с целью работы, были сформированы группы исследования: 1-я группа – 7 женщин, которые перенесли ГИ во время данной беременности, 2-я группа – 34 беременных с ГИ в анамнезе. Поскольку развитие инсульта и формирование геморрагий связано со многими причинами, в группах мы дополнительно выделили: 1а и 2а подгруппы – пациентки с разрывом АА головного мозга; 1б и 2б подгруппы – пациентки с разрывом АВМ , 1в и 2в подгруппы – беременные с разрывом КМ; 1г и 2г подгруппы – пациентки с СТ; 1д и 2д подгруппы – беременные с ГИ неустановленной этиологии.
Всем пациенткам проводилось лабораторное обследование, которое, наряду с общеклиническими методами, включало исследование системы гемостаза (стандартная коагулограмма, тромбоэластометрия и тромбодинамика), обследование на наследственные тромбофилии (генетический полиморфизм генов FV Leiden, MTHFR, PAI I 4G/5G, ACE, F II G20210A). Проводилось инструментальное обследование – магниторезонансная (МРТ) и компьютерная томография (КТ).

Все женщины были консультированы акушером-гинекологом, нейрохирургом, неврологом, офтальмологом и анестезиологом. В результате совместно вырабатывался план ведения беременности, выбирался метод родоразрешения и анестезии. Пациенткам с высоким риском развития тромботических осложнений проводилась коррекция системы гемостаза с применением гепарина, фраксипарина, клексана, назначались антиагреганты. Перинатальный исход оценивался по характеру течения раннего неонатального периода.
Статистическая обработка результатов проводилась в офисной программе Microsoft Office Excel-2010. Достоверность выявленных различий изучаемых показателей оценивали с помощью критерия Манна–Уитни. Отличие считали статистически достоверным при р
1. Бакунц Г.О. Эндогенные факторы церебрального инсульта. М.: ГЭОТАР-Медиа; 2011. 360с.
2. Дзяк Л.А., Цуркаленко Е.С. Инсульт у молодых пациентов. Здоровье Украины. 2009; 5-1: 12-5.
3. Евтушенко C.К. От этиологии и подвидов инсультов у лиц молодого возраста — к их эффективному лечению и профилактике. В кн.: Актуальные направления в неврологии: сегодня и будущее. Материалы XII Международной конференции. 25-28 апреля 2010, Судак. 2010: 12-8.
4. Davie C.A., O’Brien P. Stroke and pregnancy. J. Neurol. Neurosurg. Psychiatry. 2008; 79(3): 240-5.
5. Kuklina E.V., Tong X., Bansil P., George M.G., Callaghan W.M. Trends in pregnancy hospitalizations that included a stroke in the United States from 1994 to 2007: reasons for concern? Stroke. 2011; 42(9): 2564-70.
6. Khan M., Wasay M. Haemorrhagic strokes in pregnancy and puerperium. Int. J. Stroke. 2013; 8(4): 265-72. см. №20, №23
7. Ласков В.Б. Факторы риска, механизмы развития и виды инсульта при беременности. Возможности медикаментозной терапии. Неврология, нейропсихиатрия, психосоматика. 2013; 3: 71-7.
8. Астапенко А.В., Гончар И.А. Этиологические факторы инсульта при беременности. Медицинский журнал 2006; 1: 105-7.
9. James A.H., Bushnell C.D., Jamison M.G., Myers E.R. Incidence and risk factors for stroke in pregnancy and the puerperium. Obstet. Gynecol. 2005; 106(3): 509-16.
10. Tang C.H., Wu C.S., Lee T.H., Hung S.T., Yang C.Y., Lee C.H., Chu P.H. Preeclampsia-eclampsia and the risk of stroke among peripartum in Taiwan. Stroke. 2009; 40(4): 1162-8.
11. Moatti Z., Gupta M., Yadava R., Thamban S. A review of stroke and pregnancy: incidence, management and prevention. Eur. J. Obstet. Gynecol. Reprod. Biol. 2014; 181: 20-7.
12. Saposnik G., Barinagarrementeria F., Brown R.D. Jr., Bushnell C.D., Cucchiara B., Cushman M. et al. Diagnosis and management of cerebral venous thrombosis: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2011; 42(4): 1158-92.
13. Munira Y., Sakinah Z., Zunaina E. Cerebral venous sinus thrombosis presenting with diplopia in pregnancy: a case report. J. Med. Case Rep. 2012; 6: 336.
14. Treadwell S.D., Thanvi B., Robinson T.G. Stroke in pregnancy and the puerperium. Postgrad. Med. J. 2008; 84(991): 238-45.
15. Takahashi J.C., Iihara K., Ishii A., Watanade E., Ikeda T., Miyamoto S. Pregnancy-associated intracranial hemorrhage: results of a survey of neurosurgical institutes across Japan. J. Stroke Cerebrovasc. Dis. 2014; 23(2): e65-71.
16. Tate J., Bushnell C. Pregnancy and stroke risk in women. Womens Health (Lond. Engl.). 2011; 7(3): 363-74.
17. Tettenborn B. Stroke and pregnancy. Neurol. Clin. 2012; 30(3): 913-24.
18. Block H.S., Biller J. Neurology of pregnancy. Handb. Clin. Neurol. 2014; 121: 1595-622.
19. Grear K.E., Bushnell C.D. Stroke and pregnancy: clinical presentation, evaluation, treatment, and epidemiology. Clin. Obstet. Gynecol. 2013; 56(2): 350-9.
20. Kim Y.W., Neal D., Hoh B.L. Cerebral aneurysms in pregnancy and delivery: pregnancy and delivery do not increase the risk of aneurysm rupture. Neurosurgery. 2013; 72(2): 143-9.
21. Kim K.D., Chang CH., Choi B.Y., Jung Y.J. Endovascular treatment of a ruptured posterior inferior cerebellar artery aneurysm during pregnancy. J. Korean Neurosurg. Soc. 2014; 55(5): 273-6.
22. Vega-Basulto S.D., Lafontaine-Terry E., Gutie Rrez-Muñoz F.G., Roura-Carrasco J., Pardo-Camacho G. [Intracranial hemorrhage due to aneurysms and arteriovenous malformations during pregnancy and puerperium]. Neurocirugia (Astur.). 2008; 19(1): 25-34. (in Spanish)
23. Kataoka H., Miyoshi T., Neki R., Yoshimatsu J, Ishibashi-Ueda H., Iihara K. Subarachnoid hemorrhage from intracranial aneurysms during pregnancy and the puerperium. Neurol. Med. Chir. (Tokyo). 2013; 53(8): 549-54.
Поступила 14.09.2015
Принята в печать 02.10.2015
Краснопольский Владислав Иванович, академик РАН, директор ГБУЗ МО МОНИИАГ. Адрес: 101000, Россия, Москва, ул. Покровка, д. 22а. Телефон: 8 (495) 623-54-10
Логутова Лидия Сергеевна, д.м.н., профессор, зам. директора по науке, ГБУЗ МО МОНИИАГ. Адрес: 101000, Россия, Москва, ул. Покровка, д. 22а. Телефон: 8 (495) 623-98-35. E-mail: lidia logutova@mail.ru
Ахвледиани Кетеван Нодариевна, к.м.н., с.н.с. физиологического акушерского отделения ГБУЗ МО МОНИИАГ. Адрес: 101000, Россия, Москва, ул. Покровка, д. 22а. Телефон: 8(495) 623-00-97. E-mail: akhketi@mail.ru
Травкина Арина Андреевна, аспирант физиологического акушерского отделения ГБУЗ МО МОНИИАГ. Адрес: 101000, Россия, Москва, ул. Покровка, д. 22а. Телефон: 8 (495) 623-03-97. E-mail: arinamamba@mail.ru.
Лубнин Андрей Юрьевич, д.м.н., профессор, руководитель отделения реанимации и интенсивной терапии НИИ нейрохирургии им. Н.Н. Бурденко Минздрава России. Адрес: 125047, Россия, Москва, 4-я Тверская-Ямская ул., д. 16. E-mail:lubnin@nsi.ru.
Петрухин Василий Алексеевич, д.м.н., профессор, руководитель физиологического акушерского отделения ГБУЗ МО МОНИИАГ. Адрес: 101000, Россия, Москва, ул. Покровка, д. 22а. Телефон: 8 (495) 625-08-52. E-mail: 1akmoniiag@mail.ru
Власов Павел Николаевич, д.м.н., профессор кафедры нервных болезней лечебного факультета ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России. Адрес: 107066, Россия, Москва, ул. Новая Басманная, д. 26, кор. 4, ГКБ № 6. Телефон: 8 (499) 261-85-05. E-mail : vpn_neuro@mail.ru
Мельников Андрей Павлович, к.м.н., с.н.с. физиологического акушерского отделения ГБУЗ МО МОНИИАГ. Адрес: 101000, Россия, Москва, ул. Покровка, д. 22а. Телефон: 8 (495) 623-03-97
Будыкина Татьяна Сергеевна, д.м.н., руководитель клинико-диагностической лабораторией ГБУЗ МО МОНИИАГ. Адрес: 101000, Россия, Москва, ул. Покровка, д. 22а. Телефон: 8 (495) 623-23-17. E-mail: budit@mail
Коваленко Татьяна Станиславовна, к.м.н., с.н.с. физиологического акушерского отделения ГБУЗ МО МОНИИАГ. Адрес: 101000, Россия, Москва, ул. Покровка, д. 22а. Телефон: 8 (495) 623-00-97. E-mail: zurik2668@yandex.ru
Для цитирования: Краснопольский В.И., Логутова Л.С., Ахвледиани К.Н., Травкина А.А., Лубнин А.Ю., Петрухин В.А., Власов П.Н., Мельников А.П., Будыкина Т.С., Коваленко Т.C. Геморрагический инсульт и беременность. Акушерство и гинекология. 2016; 2: 55-62.
https://dx.doi.org/10.18565/aig.2016.2.55-62
Источник