Функциональный класс хронической сердечной недостаточности nyha

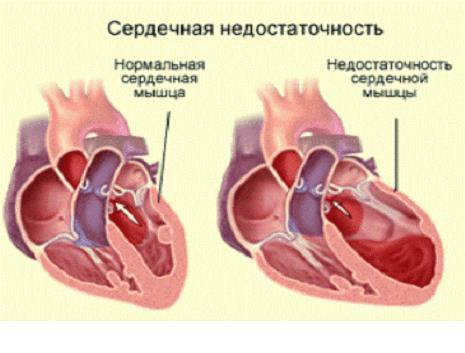 Хроническая сердечная недостаточность — патологическое состояние, развивающееся как результат различной кардиальной (реже — экстракардиальной) патологии, приводящей к снижению насосной функции сердца. ХСН является закономерным исходом заболеваний, поражающих сердце или вызывающих его перегрузку.
Хроническая сердечная недостаточность — патологическое состояние, развивающееся как результат различной кардиальной (реже — экстракардиальной) патологии, приводящей к снижению насосной функции сердца. ХСН является закономерным исходом заболеваний, поражающих сердце или вызывающих его перегрузку.
При таком состоянии сердце не способно удовлетворить потребности органов и тканей в кровоснабжении, поэтому последние страдают от гипоксии. Выделяют несколько классификаций стадий такого состояния, как хсн.
Классификация сердечной недостаточности
Классификация недостаточности сердца осуществляется по клиническим признакам, а именно по способности адекватно переносить физическую нагрузку и симптомам, возникающих при этом.
Классификация позволила иметь унифицированный подход к диагностике, а также, что важнее, лечению этого состояния. Первая классификация датируется 1935 годом, её авторы — советские врачи-кардиологи Н. Д. Стражеско и В. Х. Василенко. Долгое время она оставалась единственной, но в 1964 году в Нью-Йорке была принята классификация NYHA (New York Heart Association — Нью-Йоркской ассоциации кардиологов). Кардиологи определили на ней функциональные классы хсн.
Классификация Стражеско-Василенко (при участии Г. Ф. Ланга)
Была принята на XII съезде терапевтов СССР. Классификация хсн осуществляется по 3 стадиям:
принята на XII съезде терапевтов СССР. Классификация хсн осуществляется по 3 стадиям:
- I стадия — начальная. Характеризуется тем, что нарушения гемодинамики компенсированы и выявляются лишь при значительной физической нагрузке (бытовой) или нагрузочных пробах — тредмиле, пробе Мастера, велоэргометрии (во время диагностики).
Клинические проявления: одышка, сердцебиение, утомляемость в покое исчезают;
- II стадия — выраженная сердечная недостаточность. При ней нарушается гемодинамика (застой крови в кругах кровообращения), резко нарушается трудоспособность, ткани и органы не получают необходимого количества кислорода. Симптомы возникают в покое. Делится на 2 периода — IIА и IIБ. Разница между ними: при А стадии отмечается недостаточность либо левых, либо правых отделов сердца, когда при Б стадии сердечная недостаточность тотальная — бивентрикулярная;
 Стадия IIA — характеризуется застоем в малом или большом кругах кровообращения. На этой стадии сердечной недостаточности в первом случае имеет место левожелудочковая недостаточность.
Стадия IIA — характеризуется застоем в малом или большом кругах кровообращения. На этой стадии сердечной недостаточности в первом случае имеет место левожелудочковая недостаточность.
Она имеет следующие клинические проявления: жалобы на одышку, кашель с отделением «ржавой» мокроты, удушье (чаще по ночам) как проявление, так называемой, кардиальной астмы.
При осмотре обращают внимание на бледность, синюшность конечностей, кончика носа, губ (акроцианоз). Отеков нет. Печень не увеличена. Аускультативно можно услышать сухие хрипы, при выраженном застое – признаки отека легкого (мелкопузырчатые хрипы).
 При нарушении функции сердца с развитием застоя большого круга кровообращения пациенты жалуются на тяжесть в правой подреберной области, жажду, отеки, распирание живота, нарушение пищеварения.
При нарушении функции сердца с развитием застоя большого круга кровообращения пациенты жалуются на тяжесть в правой подреберной области, жажду, отеки, распирание живота, нарушение пищеварения.
Отмечается синюшность лица, набухание вен шеи, отеки наружные (позднее — и полостные отеки: асцит, гидроторакс), увеличение печени, нарушения ритма сердца. Лечение именно этой стадии может оказаться особенно эффективным.
С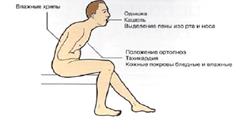 тадия IIБ — представляет из себя тотальную сердечную недостаточность с выраженными проявлениями недостаточности кровообращения. Сочетает симптомы застоя крови БКК и МКК. Эта стадия очень редко бывает обратима.
тадия IIБ — представляет из себя тотальную сердечную недостаточность с выраженными проявлениями недостаточности кровообращения. Сочетает симптомы застоя крови БКК и МКК. Эта стадия очень редко бывает обратима.
III стадия — конечная стадия, сердечная недостаточность в стадии декомпенсации. Происходит глубокая дистрофия миокарда, необратимо повреждается как само сердце, так и органы, испытывающие ишемию и кислородное голодание из-за его дисфункции. Является терминальной, регрессу не подвергается никогда.
Классификация NYHA
В Российской практике используется вместе с вышеупомянутой. Кроме деления на стадии, выделяются функциональные классы хронической сердечной недостаточности по толерантности к физической нагрузке:
Российской практике используется вместе с вышеупомянутой. Кроме деления на стадии, выделяются функциональные классы хронической сердечной недостаточности по толерантности к физической нагрузке:
- ФК I — у пациента нет ограничения физической активности. Привычные нагрузки не вызывают патологических симптомов (слабости, одышки, давящих болей, сердцебиения);
- ФК II — ограничение нагрузок оценивается как «умеренное». Признаков патологии в покое не наблюдается, но выполнение обычной физической нагрузки становится невозможным из-за возникающих сердцебиения, одышки, ангинозных болей, чувства дурноты;
- ФК III — «выраженное» ограничение нагрузок, симптомы купируются только в покое, а выполнение даже меньших, чем обычно, физических нагрузок провоцирует появление клинических признаков болезни (слабость, стенокардия, одышка, перебои в работе сердца);
- ФК IV — неспособность переносить даже малейшие (бытовые) физические нагрузки, то есть нетолерантность к ним. Дискомфорт и патологические симптомы вызывают такие действия, как умывание, бритье и т. д. Также признаки сердечной недостаточности или давящие загрудинные боли могут возникать в покое.
Две эти классификации соотносятся друг с другом так:
- ХСН I стадии — функциональный класс 1 NYHA
- ХСН II A стадии — функциональный класс 2–3 NYHA
- ХСН II Б — III стадии — ФК 4 NYHA
Особенности применения классификации NYHA
Не всегда просто провести грань между «умеренным» и «выраженным» ограничением активности, поскольку субъективно врач и больной могут по-разному оценить это.
Для этого в настоящее время используются различные унифицирующие методики, причем предпочтительнее те, которые требуют меньше всего материальных затрат и инструментальной базы.
В  США популярна модификация теста Купера (6-минутная коридорная ходьба), при котором оценивают пройденную дистанцию. Расстояние 425 — 550 метров соответствует легкой ХСН; 150–425 — напряжению компенсаторных реакций — средней; менее 150 метров — декомпенсация — тяжелая сердечная недостаточность.
США популярна модификация теста Купера (6-минутная коридорная ходьба), при котором оценивают пройденную дистанцию. Расстояние 425 — 550 метров соответствует легкой ХСН; 150–425 — напряжению компенсаторных реакций — средней; менее 150 метров — декомпенсация — тяжелая сердечная недостаточность.
Часто в российских стационарах располагают кардиологическое отделение на 3–4 этажах здания и это неслучайно. Для оценки недостаточности кровообращения можно использовать и полученные, таким образом, данные. Если возникает одышка и пациент вынужден прекратить восхождение при подъеме на 1 лестничный пролет — функциональный класс третий, на 1 этаж — второй, при преодолении 3 этажа — первый. У больных с ФК 4 — декомпенсированных, одышка может наблюдаться даже в покое.
Нью-Йоркская классификация особенно значима при оценке изменений в состоянии больных на фоне терапии.
Значение классификации ХСН
 Отнесение статуса пациента к определенной стадии хсн имеет важное значение для подбора терапии, оценки её результатов, а также при прогнозировании исходов заболевания. Например, хроническая сердечная недостаточность I стадии требует, безусловно, применения меньшего количества препаратов и, наоборот, III стадия хсн вынуждает кардиолога назначать 4–5 групп лекарств.
Отнесение статуса пациента к определенной стадии хсн имеет важное значение для подбора терапии, оценки её результатов, а также при прогнозировании исходов заболевания. Например, хроническая сердечная недостаточность I стадии требует, безусловно, применения меньшего количества препаратов и, наоборот, III стадия хсн вынуждает кардиолога назначать 4–5 групп лекарств.
 Оценка динамики функционального класса недостаточности кровообращения важна, опять же, для подбора терапии, соблюдения диеты, назначения рационального двигательного режима.
Оценка динамики функционального класса недостаточности кровообращения важна, опять же, для подбора терапии, соблюдения диеты, назначения рационального двигательного режима.
Ценность классифицирования статуса пациента для прогноза можно охарактеризовать следующими статистическими данными: ежегодно от сердечной недостаточности погибает при фк 1 — 10% пациентов, фк 2 — приблизительно 20%, фк 3 — около 40%, при фк 4 — годичная смертность превышает 65%.
Пример формулировки диагноза
Ds: Ишемическая болезнь сердца, хроническая сердечная недостаточность II Б стадии, ФК II.
![]()
Источник
Классификация сердечной недостаточности нью-йоркской ассоциации сердца (nyha, 1964)
Функциональный класс I — больные с заболеванием сердца, не имеющие ограничений, обычная физическая нагрузка не вызывает одышки, утомления или сердцебиения.
Функциональный класс II — умеренное ограничение физической активности, при выполнении обычной физической нагрузки возникает одышка, утомляемость, сердцебиение или приступ стенокардии. Больные чувствуют себя комфортно в покое.
Функциональный класс III — выраженное ограничение физической нагрузки. При незначительных физических нагрузках возникает одышка, утомляемость, сердцебиение, в состоянии покоя жалобы отсутствуют.
Функциональный класс IV — невозможность выполнять любую физическую нагрузку без дискомфорта, симптомы застойной сердечной недостаточности определяются даже в покое.
КЛАССИФИКАЦИЯ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТО ЧНОСТИ Клинические стадии:
I — соответствует I стадии хронической недостаточности кровообращения по классификации Н.Д. Стражеско, В.Х. Василенко.
IIA — соответствует ПА стадии по классификации Н.Д. Стражеско, В.Х. Василенко.
ПБ — соответствует НБ стадии по классификации Н.Д. Стражеско, В.Х. Василенко.
III — соответствует III стадии по классификации Н.Д. Стражеско, В.Х. Василенко.
Варианты хронической сердечной недостаточности:
Систолический — нарушение гемодинамики обусловлено главным образом недостаточностью систолической функции левого желудочка.
Основной критерий: величина фракции выброса левого желудочка 50%) фракции выброса неди-латированного левого желудочка.
Дополнительные критерии:
уменьшение конечно-диастолического объема (индекса конечнодиастолического объема) полости левого или правого желудочка
(по данным эхокардиографии);
величина отношения максимальных скоростей раннего и поздне
го диастолического наполнения (Е/А)
Классификация сердечной недостаточности нью-йоркской ассоциации сердца (nyha, 1964)
Функциональный класс I — больные с заболеванием сердца, не имеющие ограничений, обычная физическая нагрузка не вызывает одышки, утомления или сердцебиения.
Функциональный класс II — умеренное ограничение физической активности, при выполнении обычной физической нагрузки возникает одышка, утомляемость, сердцебиение или приступ стенокардии. Больные чувствуют себя комфортно в покое.
Функциональный класс III — выраженное ограничение физической нагрузки. При незначительных физических нагрузках возникает одышка, утомляемость, сердцебиение, в состоянии покоя жалобы отсутствуют.
Функциональный класс IV — невозможность выполнять любую физическую нагрузку без дискомфорта, симптомы застойной сердечной недостаточности определяются даже в покое.
КЛАССИФИКАЦИЯ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТО ЧНОСТИ Клинические стадии:
I — соответствует I стадии хронической недостаточности кровообращения по классификации Н.Д. Стражеско, В.Х. Василенко.
IIA — соответствует ПА стадии по классификации Н.Д. Стражеско, В.Х. Василенко.
ПБ — соответствует НБ стадии по классификации Н.Д. Стражеско, В.Х. Василенко.
III — соответствует III стадии по классификации Н.Д. Стражеско, В.Х. Василенко.
Варианты хронической сердечной недостаточности:
Систолический — нарушение гемодинамики обусловлено главным образом недостаточностью систолической функции левого желудочка.
Основной критерий: величина фракции выброса левого желудочка 50%) фракции выброса неди-латированного левого желудочка.
Дополнительные критерии:
уменьшение конечно-диастолического объема (индекса конечнодиастолического объема) полости левого или правого желудочка
(по данным эхокардиографии);
величина отношения максимальных скоростей раннего и поздне
го диастолического наполнения (Е/А)
Неопределенный — наличие клинических признаков сердечной недостаточности при фракции выброса левого желудочка в пределах 40- 50%.
Таблица 4. Ориентировочное соответствие клинических стадий сердечной недостаточности и функциональных классов по классификации NYHA
Стадия сердечной недостаточности
Стенокардия напряжения ФК II. НК II А, II ФК (NYHA)
Жалобы и история жизни больного. Постановка клинического диагноза на основе обследования. Фармакологические препараты для лечения заболевания. Анализ взаимодействия назначенных лекарственных препаратов. Расчет доз препаратов, рациональность их выбора.
Стенокардия напряжения ФК II. НК II А, II ФК (NYHA)
Используйте данную ссылку, чтобы на вашей странице в социальной сети сообщить о найденной полезной информации или поделиться с посетителями вашего сайта (блога). Или кликните по кнопке
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже.
1.
ИБС: стенокардия напряжения. Гипертоническая болезнь III степени
Жалобы больного при поступлении на лечение в стационар. Обследование основных органов и систем, данные лабораторных исследований. Постановка диагноза: ишемическая болезнь сердца, стенокардия напряжения. План терапевтического лечения, прогноз для жизни.
история болезни [758,0 K], добавлен 26.12.2012
2.
Плоскоклеточный неороговевающий рак левого угла рта
Жалобы больного при поступлении в клинику. История настоящего заболевания. Данные объективного обследования челюстно-лицевой области и шеи. План обследования больного, обоснование клинического диагноза. Этиология и патогенез заболевания, план лечения.
история болезни [27,2 K], добавлен 10.06.2012
3.
Стенокардия напряжения I степени, гипертоническая болезнь III стадии, риск 4 (очень высокий)
Жалобы, отражающие стенокардию напряжения в совместимости с гипертонической болезнью и хроническим холециститом. Схема обследования органов и систем организма, определение необходимых анализов. Обоснование клинического диагноза и назначение лечения.
история болезни [25,2 K], добавлен 28.10.2009
4.
Хронический двусторонний гнойный гаймороэтмоидит. Деформация носовой перегородки III степени. Медикаментозный ринит
Жалобы больного и история заболевания, анализ ЛОР-статуса: состояние носа и околоносовых пазух, носоглотки, гортани. План дополнительного обследования, дифференциальный диагноз и постановка клинического диагноза «гаймороэтмоидит», план и дневник лечения.
история болезни [22,8 K], добавлен 15.11.2011
5.
Прогрессирующая стенокардия
Жалобы больного при поступлении. Состояние органов и систем при обследовании, клинические синдромы. Постановка диагноза на основании данных лабораторных исследований, ЭКГ и рентгенографии грудной клетки. Методика лечения болезни, прогноз для жизни.
история болезни [602,6 K], добавлен 23.12.2011
6.
Смещенный перелом нижней трети диафиза бедренной кости
Паспортные данные и история жизни пациента. История заболевания и жалобы больного. Описание настоящего состояния больного. Местные признаки заболевания. Установление диагноза при поступлении и клинического диагноза. План дополнительных исследований.
история болезни [21,9 K], добавлен 01.06.2010
7.
Правосторонняя паховая грыжа
Жалобы больного при поступлении, анамнез его жизни и заболевания. План обследования и диагностика заболевания. Обоснование клинического диагноза — правосторонняя паховая грыжа, рецидив. Этиология, патогенез, методы лечения и профилактика заболевания.
история болезни [32,1 K], добавлен 12.04.2012
8.
Язвенная болезнь двенадцатиперстной кишки
История жизни и заболевания пациента. Диагностика язвенной болезни двенадцатиперстной кишки. Исследование общего состояния больного и проведение осмотра организма. Постановка клинического диагноза на основе анализа анамнеза заболевания и жизни больного.
история болезни [48,0 K], добавлен 12.09.2013
9.
Ишемическая болезнь сердца: стенокардия напряжения (стабильная) III степени. Гипертоническая болезнь: III стадии, 3 степени
Общее описание и признаки стабильной стенокардии напряжения, характерные для нее жалобы больного. Этапы обследования и необходимые анализы в стационаре. Построение предварительного диагноза и его обоснование. Исследование больного с анализом результатов.
история болезни [63,9 K], добавлен 28.10.2009
10.
Рожа левой голени повторная, эритематозно-отечная форма
Изучение истории настоящего заболевания и жизни больного. Анализ основных систем организма. Установление клинического диагноза по результатам лабораторных и специальных методов исследования. Лечение рожи левой голени с помощью лекарственных препаратов.
история болезни [34,3 K], добавлен 26.10.2013
Другие документы, подобные Стенокардия напряжения ФК II. НК II А, II ФК (NYHA)
Размещено на https://www.allbest.ru/
ВОЛГОГРАДСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСТИТЕТ
КАФЕДРА КЛИНИЧЕСКОЙ ФАРМАКОЛОГИИ И ИНТЕНСИВНОЙ ТЕРАПИИ
Министерство здравоохранения и социального развития Российской Федерации
Волгоградский государственный медицинский университет
Кафедра клинической фармакологии и интенсивной терапии
КУРСОВАЯ РАБОТА ПО КЛИНИЧЕСКОЙ ФАРМАКОЛОГИИ
на основе истории болезни больной __________________________, 78 лет, находящейся на лечении в кардиологическом отделении ЖДБ с диагнозом: Стенокардия напряжения ФК II . НК II А, II ФК ( NYHA )
Источник
Хроническая сердечная недостаточность
(ХСН) является одним из самых тяжелых и прогностически
неблагоприятных осложнений заболеваний сердечно-сосудистой системы
[1–4]. На сегодняшний день распространенность ХСН III–IV
функционального класса (ФК) в Европейской части России составляет
2,3%, а ХСН I–II ФК достигает 9,4%, что значительно превышает
аналогичные зарубежные показатели [5]. Количество больных, имеющих
дисфункцию левого желудочка (ЛЖ), в целом по стране приближается,
согласно некоторым оценкам, к 12% (16 млн человек) [6]. На
лечение ХСН в России тратится от 55 до 295 млрд рублей в год,
а расходы на госпитализацию по поводу обострений ХСН достигают
184,7 млрд рублей [7].
ХСН является прогрессирующим синдромом, и пациенты, имеющие
бессимптомную ХСН, в течение 1–5 лет могут перейти
в группу самых тяжелых больных, плохо поддающихся лечению. Поэтому
ранняя диагностика ХСН и дисфункции левого желудочка (ЛЖ),
а следовательно, и раннее начало лечения таких больных —
залог успеха в профилактике смертности от сердечной
недостаточности. К сожалению, в России крайне редко
диагностируют ХСН на начальной стадии, что свидетельствует об
отсутствии четких критериев диагностики ХСН в самый ранний период
ее развития [8].
Необходимость оптимизации ведения больных с ХСН на амбулаторном
этапе, сложность этой работы и истинное положение дел во многом
стало очевидно после завершения исследования ЭПОХА-О-ХСН [5]. Это
исследование основывалось на анализе обращений 4586 больных
с симптомами ХСН в стационары и поликлиники.
Исследование проводилось в 22 регионах РФ в течение
3 месяцев. Около 2/3 (63%) всех больных, имевших симптомы ХСН,
обращались за помощью в стационар и лишь 1/3 (37%) —
в поликлинику. Это можно объяснить тем, что больные с ХСН
обращаются за помощью лишь тогда, когда декомпенсация становится
клинически значимой и требует госпитализации и стационарного
лечения. Другой причиной является недооценка проявлений начальных
стадий ХСН, особенно у больных с артериальной гипертензией (АГ) и
ишемической болезнью сердца (ИБС). Результаты исследования ЭПОХА
наглядно демонстрируют, что в нашей стране основные усилия
направлены на стационарное лечение декомпенсированной ХСН, а не на
ее раннюю диагностику и профилактику прогрессирования
в амбулаторных условиях. Именно это объясняет тот печальный факт,
что в России имеются худшие в Европе показатели повторных
госпитализаций больных с ХСН (31% в течение месяца после
выписки) и длительности койко-дня для лечения декомпенсации —
27 дней. Для сравнения аналогичные показатели в Европе —
16% и 10–12 койко-дней соответственно [8].
Еще одним важным моментом стало обнаружение того факта, что ухудшение
систолической функции перестало быть обязательным критерием ХСН. Более
того, низкая сократимость у амбулаторных больных с ХСН
является скорее исключением из правила: фракция выброса (ФВ) ЛЖ менее
40% выявляется всего у 8,4% больных. Самая частая находка —
нормальная или почти нормальная ФВ в пределах 40–60% (у 52,4%
больных). И, наконец, 38,8% амбулаторных больных с ХСН имеют
гиперкинетический тип кровообращения с ФВ ЛЖ > 60%,
который связан с наличием АГ, увеличением ЛЖ (в основном, за
счет гипертрофии миокарда), нормальными размерами полостей.
Неудивительно, что в 2005 г. АСС (Аmerican College of
Cardiology) и АНА (American Heart Association) предложили
классифицировать ХСН не только по переносимости физических нагрузок, но
и по степени эволюции органных изменений, как бы объединив
всемирно принятую классификацию NYHA с давно использующейся в
нашей стране классификацией Образцова–Стражеско–Василенко (табл.).

Проблеме сердечной недостаточности у больных с сохраненной
систолической функцией в последнее время уделяется большое
внимание. По данным Рочестерского эпидемиологического исследования,
более 43% больных ХСН имеют ФВ ЛЖ > 50% [9]. Аналогичная
картина наблюдалась и во Фрамингемском исследовании: 51% больных
с ХСН имели ФВ ЛЖ более 50% [10]. Сердечная недостаточность
у больных с сохраненной систолической функцией более
характерна для лиц пожилого возраста. В этой связи, по мнению
экспертов, прогнозируемое число таких больных в развитых странах
будет возрастать за счет увеличения доли пожилых пациентов в общей
структуре ХСН. Данные исследования ЭПОХА-О-ХСН показывают, что
ожидаемая в будущем для Европы и Америки ситуация для России
уже наступила: доля больных ХСН с сохраненной ФВ ЛЖ (систолической
функцией > 40%) превысила 80% для амбулаторных пациентов [11].
Долгое время не существовало четкой концепции диагностики
и лечения больных ХСН с сохраненной систолической функцией,
но имеющих нарушение диастолической функции. Еще в середине века
в экспериментальных работах E. Sonnenblick,
E. Braunwаld, Ф. З. Меерсона был обоснован постулат
единства систолических и диастолических расстройств, лежащих
в основе развития сердечной недостаточности. К началу 80-х
годов накопилось множество клинических подтверждений, сводящихся
к тому, что плохая сократимость и низкая ФВ ЛЖ не всегда
однозначно предопределяют тяжесть декомпенсации, толерантность
к нагрузкам и даже прогноз больных ХСН.
Каковы же главные трудности, связанные с решением вопроса
о диастолической ХСН сегодня? Во-первых, «ахиллесовой пятой»
диагностики по-прежнему является отсутствие точной и безопасной
методики для оценки диастолической функции сердца. Другая
проблема — в отсутствии разработанных подходов к лечению
диастолической ХСН: несмотря на широкий спектр препаратов, потенциально
эффективных для терапии таких больных, ни один из них не может быть
признан идеальным. Наконец, последней и, вероятно, самой главной
проблемой является недостаток внимания исследователей и врачей к
этому вопросу. Простая логика подсказывает, что по распространенности
явления больным с диастолической ХСН должно быть посвящено не
менее 1/3 всех крупных многоцентровых исследований по оценке
выживаемости больных с сердечной недостаточностью. На самом деле
такие исследования очень немногочисленны (PEP-CHF, CHARM) [29].
Согласно рекомендациям по диагностике ХСН с нормальной ФВ ЛЖ,
предложенных Ассоциацией сердечной недостаточности и эхокардиографии
Европейского общества кардиологов в 2007 году, диастолическую
сердечную недостаточность также относят к сердечной
недостаточности с нормальной ФВ ЛЖ.
Нормальная или умеренно сниженная ФВ ЛЖ подразумевает как ФВ
ЛЖ > 50%, так и конечный диастолический объем
ЛЖ < 97 мл/м2.
Для диагностического подтверждения диастолической дисфункции ЛЖ могут
быть использованы как инвазивные (конечное диастолическое давление
ЛЖ > 16 мм рт. ст. или давление заклинивания легочных
капилляров > 12 мм рт. ст.), так и неинвазивные
методы: тканевая доплерография (E/E` > 15). Если
показатель E/E` > 8, но < 15, то требуется
проведение дополнительных неинвазивных исследований для подтверждения
диастолической дисфункции ЛЖ. Они включают в себя определение
трансмитрального кровотока или кровотока в легочных венах, индекса
массы миокарда ЛЖ или индекса массы левого предсердия по данным Эхо-КГ,
фибрилляции предсердий по ЭКГ или уровня мозгового натрийуретического
пептида в плазме [30].
В соответствии с современной моделью патогенеза ХСН данное
состояние рассматривается, прежде всего, как патология нейрогуморальных
механизмов регуляции кровообращения, одним из которых является
повышение активности симпатоадреналовой системы (САС) [12].
Первоначальная активация САС носит компенсаторный характер, однако
в дальнейшем характеризуется целым комплексом дезадаптивных
неблагоприятных последствий [13]. В появлении
и прогрессировании симптомов ХСН важное место имеет активация
симпатической нервной системы, которая, наряду с повышением
активности ренин-ангиотензин-альдостероновой системы, приводит
к задержке ионов натрия и воды, к вазоконстрикции
и снижению сократительной функции ЛЖ сердца [17].
В этой связи для изучения роли нарушений функции вегетативной
нервной системы, участвующей в регуляторных механизмах,
перспективным направлением представляется оценка вариабельности
сердечного ритма (ВСР) [14, 18]. В последние годы метод изучения
ВСР стал использоваться для оценки симпатического
и парасимпатического звеньев регуляции сердечной деятельности
у больных c ХСН [15]. Так, в исследовании UK-HEART было
показано, что показатель среднего квадратичного отклонения (SDNN)
является независимым предиктором общей смертности и наиболее
значимым предиктором смертности от прогрессирования ХСН [14, 16].
У пациентов с ХСН с сохраненной ФВ ЛЖ одышка —
часто самый ранний признак вследствие застоя в малом круге,
в то время как утомляемость скелетной мускулатуры характерна для
ХСН со сниженной ФВ ЛЖ из-за снижения сердечного выброса, ухудшения
способности вазодилатации и снижения перфузии скелетной
мускулатуры. Одышку особенно трудно интерпретировать в пожилом
возрасте и у больных с ожирением, при этом данные
больные представляют собой большой процент пациентов с ХСН,
имеющих сохраненную ФВ ЛЖ.
Объективное подтверждение снижения переносимости нагрузки может дать
применение у таких больных нагрузочного теста —
спироэргометрии — с определением максимального потребления
кислорода (VO2max) (сниженный VO2max < 25 мл/кг/мин; низкий VO2max < 14 мл/кг/мин)
и теста с 6-минутной ходьбой (дистанция < 300 м
имеет неблагоприятный прогноз) [30].
Функциональная классификация ХСН (NYHA), основанная на субъективной
оценке симптомов пациентом и врачом, позволяет лишь приблизительно
судить о физической работоспособности (ФР), а объективные
и широко используемые показатели насосной функции сердца
в покое, в частности, ФВ ЛЖ, коррелируют с ней весьма
слабо. Наиболее точный и воспроизводимый количественный
параметр — это потребление кислорода при нагрузке, непосредственно
измеряемое с помощью газового анализа.
Максимальную индивидуальную ФР характеризует максимальное потребление кислорода (VO2max) —
наивысшая величина потребления кислорода, которая не может быть
превышена при дальнейшем увеличении. У больных с ХСН достичь
его хоть и возможно теоретически, но практически удается крайне
редко, так как гораздо раньше этого уровня их останавливают одышка или
слабость. Можно ориентироваться на пиковое потребление кислорода (VO2),
однако следует учитывать, что продолжительность и мощность
нагрузки зависят от мотивации пациента и врача. Усилие больного
считается достаточным и тест информативным, если достигнут
анаэробный порог (АП), обычно составляющий 60–70% от VO2max. Анаэробный порог (АП) представляет собой уровень потребления O2,
сверх которого продуцирование энергии дополняется анаэробными
механизмами. При спироэргометрии он определяется в тот момент,
когда скорость выделения CO2 начинает превышать скорость потребления O2. У стабильных пациентов с ХСН пиковое VO2 и АП — высоковоспроизводимые показатели.
Особенности гемодинамических эффектов лекарственных препаратов
(например, β-адреноблокаторов) могут приводить к различиям
в оценке их влияния на ФР по результатам максимальных и
субмаксимальных проб, поэтому сопоставление потребления кислорода
и выполненной нагрузки представляет особую важность. Следует
отметить, что в многоцентровых исследованиях (SOLVD, V-HeFT) не
выявлено четкой связи между эффективностью препаратов по результатам
проб с ФН и их влиянием на выживаемость или показатели
сократимости ЛЖ [27]. Проведение нагрузочных тестов у пациентов
с ХСН оправдано не для уточнения диагноза, а с целью
оценки функционального статуса пациента и эффективности лечения,
а также для определения степени риска. Тем не менее нормальный
результат нагрузочного теста у пациента, не получающего
специфического лечения, может сделать диагноз ХСН маловероятным [28].
В ряде исследований проводилось изучение ВСР и кислородного
обеспечения нагрузки у больных ХСН. P. Ponikovwski
и соавт. обследовали 102 пациента с ХСН (средний
возраст — 58 лет, NYHA I-IV, ФВ ЛЖ 26%, максимальное
потребление кислорода (VO2max)
16,9 мл/кг/мин). В течение одного года умерло 19% из числа
включенных в исследование больных. Основными предикторами
смертности являлись: функциональный класс по NYHA
(р = 0,003), VO2max (р = 0,01), ФВ ЛЖ
(р = 0,02), желудочковые нарушения ритма
(р = 0,05), а также такие параметры временного
и спектрального анализа ВСР, как SDNN (р = 0,004), SDANN
(р = 0,003) и LF (р = 0,003). Авторами
исследования было установлено, что годичная выживаемость больных при
SDNN менее 100 мс была ниже в сравнении с теми,
у кого SDNN больше 100 мс (78 и 95% соответственно,
р = 0,008). Сочетание SDNN менее 100 мс и VO2max
менее 14 мл/мин/кг дало возможность выделить 18 больных
с наибольшим риском смерти. Авторы делают вывод, что сниженная ВСР
является независимым прогностическим фактором риска смертности
и осложнений у больных с ХСН [19].
Исследованию прогностической значимости ВСР в сравнении с ФВ
ЛЖ и VO2mах во время кардиопульмонального тренировочного теста
была посвящена работа C. Kruger и соавт. В исследование
были включено 222 больных с синусовым ритмом (средний
возраст — 54 ± 1 год, ФВ ЛЖ менее 40%), из них
151 человек с дилятационной и 71 —
с ишемической кардиомиопатией. За 15 ± 1 месяц 17%
больных умерло и 20% были госпитализированы в связи
с прогрессированием ХСН. У данных пациентов значение SDNN
было достоверно ниже, чем у пациентов без осложнений
(118 ± 6 и 142 ± 5 мс соответственно).
Кроме того, они достоверно отличались по величине ФВ ЛЖ
(18 ± 1 и 23 ± 1%) и VО2max
(12,8 ± 0,5 и 15,6 ± 0,5 мл/мин/кг)
соответственно. Одномерный анализ показал, что каждый из этих
параметров является независимым от двух других и прогностически
достоверно значимым для обеих групп. По данным многомерного анализа,
SDNN обладало большей прогностической ценностью, чем ФВ ЛЖ и VO2max. Авторы полагают, что измерение ВСР улучшает стратификацию риска у больных с ХСН [20].
Анализ ВСР является доступным и высокоинформативным методом
определения состояния вегетативной нервной системы у больных
с ХСН. Наряду с определением таких параметров, как
максимальное VО2
и ФВ ЛЖ, исследование ВСР позволяет лучше характеризовать степень
тяжести ХСН и прогнозировать выживаемость данной категории
больных. У больных с начальными стадиями ХСН, как правило,
выявляются нормальные значения показателей ВСР с признаками
вегетативного дисбаланса и преобладанием симпатической нервной
системы — повышенное соотношение мощности низко-
и высокочастотных колебаний (LF/HF). По мере прогрессирования
заболевания уменьшаются как временные, так и спектральные
показатели вариабельности сердечного ритма [22].
Наиболее интересным представляется коррекция повышенной активности САС
с помощью высокоселективных b-адреноблокаторов, что сопровождается
улучшением как клинического состояния пациентов с ХСН, так
и их прогноза.
Так, в работе Ю. Н. Беленкова и В. Ю. Мареева
отмечено достоверное увеличение SDNN у пациентов с ХСН
II–III ФК, принимавших карведилол в течение 6 месяцев.
Увеличение SDNN на 40% исходного уровня свидетельствует
о положительном влиянии препарата на общую ВСР [23].
В исследовании E. C. Keeley и соавт. участвовали пациенты
с постинфарктным кардиосклерозом, принимавшие метопролол
в течение года, на фоне чего отмечалось повышение активности
парасимпатической нервной системы [24].
В исследование SADKO-CHF были включены 63 пациента с ХСН
(II–III ФК) с ФВ < 40%, рандомизированные
в группы, различавшиеся приемом комбинации препаратов бисопролола,
квинаприла и валсартана, причем бисопролол присутствовал во всех
исследуемых группах. В результате исследования выяснилось, что
комбинация препаратов бисопролол + квинаприл имеет эффект
улучшения параметров ВСР, симпато-адреналовой активности [25].
И. В. Нестерова и соавт. обследовали 38 мужчин
(средний возраст 61 ± 2 года), перенесших ИМ, с ХСН
II–III ФК (NYHA) и ФВ < 45%. Больные были
рандомизированы в 2 группы, получая в I-й группе
в дополнение к стандартной терапии — метопролола тартрат
в среднесуточной дозе 54,4 мг, во II-й группе —
небиволол 2,3 мг. Результаты проведенного исследования показали,
что терапия метопролола тартратом и небивололом приводит
к снижению ФК ХСН, нормализации соотношения показателей ВСР [26].
В исследованиях участвовали пациенты со сниженной фракцией
выброса, что не дает ответ на вопрос, связанный с влиянием
β-адреноблокаторов на течение ХСН с сохраненной систолической
функцией. Потенциально β-адреноблокаторы могут улучшать течение ХСН
с сохраненной систолической функцией благодаря нескольким
механизмам: замедлению частоты сердечных сокращений сердца (ЧСС)
и, в результате этого, улучшению диастолического наполнения
ЛЖ, уменьшению гипертрофии ЛЖ и угнетению высвобождения ренина.
Однако, с другой стороны, активация b-адренорецепторов имеет
компенсаторный характер, способствуя уменьшению диастолической
дисфункции, поэтому эффективность длительного использования
β-адреноблокаторов у пациентов с ФВ выше 45% требует
дальнейшего изучения.
Лечение больных ХСН на начальных стадиях (стадии
А и В по классификации ACC/AHA, 2005; I ф. к. по
NYHA и группа риска по развитию сердечной недостаточности)
b-адреноблокаторами требует проведения дальнейш
