Фото операций при инсульте
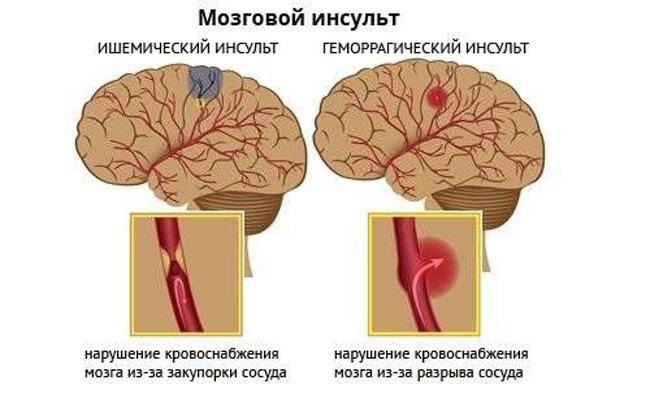
Геморрагический инсульт (ГИ) – клинический синдром, при котором происходит резкое развитие очаговой и/или общемозговой неврологической симптоматики по причине спонтанного кровоизлияния в вещество головного мозга или в подоболочечные участки. Патологический процесс запускают факторы нетравматического генеза. Этот вид кровоизлияния имеет самую высокую инвалидизирующую способность и сопряжен наивысшими рисками раннего смертельного исхода.
Факты статистики из достоверных источников
В общей структуре всех типов инсультов геморрагический занимает 10%-15%. Частота его распространения среди мирового населения составляет порядка 20 случаев на 100 тыс. человек. Специалисты, базируясь на ежегодную динамику, оповещают, что примерно через 50 лет все эти показатели увеличатся в два раза. Конкретно в Российской Федерации ежегодно диагностируют около 43000-44000 случаев ГИ. Что примечательно, приблизительно в 1,5 раза он чаще возникает у мужчин, однако летальность от его последствий преобладает у женщин.
Согласно клиническим наблюдениям, при данном диагнозе смерть наступает у 75% людей, которые находятся на ИВЛ, и у 25% людей, не нуждающихся в ней. Проведенные консолидированные исследования показали, что в среднем 30%-50% больных погибает в течение 1-го месяца с момента приступа геморрагии, причем 1/2 из них умирает уже в течение первых 2-х суток. Инвалидизация (из-за паралича лица и конечностей, афазии, слепоты, пр.) среди выживших пациентов достигает 75%, из них 10% остаются прикованными к постели. И лишь 25% больных спустя 6 месяцев независимы в повседневной жизни.
Патология представляет огромную социальную проблему, поскольку эпидемиологический пик приходится на трудоспособные годы – 40-60 лет. Геморрагические инсульты существенно «помолодели», сегодня они достаточно распространены даже среди молодежной группы людей (20-30 лет). Однозначно в категорию риска входят люди, страдающие артериальной гипертонией, так как в большинстве случаев подобного рода кровоизлияния случаются именно на почве хронически повышенного АД.
Первоочередной фактор, который влияет на прогноз исхода, – оперативность оказания адекватной медицинской помощи больному.
Провокаторы геморрагического инсульта
Пусковым механизмом появления ГИ могут послужить достаточно разнообразные факторы, оказывающие негативное воздействие на внутричерепную гемодинамику и состояние церебральных сосудов:
- стойкая артериальная гипертония (в 50% случаев);
- церебральная амилоидная ангиопатия (12%);
- оральный прием лекарств из спектра антикоагулянтов (10%);
- внутричерепные новообразования (8%);
- другие причины – артериовенозные и кавернозные мальформации, тромбозы синусов головного мозга, аневризмы, васкулиты интракраниальных сосудов и пр. (20%).
Многие из пациентов с геморрагическим ударом в анамнезе имеют сахарный диабет. Доказанный факт, что диабетики, как и гипертоники, входят в группу риска. При сахарном диабете с долгим сроком течения сосуды, включая церебральные, разрушаются из-за модификации химии крови с преобладанием глюкозы. Если на фоне повышенного сахара в крови есть склонность к постоянным повышениям АД, вероятность геморрагического инсульта возрастает в 2,5 раза.
Патогенетически геморрагический эффект может развиться вследствие разрыва сосуда (преобладающий механизм) или просачивания элементов крови в окружающие ткани мозга сквозь стенки капилляров из-за нарушенного их тонуса и проницаемости. Во втором варианте разрыва нет и как такового обильного кровоизлияния тоже. Просто мелкий сосуд пропускает кровь точечно. Но и мелкоточечные геморрагии, сливаясь, способны превратиться в весьма обширные очаги, с не меньшими роковыми последствиями, чем после разрыва артерии или вены.
Клинические проявления ГИ
Незадолго до приступа могут предшествовать предынсультные клинические симптомы-предвестники (не всегда), по которым можно заподозрить надвигающуюся опасность:
- покалывания, онемение одной лицевой половины;
- онемение пальцев рук или ног;
- внезапная слабость, головокружение, шум в голове;
- резкая болезненность в глазах, мушки, двоение, видение в красном цвете;
- внезапное пошатывание при ходьбе;
- беспричинная тахикардия;
- приступы гипергидроза;
- повышение артериального давления;
- необоснованное появление тошноты;
- заторможенность в общении и восприятии чужой речи;
- прилив крови к лицу, гипертермия.
Для мозгового удара с кровоизлиянием все же характерен мгновенный острый дебют без предвестников, который случается в процессе или почти сразу же после активной деятельности, стрессовой ситуации, волнения. О геморрагическом инсульте свидетельствуют классические симптомы, которые развиваются внезапно, они ярко выражены и бурно прогрессируют:
- резкая и сильная головная боль;
- неукротимая рвота;
- длительное угнетение сознания, кома;
- кровяное давление выше 220 мм.рт.ст.
Распространенными признаками состоявшегося шока также являются шумное дыхание, эпилептические припадки, отсутствие реакции зрачков на свет, спастический миоз. В зависимости от расположения очага может присутствовать поворот головы и обращение глазных яблок в направлении пораженного полушария или контрлатерально. Обнаружив признаки ГИ у пострадавшего, рядом находящийся человек обязан немедленно вызвать скорую помощь!
Остро развившаяся геморрагия приводит к тому, что кровь свободно поступает в определенные структуры мозга, пропитывая их и образуя полость с гематомой. Излитие крови длится несколько минут или часов, пока не образуется тромб. За небольшой отрезок времени гематома быстро увеличивается, оказывая на затронутые зоны механическое воздействие. Она растягивает, давит и смещает нервную ткань, вызывает ее отек и гибель, что ведет к интенсивному нарастанию неврологического дефицита (угнетению дыхания, выпадению чувствительности одной половины тела, речевым нарушениям, утрате зрения, парезу глотательных мышц и пр.).
По размерам кровяное скопление может быть небольшим (до 30 мл), средним (от 30 до 60 мл) и большим (более 60 мл). Объемы излившейся жидкости могут достигать и критических масштабов, вплоть до 100 мл. Клинические наблюдения показывают, что при внутричерепных кровоизлияниях, превышающих 60 мл, патология оканчивается смертью у 85% больных в течение 30 суток.
Типичная локализация кровоизлияний
Наиболее часто, а это порядка в 55% случаев, геморрагии происходят в путаментальной зоне. Путаментальное кровотечение образуется вследствие разрыва дегенерированных лентикулостриарных артерий, из-за чего кровь попадает в скорлупу мозга. Виновником патогенеза с такой локализацией обычно становится длительно существующая гипертония. В ряде случаев кровотечения путамента прорываются в желудочковую систему, что чревато тампонадой ЖС и острым окклюзионно-гидроцефальным кризом.
Следующей по распространенности локализацией является субкортикальная область (подкорковая). Субкортикальные ГИ наблюдаются в 17%-18% случаев. Как правило, ведущими источниками такого кровоизлияния являются разорвавшиеся АВМ и аневризмы на фоне повышенного давления. Подкорковые зоны, вовлеченные в геморрагический процесс, – лобная, теменная, затылочная или височная доля.
Третье по встречаемости место, где в 14%-15% случаев определяют геморрагию мозга, – это зрительный бугор, или таламус. Таламические геморрагии наступают по причине выхода крови из кровеносного сосуда вертебробазиллярного бассейна. Патогенез может быть связан с любым этиологическим фактором, однако, как всегда, достоверно чаще отмечена причастность гипертензивного синдрома.
На четвертом месте (7%) по частоте развития встречаются мостовые ГИ. Они концентрируются в задней части ствола мозга, то есть в варолиевом мосту. Через мост осуществляется связь коры с мозжечком, спинным мозгом и другими главнейшими элементами ЦНС. Этот отдел включает центры контроля над дыханием и сердцебиением. Поэтому мост – самая опасная локализация кровоизлияния, практически несопоставимая с жизнью.
Принципы диагностики заболевания
Золотым стандартом в установлении диагноза является метод компьютерной томографии (КТ). В раннем периоде после приступа (1-3 сутки) этот способ нейровизуализации наиболее информативен, чем МРТ. Свежий геморрагический материал, включающий 98% гемоглобина, на КТ отображается высокоплотным, хорошо очерченным, ярко-светлым включением на фоне более темной мозговой ткани. На основании компьютерной томограммы определяются зона эпицентра, объемы и форма образования, уровень поражения внутренней капсулы, степень дислокации мозговых структур, состояние ликворной системы.
С началом подострой фазы (через 3 суток) красные клетки гематомы по периферии разрушаются, в центре железосодержащий белок окисляется, очаг становится ниже по плотности. Поэтому наряду с КТ в сроки от 3 дней и позже обязательным является проведение МРТ. В подострой и хронической форме МР-сигнал, в отличие от КТ, лучше визуализирует гематому с производными окисления гемоглобина (метгемоглобином), переходящую в изоденсивную стадию. Ангиографические методы обследования применяются у пациентов с неопределенной причиной развития геморрагического инсульта. Ангиографию в первую очередь проводят лицам молодого возраста с нормальными показателями АД.
Для адекватного ведения пациентов после приступа внутримозгового кровоизлияния обязательно проводятся ЭКГ и рентген органов дыхания, берутся анализы на электролиты, ПТВ и АЧТВ.
Медицинская помощь в стационаре
Все больные на раннем этапе получают интенсивную терапевтическую помощь в нейрореанимационном стационаре. Первоначальные лечебные мероприятия направлены на:
- нормализацию микроциркуляции, гемореологических нарушений;
- купирование мозгового отека, лечение обструктивной гидроцефалии;
- коррекцию кровяного давления, температуры тела;
- функциональную регуляцию сердечно-сосудистой системы;
- поддержание водно-электролитного баланса;
- предупреждение возможных судорог;
- профилактику внечерепных последствий воспалительной и трофической природы (пневмонии, эмболии, отека легких, пиелонефрита, кахексии, ДВС-синдрома, эндокардита, пролежней, мышечной атрофии и др.);
- проведение респираторной поддержки (если больной в ней нуждается);
- устранение внутричерепной гипертензии при ГИ с дислокацией.
Операция при гемморагическом инсульте
Вторым этапом лечебного процесса выступает нейрохирургическое вмешательство. Его целью является удаление жизнеугрожающей гематомы для повышения выживаемости и достижения максимально возможного удовлетворительного функционального исхода. Чем скорее проведут операцию, тем лучших прогнозов можно будет ожидать. Однако ранняя операция, как правило, предполагает выполнение хирургических манипуляций не раньше чем через 7-12 часов после инсульта. В ультра-раннем периоде она может привести к повторным кровотечениям.
В какой срок разумнее приступить к удалению сгустков крови, решается сугубо компетентными нейрохирургами. Отмечено, что к положительному эффекту могут приводить и операции, совершенные даже спустя 2-3 недели (включительно) после состоявшегося ГИ. Так что вопрос, когда прооперировать пациента, полностью берется под ответственность врача. Рассмотрим основополагающие методы операций, широко применяемые при геморрагических инсультах.
- Открытая декомпрессивная краниотомия показана при средних и крупных подкорковых, а также больших путаментальных и мозжечковых кровоизлияниях. К ней обращаются и при выраженном смещении и нарастающем отеке мозгового компонента, ухудшении неврологического статуса больного. Открытая операция выполняется под полной общей анестезией с применением микрохирургической оптики. Извлечение скопившегося сгустка реализуется через классический трепанационный доступ. Далее делается экономная энцефалотомия, затем патологический компонент отсасывается специальным прибором. Плотные скопления удаляются окончатым пинцетом. В конце операционное поле досконально промывается раствором хлорида натрия, выполняется тщательный гемостаз посредством коагуляции и антигеморрагических средств.
- Пункционно-аспирационная процедура рекомендуется при небольших геморрагиях таламического, путаментального, мозжечкового расположения. Способ заключается в создании маленького отверстия в черепной коробке, пункции гематомы с последующим освобождением мозга от ее жидкой массы посредством аспирации. Такая технология может быть реализована одним из двух миниинвазивных приемов: по принципу стереотаксической или нейроэндоскопической аспирации. Иногда их целесообразно сочетать с локальным фибринолизом. Фибринолиз подразумевает установку дренажа после пункции и аспирации в полость гематомы. Через дренаж в течение нескольких дней вводят фибринолитики для активации растворения (разжижжения) кровяного сгустка и выведения лизированных элементов крови.
Функции аппарата ЦНС, к сожалению, после геморрагических инсультов полностью восстановить невозможно. Но в любом случае, в интересах больного будет обращение в клинику, где работают врачи международного уровня по диагностике и хирургическому лечению внутримозговых поражений.Только так можно рассчитывать на организацию адекватного и безопасного хирургического обеспечения. Следовательно, минимизацию осложнений, более продуктивные результаты в восстановлении качества жизни.
Акцентируем, что идеальное исполнение операции в правильные сроки в 2-4 раза повышает процент выживаемости. Грамотный послеоперационный уход сокращает вероятность рецидива. Нельзя не предупредить, что повторный инсульт с кровоизлиянием у 99,99% пациентов приводит к летальному исходу.
В качестве рекомендации считаем важным сказать, что в уровне развития сферы нейрохирургии мозга на территории Европы Чехия показывает хорошие результаты. Чешские медцентры славятся безупречной репутацией и отличными показателями благополучного восстановления даже самых тяжелых пациентов. И это не все: в Чехии минимальные цены на нейрохирургическую помощь и одна из лучших послеоперационная реабилитация. Выбор медучреждения для прохождения оперативного вмешательства, безусловно, остается за пациентом и его родственниками.
Источник
Нужно ли оперативное вмешательство после кровоизлияния или нет?
В случае если произошло кровоизлияние одного из участков мозга, пациенту назначается экстренное хирургическое вмешательство. Однако иногда место локализации инсульта в определенных участках не всегда позволяет провести операцию.
Важно! Первую помощь необходимо оказать уже в первые 3-6 часов после проявления первых признаков заболевания. Тогда возможность проведения операции сводится к нулю.
Показания к хирургическому лечению
Чаще всего, хирургическое вмешательство назначается в таких случаях:
- кровоизлияние на поверхности коры головного мозга;
- кровоточащие сосуды;
- если есть изменения в структуре мозга или поражение мозжечкового органа более трех сантиметров;
- кома, продолжительностью шесть часов и больше;
- отек мозга.
Противопоказания
Во избежание таких осложнений как прогрессирование неврологических заболеваний и возможного рецидива заболевания, операция категорически запрещается следующим категориям:
- возраст пациента больше 75 лет;
- легочная, почечная и сердечная недостаточность в запущенном состоянии;
- болезни печени;
- заболевания крови;
- онкологии или предраковые состояния.
Полностью следуйте указаниям лечащего врача. Помните, от этого зависит ваша жизнь.
Какую операцию делают на голове?
В зависимости от очага поражения и тяжести степени заболевания, проводятся следующие виды операции:
- Клипирование аневризмы. Самая простая из операций. Проводится при разрыве аневризмы и заключается в том, что в бедренную артерию вводится катетер и клипса фиксирует аневризм.
- Трепанация черепа. Проводится только при угрозе жизни пациента. Назначается при большом кровоизлиянии в мозг и внутричерепной гематоме, которые провоцируют высокое давление, обмороки и жуткие головные боли.
Проводится такое хирургическое вмешательство крайне редко и осложнено тем, что в ходе операции вскрывается черепная коробка, хирург вычищает скопившуюся кровь, а удалившаяся кость заменяется пластинами, которые крепятся винтами. При более тяжелом случае требуется удаление части черепа.
- Каротидная эндартерэктомия. Показания для проведения такой операции – частые ишемические атаки, а также сужение сосуда головного мозга.
- Селективный тромболизис. Через бедренную артерию вводится катетер, через который в пораженный сосуд вводится специальная жидкость, которая разжижает тромб и выводит его наружу.
- Стентирование. Этот вид операции назначается для профилактики от возможных рецидивов.
Процедуры после ишемической формы
В основном, ишемический инсульт возникает вследствие спазма головного мозга. Провоцирует это заболевание стрессовое перенапряжение, тяжелая физическая нагрузка и вредные привычки.
При ишемическом инсульте проводят следующие операции:
- каротидная эндартерэктомия;
- каротидное стентирование;
- стентирование сонных артерий и удаление тромбов;
- селективный тромболизис.
После ишемического инсульта возможность вернуться к нормальной жизни, при соблюдении рекомендаций врача, составляет 98%.
После геморрагической формы
Геморрагический тип характеризуется кровоизлиянием в мозг, происходит гибель нервных клеток мозга. Причиной этого подвида заболевания является патологическое истончение сосудистых стенок.
При геморрагическом инсульте назначают следующие виды оперативного вмешательства:
- классическая трепанация черепа;
- введение катетера в полость гематомы и удаление ее;
- клипирование аневризмы.
Риски и возможные последствия
Необходимо помнить, что это заболевание несет в себе смертельную опасность. Поэтому, какими бы ни были риски, оперативное вмешательство просто необходимо.
В большинстве случаев, благодаря вовремя проведенной операции, удалось спасти жизни более чем 85% пациентов.
К частым осложнениям можно отнести отек головного мозга. Происходит это вследствие серьезного вмешательства в структуру черепа.
Также, частыми послеоперационными осложнениями считаются высокое давление и кровоизлияние. Последнее наиболее опасно для жизни.
Прогнозы для больного
В связи с тяжелым течением этого заболевания, у больного может наблюдаться нарушение речи, полная или частичная парализация. После болезни, у каждого второго появляется инвалидность.
После ишемического инсульта риски летального исхода минимальны. В то время, как у пациентов, перенесших геморрагический, такие риски увеличиваются на 25%.
Людям, перенесшим инсульт, необходимо заново учиться говорить, ходить, вставать, кушать и выполнять любые другие действия (о том, как правильно питаться после инсульта, читайте тут).
Цены
Средняя цена на операцию после инсульта по Москве и Санкт-Петербурге варьируется от 1500 тысяч рублей до двух миллионов. Все зависит от степени тяжести инсульта и вида операции, которую необходимо провести каждому больному.
Инсульт – достаточно опасное заболевание. Вовремя купированный приступ может спасти жизнь человеку. Необходимо всего лишь обратиться за медицинской помощью в первые 6 часов после приступа. Берегите свое здоровье.
Мнение эксперта
Эта статья была проверена нашими экспертами, практикующими врачами с многолетним опытом.
Задать вопрос
Если вы хотите проконсультироваться со специалистами сайта или задать свой вопрос, то вы можете сделать это совершенно бесплатно в комментариях.
А если у вас вопрос, выходящий за рамки данной темы, воспользуйтесь кнопкой Задать вопрос выше.
Источник
