Фазы хронической сердечной недостаточности
Хроническая сердечная недостаточность (ХСН) – это состояние, при котором снижается объем выбрасываемой сердцем крови за каждое сердечное сокращение, то есть падает насосная функция сердца, в результате чего органы и ткани испытывают нехватку кислорода. Этим недугом страдает около 15 миллионов россиян.
В зависимости от того, как быстро развивается сердечная недостаточность, её разделяют на острую и хроническую. Острая сердечная недостаточность может быть связана с травмами, действием токсинов, болезнями сердца и без лечения быстро может привести к летальному исходу.
Хроническая сердечная недостаточность развивается в течение длительного времени и проявляется комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме
О причинах этого опасного для жизни состояния, симптомах и методах лечения, в том числе и народными средствами мы поговорим в этой статье.
Классификация
Согласно классификации по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга в развитии хронической сердечной недостаточности выделяют три стадии:
- I ст. (HI) начальная, или скрытая недостаточность, которая проявляется в виде одышки и сердцебиения только при значительной физической нагрузке, ранее не вызывавшей её. В покое гемодинамика и функции органов не нарушены, трудоспособность несколько понижена.
- II стадия — выраженная, длительная недостаточность кровообращения, нарушение гемодинамики (застой в малом круге кровообращения) при незначительной физической нагрузке, иногда в покое. В этой стадии выделяют 2 периода : период А и период Б.
- Н IIА стадия — одышка и сердцебиение при умеренной физической нагрузке. Нерезкий цианоз. Как правило, недостаточность кровообращения преимущественно по малому кругу кровообращения: периодический сухой кашель, иногда кровохарканье, проявления застоя в лёгких (крепитация и незвучные влажные хрипы в нижних отделах), сердцебиение, перебои в области сердца. В этой стадии наблюдаются начальные проявления застоя и в большом круге кровообращения (небольшие отеки на стопах и голени, незначительное увеличение печени). К утру эти явления уменьшаются. Резко снижается трудоспособность.
- Н IIБ стадия – одышка в покое. Вся объективная симптоматика сердечной недостаточности резко усиливается: выраженный цианоз, застойные изменения в лёгких, длительные ноющие боли, перебои в области сердца, сердцебиение; присоединяются признаки недостаточности кровообращения по большому кругу кровообращения, постоянные отеки нижних конечностей и туловища, увеличенная плотная печень (кардиальный цирроз печени), гидроторакс, асцит, тяжёлая олигурия. Больные нетрудоспособны.
- III стадия (Н III) — конечная, дистрофическая стадия недостаточности Кроме нарушения гемодинамики, развиваются морфологически необратимые изменения в органах (диффузный пневмосклероз, цирроз печени, застойная почка и др.). Нарушается обмен веществ, развивается истощение больных. Лечение неэффективно.
В зависимости от фазы нарушения сердечной деятельности выделяют:
- Систолическую сердечную недостаточность (связана с нарушением систолы – периода сокращения желудочков сердца);
- Диастолическую сердечную недостаточность (связана с нарушением диастолы – периода расслабления желудочков сердца);
- Смешанную сердечную недостаточность (связана с нарушением и систолы, и диастолы).
В зависимости от зоны преимущественного застоя крови выделяют:
- Правожелудочковую сердечную недостаточность (с застоем крови в малом круге кровообращения, то есть в сосудах легких);
- Левожелудочковую сердечную недостаточность (с застоем крови в большом круге кровообращения, то есть в сосудах всех органов, кроме легких);
- Бивентрикулярную (двухжелудочковую) сердечную недостаточность (с застоем крови в обоих кругах кровообращения).
В зависимости от результатов физикального исследования определяются классы по шкале Killip:
- I (нет признаков СН);
- II (слабо выраженная СН, мало хрипов);
- III (более выраженная СН, больше хрипов);
- IV (кардиогенный шок, систолическое артериальное давление ниже 90 мм рт. ст).
Смертность у людей с хронической сердечной недостаточностью в 4-8 раз выше, чем у их сверстников. Без правильного и своевременного лечения в стадии декомпенсации выживаемость на протяжении года составляет 50%, что сравнимо с некоторыми онкологическими заболеваниями.
Причины хронической сердечной недостаточности
Почему развивается ХСН, и что это такое? Причиной хронической сердечной недостаточности обычно является повреждение сердца или нарушение его способности перекачивать по сосудам нужное количество крови.
Основными причинами болезни называют:
- ишемическую болезнь сердца;
- артериальную гипертонию;
- пороки сердца.
Существуют и другие провоцирующие факторы развития болезни:
- сахарный диабет;
- кардиомиопатия – заболевание миокарда;
- аритмия – нарушение сердечного ритма;
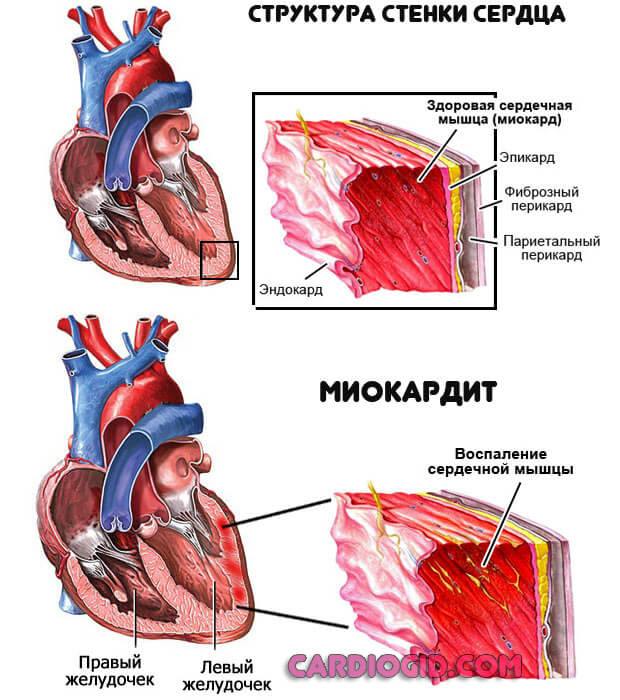
- миокардит – воспаление сердечной мышцы (миокарда);
- кардиосклероз – поражение сердца, которое характеризуется разрастанием соединительной ткани;
- злоупотребление курением и алкоголем.
Согласно статистике, у мужчин чаще всего причиной болезни бывает ишемическая болезнь сердца. У женщин данное заболевание вызывается в основном артериальной гипертонией.
Механизм развития ХСН
- Снижается пропускная (насосная) способность сердца – появляются первые симптомы болезни: непереносимость физических нагрузок, одышка.
Подключаются компенсаторные механизмы, направленные на сохранение нормальной работы сердца: укрепление сердечной мышцы, увеличение уровня адреналина, увеличение объема крови за счет задержки жидкости. - Нарушение питания сердца: мышечных клеток стало намного больше, а количество кровеносных сосудов увеличилось незначительно.
- Компенсаторные механизмы истощены. Работа сердца значительно ухудшается – с каждым толчком оно выталкивает недостаточно крови.
Признаки
В качестве основных признаков заболевания можно выделить такую симптоматику:
- Частые одышки – состояния, когда возникает впечатление нехватки воздуха, поэтому оно становится учащенным и не очень глубоким;
- Повышенная утомляемость, которая характеризуется быстротой потери сил при совершении того или иного процесса;
- Возрастание количества ударов сердца за минуту;
- Периферические отеки, которые указывают на плохой вывод жидкости из организма, начинают появляться с пяток, а потом переходят все выше к пояснице, где и останавливаются;
- Кашель – из самого начала одежды он сухой при этом заболевании, а потом начинает выделяться мокрота.
Хроническая сердечная недостаточность обычно развивается медленно, многие люди считают ее проявлением старения своего организма. В таких случаях больные нередко до последнего момента тянут с обращением к врачу-кардиологу. Конечно же, это затрудняет и удлиняет процесс лечения.
Симптомы хронической сердечной недостаточности
Начальные стадии хронической сердечной недостаточности могут развиваться по лево- и правожелудочковому, лево- и правопредсердному типам. При длительном течении заболевания присутствуют нарушения функции, всех отделов сердца. В клинической картине можно выделить основные симптомы хронической сердечной недостаточности:
- быстрая утомляемость;
- одышка, кардиальная астма;
- периферические отеки;
- сердцебиение.
Жалобы на быструю утомляемость предъявляет большинство больных. Наличие этого симптома обусловлено следующими факторами:
- малым сердечным выбросом;
- недостаточным периферическим кровотоком;
- состоянием гипоксии тканей;
- развитием мышечной слабости.
Одышка при сердечной недостаточности нарастает постепенно – вначале возникает при физической нагрузке, впоследствии появляется при незначительных движениях и даже в покое. При декомпенсации сердечной деятельности развивается так называемая сердечная астма ― эпизоды удушья, возникающие по ночам.
Пароксизмальная (спонтанная, приступообразная) ночная одышка может проявляться в виде:
- коротких приступов пароксизмальной ночной одышки, проходящих самостоятельно;
- типичных приступов сердечной астмы;
- острого отека легких.
Сердечная астма и отек легких являются по сути острой сердечной недостаточностью, развившейся на фоне хронической сердечной недостаточности. Сердечная астма возникает обычно во второй половине ночи, но в некоторых случаях провоцируются физическим усилием или эмоциональным возбуждением днем.
- В лёгких случаях приступ длится несколько минут и характеризуется чувством нехватки воздуха. Больной садится, в лёгких выслушивается жёсткое дыхание. Иногда это состояние сопровождается кашлем с отделением небольшого количества мокроты. Приступы могут быть редкими – через несколько дней или недель, но могут и повторяться несколько раз в течение ночи.
- В более тяжёлых случаях развивается тяжёлый длительный приступ сердечной астмы. Больной просыпается, садится, наклоняет туловище вперед, упирается руками в бедра или край кровати. Дыхание становится учащенным, глубоким, обычно с затруднением вдоха и выдоха. Хрипы в лёгких могут отсутствовать. В ряде случаев может присоединяться бронхоспазм, усиливающий нарушения вентиляции и работу дыхания.
Эпизоды могут быть столь неприятными, что пациент может бояться ложиться спать, даже после исчезновения симптоматики.
Диагностика ХСН
В диагностике нужно начинать с анализа жалоб, выявления симптомов. Пациенты жалуются на одышку, утомляемость, сердцебиение.
Врач уточняет у больного:
- Как тот спит;
- Не менялось ли за прошлую неделю количество подушек;
- Стал ли человек спать сидя, а не лежа.
Вторым этапом диагностики является физическое обследование, включающее:
- Осмотр кожи;
- Оценку выраженности жировой и мышечной массы;
- Проверку наличия отеков;
- Пальпацию пульса;
- Пальпацию печени;
- Аускультацию легких;
- Аускультацию сердца (I тон, систолический шум в 1-й точке аускультации, анализ II тона, «ритм галопа»);
- Взвешивание (снижение массы тела на 1% за 30 дней говорит о начале кахексии).
Цели диагностики:
- Раннее установление факта наличия сердечной недостаточности.
- Уточнение степени выраженности патологического процесса.
- Определение этиологии сердечной недостаточности.
- Оценка риска развития осложнений и резкого прогрессирования патологии.
- Оценка прогноза.
- Оценка вероятности возникновения осложнений заболевания.
- Контроль за течением заболевания и своевременное реагирование на изменения состояния пациента.
Задачи диагностики:
- Объективное подтверждение наличия или отсутствия патологических изменений в миокарде.
- Выявление признаков сердечной недостаточности:, одышки, быстрой утомляемости, учащённого сердцебиения, периферических отёков, влажных хрипов в лёгких.
- Выявление патологии, приведшей к развитию хронической сердечной недостаточности.
- Определение стадии и функционального класса сердечной недостаточности по NYHA (New York Heart Association).
- Выявление преимущественного механизма развития сердечной недостаточности.
- Выявление провоцирующих причин и факторов, усугубляющих течение заболевания.
- Выявление сопутствующих заболеваний, оценка их связи с сердечной недостаточностью и её лечением.
- Сбор достаточного количества объективных данных для назначения необходимого лечения.
- Выявление наличия или отсутствия показаний к применению хирургических методов лечения.
Диагностику сердечной недостаточности необходимо проводить с использованием дополнительных методов обследования:
- На ЭКГ обычно присутствуют признаки гипертрофии и ишемии миокарда. Нередко это исследование позволяет выявить сопутствующую аритмию или нарушение проводимости.
- Проба с физической нагрузкой проводится для определения толерантности к ней, а также изменений, характерных для ишемической болезни сердца (отклонение сегмента ST на ЭКГ от изолинии).
- Суточное холтеровское мониторирование позволяет уточнить состояние сердечной мышцы при типичном поведении пациента, а также во время сна.
- Характерным признаком ХСН является снижение фракции выброса, которое без труда можно увидеть при ультразвуковом исследовании. Если дополнительно провести допплерографию, то станут очевидными пороки сердца, а при должном умении можно даже выявить их степень.
- Коронарография и вентрикулография проводятся для уточнения состояния коронарного русла, а также в плане предоперационной подготовки при открытых вмешательствах на сердце.
При диагностике врач расспрашивает пациента о жалобах и пытается выявить признаки, типичные для ХСН. Среди доказательств диагноза важное значение имеют обнаружение у человека в анамнезе болезней сердца. На этом этапе лучше всего задействовать ЭКГ или определить натрийуретический пептид. Если не найдено отклонений от нормы, ХСН у человека нет. При обнаружении проявлений повреждений миокарда нужно направить больного на эхокардиографию, чтобы уточнить характер сердечных поражений, диастолические расстройства и пр.
На последующих этапах постановки диагноза медики выявляют причины хронической сердечной недостаточности, уточняют тяжесть, обратимость изменений, чтобы определиться с адекватным лечением. Возможно назначение дополнительных исследований.
Осложнения
У пациентов с хронической сердечной недостаточностью могут развиться такие опасные состояния, как
- частые и затяжные пневмонии;
- патологическая гипертрофия миокарда;
- многочисленные тромбоэмболии вследствие тромбозов;
- общее истощение организма;
- нарушение сердечного ритма и проводимости сердца;
- нарушение функций печени и почек;
- внезапная смерть от остановки сердца;
- тромбоэмболические осложнения (инфаркт, инсульт, тромбоэмболия легочных артерий).
Профилактикой развития осложнений служат прием назначенных лекарств, своевременное определение показаний к оперативному лечению, назначение антикоагулянтов по показаниям, антибиотикотерапия при поражении бронхолегочной системы.
Лечение хронической сердечной недостаточности
В первую очередь больным рекомендуется соблюдать соответствующую диету и ограничить физические нагрузки. Следует полностью отказаться от быстрых углеводов, гидрогенизированных жиров, в частности, животного происхождения, а также тщательно следить за потреблением соли. Также необходимо немедленно бросить курить и употреблять спиртные напитки.
Все методы терапевтического лечения хронической сердечной недостаточности состоят из комплекса мероприятий, которые направлены на создание необходимых условий в быту, способствующих быстрому снижению нагрузки на С.С.С., а также применения лекарственных препаратов, призванных помогать работать миокарду и воздействовать на нарушенные процессы водно-солевого обмена. Назначение объёма лечебных мероприятий связано со стадией развития самого заболевания.
Лечение хронической сердечной недостаточности — длительное. В него входит:
- Медикаментозная терапия, направленная на борьбу с симптомами основного заболевания и устранение причин, способствующих его развитию.
- Рациональный режим, включающий ограничение трудовой деятельности согласно формами стадиям заболевания. Это не означает, что больной должен постоянно находиться в постели. Он может передвигаться по комнате, рекомендуется занятия лечебной физкультурой.
- Диетотерапия. Необходимо следить за калорийностью пищи. Она должна соответствовать назначенному режиму больного. Полным людям калорийность пищи уменьшается на 30%. А больным с истощением, наоборот, назначается усиленное питание. При необходимости проводятся разгрузочные дни.
- Кардиотоническая терапия.
- Лечение диуретиками, направленное на восстановление водно-солевого и кислотно-щелочного баланса.
Пациенты, имеющие первую стадию, вполне трудоспособны, при второй стадии отмечается ограниченность в трудоспособности или абсолютно она утрачена. А вот при третьей стадии больные с хронической сердечной недостаточностью нуждаются в уходе постоянного характера.
Медикаментозное лечение
Медикаментозное лечение хронической сердечной недостаточности направлено на повышение функций сокращения и избавления организма от избытка жидкости. В зависимости от стадии и тяжести симптомов при сердечной недостаточности назначаются следующие группы препаратов:
- Вазодилататоры и ингибиторы АПФ – ангиотензин-превращающего фермента (эналаприл, каптоприл, лизиноприл, периндоприл, рамиприл) – понижают тонус сосудов, расширяют вены и артерии, уменьшая тем самым сопротивление сосудов во время сердечных сокращений и способствуя увеличению сердечного выброса;
- Сердечные гликозиды (дигоксин, строфантин и др.) – повышают сократимость миокарда, увеличивают его насосную функцию и диурез, способствуют удовлетворительной переносимости физических нагрузок;
- Нитраты (нитроглицерин, нитронг, сустак и др.) – улучшают кровенаполнение желудочков, увеличивают сердечный выброс, расширяют коронарные артерии;
- Диуретики (фуросемид, спиронолактон) – уменьшают задержку избыточной жидкости в организме;
- Β-адреноблокаторы (карведилол) – уменьшают частоту сердечных сокращений, улучшают кровенаполнение сердца, повышают сердечный выброс;
- Препараты, улучшающие метаболизм миокарда (витамины группы В, аскорбиновая кислота, рибоксин, препараты калия);
- Антикоагулянты (аспирин, варфарин) – препятствуют тромбообразованию в сосудах.
Монотерапия при лечении ХСН применяется редко, и в этом качестве могут быть использованы только иАПФ при начальных стадиях ХСН.
Тройная терапия (иАПФ + диуретик + гликозид) – была стандартом в лечении ХСН в 80-х годах, и сейчас остается действенной схемой в лечении ХСН, однако для пациентов с синусовым ритмом рекомендуется замена гликозида на бета-адреноблокатор. Золотой стандарт с начала 90-х годов по настоящее время – комбинация четырех препаратов – иАПФ + диуретик + гликозид + бета-адреноблокатор.
Профилактика и прогноз
Для предотвращения сердечной недостаточности необходимо правильное питание, достаточная физическая активность, отказ от вредных привычек. Все заболевания сердечно-сосудистой системы должны быть своевременно выявлены и пролечены.
Прогноз при отсутствии лечения ХСН неблагоприятный, так как большинство болезней сердца приводят к его изнашиванию и развитию тяжелых осложнений. При проведении медикаментозного и/или кардиохирургического лечения прогноз благоприятный, потому что наступает замедление прогрессирования недостаточности или радикальное излечение от основного заболевания.
(Visited 11 759 times, 13 visits today)
Источник
Заболевания кардиальных структур представлены большой группой нарушений. Большая часть несет опасность, но отсроченную. Состояние развивается, прогрессирует, но до определенного момента симптомов нет или они насколько скудные, что пациент не обращает внимания на отклонение. Так бывает не всегда.
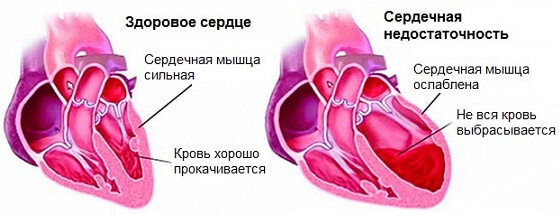
Хроническая сердечная недостаточность (ХСН) — это вялотекущее нарушение насосной функции сердца, невозможность нормально перекачивать кровь по большому и малому кругам в результате падения сократительной способности миокарда. Отклонение имеет собственный код по МКБ-10. I50 и признано самостоятельным диагнозом.
Развивается по двум сценариям:
- В первом случае прогрессирует исподволь, многие годы. Точный момент начала не в силах назвать даже врач, не говоря о самом пациенте.
- Другой вариант — развитие с предшествующим острым эпизодом. Например, в результате инфаркта или воспалительных патологий со склерозированием (рубцеванием) тканей.
Хроническая сердечная недостаточность имеет типичные симптомы, ее довольно просто диагностировать, если знать, что искать.
В отличие от большинства состояний симптомы не проходят вообще. Они сопровождают больного постоянно. В то же время до тотальной декомпенсации, когда организм уже не в состоянии удержать баланс функциональной активности, они недостаточно тяжелы и не ведут к смерти человека.
При длительном развитии прогноз неблагоприятный. Потому нужно обращаться к врачу как можно раньше.
Механизмы развития
Становление патологического процесса происходит в результате влияния стороннего фактора. Какого именно — нужно смотреть, проверять пациента инструментальными методами.
Классические причины начала заболевания — инфаркт миокарда, перенесенный воспалительный процесс в области мышечного органа, артериальная гипертензия, без должного лечения. Помимо возможны и эндокринные патологии (много реже).
Негативный фактор влечет снижение сократительной способности миокарда. До определенного момента организм в силах компенсировать нарушение, ускорить кардиальную активность. Внешне это проявляется ростом частоты сокращений.
При накоплении определенной критической массы, процесс не требует первичного фактора для прогрессирования. Болезнь зацикливается, замыкается на себя.
Падение сократительной способности приводит к слабому, недостаточному выбросу в большой круг кровообращения.
Через аорту выбрасывается основной объем жидкой соединительной ткани, которая питает органы. По нему же через коронарные артерии осуществляется питание миокарда.
Трофика недостаточная, сама кардиальная структура недополучает кислорода и полезных веществ. Отсюда дальнейшее усугубление состояния.
Это происходит не в один момент, а в течение, по крайней мере, нескольких месяцев (при агрессивном развитии) или лет (намного чаще).
При грамотном терапевтическом подходе можно разорвать порочный цикл и компенсировать состояния. Но полного излечения быть уже не может. Потому как причина в основном органическая, сердце трансформируется, изменяется в патологическом русле.
Классификация ХСН
Типизация проводится по группе оснований. Все используются в рамках определения тактики терапии. Тяжести патологического процесса и вероятного исхода.
В зависимости от локализации и основного характера заболевания:
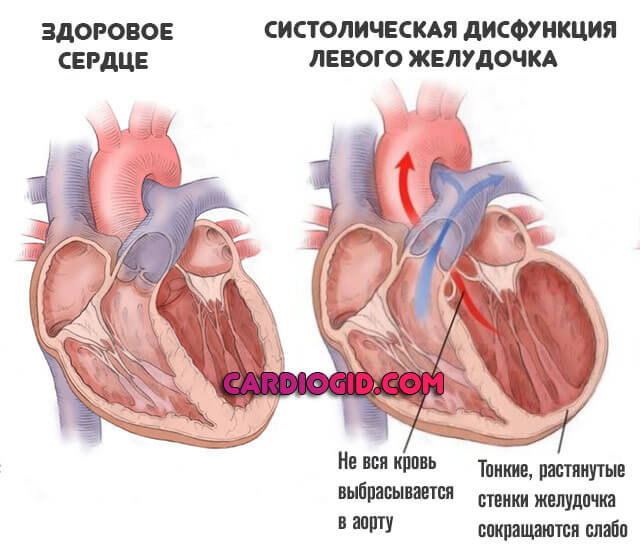
- С систолической дисфункцией. Возникает особенно часто. Суть заключается в падении способности миокарда к полноценному сокращению и выбросу крови в большой круг. Объективно проявляется падением верхнего артериального давления при сохранности нижнего, изолированной систолической гипотензией. Влечет раннее развитие органических изменений.
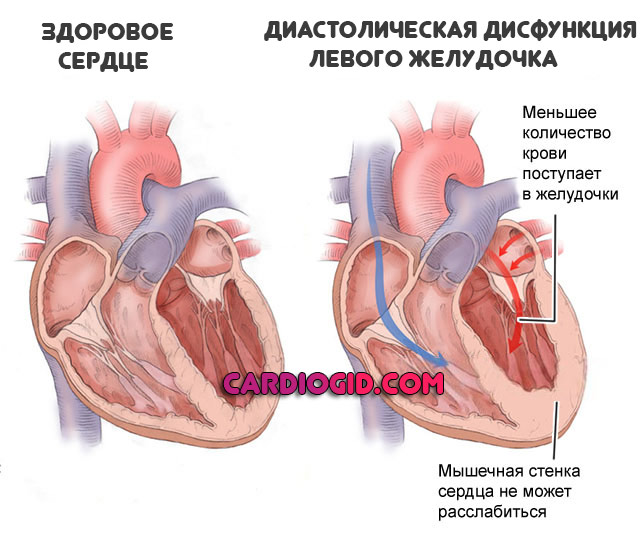
- С диастолической дисфункцией. Выброс нормальный. Проблема существует в момент возвращения крови в сердце. Орган не может расслабиться, что приводит к задержке значительной части жидкой соединительной ткани в камерах. Выбрасывается в итоге меньший объем, чем должен.
Исходя из типа, нужно выбирать тактику терапии.
Вторая классификация ХСН основывается на тяжести патологического процесса, соответственно, речь о стадии заболевания:
- Первая или латентная (скрытая). Не дает симптомов, не считая момент выраженной физической активности. После нагрузки возникает одышка, боль в груди, нарушение ритма, посинение кожных покровов. Пациент испытывает слабость и сонливость.
Это лучший момент для начала лечения. Фракция выброса пока еще нормальная, нарушение имеет обратимый характер.
- Вторая. Стадия клинических симптомов. Пациент испытывает постоянные проявления хронической сердечной недостаточности, наблюдаются застойные явления в малом и большом кругах кровообращения.
Дискомфорт существует постоянно, хотя и не в такой мере, как позже. Однако этого хватает, чтобы резко понизить способность к труду, общую выносливость организма во всех отношениях (в том числе психическом).
Сама по себе подразделяется на две стадии:
- А). Сопровождается симптомами в минимальной степени, гемодинамические нарушения выражены несущественно.
- Б). Клиническая картина яркая, заканчивается инвалидностью. Начиная с этого момента кардинальным образом помочь уже нельзя, компенсировать состояние врачи в силах лишь частично.
Лечение вероятно с помощью трансплантация сердца, но в условиях реальности России и стран бывшего Союза это малореалистично.
- Третья. Не некоторой классификации четвертая. Конечное состояние. Трудоспособность полностью утрачивается, симптомы тяжелые, сводят на нет даже привычную активность. В быту, по дому. Ходить тоже трудно, если не невозможно. Летальность на этой стадии максимальна.
Используется и довольно старая классификация, основанная на переносимости физической нагрузки, так называемой толерантности к активности. Она создана еще в 1964 году.
Выделяют четыре функциональных класса сердечной недостаточности:
- ФК 1. Повседневная деятельность не вызывает дискомфорта, не провоцирует патологических проявлений.
- ФК 2. Стандартная физическая нагрузка приводит к нарушению нормальной активности сердца, снижение качества жизни, ухудшение самочувствия.
- Третий функциональный класс. Стандартная привычная деятельность невозможна. Приводит к развитию опасных симптомов.
- ФК 4. Полная невозможность физической нагрузки. Толерантность минимальна. Пациент становится глубоким инвалидом.
Обычно врачи пользуются всеми классификациями сразу. Это более информативно, позволяет качественно стадировать патологию и понять, на какой фазе она находится. Что нужно предпринять для коррекции состояния, есть ли шансы кардинальным образом повлиять на ситуации.
Внимание:
Стадии ХСН неодинаковы по проявлениям, определение на ранних этапах возможно с помощью велоэргометрии и нагрузочных тестов.
Кардиальные признаки
Признаки неспецифичны, но патологический процесс с головой выдает постоянное течение клиники. На ранних этапах, однако, проявления можно обнаружить, только если специально спровоцировать повышение активности сердца.
Классические признаки:
- Боли в грудной клетке. Незначительные на ранних стадиях. Более выраженные по мере прогрессирования состояния. Жгучие, давящие. Возможен разлитой дискомфорт. Указывает на ишемию кардиальных структур. Неблагоприятный признак. Требует обратить на себя внимание.
- Нарушения частоты сердечных сокращений. По типу тахикардии, роста показателя ЧСС до 100 ударов в минуту и свыше того. Применение бета-блокаторов дает результат, но на время. Вопрос это не решает. Симптоматическая терапия может сгладить дискомфорт, но основной процесс продолжает свое течение.
- Одышка. Нарушение нормального газообмена приводит рефлекторному росту ЧДД в минуту (количество дыхательных движений).
На ранних этапах требуется существенная физическая активность, чтобы симптом проявил себя.
На поздних — достаточно встать с постели и пройти легким шагом по комнате, чтобы развилось удушье. Это опасно, возможна асфиксия и смерть. Неотложное состояние купируется в условиях стационара.
Подробнее об одышке при СН читайте здесь.
- Тошнота, рвота. Нечастые спутники больного, но встречается и они. Итог ишемии особых центров головного мозга.
- Бледность кожных покровов. Также и слизистых оболочек. Хорошо проявление заметно при осмотре десен.
- Цианоз носогубного треугольника. Посинение области вокруг рта. Визитная карточка заболеваний сердечнососудистой системы.
- Повышенная потливость. В момент ухудшения состояния гипергидроз усиливается.
- Головная боль. Цефалгия. Локализуется в затылочной области или висках. Стучит, пульсирует в такт биению сердца.
Купировать симптом можно с помощью анальгетиков. Это результат не повышенного артериального давления, а нарушения питания мозговых тканей. Хотя и параллельный рост АД возможен, но на фоне ХСН это редкость. Скорее возникнет гипотония. Только если на ранних стадиях.
- Головокружение. Вертиго с невозможностью ориентироваться в пространстве.
- Прочие аритмии. В том числе возникновение внеочередных ударов (экстрасистолы) или развития пароксизмальной тахикардии.
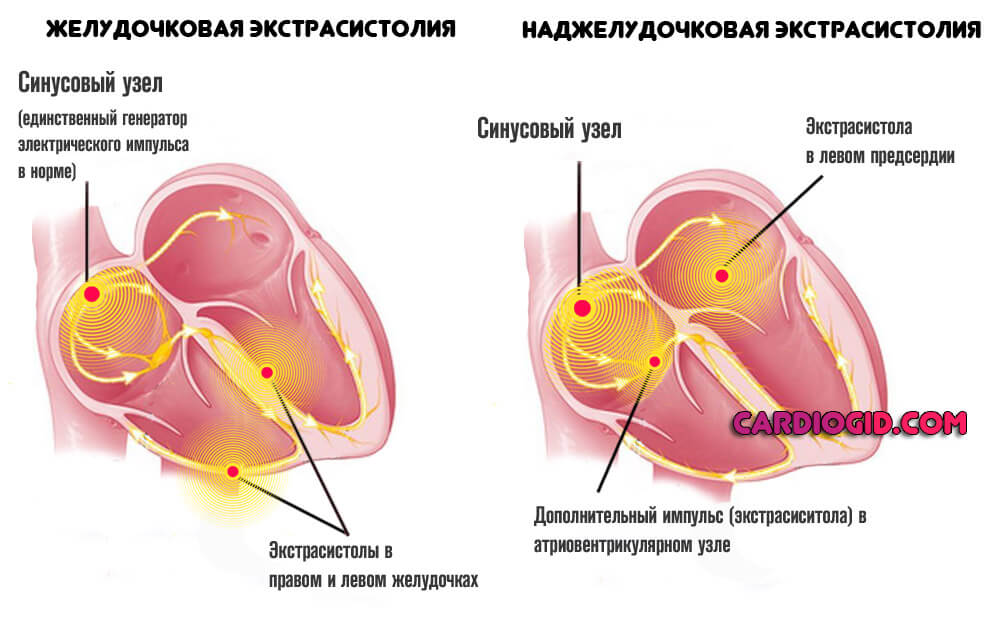
Симптомы со стороны других органов
На поздних этапах возникают проявления со стороны прочих органов и тканей:
- Увеличение печени. Соответственно, выпирание из-под края реберной дуги, боли тупого, ноющего характера справа в боку, увеличение размеров живота в результате скопления жидкости (асцит), пожелтение склер глаз и кожных покровов.
- Отеки ног, рук, лица. Следствие снижения фильтрующей функции почек и сердечного застоя. Может привести к гибели больного от дисфункциональных расстройств довольно быстро. Вероятно развитие злокачественной гипертензии. Стремительного, бесконтрольного роста артериального давления до существенных отметок.
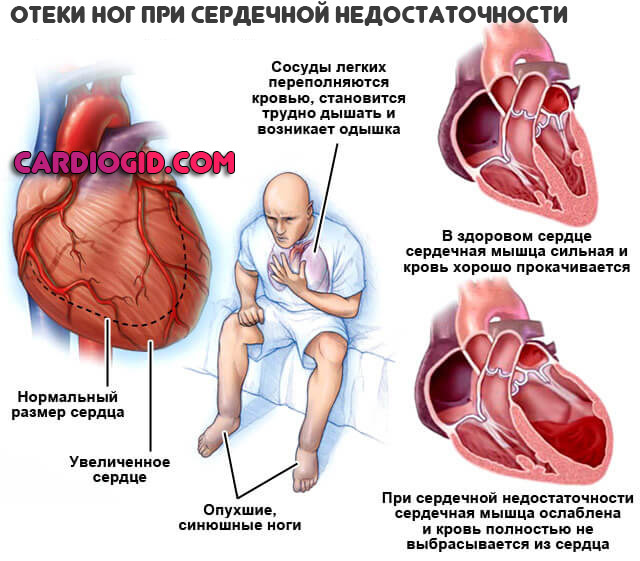
- Психические расстройства. Не психотического уровня. Обычно неврозы, депрессивные явления со сниженным эмоциональным фоном, апатичностью, слабостью. Сонливостью, тревожностью, плаксивость и прочими моментами.
- У женщин — нарушение нормального менструального цикла. По типу задержки, ановуляции, то есть ложного, непродуктивного процесса.
- У мужчин. Временное ослабление потенции (до коррекции состояния), неспособность к половому акту. Снижение либидо, то есть влечения.
- Независимо от демографической характеристики. Нарушение способности к зачатию детей. Даже при наступлении беременности далеко не факт, что организм выдержит такую нагрузку. Риск спонтанного прерывания гестации (выкидыша) много выше чем обычно.
ХСН 1 степени сопровождается минимальной клинической картиной. Приходится провоцировать симптомы для ранней диагностики. На поздних этапах проблем с этим нет. Вопрос стоит как устранить или хотя бы частично компенсировать отклонение от нормы.
Основные причины
Основной фактор развития патологического процесса — перенесенный инфаркт миокарда. Острое нарушение питания сердечной мышцы.
Приводит к рубцеванию функционально активных тканей, снижению объема мышечного органа.
Про постинфарктный кардиосклероз и методы его лечения читайте здесь.
Восстановлению в анатомическом плане сердце не подлежит. Но если своевременно назначать препараты, есть шанс полностью компенсировать нарушение.
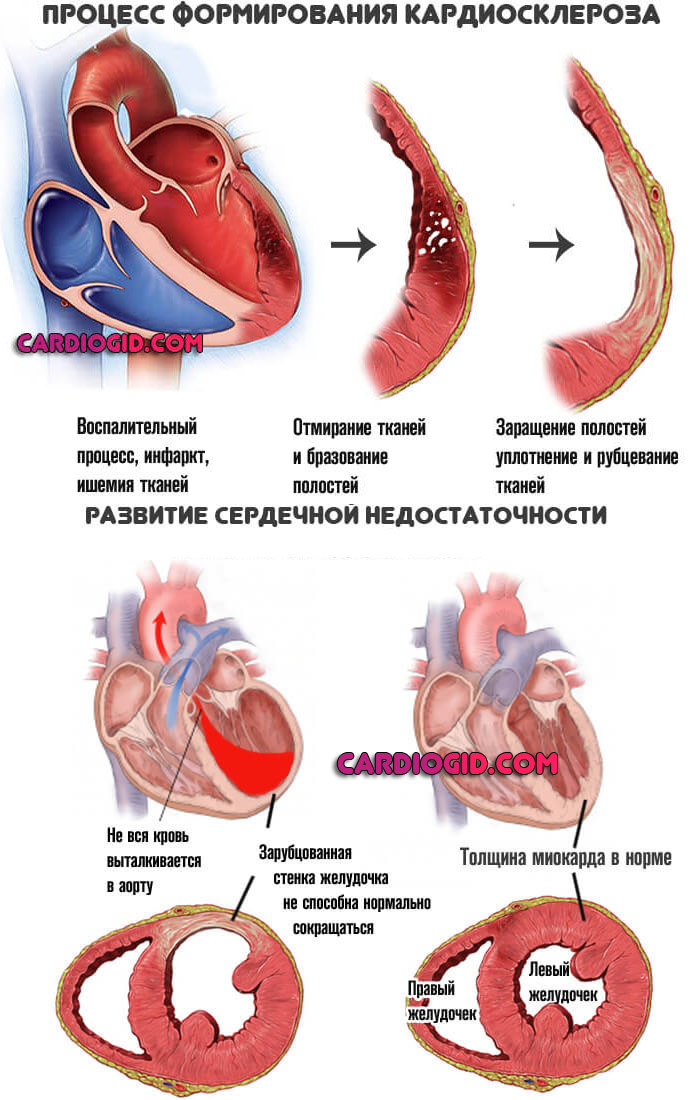
Второй возможный фактор — длительное течение артериальной гипертензии. Повышенное давление сказывается на состоянии сосудов и сердца. Коррекция на ранних стадиях входит в рамки профилактики сердечной недостаточности.
Миокардит. Воспалительное поражение мышечного слоя органа. Приводит к тому же эффекту, что и инфаркт, а порой и более тяжелым с деструкцией миокарда на определенном участке. Требуется протезирование.

Намного реже встречаются гормональные нарушения. Гипертиреоз, сахарный диабет и прочие состояния. Они устраняются под контролем врача эндокринолога.
Причин множество. Выявление основного фактора составляет главную задачу диагностики. Сказывается он и на выборе тактики терапии.
Диагностика
Клинические рекомендации предписывают госпитализировать пациентов с подозрениями на хроническую сердечную недостаточность для тщательного обследования инструментальными методами. Лабораторные не имеют большого смысла.
Примерный перечень мероприятий:
- Устный опрос больного на предмет жалоб и их характера. Требуется для объективизации симптомов и определения возможной причины состояния.
- Измерение артериального давления. Косвенно на развитый процесс указывает падение уровня. Также оценка частоты сердечных сокращений.
- Электрокардиография. Для выявления аритмий любого типа. Специфических признаков нет. Но обнаруживается падение сократительной способности.
- Эхокардиография. Визуализация тканей мышечного органа. Используется для раннего выявления пороков, анатомических дефектов, которые неминуемо формируются в результате течения нарушения.
- МРТ по мере надобности.
На ранних стадиях — нагрузочные тесты. Велоэргометрия. Важно наблюдать за человеком, при необходимости оказать первую помощь.
Лечение
Проводится под контролем кардиолога. Основу составляет медикаментозная курация. Она направлена как на устранение симптомов, так и на коррекцию первопричины.
Назначаются средства нескольких фармацевтических групп:
- Тонизирующие. Для повышения артериального давления (по мере необходимости). На основе кофеина.
- Сердечные гликозиды. Составляют суть терапии. Используются для повышения сократительной способности миокарда. В то же время, после перенесенного инфаркта они не назначаются, возможно усугубление течения реабилитационного периода. Только по окончании и частичной стабилизации состояния. Настойка ландыша или Дигоксин.
- Антиаритмичские. Амиодарон как основной, прочие используются реже.
- Бета-блокаторы. При развитии тахикардии.
- Антиагреганты. Нормализуют текучесть крови, облегчают ток по сосудистому руслу, предотвращают образование тромбов. Гепарин, Аспирин-Кардио.
- Статины. Для коррекции уровня холестерина. Аторис и аналоги.
Прогноз
Зависит от стадии и формы патологического процесса. В расчет берется масса моментов. От возраста пациента, пола, до эффекта от препаратов, семейной истории кардиальных патологий и прочих.
На ранних стадиях (первой и второй) есть шансы на полное излечение заболевания. Выживаемость близится к 100%. Летальные исходы крайне редки, почти никогда не связаны с сердечной недостаточностью напрямую.
Начиная с 3 стадии смерть встречается в 35-40%. В терминальной фазе фатального результате избежать не удается, даже трансплантация сердца не помогает, поскольку органы и системы находятся в измененном, крайне плачевном состоянии.
Таким образом, лечение хронической сердечной недостаточности должно начинаться как можно раньше. Лучше с самого первого этапа.
