Факторы риска острого инфаркта миокарда
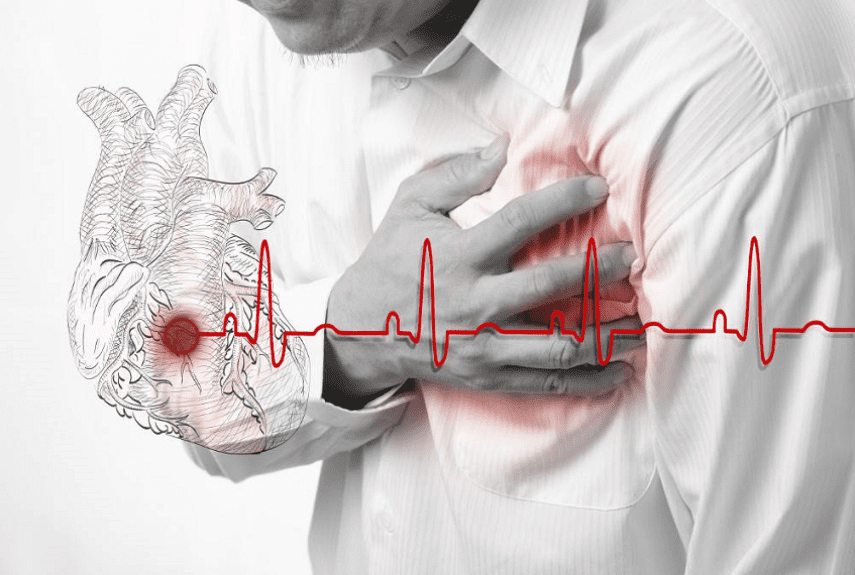
Инфаркт миокарда – самое тяжелое проявление ишемической болезни сердца, развивающееся на фоне атеросклероза.
Инфаркт миокарда – некроз сердечной мышцы, развивающийся из-за прекращения кровотока в коронарной артерии вследствие ее тромбоза или эмболии, реже – в результате длительного спазма.
Миокард – это сердечная мышца. Кровоток в ней обеспечивается венечной (коронарной) артерией – три ее основных ветви (правая, левая передняя и левая задняя). Атеросклероз, как системный процесс, не обходит своим вниманием коронарную артерию. Образование склеротических бляшек в просвете венечных артерий препятствует нормальному кровотоку и снабжению миокарда кислородом.Либо какую-нибудь из них закупоривает кровяной сгусток – тромб, то участок сердца, который она питает, также остается без кровоснабжения, а значит, без кислорода. На голодном пайке клетки миокарда могут прожить лишь 20–30 минут, потом они гибнут, и возникает инфаркт – участок омертвения сердечной ткани (некроз). На пострадавшем месте остается рубец.
Причины инфаркта миокарда
Непосредственной причиной инфаркта миокарда является остро возникшее, внезапное прекращение кровотока в системе коронарной артерии, в одной или нескольких ее ветвях. Закупорка ветви коронарной артерии может быть вызвана ее тромбозом, реже эмболией или длительным (более получаса) стойким спазмом коронарной артерии.
Инфаркт миокарда является одним из проявлений ишемической болезни сердца. Поражение коронарной артерии в результате атеросклероза приводит к образованию на стенке сосуда склеротической бляшки и ее увеличению. Атеросклеротическая бляшка перекрывает просвет коронарной артерии, вызывая прогрессирующую ишемию соответствующего участка миокарда. Таким образом создаются условия для тромбоза и тромбоэмболии, полного прекращения кровотока в пораженной артерии и некроза (инфаркта) миокарда.
Факторы риска инфаркта миокарда
Наличие хотя бы одного из факторов риска реально увеличивает вероятность знакомства с инфарктом миокарда, причем присоединение каждого нового фактора риска повышает ее в геометрической прогрессии.
Факторы риска при инфаркте миокарда можно разделить на три категории:
Устранение факторов достоверно уменьшает риск развития инфаркта миокарда:
- курение;
- гиперхолестеринемия с высоким уровнем липопротеинов низкой плотности;
- артериальная гипертония.
Коррекция факторов с большой вероятностью снижает риск развития инфаркта миокарда:
- сахарный диабет;
- высокий уровень глюкозы в крови;
- низкая физическая активность (гиподинамия);
- избыточная масса тела.
Факторы не могут быть устранены или влияние на них не приводит к снижению риска развития инфаркта:
- пол (мужчины более подвержены развитию ИБС);
- возраст (учащение и отягощение заболеваний сердца с возрастом);
- наследственность (наличие болезней сердца у родственников).
Симптомы инфаркта миокарда
Основной симптом острого инфаркта миокарда – сильная боль в области сердца, обычно за грудиной. Инфарктная боль в состоянии покоя давит, жжет, может отдавать в руку, плечо, спину, челюсть, шею. При стенокардии подобная боль возникает во время нагрузки, а при инфаркте она начинается в покое и не проходит после принятых одна за другой трех таблеток нитроглицерина (по 1 таблетке под язык через каждые 5 минут). При наличии этих признаков следует немедленно вызвать скорую помощь. Умение терпеть в данном случае – опасный враг. Боль может быть настолько сильной, что вызывает кардиогенный шок с резким падением артериального давления и потерей сознания.
Иногда заболевание проявляет себя рвотой или неприятными ощущениями в желудке, перебоями в сердце или затруднением дыхания, потерей сознания. Случается, что инфаркт проходит незаметно. Человек перенес болезнь, даже не зная об этом. Так называемая безболевая форма инфаркта миокарда чаще встречается у людей, страдающих сахарным диабетом.
Развитие инфаркта миокарда может вызвать и другие симптомы:
- нарушения сердечного ритма;
- одышка с частым поверхностным дыханием;
- слабый пульс;
- слабость;
- потливость;
- бледность кожных покровов;
- тошнота;
- резкое повышение артериального давления с последующим его снижением.
Осложнения инфаркта миокарда
По времени развития осложнений инфаркта миокарда различают ранние (в первые часы) и поздние осложнения (развивающиеся через две недели).
- нарушение ритма и проводимости;
- нарушение насосной функции сердца (острая лево-, правожелудочковая недостаточность, аневризма, расширение зоны инфаркта);
- другие осложнения (эпистенокардический перикардит, тромбоэмболии, ранняя постинфарктная стенокардия, синдром Дресслера).
Прогноз
Пациенты с инфарктом миокарда требуют к себе самого серьезного отношения в связи с тяжелым прогнозом этого заболевания. Около трети инфарктов заканчиваются смертью пациентов еще до госпитализации в течение первого часа с момента появления симптомов. Смертность в течение первых четырех недель составляет от 13 до 28%, до 10% больных умирают в течение первого года после инфаркта.
В зависимости от степени поражения миокарда инфаркт разделяют на крупноочаговый, при котором некроз распространяется на всю толщину сердечной мышцы, и мелкоочаговый. Более опасен крупноочаговый инфаркт передней стенки миокарда. При инфаркте задней или боковой стенки последствия не столь тяжелы. Рубец на сердечной мышце остается на всю жизнь. Рассосаться он не может, и о перенесенном инфаркте сердце помнит всегда.
Восстановление кровотока в коронарных артериях в ранние сроки (в первые сутки развития инфаркта) делают прогноз более благоприятным. Прогноз исхода инфаркта зависит от распространенности поражения миокарда, тяжести его течения, возраста больного, развития у него осложнений. Но в любом случае на прогноз заболевания влияет своевременность начала лечения и адекватность проводимой терапии.
Диагностика инфаркта миокарда
При первых признаках инфаркта миокарда и даже всего лишь при подозрении на его развитие следует вызвать скорую помощь, обеспечить больному покой, лежачее положение и прием нитроглицерина.
Изменения, происходящие при инфаркте, хорошо видны на электрокардиограмме.
Анализы:
- общий анализ крови;
- биохимический анализ крови (определение признаков воспаления и повреждения – кардиотропных белков);
- анализ крови на холестерин крови;
- липидный профиль;
- анализ крови на сахар;
- коагулограмма (оценка состояния свертывающей системы крови).
Биохимические показатели при инфаркте миокарда определяются многократно для оценки динамики их состояния.
Инструментальные исследования:
- электрокардиография (ЭКГ)
- УЗИ сердца (Эхо-КГ);
- коронарография, которая часто проводится одновременно с внутрисосудистым тромболизисом (разрушение внутрисосудистого тромба).
При выписке из стационара больному проводится велоэргометрия или тредмил-тест для определения функционального состояния миокарда.
Лечение и реабилитация при инфаркте миокарда
Для того чтобы не рисковать, при малейшем подозрении на инфаркт врачи отправляют человека в реанимационное отделение больницы. И чем быстрее, тем лучше. Ведь только в течение первых нескольких часов, вводя специальные препараты, можно растворить свежий тромб и восстановить кровоток в коронарной артерии. Затем следует позаботиться о предотвращении образования новых тромбов. Для этого используют лекарства, замедляющие свертывание крови. Одно из самых надежных средств – ацетилсалициловая кислота, т. е. обычный аспирин. Он уменьшает частоту осложнений и продлевает жизнь людям, перенесшим инфаркт. Часто для лечения применяют бета-адреноблокаторы. Эти препараты сокращают потребность миокарда в кислороде, а значит, спасают клетки сердечной мышцы от гибели, уменьшают размеры некроза. Одновременно они делают работу сердца более экономной, что при инфаркте очень важно. При неэффективности лекарственной терапии используют так называемые инвазивные методы, в частности коронарную баллонную ангиопластику.
В первые дни заболевания обязателен строгий постельный режим. В это время поврежденное сердце может не выдержать даже минимальной нагрузки. Раньше человек, перенесший инфаркт, не поднимался с кровати несколько недель. Сегодня срок постельного режима значительно сокращен. Но все равно, хотя бы трое суток после инфаркта надо лежать в постели под присмотром врачей. Затем разрешается сидеть, позже вставать, ходить. Начинается выздоровление, адаптация к новой постинфарктной жизни.
Nota Bene!
Лечение инфаркта стволовыми клетками проходит этап активных исследований. Клинические испытания еще не проводились, однако в опытах на животных стволовые клетки оказывают положительный эффект. Специалисты считают, что терапия стволовыми клетками позволит существенно улучшить прогноз при остром инфаркте миокарда.
Профилактика инфаркта миокарда
- антитромботическая терапия аспирином или его аналогами снижает риск рецидива инфаркта миокарда;
- бета-блокаторы назначают пациентам, у которых имеется нарушение функции левого желудочка;
- терапия препаратами, снижающими уровень холестерина в крови (статины);
- прием полиненасыщенных жирных кислот;
- ингибиторы ангиотензин-превращающего фактора.
Интересный факт
Существует заблуждение, что после инфаркта следует максимально снизить физическую активность. При инфаркте миокарда ограничение физической активности необходимо в первые часы и дни с момента возникновения инфаркта, что позволяет снизить нагрузки на пораженный миокард. Однако ранняя активизация больного в сочетании с лечебной физкультурой значительно облегчают реабилитацию и снижают риск возможных осложнений. Отсутствие нагрузки повышает риск повторного инфаркта.
Эксперты: Баргер С. И., кандидат медицинских наук, кардиолог Давид Дундуа, кандидат медицинских наук, кардиолог
Подготовлено по материалам
- Иньков А. Н. ИБС. – Ростов н/Д: Феникс, 2000. – 96 с.
- Калинина А. Г., Поздняков Ю. М., Еганян Р. А. Стабильная стенокардия. – М.: ГЭОТАР-Медиа, 2010. – 176 с.
- Поллок М. Л., Шмидт Д. Х. Заболевания сердца и реабилитация. – Киев: Олимпийская литература, 2000. – 408 с.
- Фадеев П. А. Инфаркт миокарда. – М.: Оникс, 2007. – 128 с.
Источник
Внимание!
Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Заболевания сосудов и сердца – наиболее частая причина смерти. Среди этих патологий одну из первых строк занимает инфаркт миокарда. Несмотря на то, что болезнь достаточно хорошо изучена, и медики в целом умеют с ней справляться, основная сложность заключается в быстром развитии необратимых повреждений сердечной мышцы. Счет, как правило, идет даже не на часы, а на минуты от появления первых признаков инфаркта миокарда. Поэтому каждый должен знать особенности этого состояния и представлять, как необходимо вести себя во время приступа.
Что собой представляет заболевание
Инфарктом миокарда принято называть тяжелейшую форму ишемии сердца, при которой у больного быстро развивается состояние, непосредственно угрожающее его жизни. Нарушается кровоснабжение тканей сердечной мышцы, из-за чего в ней быстро формируется область некроза – отмирания клеток. Спазматическое сужение либо закупорка просвета сосудов создает препятствие для кровотока. Поскольку миокард, т.е. средний слой мышечной ткани сердца, составляет основную часть этого органа, то его поражение представляет огромную опасность. Чем быстрее будет оказана медицинская помощь, тем больше шансов на благополучный исход приступа.
Почему может случиться приступ?
Ни одно заболевание, тем более столь тяжелое, не развивается внезапно у абсолютно здорового человека. К основным причинам инфаркта миокарда медики относят:
- атеросклеротическое поражение сосудов, следствием которого становится ишемия миокарда, приводящая к длительному нарушению кровоснабжения его тканей из-за критического сужения артериального просвета;
- тромбоз, т.е. полное или частичное закупоривание сосудов сгустком крови либо атеросклеротической бляшкой;
- эмболия артерий, которая приводит к образованию некротического очага в тканях сердечной мышцы;
- пороки либо наследственные заболевания сердца.
У многих пациентов к приступу приводит сочетание нескольких причин: инфаркт миокарда развивается из-за тромбирования суженного спазмом просвета артерии при наличии атеросклеротических бляшек либо кровоизлияния в стенку сосуда.
Факторы риска

Существует ряд объективных факторов, которые существенно повышают риск развития заболевания. К ним относят:
- возрастные показатели: после 40 лет частота инфарктов миокарда заметно увеличивается;
- пол больного: в период между 40 и 65 годами инфаркт миокарда встречается гораздо чаще у мужчин, чем у женщин, после этого возраста статистика выравнивается для обоих полов;
- наличие стенокардии, артериальной гипертонии, эндокардита, ревмокардита, других сердечных заболеваний;
- увеличенная масса тела, ожирение;
- психологический стресс либо физическое перенапряжение на фоне ишемии сердца, атеросклероза;
- наличие сахарного диабета;
- малоподвижный образ жизни;
- курение, употребление алкоголя.
Сочетание нескольких основных факторов риска инфаркта миокарда особенно опасно, поэтому людям, у которых они присутствуют, необходимо быть максимально осторожными и тщательно следить за своим здоровьем.
Формы заболевания
Существует медицинская классификация инфарктов миокарда, при помощи которой кардиологи выделяют варианты течения болезни в зависимости от локализации пораженного участка, его размеров, глубины и других признаков.
В соответствии с размерами участка некротизированной ткани инфаркт миокарда может быть:
- мелкоочаговым, когда в сердечной мышце образуется несколько разрозненных пораженных зон небольших размеров;
- крупноочаговым, для которого характерна обширная зона поражения тканей.
В зависимости от глубины некроза различают:
- трансмуральное поражение по всей толщине мышечной ткани;
- субэпикардиальное, когда зона поражения прилегает к эпикардиальной ткани;
- субэндокардиальное, с пораженным участком, прилегающим к эндокардиальной ткани;
- интрамуральное, находящееся в мышечной толще.
По частоте развития различают первичный, повторный и рецидивирующий инфаркт миокарда.
В зависимости от показателей электрокардиографии выделяют следующие формы инфаркта миокарда:
- Q-инфаркт, наиболее характерный для крупноочаговых приступов;
- не Q-инфаркт, чаще встречающийся при мелкоочаговом поражении тканей.
Кроме того, заболевание проявляется:
- типично, с болями в загрудинной или прекардиальной области;
- атипично, с болями, локализованными в других участках либо вовсе без болевых ощущений.
Определение вида инфаркта миокарда по его признакам и симптоматике позволяет выбрать оптимальную схему лечения, которая наилучшим образом подходит конкретному пациенту.
Как распознать сердечный приступ
Перечислить симптомы инфаркта миокарда довольно сложно, поскольку они различны для разных периодов развития патологического состояния. У многих пациентов присутствует собственный набор клинических проявлений, что наиболее характерно для атипичной формы протекания процесса.
Типичная форма
При типичной форме приступ протекает следующим образом.
- Продромальная стадия инфаркта миокарда. Примерно у 45% пациентов приступ начинается внезапно, и этот этап у них отсутствует. У остальных больных учащаются и усиливаются загрудинные боли, появляется чувство страха, ухудшается общий тонус. Антиангинальные препараты почти не помогают.
- Острейшая стадия. Она длится от 30 минут до нескольких часов и сопровождается сильнейшими болями, локализованными за грудиной. Боль может иррадиировать в левую руку, ключицу или левую сторону нижней челюсти, а также в спину между лопатками. Характер болей, как правило, режущий, жгучий либо сдавливающий, ощущения волнообразно усиливаются и ослабевают.
- Острый период. Его продолжительность составляет от 2 до 10 дней (при рецидивах). Как правило, в это время давящие боли прекращаются. Если они продолжаются, это означает, что некроз еще не остановлен. Артериальное давление снижается примерно на 20% от обычной величины. Ритмичность сердцебиений нарушена.
- Подострая стадия инфаркта миокарда. Длится примерно месяц, в течение которого пациент постепенно возвращается к своему обычному состоянию: нормализуется температура тела, проходит одышка, стабилизируется ритм сердцебиений.
- Постинфарктный период. В течение полугода формируется рубец на месте некротического повреждения. Если зона некроза была небольшой, сердечная недостаточность полностью устраняется. При обширном участке поражения формируется прогрессирующая сердечная недостаточность.
Симптомы инфаркта миокарда у мужчин и женщин практически одинаковы.
Атипичное протекание болезни
При атипичном течении заболевания сложно распознать признаки инфаркта миокарда, поскольку локализация болей может указывать и на другие недомогания. Различают следующие формы заболевания:
- абдоминальную, для которой характерны боли, локализующиеся в области желудка либо пищевода, а также тошнота и иногда рвота;
- отечную, признаком которой служат сильные отеки конечностей, сердечная недостаточность и одышка – свидетельство обширного очага некротизации тканей;
- церебральную, сопровождаемую шумом в ушах, головокружениями, потерей сознания, наиболее часто встречающуюся у пожилых людей;
- аритмическую, характеризующуюся приступами учащенного биения сердца;
- астматическую, с проявлениями в виде приступов удушья, кашлем, обильным холодным потом;
- периферическую, по симптоматике иногда напоминающую межреберную невралгию, с локализацией болевых ощущений в разных местах – в лопатке, нижней челюсти, кисти руки и т.д.
Кроме перечисленных, медики выделяют так называемую стертую форму, когда жалобы при инфаркте миокарда практически полностью отсутствуют.
Постановка диагноза
Помимо физикального обследования, изучения анамнеза и жалоб пациента, важную роль в диагностике инфаркта миокарда играют лабораторные и инструментальные исследования. В их число обычно входят:
- ЭКГ и ЭхоКГ;
- сцинтиграфия сердечной мышцы;
- коронарографическое исследование;
- МРТ пораженного органа;
- общий анализ крови;
- биохимические анализы крови для выявления маркеров некроза.
Эти исследования проводят как в первые часы после начала лечения, так и при наступлении последующих стадий процесса.
Проблемы и сложности лечения
Для успеха выздоровления чрезвычайно важна первая помощь при инфаркте миокарда, которую больной получает сразу после начала приступа. Желательно, чтобы рядом оказались люди, которые:
- помогут принять удобную полусидячую позу с ногами, согнутыми в коленях;
- расстегнут сдавливающую одежду, высвобождая грудь и шею для доступа воздуха;
- положат под язык больного таблетки нитроглицерина и аспирина, предварительно растертые в порошок для быстрого усвоения;
- вызовут бригаду неотложной помощи при инфаркте миокарда.
При этом заболевании важно без промедления доставить больного в специализированное медицинское учреждение, в котором есть условия для полноценной кардиологической реанимации. Чем быстрее будут предприняты усилия, тем более благоприятны перспективы восстановления здоровья и тем ниже риски развития осложнений инфаркта миокарда.
Внимание!
Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Лечение
Лечебный процесс включает несколько этапов, каждый из которых проходит в особых условиях.
- Догоспитальный. Бригада скорой помощи выполняет первичные реанимационные действия и доставляет пациента в стационар.
- Госпитальный. Врачи специализированного отделения сосудистой хирургии проводят непосредственное лечение инфаркта миокарда в острейшей и острой стадии болезни.
- Реабилитационный. В специальном отделении больницы или кардиосанатории больной проходит реабилитацию после инфаркта миокарда, позволяющую максимально восстановить функции организма под наблюдением врачей.
- Амбулаторный. В постинфарктном периоде пациент возвращается к обычной жизни, периодически посещая специалиста в поликлинике по месту жительства.
Лечение инфаркта миокарда в стационаре решает три основные задачи.
- Первая – купирование болей, возникающих при некрозе мышечной ткани.
- Вторая – ограничение зоны некроза введением антикоагулянтных препаратов и тромболитиков.
- Третья – предотвращение развития тяжелых осложнений (острой сердечной недостаточности, аритмии и т.д.) при помощи специальных лекарственных препаратов.
При несвоевременном оказании медицинской помощи либо при попытках лечения инфаркта миокарда дома так называемыми народными средствами, существенно повышается риск развития осложнений и даже становится возможным летальный исход.
Возможные осложнения
Основная проблема заключается в том, что осложнения при инфаркте миокарда могут развиваться уже в первые часы или первые дни. К ранним проявлениям относят различные виды аритмий, наиболее опасным из которых является мерцание желудочков, создающее высокий риск летального исхода. Кроме того, возможны расстройства кровообращения, травмы сердца, тромбоэмболии, перикардиты и др. Наиболее опасными из поздних осложнений инфаркта миокарда являются синдром Дресслера, эндокардит, нарушения иннервации, хроническая недостаточность сердечной функции.
Профилактические меры
Приложив определенные усилия, каждый человек может существенно понизить риск развития столь серьезного заболевания. Меры по профилактике инфаркта миокарда достаточно просты: нужно ограничить количество жирных продуктов и жареной пищи в рационе, отказаться от курения и минимизировать количество спиртных напитков, контролировать уровень холестерина и сахара в крови. Не следует забывать о физической активности, которая должна быть посильной и регулярной. Кроме того, следует избегать чрезмерного напряжения, как физического, так и эмоционального. Поддержание здоровья до глубокой старости всецело находится в наших руках.
Вопросы и ответы
Как избежать повторного заболевания?
В реабилитационном периоде и далее до конца жизни инфарктнику придется придерживаться определенных правил:
- исключить тяжелые физические нагрузки, но не отказываться от умеренной активности;
- соблюдать специальную диету с пониженным количеством животных жиров, соли и острых приправ;
- регулярно посещать лечащего врача.
В целом, следует избегать ситуаций, создающих резкую нагрузку на сердечную мышцу.
Какое давление оптимально после инфаркта миокарда?
Успешность реабилитации подтверждается:
- Отсутствием либо снижением загрудинных болей;
- Поддержанием давления в пределах 130/80 мм рт. ст.;
- Уровнем холестерина не выше 4-4,5 ммоль/л;
- Уровнем глюкозы не выше 6 ммоль/л.
При поддержании этих показателей в течение дальнейшей жизни риск повторного инфаркта миокарда снижается до минимума.
Бывает ли инфаркт правого желудочка?
Да, бывает, хотя и намного реже, чем инфаркт левого желудочка. Среди его симптомов следует назвать:
- одышку, недостаток воздуха для дыхания;
- загрудинные боли;
- головокружения, обморок;
- спутанное сознание;
- уменьшение выделения мочи;
- посинение конечностей из-за застоя венозной крови;
- вздутые вены на шее.
Основной задачей лечения становится восстановление кровообращения, особенно в поврежденных коронарных сосудах.
Источник
