Фактор виллебранда при инсульте

Что такое фактор Виллебранда
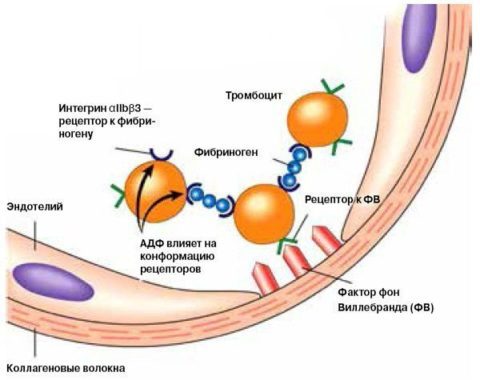
Участие фактора Виллебранда в гемостазе
Фактор Виллебранда — это вещество белковой природы, содержащееся в растворенном виде в плазме крови человека. Он вырабатывается клетками внутренней поверхности сосудов (эндотелием), а также клетками-предшественниками тромбоцитов в красном костном мозге. В небольшом количестве это вещество содержат также зрелые формы тромбоцитов.
У здорового человека процесс образования тромбов носит защитный характер и активируется или травмой кожи, сосудов и других органов, или сильным изменением кровотока в сосуде и повреждением его внутренней стенки. Тромбообразование останавливает кровопотерю благодаря быстрому «заделыванию дыр» в месте повреждения, а затем свою роль начинают выполнять силы регенерации организма, которые полностью или частично восстанавливают разрушенные ткани.
В случаях, когда повреждается только внутренняя стенка сосуда, этот дефект закрывают собой в основном тромбоциты. Фактор Виллебранда отвечает за первый этап тромбообразования: он активируется повреждением эндотелия и способствует прикреплению тромбоцитов к месту дефекта в стенке сосуда. Таким образом фактор Виллебранда является связующим звеном между внутренней поверхностью сосуда и образующимся тромбом.
Норма
В норме средняя концентрация фактора Виллебранда в венозной крови составляет 10 мг/л. В результатах анализов чаще указывается не концентрация этого вещества, а процентное значение, указывающее, на сколько отличается фактическое содержание его в исследуемой крови от среднего. Норма в таком случае составляет 50 — 160 %.
Повышенный уровень
Варикозное расширение вен — причина повышенного уровня фактора
Концентрация фактора Виллебранда в крови может колебаться у здоровых людей в широких пределах. Значения, превышающие нормальные цифры, не всегда свидетельствуют о имеющемся заболевании, иногда небольшое повышение может вызвать:
- физическая нагрузка, занятия спортом,
- стресс и эмоциональное перенапряжение,
- беременность,
- прием контрацептивных препаратов.
В этих случаях рекомендуется повторить анализ, исключив предшествующие сдаче крови нагрузки и прием препаратов. При беременности фактор Виллебранда может оставаться повышенным вплоть до родов, не вызывая какую-либо патологию, однако такие результаты анализа требуют постоянного наблюдения за течением беременности.
Повышенный уровень фактора Виллебранда часто наблюдается при:
- сахарном диабете первого и второго типа,
- ишемической болезни сердца,
- артериальной гипертензии,
- атеросклерозе,
- варикозной болезни вен.
Однако выявление этих заболеваний требует комплексного обследования, повышение уровня фактора Виллебранда в крови не является окончательным критерием для постановки диагноза.
Пониженный уровень

Для исследования необходима венозная кровь
Пониженные значения наблюдаются при разных видах аутоиммунных заболеваний:
- Системной красной волчанке;
- Болезни Хашимото (аутоиммунный тиреоидит с гипотиреозом);
- Системных заболеваниях соединительной ткани.
Наиболее низкие значения характерны для болезни Виллебранда — наследственной недостаточности свертывающей системы крови. Существует несколько типов этой болезни, для каждого из которых более часты свои уровни недостаточности:
- 1 тип — наиболее распространенный вид патологии. Фактор Виллебранда вырабатывается, но в недостаточных для нормальной свертываемости крови количествах.
- 2 тип — вырабатывается дефектный фактор, не способный полностью выполнять свои функции. Определяемые в крови значения при этом могут быть нормальными.
- 3 тип — фактор Виллебранда не синтезируется организмом вовсе. Это самый тяжелый и малораспространенный вариант заболевания, прогноз течения болезни часто неблагоприятный, болезнь начинает проявлять себя в раннем детском возрасте.
Показания к анализу
Исследование назначается пациентам с атеросклерозом
Показаниями к анализу могут быть как симптомы, не исключающие патологию со стороны функции свертывания крови, так и имеющиеся заболевания, ведущие к поражению сосудистой стенки. В последнем случае фактор Виллебранда позволяет косвенным образом оценить, насколько сильно эндотелий (внутренняя часть сосудов) вовлечен в патологический процесс и затронут болезнью. Определение этого показателя показано при ряде сердечно-сосудистых заболеваний:
- артериальной гипертензии,
- состояниях после инфаркта миокарда,
- ишемической болезни сердца,
- атеросклерозе артерий.
Повышенные значения будут свидетельствовать о прогрессировании болезней сосудов и сердца, снижение уровня позволит узнать об эффективности проводимого лечения.

Кровоточивость десен — показание к анализу
Однако в первую очередь анализ показан при подозрении на болезнь Виллебранда. К основным симптомам относятся:
- Меноррагии — длительные и чрезмерно обильные менструации вплоть до маточных кровотечений;
- Носовые кровотечения, которые трудно остановить;
- Длительная и большая кровопотеря при относительно небольших повреждениях кожи, слизистых;
- Гемартроз — поражение суставов обильным кровоизлиянием в суставную полость, которое возникает после незначительных ушибов;
- Кровотечения из десен при чистке зубов;
- Легкое появление гематом (синяков), часто не связанное с травмами.
Анализ рекомендуется при планировании беременности для обоих будущих родителей, если у них самих или прямых родственников наблюдаются симптомы патологии свертывания крови.
Подготовка и методика анализа

Уровень фактора может определяться несколькими методами
Анализ проводится строго натощак, при этом после последнего приема пищи должно пройти 10-12 часов. За сутки до анализа нужно прекратить занятия спортом и избегать психоэмоционального напряжения, воздержаться от курения и приема алкоголя.
Для анализа берется венозная кровь, которая смешивается с антикоагулянтом (цитратом натрия) для предотвращения образования сгустка. Фактор Виллебранда может определяться при помощи метода агглютинации или иммуноферментного анализа.
Метод агглютинации основан на способности исследуемого фактора приводить к агглютинации (склеиванью) тромбоцитов в присутствии активирующих веществ. Для определения концентрации фактора Виллебранда в крови врач готовит серию разведений исследуемого образца, добавляя к нему нейтральный раствор. Затем в каждое из полученных разведений вносится активирующее агглютинацию вещество (ристоцетин А) и фиксируется полученный результат — последнее из разведений, где еще наблюдается склеивание тромбоцитов.
При иммуноферментном анализе используются специальные тест-системы, позволяющие определить фактор Виллебранда в крови путем его окрашивания специальными веществами-метками. Интенсивность окрашивания затем считывает специальный прибор, выдающий результат в единицах оптической плотности (окрашенности).
Лечение отклонений от нормы

Для назначения лечения необходима консультация специалиста
Повышенные значения чаще всего свидетельствуют о низкой эффективности лечения основного заболевания (сахарного диабета, ишемической болезни сердца), для нормализации показателя требуется коррекция проводимой терапии.
При беременности повышение уровня концентрации фактора Виллебранда допустимо и лечения не требует, однако следует следить за иными показателями функции свертывания крови. Чрезмерное тромбообразование может вести к отслоению плаценты, эклампсии, тромбозу вен нижних конечностей и иным осложнениям течения беременности.
При выявленной наследственно патологии (болезни Виллебранда) дефицит фактора устраняется при помощи периодического переливания компонентов крови, в более легких случаях возможно применение десмопрессина. Это препарат, который повышает синтез и высвобождения фактора Виллебранда клетками эндотелия сосудов. Лечение должно начинаться как можно раньше, чтобы предотвратить опасные для жизни осложнения болезни.
Источник
Локус: 12p13.3
Фактор фон Виллебранда (англ. von Willebrand factor, VWF) — гликопротеин плазмы крови, играющий важную роль в гемостазе, а именно обеспечивающий прикрепление тромбоцитов к участку повреждённого сосуда. Кодируется геном VWF, расположенным на 12-й хромосоме. Нехватка или дефекты фактора фон Виллебранда приводят к развитию болезни Виллебранда и многих других заболеваний, в числе которых тромботическая пурпура[en], синдром Гейде[en] и уремическо-гемолитический синдром[en].
Ген[править | править код]
Фактор фон Виллебранда кодируется геном VWF, расположенным на коротком плече 12-й хромосомы в локусе 13.3 (с 5 948 874-й по 6 124 670-ю пару оснований). Известно более 300 мутаций гена VWF, приводящих к болезни Виллебранда[1].
Биохимия[править | править код]
Синтез[править | править код]
VWF — крупный мультимерный гликопротеин плазмы крови, который постоянно производится в виде ультра-крупных мультимеров клетками эндотелия (в тельцах Вайбеля — Паладе), мегакариоцитами (α-гранулы тромбоцитов) и субэндотелиальной соединительной тканью[2].
Структура[править | править код]
Мономер VWF представляет собой белок, состоящий из 2050 аминокислотных остатков. Каждый мономер содержит ряд доменов, выполняющих специфические функции; среди них стоит особо выделить:
- домен D’/D3 (домен типа D фактора фон Виллебранда[en]), который связывается с фактором свёртывания крови VIII;
- домен А1, который связывается с гликопротеином Ib тромбоцитов, гепарином и, возможно, коллагеном;
- домен А3 (домен типа A фактора фон Виллебранда[en]), который связывается с коллагеном;
- домен С1, в котором мотив аргинин-глицин-аспартат (RGD) связывается с тромбоцитарным интегрином αIIbβ3 при активации тромбоцитов;
- домен «цистеиновый узел», располагается на С-конце белка (домен типа C фактора фон Виллебранда[en]). Такой домен имеется также у тромбоцитарного фактора роста (PDGF), трансформирующего фактора роста β (TGFβ) и человеческого хорионического гонадотропина β (βHCG)[2].
После синтеза мономеры подвергаются N-гликозилированию[en], собираются в димеры в эндоплазматическом ретикулуме и в мультимеры в аппарате Гольджи путём образования дисульфидных мостиков между остатками цистеина. Димеризацию осуществляют белковые дисульфидизомеразы[3]. VWF — один из немногих белков, несущих антигены системы групп крови ABO[en][2].
Мультимеры VWF могут быть очень крупными: состоять из более чем 80 субъединиц массой 250 кДа каждая и иметь массу более 20 000 кДа. Функциональны только крупные мультимеры[2].
Мономеры и мультимеры VWF
Катаболизм[править | править код]
Биологическое разрушение (катаболизм) фактора фон Виллебранда осуществляет в основном фермент ADAMTS13[en] — металлопротеиназа[en], которая разрезает VWF между остатками тирозина 842 и метионина 843 в домене А2. Это приводит к распаду мультимеров на мелкие составляющие, которые разрушаются другими пептидазами[4].
Функции[править | править код]
Фактор фон Виллебранда играет важную роль в прикреплении тромбоцитов к местам повреждения сосудов, связываясь с другими белками, прежде всего фактором свёртывания крови VIII. Фактор свёртывания крови VIII связан с VWF, когда в неактивном состоянии циркулирует по кровотоку, и быстро разрушается, когда не связан с VWF. Связь фактора VIII с VWF разрушается под действием тромбина. Кроме того, VWF связывается с коллагеном (типа 1 альфа 1[en][5]), в том числе тогда, когда он соприкасается с эндотелиальными клетками в результате повреждения сосуда. Показано, что в связывании VWF с коллагеном имеет место эффект кооперативности[6]. VWF связывается с гликопротеином Ib, когда он формирует комплекс с гликопротеинами IX и V. Это связывание может происходить в любых условиях, однако оно наиболее сильно в условиях сильного напряжения сдвига, то есть при быстром движении крови в узких сосудах. Наконец, VWF связывается с другими рецепторами тромбоцитов, когда они активированы, например, тромбином (то есть когда уже произошла стимуляция коагуляции)[2].
Таким образом, VWF играет важную роль в свёртывании (коагуляции) крови, поэтому его недостаток или дисфункция увеличивает склонность к кровотечениям, особенно в тканях, в которых наблюдается высокая скорость кровотока в узких сосудах. В этих условиях VWF разворачивается, уменьшая скорость движения тромбоцитов[2]. Скорость рефолдинга домена А2 VWF увеличивается в присутствии ионов кальция, благодаря чему VWF может функционировать как сенсор напряжения сдвига[7].
Клиническое значение[править | править код]
Наследственные или приобретённые дефекты фактора фон Виллебранда приводят к болезни Виллебранда — геморрагическому диатезу кожи и слизистых оболочек, который выражается в носовых кровотечениях, меноррангии[en] и желудочно-кишечных кровотечениях[en]. Точка возникновения мутации определяет степень выраженности симптомов геморрагического диатеза[8]. Выделяют три типа болезни Виллебранда (I, II и III), а тип II, в свою очередь, делится на несколько подтипов. Большая часть случаев болезни Виллебранда носит наследственный характер, однако болезнь может быть и приобретённой. Так, стеноз аортального клапана связан с болезнью Виллебранда типа IIA и потому приводит к желудочно-кишечным кровотечениям; такое связанное заболевание получило название синдрома Гейде (англ. Heyde’s syndrome)[9].
При тромботической пурпуре и уремическо-гемолитическом синдроме наблюдается недостаток фермента ADAMTS13 или его подавление антителами. Это приводит к снижению разрушения ультра-крупных мультимеров VWF и микроангиопатической гемолитической анемии[en], при которой в узких сосудах накапливаются фибрин и тромбоциты, из-за чего происходит некроз капилляров. При тромботической пурпуре поражается в основном мозг, а при уремико-гемолитическом синдроме — почки[10].
Высокий уровень VWF в крови характерен для людей, которые пережили первый ишемический инсульт в результате сворачивания крови. ADAMTS13 с этим не связана, и единственным значимым генетическим фактором в случае такого инсульта может быть группа крови пациента[11].
История изучения[править | править код]
Фактор назван по имени финского врача Эрика Адольфа фон Виллебранда (1870—1949), который в 1924 году описал наследственное заболевание крови (позже ставшее известным как болезнь Виллебранда) в нескольких семьях с Аландских островов. Члены этих семей имели склонность к кровотечениям из кожи и слизистых (включая меноррангию). Хотя фон Виллебранд не смог установить причину болезни, он сумел отличить её от гемофилии и других форм геморрагических диатезов[12]. В 1950-х годах было показано, что болезнь Виллебранда обусловлена нехваткой фактора плазмы крови, а не нарушением функционирования тромбоцитов, а в 1970-х годах был выделен[en] фактор фон Виллебранда[2].
Примечания[править | править код]
- ↑ Genetics Home Reference: VWF.
- ↑ 1 2 3 4 5 6 7 Sadler J. E. Biochemistry and genetics of von Willebrand factor. (англ.) // Annual review of biochemistry. — 1998. — Vol. 67. — P. 395—424. — doi:10.1146/annurev.biochem.67.1.395. — PMID 9759493. [исправить]
- ↑ Lippok S., Kolsek K., Löf A., Eggert D., Vanderlinden W., Müller J. P., König G., Obser T., Röhrs K., Schneppenheim S., Budde U., Baldauf C., Aponte-Santamaría C., Gräter F., Schneppenheim R., Rädler J. O., Brehm M. A. Von Willebrand factor is dimerized by protein disulfide isomerase. (англ.) // Blood. — 2015. — doi:10.1182/blood-2015-04-641902. — PMID 26670633. [исправить]
- ↑ Levy G. G., Motto D. G., Ginsburg D. ADAMTS13 turns 3. (англ.) // Blood. — 2005. — Vol. 106, no. 1. — P. 11—17. — doi:10.1182/blood-2004-10-4097. — PMID 15774620. [исправить]
- ↑ Pareti F. I., Fujimura Y., Dent J. A., Holland L. Z., Zimmerman T. S., Ruggeri Z. M. Isolation and characterization of a collagen binding domain in human von Willebrand factor. (англ.) // The Journal of biological chemistry. — 1986. — Vol. 261, no. 32. — P. 15310—15315. — PMID 3490481. [исправить]
- ↑ Heidari M., Mehrbod M., Ejtehadi M. R., Mofrad M. R. Cooperation within von Willebrand factors enhances adsorption mechanism. (англ.) // Journal of the Royal Society, Interface / the Royal Society. — 2015. — Vol. 12, no. 109. — P. 20150334. — doi:10.1098/rsif.2015.0334. — PMID 26179989. [исправить]
- ↑ Jakobi A. J., Mashaghi A., Tans S. J., Huizinga E. G. Calcium modulates force sensing by the von Willebrand factor A2 domain. (англ.) // Nature communications. — 2011. — Vol. 2. — P. 385. — doi:10.1038/ncomms1385. — PMID 21750539. [исправить]
- ↑ Sadler J. E., Budde U., Eikenboom J. C., Favaloro E. J., Hill F. G., Holmberg L., Ingerslev J., Lee C. A., Lillicrap D., Mannucci P. M., Mazurier C., Meyer D., Nichols W. L., Nishino M., Peake I. R., Rodeghiero F., Schneppenheim R., Ruggeri Z. M., Srivastava A., Montgomery R. R., Federici A. B. Update on the pathophysiology and classification of von Willebrand disease: a report of the Subcommittee on von Willebrand Factor. (англ.) // Journal of thrombosis and haemostasis : JTH. — 2006. — Vol. 4, no. 10. — P. 2103—2114. — doi:10.1111/j.1538-7836.2006.02146.x. — PMID 16889557. [исправить]
- ↑ Vincentelli A., Susen S., Le Tourneau T., Six I., Fabre O., Juthier F., Bauters A., Decoene C., Goudemand J., Prat A., Jude B. Acquired von Willebrand syndrome in aortic stenosis. (англ.) // The New England journal of medicine. — 2003. — Vol. 349, no. 4. — P. 343—349. — doi:10.1056/NEJMoa022831. — PMID 12878741. [исправить]
- ↑ Moake J. L. von Willebrand factor, ADAMTS-13, and thrombotic thrombocytopenic purpura. (англ.) // Seminars in hematology. — 2004. — Vol. 41, no. 1. — P. 4—14. — PMID 14727254. [исправить]
- ↑ Bongers T. N., de Maat M. P., van Goor M. L., Bhagwanbali V., van Vliet H. H., Gómez Garc E. B., Dippel D. W., Leebeek F. W. High von Willebrand factor levels increase the risk of first ischemic stroke: influence of ADAMTS13, inflammation, and genetic variability. (англ.) // Stroke; a journal of cerebral circulation. — 2006. — Vol. 37, no. 11. — P. 2672—2677. — doi:10.1161/01.STR.0000244767.39962.f7. — PMID 16990571. [исправить]
- ↑ Von Willebrand E. A. Hereditary pseudohaemophilia. (англ.) // Haemophilia : the official journal of the World Federation of Hemophilia. — 1999. — Vol. 5, no. 3. — P. 223—231. — PMID 10444294. [исправить]
Литература[править | править код]
- Blackshear J. L., Kusumoto H., Safford R. E., Wysokinska E., Thomas C. S., Waldo O. A., Stark M. E., Shapiro B. P., Ung S., Moussa I., Agnew R. C., Landolfo K., Chen D. Usefulness of Von Willebrand Factor Activity Indexes to Predict Therapeutic Response in Hypertrophic Cardiomyopathy. (англ.) // The American journal of cardiology. — 2015. — doi:10.1016/j.amjcard.2015.11.016. — PMID 26705879. [исправить]
- Hudzik B., Kaczmarski J., Pacholewicz J., Zakliczynski M., Gasior M., Zembala M. Von Willebrand factor in patients on mechanical circulatory support – a double-edged sword between bleeding and thrombosis. (англ.) // Kardiochirurgia i torakochirurgia polska = Polish journal of cardio-thoracic surgery. — 2015. — Vol. 12, no. 3. — P. 233—237. — doi:10.5114/kitp.2015.54459. — PMID 26702279. [исправить]
- Li Y., Li L., Dong F., Guo L., Hou Y., Hu H., Yan S., Zhou X., Liao L., Allen T. D., Liu J. U. Plasma von Willebrand factor level is transiently elevated in a rat model of acute myocardial infarction. (англ.) // Experimental and therapeutic medicine. — 2015. — Vol. 10, no. 5. — P. 1743—1749. — doi:10.3892/etm.2015.2721. — PMID 26640545. [исправить]
Источник
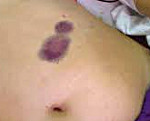
Болезнь Виллебранда – врожденная патология гемостаза, проявляющаяся количественным и качественным дефицитом плазменного фактора Виллебранда и повышенной кровоточивостью. Болезнь Виллебранда характеризуется спонтанным образованием подкожных петехий, экхимозов; рецидивирующими кровотечениями из носа, ЖКТ, полости матки; избыточной потерей крови после травм и операций, гемартрозами. Диагноз устанавливается по данным семейного анамнеза, клинической картины и лабораторного скрининга системы гемостаза. При болезни Виллебранда применяется трансфузия антигемофильной плазмы, местные и общие гемостатические средства, антифибринолитики.
Общие сведения
Болезнь Виллебранда (ангиогемофилия) – разновидность наследственного геморрагического диатеза, обусловленная недостатком или сниженной активностью плазменного компонента VIII-го фактора свертывания крови – фактора Виллебранда (VWF). Болезнь Виллебранда является распространенной патологией свертываемости крови, встречающейся с частотой 1-2 случая на 10 000 чел., а среди наследственных геморрагических диатезов стоит на 3-м месте после тромбоцитопатий и гемофилии А. Болезнь Виллебранда в равной мере диагностируется у лиц обоего пола, но в связи с более тяжелым течением чаще выявляется у женщин. Заболевание может сочетаться с соединительнотканной дисплазией, слабостью связок и гипермобильностью суставов, повышенной растяжимостью кожи, пролапсом клапанов сердца (синдромом Элерса-Данлоса).

Болезнь Виллебранда
Причины
Болезнь Виллебранда является генетически обусловленной патологией, вызываемой мутациями гена фактора VWF, локализующегося в 12 хромосоме. Наследование болезни Виллебранда I и II типов аутосомно-доминантное с неполной пенетрантностью (больные – гетерозиготы), III типа – аутосомно-рецессивное (больные – гомоозиготы). При III типе болезни Виллебранда имеют место делеции больших участков гена VWF, мутации или сочетание этих дефектов. При этом оба родителя обычно имеют легкое течение I типа заболевания.
Приобретенные формы болезни Виллебранда могут возникать как осложнение после множественных гемотрансфузий, на фоне системных (СКВ, ревматоидного артрита), сердечных (стеноз аортального клапана), онкологических (нефробластомы, опухоли Вильмса, макроглобулинемии) заболеваний. Эти формы болезни Виллебранда связаны с образованием аутоантител к VWF, избирательной абсорбцией олигомеров опухолевыми клетками или дефектами мембран тромбоцитов.
Патогенез
В основе болезни Виллебранда лежит количественное (I и III типы) и качественное (II тип) нарушение синтеза фактора Виллебранда – сложного гликопротеина плазмы крови, представляющего собой комплекс олигомеров (от димеров до мультимеров). Фактор Виллебранда секретируется клетками сосудистого эндотелия и мегакариоцитами в виде пропротеина, поступает в кровь и субэндотелиальный матрикс, где депонируется в a-гранулах тромбоцитов и тельцах Вейбла-Паллада.
Фактор Виллебранда участвует в сосудисто-тромбоцитарном (первичном) и в коагуляционном (вторичном) гемостазе. VWF является субъединицей антигемофильного глобулина (VIII фактора свертывания крови), обеспечивая его стабильность и защиту от преждевременной инактивации. Благодаря наличию специфических рецепторов, фактор Виллебранда опосредует прочную адгезию кровяных пластинок (тромбоцитов) к субэндотелиальным структурам и агрегацию между собой в местах повреждения кровеносных сосудов.
Уровень VWF в плазме крови в норме составляет 10 мг/л, временно повышается при физической активности, беременности, стрессе, воспалительно-инфекционных процессах, приеме эстрогенов; конституционально снижен у лиц с I группой крови. Активность фактора Виллебранда зависит от его молекулярной массы, наибольший тромбогенный потенциал отмечается у самых крупных мультимеров.
Классификация
Различают несколько клинических типов болезни Виллебранда – классический (I тип); вариантные формы (II тип); тяжелую форму (III тип) и тромбоцитарный тип.
- При самом распространенном (70-80% случаев) I типе болезни происходит небольшое или умеренное снижение уровня фактора Виллебранда в плазме (иногда чуть меньше нижней границы нормы). Спектр олигомеров не изменен, но при форме Винчеза отмечается постоянное присутствие сверхтяжелых мультимеров VWF.
- При II типе (20-30% случаев) наблюдаются качественные дефекты и снижение активности фактора Виллебранда, уровень которого находится в границах нормы. Причиной этого могут быть отсутствие или дефицит высоко- и среднемолекулярных олигомеров; избыточная аффинность (сродство) к рецепторам тромбоцитов, снижение ристомицин-кофакторной активности, нарушение связывания и инактивация VIII фактора.
- При III типе фактор Виллебранда в плазме практически полностью отсутствует, активность VIII фактора низкая. Тромбоцитарный тип (псевдо-болезнь Виллебранда) наблюдается при нормальном содержании VWF, но повышенном связывании его с соответствующим измененным рецептором тромбоцитов.
Симптомы болезни Виллебранда
Болезнь Виллебранда проявляется геморрагическим синдромом различной интенсивности – преимущественно петехиально-синячкового, синячково-гематомного, реже – гематомного типов, что определяется тяжестью и вариантом заболевания.
Легкие формы болезни Виллебранда I и II типов характеризуются спонтанным возникновением носовых кровотечений, небольших и умеренных внутрикожных и подкожных кровоизлияний (петехий, экхимозов), продолжительной кровоточивостью после травм (порезов) и хирургических манипуляций (экстракции зубов, тонзиллэктомии и др.). У девушек отмечаются меноррагии, маточные кровотечения, у рожениц – избыточная потеря крови во время родов.
При III типе и тяжелых случаях I и II типов болезни Виллебранда клиническая картина может напоминать симптомы гемофилии. Появляются частые подкожные геморрагии, болезненные гематомы мягких тканей, кровотечения из мест инъекций. Происходят кровоизлияния в крупные суставы (гемартрозы), длительно некупируемые кровотечения при операциях, травмах, обильные кровотечения из носа, десен, ЖКТ и мочевых путей. Типично формирование грубых посттравматических рубцов.
При тяжелом течении болезни Виллебранда геморрагический синдром манифестирует уже в первые месяцы жизни ребенка. Гемосиндром при болезни Виллебранда протекает с чередованием обострения и почти полного (или полного) исчезновения проявлений, но при яркой выраженности может приводить к тяжелой постгеморрагической анемии.
Диагностика
В распознавании болезни Виллебранда важную роль играет семейный анамнез, клиническая картина и данные лабораторного скрининга сосудисто-тромбоцитарного и плазменного гемостаза. Назначается общий и биохимический анализ крови, коагулограмма с определением уровня тромбоцитов и фибриногена, времени свертывания; ПТИ и АЧТВ, проводятся проба щипка и проба жгута. Из общих обследований рекомендовано определение группы крови, исследование общего анализа мочи, анализа кала на скрытую кровь, УЗИ брюшной полости.
Для подтверждения факта болезни Виллебранда определяют уровень VWF в сыворотке крови и его активность, ристоцетин-кофакторную активность с использованием методов иммуноэлектрофореза и ИФА. При болезни Виллебранда II типа, при нормальном уровне VWF и VIII факторов, информативно исследование фактора активации тромбоцитов (PAF), активности VIII фактора свертывания, агрегации тромбоцитов. Для пациентов с болезнью Виллебранда характерно сочетание сниженного уровня и активности VWF в сыворотке крови, удлинения времени кровотечения и АЧТВ, нарушения адгезивной и агрегационной функции тромбоцитов.
Болезнь Виллебранда требует проведения дифференциальной диагностики с гемофилией, наследственными тромбоцитопатиями. Кроме консультации гематолога и генетика, дополнительно проводятся осмотры отоларинголога, стоматолога, гинеколога, гастроэнтеролога.

Болезнь Виллебранда
Лечение болезни Виллебранда
Регулярного лечения болезни Виллебранда с малосимптомным и умеренно выраженным гемосиндромом не проводится, но у пациентов остается повышенный риск кровотечений. Лечение назначается в случае их возникновения во время родов, при травмах, меноррагиях, гемартрозе, профилактически – до хирургического и стоматологического вмешательства. Цель подобной терапии – обеспечить минимально необходимый уровень дефицитных факторов свертывания крови.
В качестве заместительной терапии показана трансфузия антигемофильной плазмы и криопреципитата (с высоким содержанием VWF) в дозах меньших, чем при гемофилии. При болезни Виллебранда I типа для прекращения кровотечения эффективно назначение десмопрессина. При легких и среднетяжелых формах геморрагий может применяться аминокапроновая кислота, транексамовая кислота. Для остановки кровотечения из раны используется гемостатическая губка, фибриновый клей. При повторяющихся маточных кровотечениях применяются КОК, в отсутствие положительного результата выполняется гистерэктомия – хирургическое удаление матки.
Прогноз и профилактика
В случае адекватного гемостатического лечения болезнь Виллебранда обычно протекает относительно благоприятно. Тяжелое течение болезни Виллебранда может привести к выраженной постгеморрагической анемии, фатальным кровотечениям после родов, серьезных травм и операций, иногда – субарахноидальным кровоизлияниям и геморрагическому инсульту. В целях профилактики болезни Виллебранда необходимо исключить браки между больными (в т. ч., родственниками), при наличии диагноза – исключить прием НПВС, антиагрегантных препаратов, избегать травм, точно выполнять рекомендации врача.
Источник
