Если на экг фибрилляция и инфаркт

В первые сутки развития инфаркта миокарда нарушения ритма присутствуют практически у всех пациентов. Их опасность для состояния здоровья и жизни неодинакова. Степень нарушения кровообращения зависит от вида аритмии, распространенности, глубины и расположения очага разрушения миокарда. Для лечения используются антиаритмические препараты, в некоторых случаях требуется дефибрилляция.
Причины появления аритмии после инфаркта, стентирования
Первые часы после острого нарушения коронарного кровообращения сопровождаются всевозможными нарушениями образования импульсов и их проведения по миокарду. Один вид аритмии сменяет другой, они исчезают и возобновляются. Это связано с такими факторами:
- снижение притока крови к клеткам сердца – ишемия, гипоксия, нарушения обмена;
- разрушение миокардиоцитов с потерей ими калия и повышением его содержания во внеклеточном пространстве;
- изменение соотношения основных электролитов, кислотно-основного равновесия;
- избыток стрессовых гормонов в крови;
- повреждающее действие свободных радикалов.
Разнообразие нарушений ритма вызвано тем, что разные части миокарда испытывают неодинаковые патологические влияния. Поэтому даже соседние зоны имеют разные свойства – одни клетки уже выходят из стадии рефрактерности (неспособности реагировать на сигнал), а другие еще не могут изменять полярность мембраны.
В результате миокард приобретает мозаичность, образуются очаги, по которым импульсы двигаются по кругу, не имея возможности перейти дальше. Так формируются экстрасистолы и желудочковые тахикардии, трепетание и фибрилляции.
Отдельной группой являются реперфузионные (реперфузия – возобновление кровоснабжения) нарушения ритма. Они появляются при растворении тромба, стентировании или шунтировании коронарных артерий. Аритмии в этом случае возникают вследствие резкого притока крови в зону ишемии и окружающий ее оглушенный миокард.
Спазм мелких артериол и распространенное нарушение микроциркуляции вызывают сбой функций возбудимости и проводимости, подавляют процессы восстановления полярности клеток и стимулируют образование множества петель повторной циркуляции сигналов. Происходит парадоксальная дисфункция миокарда при улучшении питания клеток, что снижает эффективность операции. Реперфузия может способствовать:
- расширению зоны разрушения сердечной мышцы;
- снижению сократимости миокарда левого желудочка;
- электрической нестабильности, приводящей к различным вариантам желудочковых аритмий.
Рекомендуем прочитать статью об аритмии после инсульта. Из нее вы узнаете о причинах аритмии после инсульта, диагностике аритмии и методах лечения.
А здесь подробнее об осложнениях инфаркта миокарда.
Виды нарушений ритма
Аритмии, имеющие существенное влияние на кровообращение, при инфаркте миокарда могут протекать в виде мерцания предсердий, желудочковых экстрасистол, пароксизмальной тахикардии и фибрилляции.
Мерцательная аритмия
Чаще всего возникает при таких патологических состояниях:
- выраженном повреждении передней стенки левого желудочка;
- недостаточности кровообращения;Импульсы сердца
- активизации симпатических импульсов;
- тромбоэмболии легочной артерии.
Характеризуется очень частым предсердным ритмом (250 — 350 в минуту), но не все импульсы проходят до желудочков через атриовентрикулярный узел.
Если их ритм близок к нормальному, то может достаточно хорошо переноситься пациентами. При редких сокращениях способствует снижению поступления крови в аорту, появлению кардиогенного шока.
Чрезмерное возрастание скорости усугубляет сердечную недостаточность, так как нарушается заполнение кровью желудочков из-за короткой диастолы, еще больше падает коронарный кровоток, а высокая частота сокращений увеличивает потребность сердца в кислороде. Последствиями мерцательной аритмии бывают:
- расширение зоны инфаркта;
- тяжелое падение артериального давления;
- острая левожелудочковая недостаточность, отек легких.
Расширение зоны инфаркта
Появление этого вида аритмии расценивается как осложнение, представляющее опасность для жизни.
Желудочковые
Наиболее часто встречается экстрасистолия желудочкового происхождения. Ее не обнаруживают менее чем у 5% больных, поэтому воспринимают как признак инфаркта, а не его осложнение. Само по себе это нарушение ритма не так опасно, особенно при очаге возбуждения в синусовом узле.
Но если внеочередное сокращение накладывается на зубец Т предыдущего нормального комплекса, то повышается вероятность трансформации экстрасистолии в фибрилляцию желудочков и внезапной смерти.
Помимо экстрасистол R на Т (ранняя форма), к неблагоприятным вариантам относятся:
- из нескольких очагов (полиморфные);
- двойные;
- залповые (несколько подряд).
Пароксизмальная тахикардия бывает краткой или продолжительной. Во втором случае кровообращение нарушается вплоть до кардиогенного шока, недостаточности по левожелудочковому типу.
У половины пациентов она переходит в самый неблагоприятный вариант аритмии – фибрилляцию желудочков. При ней мышечные волокна сокращаются не скоординированно, что не дает осуществить эффективный сердечный выброс. Такое состояние является опасным для жизни, так как без немедленного восстановления ритма приводит к смерти.
Фибрилляция бывает первичной, вторичной и поздней. Первичная отмечается в первые часы или сутки инфаркта до других осложнений. Она является проявлением нестабильности мышцы сердца, острого прекращения притока крови к зоне разрушения. Нередко приводит к внезапной остановке сердца.
Вторичная связана с отеком легких или шоковым состоянием. Время ее выявления – 1 — 3 сутки заболевания. Поздняя форма возникает на 15 — 45 день или даже к концу второго месяца, чаще при передней локализации некроза или на фоне другого нарушения ритма.
Желудочковая фибрилляция характеризуется последовательным появлением таких симптомов:
- резкая слабость, головокружение;
- быстрая потеря сознания;
- судорожное сокращение мышц;
- непроизвольное выделение мочи и кала;
- расширение зрачков;
- хрипящее дыхание;
- редкие и неритмичные вдохи-выдохи;
- клиническая смерть – нет сознания, дыхания, пульса на сонной артерии, зрачки не реагируют на свет.
Проявления аритмии на ЭКГ
При мерцании предсердий типичных предсердных зубцов нет, а комплексы желудочков расположены хаотично. При желудочковых экстрасистолах внеочередные сокращения деформированы и расширены, перед ними нет Р, а последующая пауза полная. Так же выглядят и комплексы при пароксизмальной тахикардии, но их частота достигает 140 ударов в минуту.
При фибрилляции обнаруживают неритмичные, хаотично расположенные волны деформированной формы с разной шириной. Вначале амплитуда волн высекая, это время оптимально для дефибрилляции. На необратимой стадии волны редкие, низкие и широкие, затем превращаются в сплошную линию при наступлении асистолии.
Купирование аритмий после инфаркта
При мерцательной аритмии и нормальных показателях кровообращения, частоте сокращений от 60 до 90 ударов в минуту специальная антиаритмическая терапия не назначается. При более высокой частоте пульса внутривенно вводится Дигоксин, Изоптин, Соритмик. Также возможно применение Кордарона. Их обычно сочетают с инъекциями Гепарина для профилактики тромбоэмболических осложнений.
Медикаментозное лечение экстрасистол показано при ранних, частых, групповых и полиморфных вариантах, а также рецидиве после тахикардии или фибрилляции. На фоне инфаркта для нарушений ритма желудочкового происхождения применяется Лидокаин. Реже назначают Эсмолол. Если эти препараты не устранили нарушение ритма, то переходят на Новокаинамид или Кордарон.
Смотрите на видео о том, как лечить аритмию сердца:
Лечение желудочковой тахикардии предусматривает купирование приступа при помощи медикаментов в случае коротких или длительных эпизодов, которые не сопровождаются выраженным нарушением кровообращения. Для этого назначают вначале Лидокаин и Новокаинамид (Ритмилен), а при отсутствии результата – Кордарон.
Если есть удушье, симптомы сердечной астмы или отека легочной ткани, нарушения сознания или резкое понижение давления, то показана дефибрилляция. Ее применяют и при неэффективности фармпрепаратов.
Если нет пульса на сонной артерии, то наносится прекардиальный удар, начинают наружный массаж сердца и подключают дефибриллятор. Затем проверяют состояние кровообращения и вводят в вену последовательно Адреналин, Лидокаин, Бретилат. После инъекции каждого препарата проводится дефибрилляция.
Аритмии при инфаркте миокарда возникают из-за нарушения кровообращения в сердечной мышце и неравномерности ее повреждения. Из предсердных вариантов чаще развивается мерцательная аритмия. Ее последствия зависят от частоты пульса, снижения сердечного выброса.
При экстрасистолии и пароксизмальной тахикардии с очагом в миокарде желудочков есть опасность их трансформации в критическое состояние – фибрилляцию. При неэффективной терапии она завершается клинической смертью.
Рекомендуем прочитать статью о причинах и симптомах мерцательной аритмии. Из нее вы узнаете о том, что представляет собой мерцательная аритмия, а также какие виды и типы мерцательной аритмии существуют.
А здесь подробнее о давлении при инфаркте.
Для восстановления нормального ритма вводят внутривенно Лидокаин, Кордарон, а при неэффективности проводится дефибрилляция.
Источник
Оглавление темы “Аритмии при инфаркте миокарда.”:
- Классификация аритмий при инфаркте миокарда
- Фибрилляция желудочков (ФЖ) при инфаркте миокарда
- Желудочковая тахикардия (ЖТ) при инфаркте миокарда
- Фибрилляция предсердий (ФП) при инфаркте миокарда
- Брадикардия при инфаркте миокарда
- Атриовентрикулярная блокада при инфаркте миокарда
Фибрилляция желудочков (ФЖ) при инфаркте миокарда
При остром инфаркте миокарда (ИМ) непосредственной причиной смерти в 90% случаев служит фибрилляция желудочков (ФЖ). Частота возникновения фибрилляции желудочков (ФЖ) максимальна в первый час после начала ангинозного приступа и затем прогрессивно снижается. 40% летальных исходов приходятся на первый час заболевания. Таким образом, многие больные умирают еще до того, как им может быть оказана медицинская помощь.
Однако у тех пациентов, которые все же поступают в клинику, фибрилляция желудочков (ФЖ) и другие аритмии возникают довольно часто. Это диктует необходимость непрерывного мониторирования ЭКГ в течение 24-48 ч в отделении, где имеются все условия для немедленного оказания реанимационной помощи, т.е. в кардиологическом отделении реанимации и интенсивной терапии.
Фибрилляция желудочков (ФЖ) развивается у 3-10% больных с острым инфарктом миокарда (ИМ) во время их пребывания в таком отделении. Чем меньше времени проходит до госпитализации, тем выше вероятность развития у пациента ФЖ. Чаще всего ФЖ инициируется желудочковой экстрасистолой типа «R на Т».
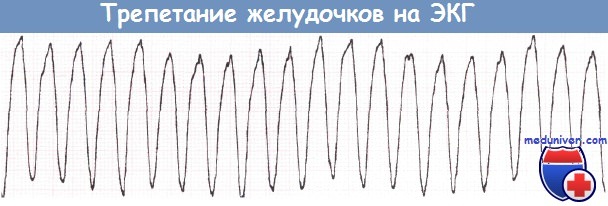
Трепетание желудочков. Трепетание желудочков представляет собой очень частый желудочковый ритм, при котором наблюдаются постоянные изменения формы волн, а разделение комплексов QRS и зубцов Т становится невозможным. С практической точки зрения трепетание желудочков и ФЖ следует считать равноценными.
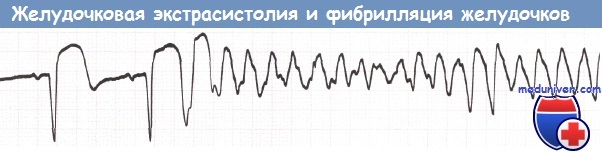
Желудочковая экстрасистола, инициирующая фибрилляцию желудочков (ФЖ).
Желудочковая экстрасистола, инициирующая фибрилляцию желудочков (ФЖ).
Лечение фибрилляции желудочков при инфаркте миокарда
В отделении реанимации и интенсивной терапии дефибриллятор всегда должен быть доступен, чтобы время до начала сердечно-легочной реанимации было минимальным. В 90% случаев эффективной оказывается дефибрилляция двухфазным разрядом мощностью 150-200 Дж. Если ФЖ сохраняется после первой дефибрилляции, эффективными могут оказаться новые разряды той же мощности.
При отсутствии эффекта можно попытаться прекратить фибрилляцию желудочков (ФЖ) серией последовательных разрядов, наносимых при помощи двух дефибрилляторов с раздельными парами электродов.
В прошлом после восстановления нормального ритма сердца с целью профилактики рецидива фибрилляции желудочков (ФЖ) назначалась инфузия лидокаина, однако доказательств того, что лидокаин или другие антиаритмические препараты эффективны в такой ситуации, явно недостаточно. Лидокаин лучше всего оставить в резерве для единичных случаев рецидивирующей ФЖ. При неэффективности лидокаина желаемый результат может быть достигнут при помощи альтернативных средств, включая БАБ и амиодарон.
Если фибрилляция желудочков (ФЖ) развивается в сердце, функция которого при синусовом ритме была относительно удовлетворительной, ее называют первичной, в то время как фибрилляция желудочков (ФЖ), развившаяся на фоне сердечной недостаточности или кардиогенного шока, именуется вторичной. Шансы на успех дефибрилляции при вторичной ФЖ ниже.
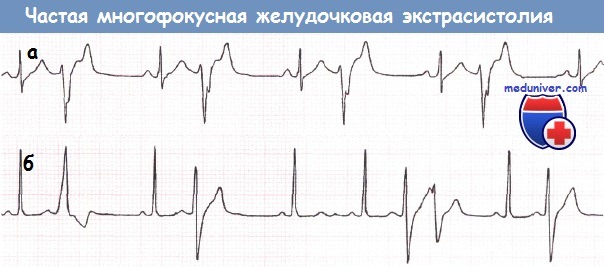
а – Частая монофокусная желудочковая экстрасистолия.
б – Частая многофокусная желудочковая экстрасистолия.
Источники первой и последующих экстрасистол различаются. После 4-го синусового комплекса можно видеть парную экстрасистолу.
Профилактика фибрилляции желудочков при остром инфаркте миокарда
Общепринято считать, что частые многофокусные групповые желудочковые экстрасистолы, экстрасистолы типа «R на Т» (так называемые угрожающие аритмии) являются предвестниками фибрилляции желудочков (ФЖ) или ЖТ. В таких случаях для подавления экстрасистол часто использовали антиаритмические препараты.
Однако в результате анализа непрерывных записей ЭКГ было показано, что желудочковая экстрасистолия встречается почти у всех больных с острым инфарктом миокарда (ИМ), причем угрожающие аритмии примерно с одинаковой частотой регистрируются как у пациентов с развитием ФЖ, так и у пациентов без развития ФЖ. Более того, угрожающие аритмии могут не предшествовать развитию ФЖ, а персонал даже лучших отделений интенсивной терапии и реанимации часто не успевает их заметить.
Поскольку угрожающие аритмии, как оказалось, на деле угрожающими не являются, высказывалась точка зрения, что все пациенты с острым инфарктом миокарда (ИМ) должны получать лидокаин. В нескольких современных исследованиях, выполненных в эру тромболизиса, было показано, что лидокаин позволяет снизить вероятность развития ФЖ, однако смертность от острого ИМ при этом не уменьшается (фактически была выявлена противоположная тенденция – некоторое увеличение летальности при использовании лидокаина).
Общее мнение заключается в том, что профилактическое применение лидокаина при остром инфаркте миокарда (ИМ) не рекомендуется. Показано, что применение мексилетина (перорального антиаритмического препарата класса IB, к которому относится и лидокаин) ведет к увеличению смертности при остром ИМ.
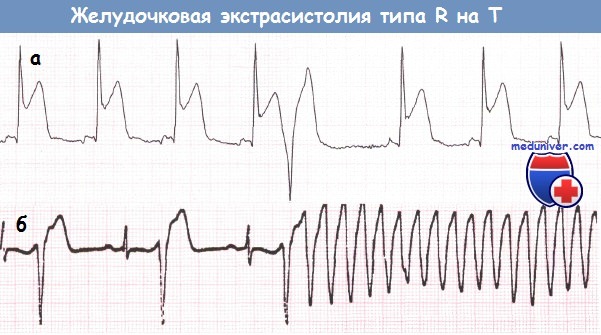
а – Желудочковая экстрасистола типа «R на Т».
б – Третья по счету желудочковая экстрасистола типа «R на Т» инициирует желудочковую тахикардию (ЖТ).
– Также рекомендуем “Желудочковая тахикардия (ЖТ) при инфаркте миокарда”
Источник
Мерцательная аритмия имеет другое название – фибрилляция предсердий. Определить заболевание по ЭКГ возможно только квалифицированному специалисту после получения результатов исследования. Электрокардиограмма при мерцательной аритмии считается обязательным мероприятием высокой информативности. Процедура совершено безболезненная и безопасная.
Как проводят ЭКГ при мерцательной аритмии?
Электрокардиограмма – графическая регистрация электроимпульсов по проводящей системе, возникающих в сердце. Обнаруживает любые патологические нарушения, определяет причину сбоя в работе сердечной мышцы.
Как проводится ЭКГ – этапы:
- врач документирует данные пациента, изучает историю болезни, вносит в карточку дату и время процедуры;
- больной оголяет торс и ноги;
- укладывается спиной вниз на кушетку;
- медсестра обрабатывает изотоническим раствором (обычно используется хлорид натрия) участки кожи, на которые накладываются датчики;
- устанавливаются электроды;
- подключается оборудование;
- доктор считывает информацию с монитора;
- аппарат переносит полученные данные на лист бумаги в форме завуалированного графического рисунка;
- производится расшифровка.
Подготовка к процедуре
Без подготовительных мероприятий невозможно получить максимально точные показатели, поэтому больной за 1-3 сутки должен соблюдать следующие правила:
- исключить потребление алкогольсодержащих напитков (слабоалкогольные тоже запрещены);
- с утра не курить;
- нельзя пить крепкий кофе и чай;
- отказаться от физических нагрузок за сутки;
- если больной принимает какие-либо препараты, нужно проконсультироваться с доктором (некоторые группы негативно влияют на результат диагностики);
- при повышенной волосистости на нижних конечностях и груди провести процедуру бритья (это не обязательное правило, так как сбрить волосы может медперсонал);
- не переедать, особенно не рекомендуется жирная и тяжелая пища.
Как вести себя непосредственно в клинике:
- постараться максимально расслабиться, исключить тревожность, переживание;
- мышцы не должны напрягаться;
- положение тела – комфортное;
- во всем слушаться диагноста.
Перед процедурой медперсонал совершает следующие действия:
- осматривают кожу пациента на наличие волос;
- кожный покров обрабатывается антисептиками;
- тело смазывается специальным раствором, который позволяет датчику плотно прилегать к коже;
- если необходимо, применяются отшелушивающие средства для эпидермиса.
Перед тем как идти на процедуру, желательно надеть одежду, которая легко и быстро снимается.
О том, чем опасна мерцательная аритмия и почему важно вовремя проводить диагностику, предлагаем посмотреть в следующем видео:
Какие электроды и ответвления используются?
Электроды устанавливаются на грудную клетку и конечности, различаются по цветам. В первом случае используются следующие датчики и зоны:
- Отведение № 1: V1 – имеет красный оттенок, просматривает перегородку сердца, желудочек справа. Устанавливается на 4-ое межреберье.
- Ответвление № 2: V2 – цвет желтый. Показывает и ставится на такие же зоны, как в предыдущем случае, но слева.
- Отведение № 3: V3 – зеленой окраски. Размещается в центральной части между V1 и V2. Отвечает за переднюю стенку сердца.
- Ответвление № 4: V4 – обладает коричневым оттенком, устанавливается на левом пятом межреберье по средней ключице. Просматривается верхушка сердца.
- Отведение № 5: V5 – отличается черным тоном, ставят между двумя предыдущими ответвлениями посередине. Просматриваются стенки сердца сбоку.
- Ответвление № 6: V6 – датчик синий. Помещается на одной параллели с коричневым электродом, но в центральной части подмышечной линии. Отвечает за боковые стенки.
Электроды для конечностей имеют 3 ответвления:
- I – 2 руки;
- II – левая нога и правая верхняя конечность;
- III– левая рука и правая нога.
Используемые зоны:
- желтый датчик ставят на область предплечья слева (нижняя поверхность);
- красный электрод накладывают на предплечье справа;
- черный элемент устанавливают на правую голень снизу;
- датчик зеленого оттенка прикрепляют на голень слева.
Параметры исследования
Основными параметрами электрокардиографического исследования являются следующие:
- оценивается зубец Р по форме, месту локализации и последовательности сокращений относительно комплекса QRS;
- определяется, насколько регулярно и с какими отклонениями сокращается сердечная мышца;
- анализируется QRS-комплекс по параметрам сегментов, зубцов и интервалов (соответственно, SТ, Т и Т-Q);
- подсчитывается количество сокращений миокарда;
- выявляется состояние электрооси.
Расшифровка результатов
Расшифровкой занимается преимущественно кардиолог или специалист, владеющий специализированными знаниями. Чтобы обычный человек смог хоть как-то оценить результаты, необходимо знать особенности кривой линии:
- Латинские буквы R, Т, S, Р, Q – это зубцы, размер и конфигурация которых указывает на активность различных участков сердечной мышцы и характер ритма.
- Зубцы подразделяют на положительные и отрицательные. Первые всегда устремляются вверх, вторые – вниз.
- Отведений всего 12, они бывают одно- и двухполюсные.
- Существуют и интервалы, то есть промежутки между высокими зубцами. Их протяженность указывает на состояние миокарда. Показатели не должны разбегаться более чем на 10%.
- Зубец Р обозначает уровень возбуждения предсердий.
- Q – степень возбудимости желудочков в начале.
- R – основной зубец желудочков.
- S – обозначает возбуждение желудочков в конце.
- Т – угасание левых и правых желудочков.
- Совокупность зубцов QRS является комплексом, который отражает возбудимость желудочков.
Главные признаки мерцательной аритмии
Заподозрить мерцательную аритмию можно по внешним признакам:
- больной испытывает болевой синдром и дискомфорт в области грудины;
- боль распространяется на левую руку, плечо, участок между лопатками;
- часто повышается артериальное давление;
- появляется одышка;
- человека тошнит;
- учащается сердцебиение;
- образуется отёчность;
- больной быстро утомляется и чувствует себя уставшим.
При отклонениях возможны следующие показатели на электрокардиограмме:
- Отсутствует зубец Р в ответвлениях. Вместо него присутствуют фибрилляционные волны.
- Волны мерцания в предсердиях проявляются часто и урывочно, изменяется форма и амплитуда. Волны поднимаются над изолинией, частота сокращений в минуту составляет 400 и более систол. Если же присутствует сопутствующая патология (например, инфаркт, кардиосклероз), то на фоне увеличения сокращения волн амплитуда, наоборот, снижается.
- Интервал Р-Q укорачивается.
- Зубец Р может располагаться перед комплексом QRS.
- Увеличиваются интервалы R-R. Они становятся неравномерными.
- QRS-комплекс остается неизмененным.
Дифференциальная диагностика
В обязательном порядке проводится дифференциальное исследование. А именно – врач сопоставляет признаки мерцательной аритмии с другими заболеваниями и формами нарушенного ритма. Пациента направляют на дополнительное обследование для выявления факторов, которые оказывают негативное влияние на аритмию.
Чаще всего мерцательный вид аритмии отмечается при тиреотоксикозе, кардиосклерозе, митральном стенозе, поэтому дифференцируются именно эти заболевания.
Если результаты обследования не подтвердили ни одну из перечисленных болезней, то проводится сравнивание и диагностика таких состояний, как синдром Вольфа, Уайта, Паркинсона, пролапс митрального клапана, кардиомиопатия.
Изменения на ЭКГ при различных типах мерцательной аритмии
Мерцательная аритмия подразделяется на подвиды в зависимости от места локализации нарушения. На электрокардиограмме они выглядят следующим образом:
Правопредсердный тип. Делится на следующие формы:
- верхнепередняя форма: зубец Р – отрицательный, находится в ответвлениях V4, V3, V2, V1;
- нижнепередняя: отрицательный зубец Р, место локализации – отведения V1, V2, аVF, II, III;
- заднебоковая форма: зубец Р – тоже отрицательный, но обнаруживается в ответвлении II, III, aVR (в данном отведении зубец Р – двухфазный), аVF.
Левопредсердный тип. PQ-интервал – неизменный, но допустимо незначительное увеличение (от 0,12 сек). Подразделяется на виды:
- нижнезадний вид: в ответвлениях V2, V4, V3, V5, V6, II, III, aVF зубец Р – отрицательный, в отведении V1 – положительный (при этом имеет форму щита и меча);
- верхнезадний вид: в отведении V1 проявляется так же, как и в предыдущем случае, в отведениях II, III – просто положительный, а в ответвлениях aVL и I – отрицательный зубец Р.
Миграционный тип. Характеризуется изменением формы зубца Р, продолжительным сегментом P-Q.
Мерцательную аритмию на ЭКГ обнаружить достаточно просто. Электрокардиография считается главным методом обследования при данном патологическом отклонении, причем и на ранних стадиях. Это позволяет начать своевременное лечение и предупредить возникновение осложнений.
Источник
