Для чего подключают аппарат при инсульте

Подключение к аппарату искусственной вентиляции легких — показания и проведение
При нарушении дыхания у больного проводится искусственная вентиляция легких или ИВЛ. Ее применяют для жизнеобеспечения, когда пациент не может самостоятельно дышать или когда лежит на операционном столе под анестезией, которая вызывает нехватку кислорода. Выделяют несколько видов ИВЛ – от простой ручной до аппаратной. С первой может справиться практически любой человек, вторая – требует понимания устройства и правил применения медицинского оборудования
Что такое искусственная вентиляция легких
В медицине под ИВЛ понимают искусственное вдувание воздуха в легкие с целью обеспечения газообмена между окружающей средой и альвеолами. Применяться искусственная вентиляция может в качестве меры реанимации, когда у человека серьезные нарушения самостоятельного дыхания, или в качестве средства для защиты от нехватки кислорода. Последнее состояние возникает при анестезии или заболеваниях спонтанного характера.
Формами искусственной вентиляции являются аппаратная и прямая. Первая использует газовую смесь для дыхания, которая закачивается в легкие аппаратом через интубационную трубку. Прямая подразумевает ритмичные сжимания и разжимания легких для обеспечения пассивного вдоха-выдоха без использования аппарата. Если применяется «электрическое легкое», мышцы стимулируются импульсом.
Показания для ИВЛ
Для проведения искусственной вентиляции и поддержания нормального функционирования легких существуют показания:
- внезапное прекращение кровообращения;
- механическая асфиксия дыхания;
- травмы грудной клетки, мозга;
- острое отравление;
- резкое снижение артериального давления;
- кардиогенный шок;
- астматический приступ.
После операции
Интубационную трубку аппарата искусственной вентиляции вставляют в легкие пациента в операционной или после доставки из нее в отделение интенсивной терапии или палату наблюдения за состоянием больного после наркоза. Целями и задачами необходимости ИВЛ после операции считаются:
- исключение откашливания мокроты и секрета из легких, что снижает частоту инфекционных осложнений;
- уменьшение потребности в поддержке сердечно-сосудистой системы, снижение риска нижнего глубокого венозного тромбоза;
- создание условий для питания через трубку для снижения частоты расстройства ЖКТ и возвращения нормальной перистальтики;
- снижение отрицательного влияния на скелетную мускулатуру после длительного действия анестетиков;
- быстрая нормализация психических функций, нормализация состояния сна и бодрствований.
При пневмонии
Если у больного возникает тяжелая пневмония, это быстро приводит к развитию острой дыхательной недостаточности. Показаниями применения искусственной вентиляции при этой болезни считаются:
- нарушения сознания и психики;
- снижение артериального давления до критического уровня;
- прерывистое дыхание более 40 раз в минуту.
Проводится искусственная вентиляция на ранних стадиях развития заболевания, чтобы увеличить эффективность работы и снизить риск летального исхода. ИВЛ длится 10-14 суток, через 3-4 часа после ввода трубки делают трахеостомию. Если пневмония носит массивный характер, ее проводят с положительным давлением к концу выдоха (ПДКВ) для лучшего распределения легких и уменьшения венозного шунтирования. Вместе с вмешательством ИВЛ проводится интенсивная терапия антибиотиками.
При инсульте
Подключение ИВЛ при лечении инсульта считается реабилитационной мерой для больного и назначается при показаниях:
- внутреннее кровотечение;
- поражение легких;
- патология в области дыхательной функции;
- кома.
При ишемическом или геморрагическом приступе наблюдается затрудненное дыхание, которое восстанавливается аппаратом ИВЛ с целью нормализации утраченных функций мозга и обеспечения клеток достаточным количеством кислорода. Ставят искусственные легкие при инсульте на срок до двух недель. За это время проходит изменение острого периода заболевания, снижается отечность мозга. Избавиться от ИВЛ нужно по возможности, как можно раньше.
Виды ИВЛ
Современные методы искусственной вентиляции разделяют на две условные группы. Простые применяются в экстренных случаях, а аппаратные – в условиях стационара. Первые допустимо использовать при отсутствии у человека самостоятельного дыхания, у него острое развитие нарушения ритма дыхания или патологический режим. К простым методикам относят:
- Изо рта в рот или изо рта в нос – голову пострадавшего запрокидывают назад до максимального уровня, открывают вход в гортань, смещают корень языка. Проводящий процедуру становится сбоку, рукой сжимает крылья носа больного, отклоняя голову назад, другой рукой держит рот. Глубоко вдохнув, спасатель плотно прижимает губы ко рту или носу больного и резко энергично выдыхает. Больной должен выдохнуть за счет эластичности легких и грудины. Одновременно проводят массаж сердца.
- Использование S-образного воздуховода или мешка Рубена. До применения у больного нужно очистить дыхательные пути, после чего плотным образом прижать маску.
Режимы ИВЛ в реанимации
Аппарат искусственного дыхания применяется в реанимации и относится к механическому методу ИВЛ. Он состоит из респиратора и интубационной трубки или трахеостомической канюли. Для взрослого и ребенка применяют разные аппараты, отличающиеся размером вводимого устройства и настраиваемой частотой дыхания. Аппаратная ИВЛ проводится в высокочастотном режиме (более 60 циклов в минуту) с целью уменьшения дыхательного объема, снижения давления в легких, адаптации больного к респиратору и облегчения притока крови к сердцу.
Методы
Высокочастотная искусственная вентиляция делится на три способа, применяемые современными врачами:
- объемная – характеризуется частотой дыхания 80-100 в минуту;
- осцилляционная – 600-3600 в минуту с вибрацией непрерывного или прерывистого потока;
- струйная – 100-300 в минуту, является самой популярной, при ней в дыхательные пути с помощью иглы или тонкого катетера вдувается кислород или смесь газов под давлением, другие варианты проведения – интубационная трубка, трахеостома, катетер через нос или кожу.
Помимо рассмотренных способов, отличающихся по частоте дыхания, выделяют режимы ИВЛ по типу используемого аппарата:
- Автоматический – дыхание пациента полностью подавлено фармакологическими препаратами. Больной полностью дышит при помощи компрессии.
- Вспомогательный – дыхание человека сохраняется, а подачу газа осуществляют при попытке сделать вдох.
- Периодический принудительный – используется при переводе от ИВЛ к самостоятельному дыханию. Постепенное уменьшение частоты искусственных вдохов заставляет пациента дышать самому.
- С ПДКВ – при нем внутрилегочное давление остается положительным по отношению к атмосферному. Это позволяет лучше распределять воздух в легких, устранять отеки.
- Электростимуляция диафрагмы – проводится через наружные игольчатые электроды, которые раздражают нервы на диафрагме и заставляют ее ритмично сокращаться.
Аппарат ИВЛ
В режиме реанимации или постоперационной палате используется аппарат искусственной вентиляции легких. Это медицинское оборудование нужно для подачи газовой смеси из кислорода и сухого воздуха в легкие. Используется принудительный режим с целью насыщения клеток и крови кислородом и удаления из организма углекислого газа. Сколько разновидностей аппаратов ИВЛ:
- по виду применяемого оборудования – интубационная трубка, трахеостома, маска;
- по применяемому алгоритму работы – ручной, механический, с нейроконтролируемой вентиляцией легких;
- по возрасту – для детей, взрослых, новорожденных;
- по приводу – пневмомеханический, электронный, ручной;
- по назначению – общего, специального;
- по применяемой сфере – отделение интенсивной терапии, реанимации, послеоперационное отделение, анестезиологии, новорожденных.
Техника проведения искусственной вентиляции легких
Для выполнения искусственной вентиляции врачи используют аппараты ИВЛ. После осмотра больного доктор устанавливает частоту и глубину вдохов, подбирает газовую смесь. Газы для постоянного дыхания подаются через шланг, связанный с интубационной трубкой, аппарат регулирует и держит под контролем состав смеси. Если используется маска, закрывающая нос и рот, аппарат снабжается сигнализационной системой, оповещающей о нарушении процесса дыхания. При длительной вентиляции интубационная трубка вставляется в отверстие через переднюю стенку трахеи.
Проблемы в ходе искусственной вентиляции легких
После установки аппарата искусственной вентиляции и в ходе его функционирования могут возникнуть проблемы:
- Наличие борьбы пациента с аппаратом ИВЛ. Для исправления устраняют гипоксию, проверяют положение вставленной эндотрахеальной трубки и саму аппаратуру.
- Десинхронизация с респиратором. Приводит к падению дыхательного объема, неадекватной вентиляции. Причинами считаются кашель, задержка дыхания, патологии легких, спазмы в бронхах, неправильно установленный аппарат.
- Высокое давление в дыхательных путях. Причинами становятся: нарушение целостности трубки, бронхоспазмы, отек легких, гипоксия.
Отлучение от искусственной вентиляции легких
Применение ИВЛ может сопровождаться травмами из-за повышенного давления, пневмонии, снижения работы сердца и прочих осложнений. Поэтому важно прекратить искусственную вентиляцию как можно быстрее с учетом клинической ситуации. Показанием для отлучения является положительная динамика выздоровления с показателями:
- восстановление дыхания с частотой менее 35 в минуту;
- минутная вентиляция сократилась до 10 мл/кг или меньше;
- у пациента нет повышенной температуры или инфекции, апноэ;
- показатели крови стабильны.
Перед отлучением от респиратора проверяют остатки мышечной блокады, сокращают до минимума дозу успокаивающих препаратов. Выделяют следующие режимы отлучения от искусственной вентиляции:
- тест на спонтанное дыхание – временное отключение аппарата;
- синхронизация с собственной попыткой вдоха;
- поддержка давления – аппарат подхватывает все попытки вдоха.
Если у больного наблюдаются следующие признаки, его невозможно отключить от искусственной вентиляции:
- беспокойство;
- хронические боли;
- судороги;
- одышка;
- снижение дыхательного объема;
- тахикардия;
- повышенное давление.
Последствия
После использования аппарата ИВЛ или другого метода искусственной вентиляции не исключены побочные эффекты:
- бронхиты, пролежни слизистой бронхов, свищи;
- пневмония, кровотечения;
- снижение давления;
- внезапная остановка сердца;
- мочекаменная болезнь (на фото);
- психические нарушения;
- отек легких.
Осложнения
Не исключены и опасные осложнения ИВЛ во время применения специального аппарата или длительной терапии при помощи него:
- ухудшение состояния больного;
- потеря самостоятельного дыхания;
- пневмоторакс – скопление жидкости и воздуха в плевральной полости;
- сдавливание легких;
- соскальзывание трубки в бронхи с образованием раны.
источник
Реабилитация больных с проблемами дыхания
Реабилитация больных с проблемами дыхания
Инсульт – серьезное нарушение кровообращения в головном мозге, которое часто негативно сказывается на функционировании других систем и органов. Возможны проблемы с дыханием после ишемического или геморрагического инсульта, которые можно решить с помощью правильно подобранной терапии. Поэтому больным с нарушениями в работе дыхательной системы необходима реабилитация.
ПО КАКИМ ПРИЧИНАМ СТАНОВИТСЯ ТРУДНО ДЫШАТЬ ПОСЛЕ ПЕРЕНЕСЕННОГО ИНСУЛЬТА
Проблемы с дыханием у перенесших инсульт людей провоцируют несколько факторов:
- повреждение дыхательного центра;
- кома;
- угнетение сознания;
- пневмония;
- дыхательная недостаточность;
- инфекционные болезни головного мозга;
- застойные явления в легких;
- нарушение малого (легочного) круга кровообращения.
ИСКУССТВЕННАЯ ВЕНТИЛЯЦИЯ ЛЕГКИХ (ИВЛ) ПОСЛЕ ПЕРЕНЕСЕННОГО ИНСУЛЬТА
ОСНОВНЫЕ ПОКАЗАНИЯ К ПРОВЕДЕНИЮ ИВЛ ПРИ ИНСУЛЬТЕ
Ишемический и геморрагический инсульты имеют такое последствие, как нарушение респираторной функции. Самостоятельное дыхание может быть затруднено по следующим причинам:
- сдавливание дыхательного центра из-за отека мозга;
- резкая артериальная гипотензия;
- кома;
- сильное внутреннее кровотечение;
- снижение артериального давления до критических показателей;
- затрудненное дыхание;
- ослабление дыхательной функции;
- невозможности самостоятельного дыхания.
КАКУЮ ПОЛЬЗУ ПРИ ИНСУЛЬТЕ ПРИНОСИТ ИСКУССТВЕННАЯ ВЕНТИЛЯЦИЯ ЛЕГКИХ
Ишемический и геморрагический инсульты приводят к нарушению функционирования органов и систем. В результате может потребоваться искусственная вентиляция легких для реабилитации перенесшего инсульт человека. ИВЛ в этом случае имеет несколько функций:
- поддержание жизни;
- восстановление функций мозга;
- нормализация работы организма.
ОСНОВНЫЕ МЕТОДЫ ВОССТАНОВЛЕНИЯ ДЫХАТЕЛЬНОЙ СИСТЕМЫ ПОСЛЕ ИНСУЛЬТА
Нарушения в функционировании респираторных органов приводят к ухудшению работы сердечно-сосудистой системы, что представляет угрозу для здоровья и жизни больного. Поэтому восстановление дыхательной системы становится неотъемлемой частью реабилитации. В комплекс входят следующие методы:
- подключение к аппарату ИВЛ;
- прием медикаментозных препаратов;
- дыхательная гимнастика;
- применение народных методов.
КАКИЕ ЛЕКАРСТВА ВХОДЯТ В МЕДИКАМЕНТОЗНУЮ ТЕРАПИЮ ДЛЯ УКРЕПЛЕНИЯ ДЫХАНИЯ
Медикаментозные препараты подбирает специалист после предварительного осмотра и обследования. В зависимости от степени поражения и выраженности симптомов врачи могут назначить различные лекарства. Медикаментозная терапия направлена на нормализацию кровообращения и устранение других факторов, влияющих на дыхание.
Группы препаратов
Назначение
неопротекторы
улучшение мозговой активности
антигистаминные препараты
подавление действия свободного гистамина
кортикостероиды
восстановление нормальной работы бронхов, противовоспалительный эффект
бронходилататоры
устранение одышки и отечности слизистых, борьба с затруднением дыхательной функции
КАК СНОВА НАЧАТЬ ПРАВИЛЬНО ДЫШАТЬ БОЛЬНОМУ ПОСЛЕ ПЕРЕНЕСЕННОГО ИНСУЛЬТА
Нормальное дыхание человека выявляется по ряду признаков. В первую очередь оно определяется частотой дыхательных движений, а именно циклов вдох-выдох за минуту. В период бодрствования число дыхательных движений находится в пределах 16-20 за минуту, во время сна – 12-14.
Дыхание учащается при физических нагрузках, в особенности повышенных, и во время приемов пищи. При кровоизлиянии в мозг, отеке или опухоли мозга происходит повышение внутричерепного давления. В результате возникает урежение дыхания.
Чтобы привести показатели в норму, необходимо выполнять дыхательную гимнастику, а также следить за дыханием. Больной должен стараться делать плавные и глубокие вдохи-выдохи. Прерывистое и частое дыхание может стать причиной повторного инсульта, поэтому необходимо перейти на более спокойный темп.
Важно учитывать и пользу брюшного дыхания для организма. Диафрагмальное дыхание способствует насыщению крови кислородом и предотвращает застойные явления.
ПРОВЕДЕНИЕ ДЫХАТЕЛЬНОЙ ГИМНАСТИКИ В ПЕРИОД ВОССТАНОВЛЕНИЯ ПОСЛЕ ИНСУЛЬТА
Процесс восстановления и общее самочувствия зависят от того, насколько правильно больной дышит. Легкие ослабевают после инсульта, поэтому необходимо выполнять упражнения, чтобы укрепить их и восстановить нормальный ритм и глубину вдохов-выдохов. В этом помогают следующие упражнения:
- Воздушные шарики. Надувать воздушные шарики, чтобы разработать легкие и увеличить их объем. Рекомендуется начинать с 1-3 шариков и постепенно увеличивать количество до нескольких десятков в день.
- Скороговорки. Стараться прочитать скороговорку на одном выдохе. Необходимо научиться распределять воздух так, чтобы хватило на произнесение всей фразы. Упражнение также помогает восстановить речь и справиться с искажением лица. А заучивание скороговорок улучшает память.
- Трубочка для напитков. Взять обычную трубочку и частично наполненный водой стакан. Дуть на воду через соломинку для коктейлей. Выполнять упражнение в течение 5-10 минут в день, постепенно увеличивая до 15 минут.
- Произнесение согласных звуков. Медленно сделать глубокий вдох через рот и задержать воздух внутри на 1 секунду. Выдохнуть через рот, параллельно произнося разные согласные звуки, а именно м, н, с, ш, ф, л, х, в.
НАРОДНЫЕ РЕЦЕПТЫ ДЛЯ ПРЕОДОЛЕНИЯ ЗАТРУДНЁННОСТИ ДЫХАНИЯ ПОСЛЕ ИНСУЛЬТА
Проблемы с респираторными органами, в том числе затруднение дыхания, вызваны определенными причинами. Чтобы восстановить нормальное дыхание и улучшить общее самочувствие, необходимо решить причину недомогания.
При одышке, или нехватке воздуха, хорошо помогает отвар из соцветий конского каштана. Также это средство улучшает кровообращение и очищает сосуды, поэтому показано при заболеваниях, связанных с плохой проходимостью сосудов.
Пошаговый рецепт отвара:
- Взять 1 ст. л. соцветий конского каштана.
- Залить 200 мл. (1 стакан) горячей воды.
- Кипятить на слабом огне 10 минут.
- Снять с плиты.
- Накрыть крышкой и оставить на 30 минут.
- Процедить.
- Добавить 1 ч. л. меда.
Применять средство 3 раза в день по трети стакана за 30 минут до приема пищи. Употреблять отвар в течение 30 дней, затем сделать перерыв на 7 дней. После этого начать снова пропивать отвар из соцветий конского отвара на протяжении месяца с учетом всех рекомендаций.
Заключение
Инсульт является серьезным заболеванием, которое приводит к неприятным последствиям. Одним из таких нарушений в работе организма являются проблемы с респираторной системой. Больным после ишемического и геморрагического инсультов с проблемами дыхания требуется реабилитация. Комплекс восстановительных мер подбирает лечащий врач с учетом результатов анализов и обследований. Как правило, реабилитация основана на приеме медикаментозных препаратов, дыхательной гимнастике и других методов лечения.
источник
Источник
За последнее десятилетие инструменты для восстановления после инсульта и реабилитации прошли долгий путь – от видеочатов с врачами до перчаток-роботов и интерактивных видеоигр. Новые технологии восстановления после инсульта помогают связать нейропластичность1 и обучение. И в этом их ключевая роль в выздоровлении после инсульта.
Эта новая технология реабилитации предоставляет пациентам возможность получить больше времени для занятий, больше интенсивности и разнообразия по сравнению с предыдущими занятиями по тренировке движения. Не говоря уже о том, что эти новые технологии также являются более интерактивными, привлекающими внимание и они действительно помогают мотивировать пациента. Они помогают также использовать способность мозга восстанавливать себя таким образом, каким раньше мы не видели.
Как и простые упражнения, которые годами выполняли во время реабилитации, последние инструменты для восстановления после инсульта используют концепцию нейропластичности. Хотя исследователи уже много лет знают о способности мозга “переобучаться”, теперь они понимают, насколько важно начать этот процесс как можно раньше. Это связано с тем, что разрушение мозговой ткани во время инсульта на самом деле является временным триггером для остальной части мозга. И смерть тканей в результате инсульта, похоже, запускает программу саморемонта в мозгу.
После инсульта здоровая мозговая ткань возвращается в более эластичную стадию в течение одного-трех месяцев. Нейропластичность позволяет здоровой мозговой ткани создавать новые связи с пораженными мышцами и нервами в течение многих лет, но в эти первые месяцы восстановления мозг особенно открыт для формирования подобных связей. К сожалению, именно в это время организм пациента сталкивается с самыми крайними ограничениями, не позволяющими в полной мере использовать в своих интересах эластичность здоровой мозговой ткани.
И именно в это время могут помочь современные технологии. Сегодня у тех, кто пережил инсульт, больше возможностей для восстановления, чем когда-либо прежде, и многие из современных цифровых средств для реабилитации предназначены для извлечения пользы на этом раннем этапе восстановления. Другие позволяют врачам и лицам, осуществляющим уход, внимательно следить за прогрессом пациентов и предотвращать распространенные осложнения по мере восстановления движения и переобучения мозга в течение месяцев и лет после инсульта.

MIRA
MIRA – это медицинское устройство, использующее датчики слежения за движением для геймификации физической терапии и улучшения соблюдения пациентом режима лечения.
Это решение представляет собой программную платформу, которая превращает физические и когнитивные упражнения в игру, делая терапию более удобной и легкой для восприятия. Оно разработано в качестве инструмента для терапевтов, использующих внешние датчики слежения за движением для вовлечения пациентов в терапию, а также для оценки и составления отчетов о соблюдении пациентами режима лечения.
В настоящее время в системе используется сенсорная технология Microsoft Kinect для определения того, правильно ли пациенты выполняют упражнения и улучшают ли они свою работу с течением времени.
MIRA успешно применяется в ортопедической и неврологической терапии для пожилых людей. Решение MIRA содержит более 450 игр для физического и когнитивного развития, а также предоставляет возможность пациенту самому создавать упражнения в игровой форме. Контент формируется на основе клинических данных и обратной связи от терапевтов и пациентов, при этом он постоянно расширяется и совершенствуется посредством периодического обновления приложений.
Ключевым понятием MIRA является “exergame”, которая стала основой для взаимодействия между пациентом и приложением. Каждая “exergame” является результатом слияния двух ключевых компонентов: упражнения и игры.
Решение содержит инструменты для оценки диапазона движений, а также пользовательские опросники и другие средства для отслеживания активности пациентов. При этом анкеты могут быть расширены и модифицированы в зависимости от клинических потребностей.
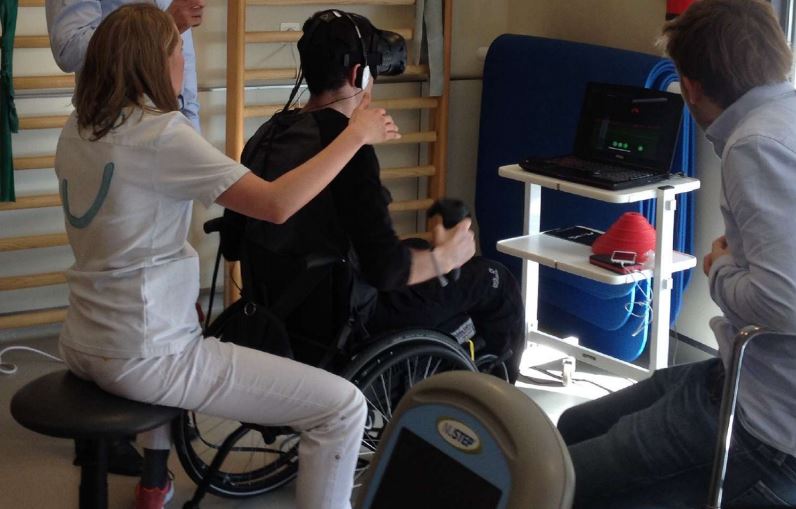
KineQuantum
Французская фирма KineQuantum также решила использовать метод геймификации, чтобы разнообразить нудные упражнения при реабилитации после инсульта. Она разработала одноименную платформу на базе технологий виртуальной реальности, предназначенную для проведения реабилитации, ее оценки и обеспечения обратной связи. Эта система делает реабилитацию забавной и удобной для пациентов, предоставляя им в игровой манере различные режимы тренировок, а также позволяя им получить доступ к информации, показывающей, как работают эти упражнения.
Система KineQuantum использует устройство виртуальной реальности Vive и пару опциональных ручных джойстиков. Пациенту предлагается отслеживать объекты на экране с помощью движений головы, дотрагиваться до них руками, а также играть в более активные игры, например, отмахиваться от мух и стрелять пушечными ядрами в пиратский корабль. Все активности сделаны максимально веселыми, что заставляет пациента очень быстро забыть, что он на самом деле выполняет реабилитационные процедуры в рамках прописанной ему терапии. Причем в то время, когда пациент “играет” и выполняет виртуальные задачи, система измеряет различные характеристики, такие как время отклика, диапазон движений и другие аналогичные параметры.

Нейромышечный экзоскелет
Новый роботизированный ортез (устройство, необходимое для разгрузки и поддержки больных, травмированных суставов или конечностей), разработанный специалистами Политехнического университета Гонконга и получивший название “нейромышечный экзоскелет”, объединяет в себе технологии мягкой робототехники и нейромышечной электростимуляции. Он содержит электромиографические2 сенсоры, которые определяют, когда пользователь пытается задействовать поврежденную мышцу, и немедленно активируют стимуляцию, чтобы заставить эти мышцы двигаться вместе с роботизированным элементами ортеза.
В системе используются мягкие робототехнические технологии, что делает устройство легким и удобным в использовании. Компонент, закрепляемый на верхней части руки, весит всего порядка 300 г и не потребляет много электроэнергии, которую он получает из встроенной батареи. Эта батарея может работать до 4 часов подряд.
Комбинация четко настроенной по времени стимуляции с механической поддержкой руки помогает мозгу обучаться ассоциировать различные движения с намерениями пациента, существенно ускоряя таким образом процесс нейропластичности, что очень важно для правильного восстановления.
По мнению разработчиков, это устройство позволит пациентам, перенесшим инсульт, большую часть процесса реабилитации осуществлять дома, тем самым сэкономив им существенные средства.
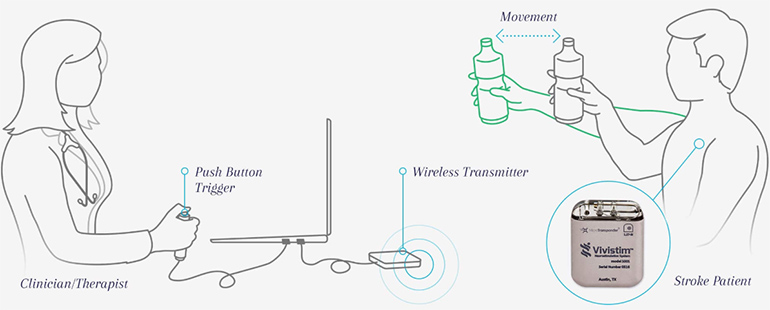
Vivistim
Американские исследователи из Техасского университета в Далласе разработали новый терапевтический метод на базе электростимуляции блуждающего нерва, который значительно улучшает восстановление двигательных способностей у пациентов после инсульта.
Работа этого имплантируемого прибора, получившего название Vivistim, основана на том, что синхронизация стимуляции блуждающего нерва с движением повышает нейронную пластичность мозга, что в результате улучшает эффективность восстановления.
Своей разработкой ученые надеются усилить процесс формирования новых нейронных связей во время реабилитации, использовав при этом электричество. Прибор имплантируется в грудь и стимулирует блуждающий нерв, находящийся в шее. Этот нерв контролирует парасимпатическую нервную систему3, а его электронная стимуляция, по мнению ученых, помогает улучшить нейропластичность.
Исследователи объединили свой метод с традиционной физической реабилитацией и постарались очень точно синхронизировать стимуляцию нерва с движением пораженной конечности. Проведенное тестирование системы показало, что в этом случае эффективность реабилитации удваивается.

Rapael
Компания Neofest разработала “умную” перчатку Rapael, предназначенную для восстановления возможностей пострадавшей при инсульте руки. Эта перчатка, которая используется как контрольный механизм в играх при физиотерапии, работает вместе с планшетом на базе Android.
Она надевается на пострадавшую руку пользователя и для ее контроля используются датчики движения и позиционирования на пальцах и запястье. Приложение, к которому устройство подключено при помощи Bluetooth, “проводит” пациента через череду игровых и активных сцен, позволяющих тренировать мышцы руки или кисти.
Перчатки доступны для обеих рук и разных размеров, причем даже для детей. Люди могут арендовать “умную” перчатку и Android-планшет с приложением по цене $99 в месяц. Возможно, такой метод распространения и наиболее удобен для потребителей, поскольку, как правило, реабилитация занимает не более нескольких месяцев.
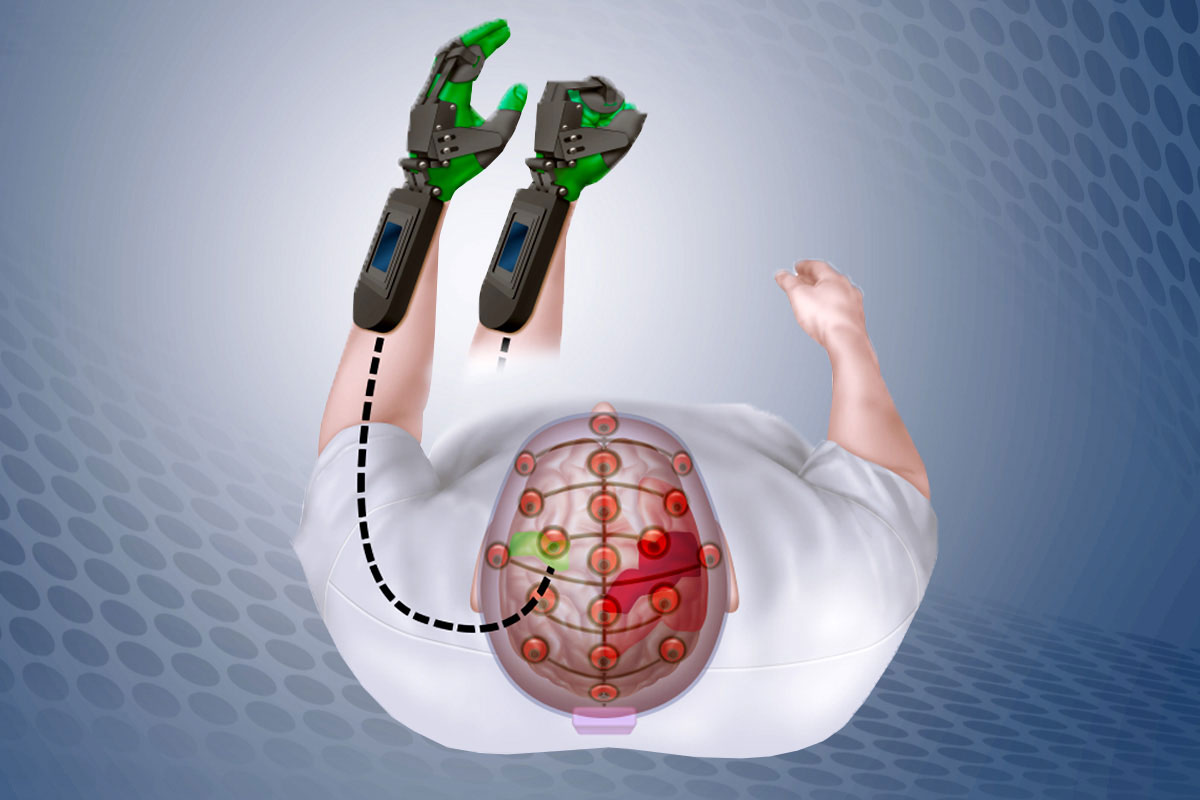
Ipsihand
Американские ученые из Медицинской школы университета Вашингтона в Сент-Луисе разработали управляемое с помощью мыслей устройство, получившее название Ipsihand, которое помогает людям после инсульта восстановить контроль над своими руками, причем существенно быстрее.
Для использования этой системы пользователь должен надевать “бионическую руку”, похожую на упомянутую выше перчатку Rapael, и специальную шапочку с электродами. С помощью такой шапочки сигнал о желании сжать или разжать парализованную руку передавалось на устройство, где встроенный в него компьютер усиливал сигнал, позволяющий управлять механизмом бионической руки.
Ученые обнаружили, что электрический сигнал, связанный с движением, сначала возникает в части мозга, которая находится на той же стороне, что и конечность, которой вы хотите пошевелить. Эти сигналы в свою очередь активируют другую сторону мозга, которая и отдает команду действительно произвести движение. А у человека после инсульта первоначальный сигнал теряется втуне, поскольку часть мозга, отвечающая за движение, не работает. Вот здесь и включается в дело Ipsihand.
Пациенты после 12 недель использования этого бионического устройства смогли брать кубики и строить из них башню, закручивать тоненькие трубочки вокруг большой трубки и подносить свою руку ко рту. Возможно, это мало, но на самом деле “это определяет разницу, сможет ли человек сам надеть штаны или не сможет”, говорят разработчики.

Saebo MyoTrac Infiniti
Для восстановления после инсульта пораженные нервы и мышцы больше не могут посылать или получать необходимую для движения сенсорную стимуляцию. Именно здесь может быть полезна нейромышечная электрическая стимуляция, когда к парализованным мышцам для восстановления или улучшения их функций подаются небольшие электрические импульсы
Устройство Saebo MyoTrac Infiniti использует электромиографическую триггерную стимуляцию, которая представляет собой сочетание биологической обратной связи и электрической стимуляции. Стимуляция с помощью подобных устройств подается в желаемую группу мышц (например, разгибатели пальцев, разгибатели локтей и т.д.), как только клиент деактивирует или расслабляет противоположную спастическую группу мышц (например, спастические сгибатели пальцев, сгибатели локтей и т.д.).
Сенсорная электрическая стимуляция повышает нейропластичность и активизирует участки головного мозга, помогая при реабилитации после инсульта. При этом повышается нейропластичность мозга, улучшается двигательная реабилитация пострадавшей руки.
Исследования показывают, что при подобной стимуляции низкого уровня, более сильные сигналы передаются в мозг и могут привести к улучшению функционирования и восстановления коры головного мозга.
1 Под нейропластичностью подразумевается способность нейронов регенерироваться и формировать новые нейронные связи.
2 Электромиография – диагностический метод, посредством которого специалисты оценивают функциональное состояние скелетных мышц и окончаний периферических нервов. Оценка происходит по уровню их электрической активности
3 Парасимпатическая нервная система — часть автономной нервной системы, связанная с симпатической нервной системой и функционально ей противопоставляемая, поддерживает гомеостаз. В парасимпатической нервной системе находятся ганглии (нервные узлы).
Источник
