Дисфункция левого желудочка сердечная недостаточность
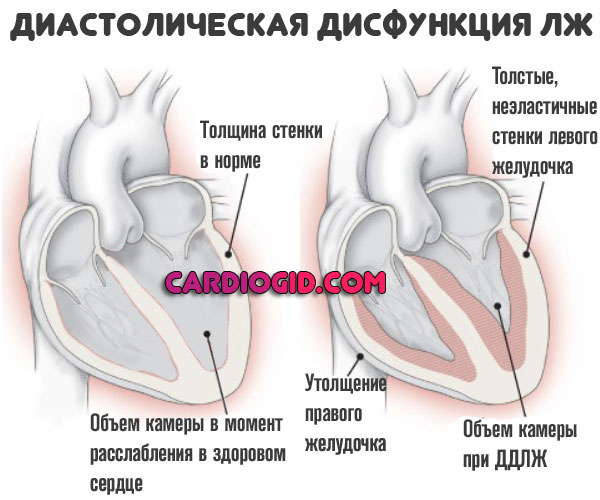
Диастолическая дисфункция левого желудочка — это нарушение выброса крови в большой круг из соответствующей камеры по причине недостаточной наполняемости в момент расслабления мышечного органа.
Заболевание несет огромную опасность здоровью по причине нарастающей ишемии всех тканей, в том числе и сердца.
Развивается хроническая сердечная недостаточность (ХСН), возникают выраженные симптомы патологического процесса. Качество жизни существенно снижается.
Действовать нужно быстро, поскольку состояние приводит к летальному исходу или тяжелой инвалидности в перспективе нескольких лет.
Суть лечения — устранение первопричины патологического процесса. На начальном этапе проводится в стационарных условиях, затем показано амбулаторное наблюдение и поддерживающая медикаментозная терапия. Возможно пожизненно.
Механизм развития
Нарушение диастолической функции левого желудочка — итог врожденного или приобретенного порока сердца, артериальной гипертензии, общей слабости миокарда, развившейся в результате вегетативных факторов или перенесенного воспалительного процесса.
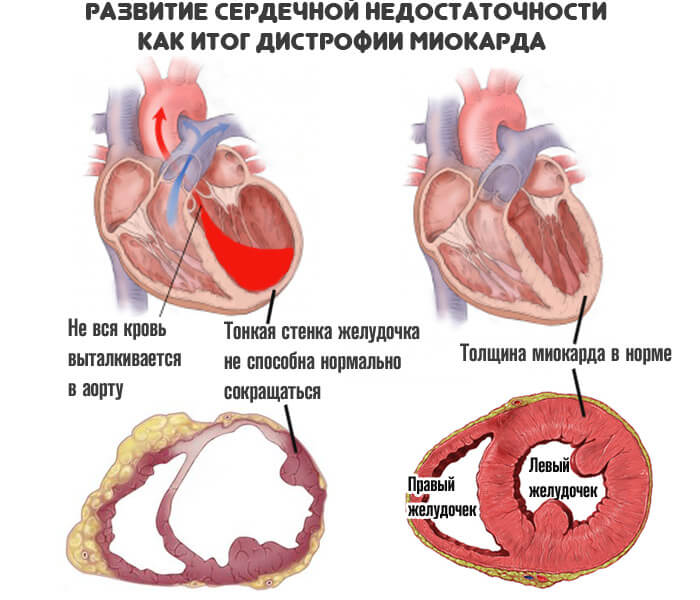
Суть заболевания заключается в нарушении кровяного выброса в аорту, а из нее в большой круг.
В момент расслабления жидкая соединительная ткань в недостаточном количестве поступает в левый желудочек, поскольку его стенки либо утолщены, либо неэластичны.

Соответственно, в систолу, когда кардиальные структуры сокращаются, объем крови оказывается недостаточным для обеспечения адекватного питания.
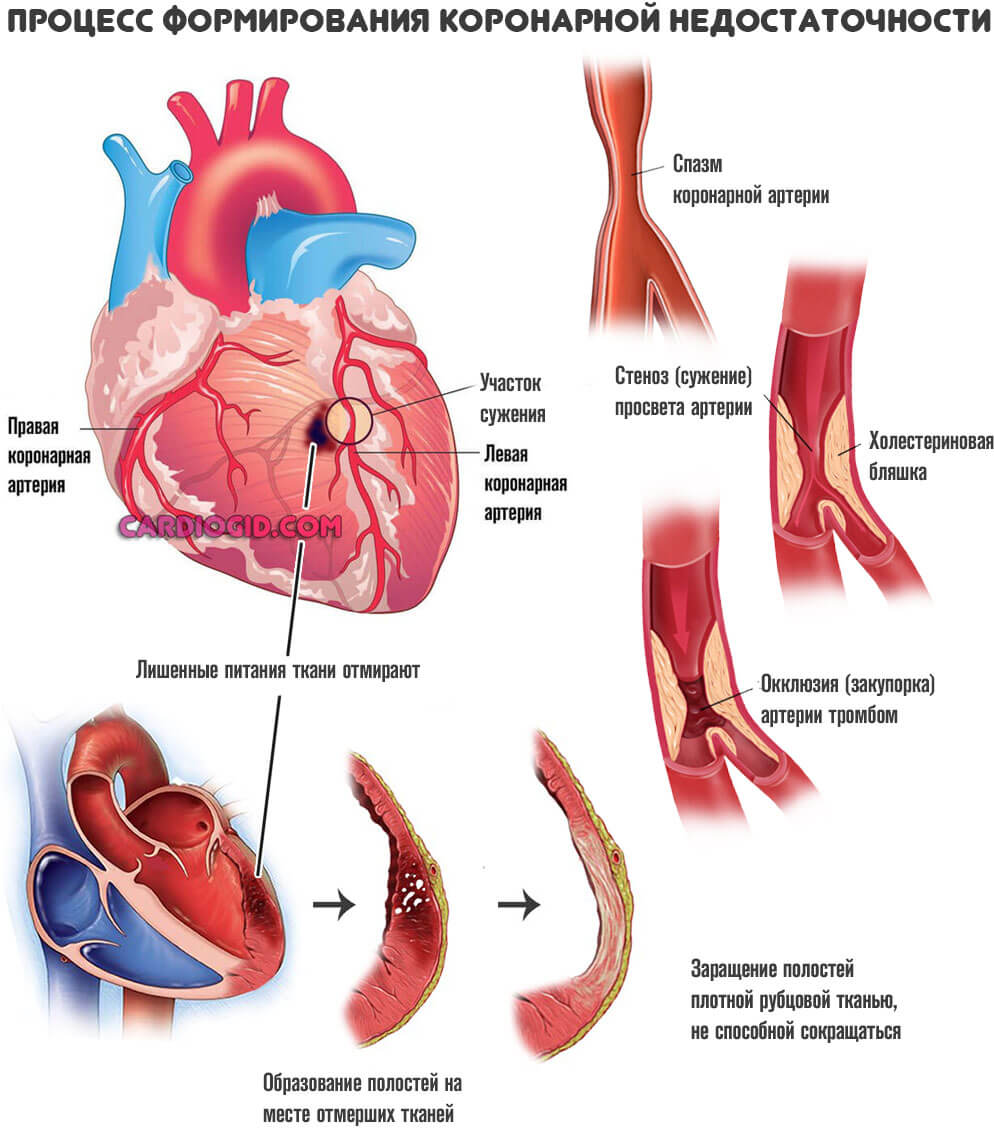
Страдают не только удаленные системы. Проблемы начинаются и с самим сердцем. По коронарным артериям поступает малое количество жидкой ткани. Отсюда нарушение питания, ишемия, постепенное отмирание функциональных клеток.
Процесс движется по кругу, постоянно. Без квалифицированной помощи вероятность восстановления нулевая. Инвалидность или смерть наступят в перспективе нескольких лет.
Классификация
Типизация процесса проводится по формам, то есть превалирующему органическому отклонению в тканях сердца. Также можно сказать, что указанны ниже способ разграничить состояние, основывается на тяжести и степени нарушений.
- Диастолическая дисфункция левого желудочка 1 типа. Или гипертрофическая разновидность.
Развивается у пациентов с относительно мягкими формами сердечнососудистых патологий. Например, артериальной гипертензией, пролапсом митрального клапана, начальными фазами кардиомиопатии.
Процесс первого типа характеризуется нарушением тонуса миокарда. Сердечная мышца не способна расслабиться в диастолу. Мускулатура напряжена, это не дает крови нормально двигаться по камерам.
Рано или поздно дисфункция приобретает более опасные черты, становится стабильной. Первый тип дает минимальные риски в плане летального исхода, без лечения прогрессирует в течение 1-2 лет.
Симптоматика смазанная, может полностью отсутствовать или маскироваться под основной патологический процесс.
- Псевдонормальный вид. Если ДДЛЖ 1 типа характеризуется отсутствием органических дефектов в сердечной мышце, этот определяется слабостью миокарда в результате распада тканей.
Обычно становлению диастолической дисфункции 2 типа предшествует перенесенный инфаркт или текущая стенокардия (коронарная недостаточность).
Симптоматика присутствует, она выраженная, но неспецифичная. Сопровождает пациента постоянно, приступообразное течение нехарактерно, поскольку нет периодов обострения.
Начиная с этой стадии, кардинальным образом помочь пациенту уже невозможно. Потому как основной диагноз обычно тяжелый. Это кардиосклероз, миопатия и прочие.
- Рестриктивная форма третий тип нарушения. Характеризуется нарушением эластичности, растяжимости левого желудочка.
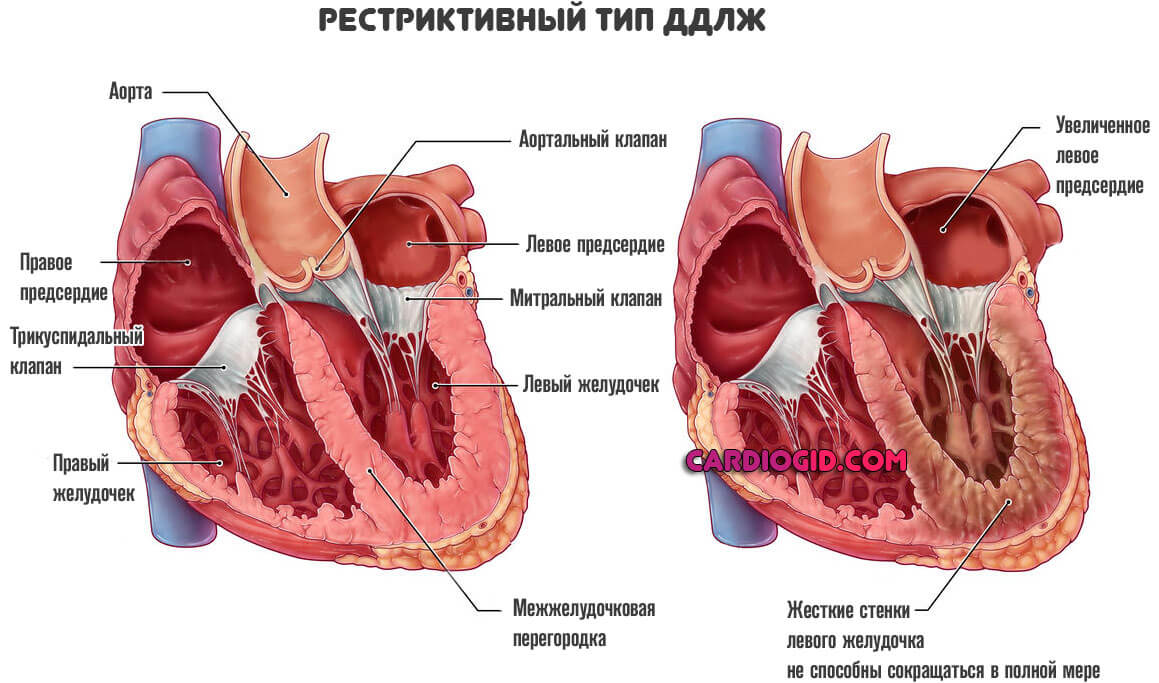
Поскольку миокард не способен сокращаться как следовало бы, возникает выраженная сердечная недостаточность.
На развитие этого типа дисфункции уходит от 4 до 6 лет, бывает меньше.
Внимаение:
Терминальная фаза не поддается коррекции. Максимум, на что можно рассчитывать, незначительное продление жизни.
Все три описанных типа диастолической дисфункции левого желудочка вторичны. Болезнь никогда не бывает первичной, потому необходимо тщательно купировать основной диагноз. Это единственный способ предотвратить ДДЛЖ.
Физиологические причины
Факторы не всегда патологические. Во многих случаях состояние развивается в результате естественных моментов. Каких именно?
Возраст
В группе повышенного риска пациента 60+. По мере затухания функциональной активности организма происходят опасные деструктивные перестройки.
Гормональный фон падает, поскольку начинается климактерический период, снижается эластичность кардиальных структур, развивается атеросклероз.
Груз соматических заболеваний давит сильнее, возможность сохранения физической активности минимальна, начинаются застойные явления. Отсюда недостаточность работы сердечных структур в результате их естественного изнашивания.
Восстановлению подобные моменты не подлежат. Единственное, что можно сделать — принимать поддерживающие препараты.
К счастью, возрастная диастолическая дисфункция не несет столь большой опасности, поскольку не имеет тенденции стремительно прогрессировать.
Занятия спортом в течение длительного времени
Неадекватная нагрузки приводят к постепенному разрастанию сердца. Наблюдается перестройка всего тела на новый лад, чтобы обеспечивать организм необходимым количеством питания.
Утолщенный миокард не способен нормально сокращаться отсюда и ДДЛЖ по 1 типу.
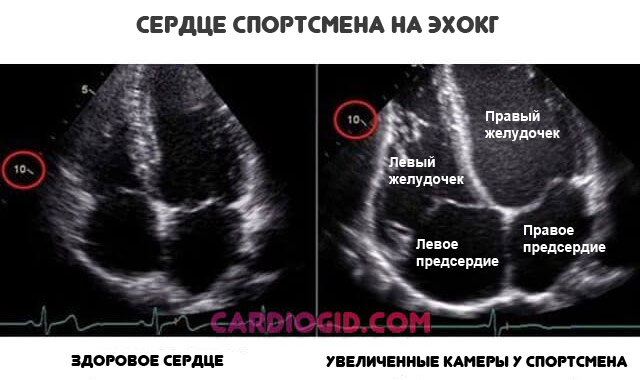
С течением времени состояние только усугубляется. Если кардиальные структуры не получают должной нагрузки, стремительно нарастают явления дистрофии тканей. Потому профессиональные спортсмены и увлеченные любители — отнюдь не здоровые люди.
Патологические факторы
Их намного больше и провоцируют дисфункцию они в 70% клинических ситуаций.
Повышенная масса тела
Строго говоря, это всего лишь симптом основной проблемы. Лица с ожирением в 100% случаев страдают нарушениями метаболического плана. Обычно под ударом липидный обмен.
Избыточное депонирование жиров на стенках сосудов формируется на фоне генетической предрасположенности или гормонального дисбаланса.
Почти всегда возникает атеросклероз, который повышает вероятность диастолической дисфункции левого желудочка втрое.
Снижение массы тела не поможет. Это воздействие на следствие, а не на причину. Необходимо длительное поддерживающее лечение. Оно направлено на коррекцию эндокринного статуса больного.
Подобный фактор относительно просто привести в норму. Но на его обнаружение может уйти не один год.
Стеноз митрального клапана
Возникает в результате перенесенных воспалительных процессов, инфаркта или врожденных нарушений органического плана. Суть заключается в недостаточной проходимости указанной анатомической структуры.
Митральный клапан выступает перегородкой между левым предсердием и желудочком. Обеспечивает стабильный ток крови в одном направлении.
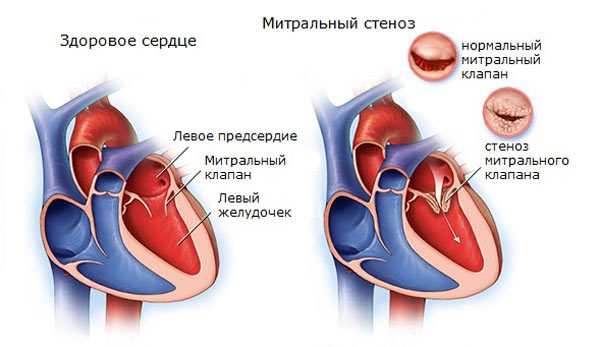
Однако, в результате стеноза МК или его заращения жидкая соединительная ткань поступает в недостаточном количестве. Значит и выброс будет сниженным.
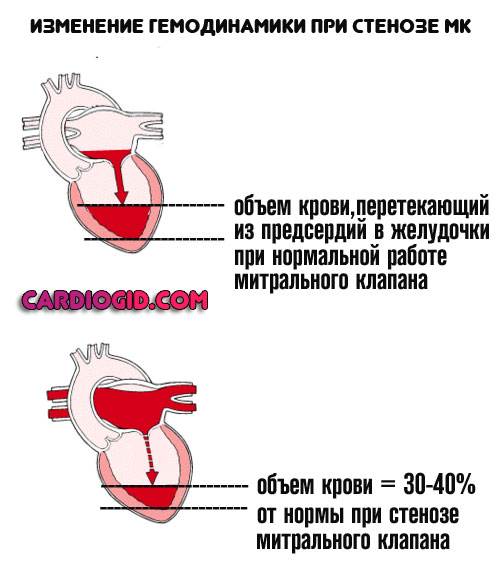
Без хирургического лечения порочный круг разорвать не удастся. Пороки митрального клапана предполагают протезирование. Пластика эффекта не дает.
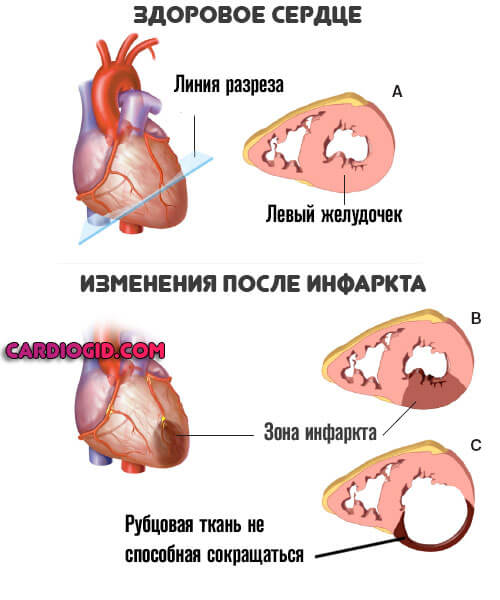
Перенесенный инфаркт
Острое нарушение питания миокарда и некроз функционально активных тканей сердца. Развивается стремительно, клетки-кардиомиоциты отмирают за считанные минуты, реже часы.
Без срочной госпитализации шансы на выживание минимальны. Даже если повезет, останется грубый дефект в форме ИБС.
Неприятным последствием перенесенного инфаркта выступает кардиосклероз. Замещение активных тканей на рубцовые.
Они не сокращаются, не могут растягиваться. Отсюда рестрикция (потеря эластичности) желудочков, и неспособность вместить достаточное количество крови.
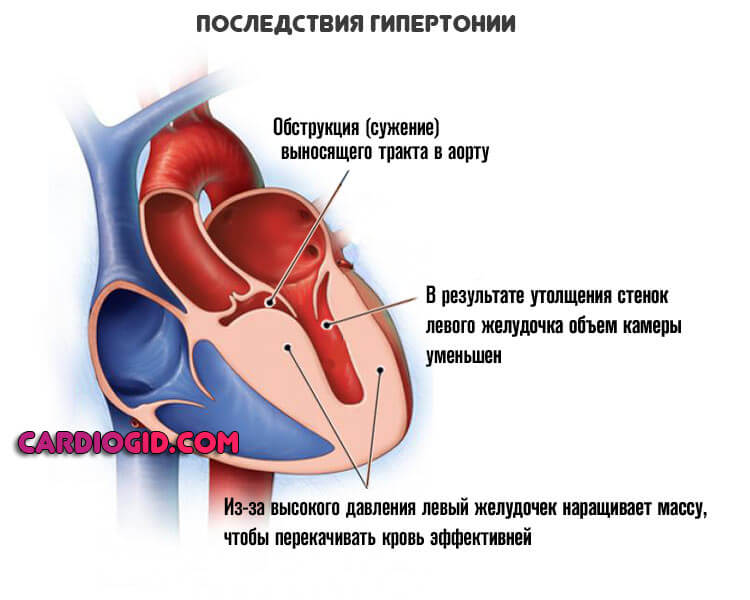
Артериальная гипертензия
Безотносительно одноименного заболевания. Любое стабильное симптоматическое повышение давления дает чрезмерную нагрузку на кардиальные структуры.
Есть прямая связь между уровнем АД и риском описанного состояния. Рост показателя тонометра на 10 мм ртутного столба увеличивает вероятность нарушения релаксации левого желудочка на 15% в среднем.
Поскольку на развитых стадиях кардинальным образом купировать гипертензию невозможно, шансы на излечение от ДДЛЖ также весьма туманны.
Воспалительные патологии миокарда
Имеют инфекционное происхождение или аутоиммунный генез, но несколько реже. Характеризуются агрессивным течением. В перспективе короткого времени могут привести к тотальной деструкции предсердий.
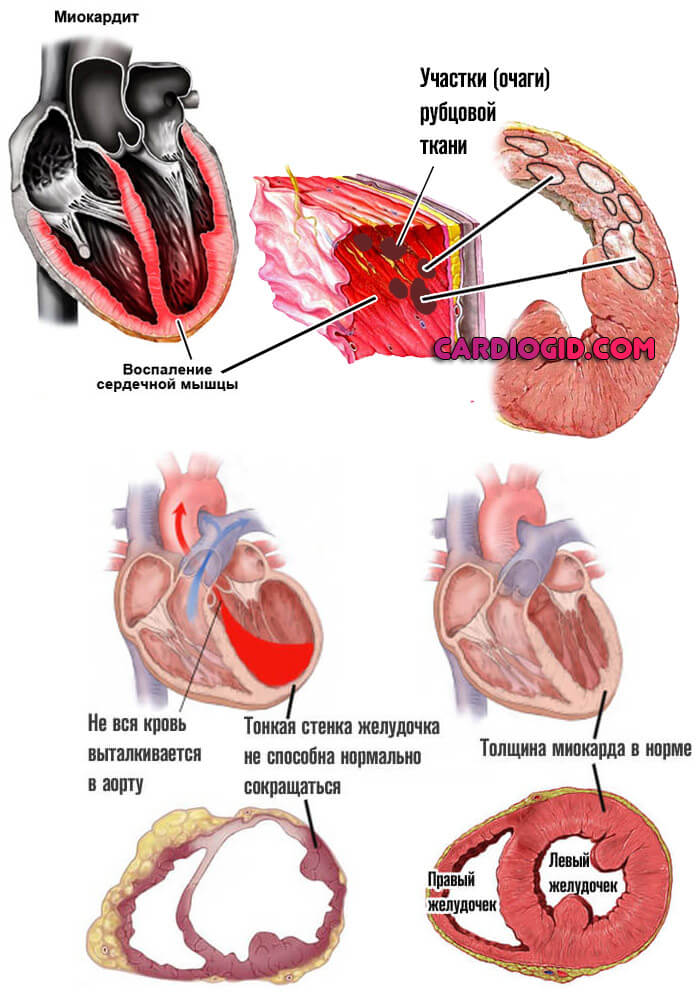
Объемы столь большие, что замещение рубцовой тканью невозможно. Требуется протезирование. Операция также считается факторов риска.
Потому при подозрениях на миокардит стоит обращаться к врачу или вызывать скорую помощь. Терапия стационарная.
Воспаление перикарда
Оболочки сердца, которая держит орган в одном положении. Поражение структур приводит к тампонаде. То есть компрессии в результате скопления выпота.
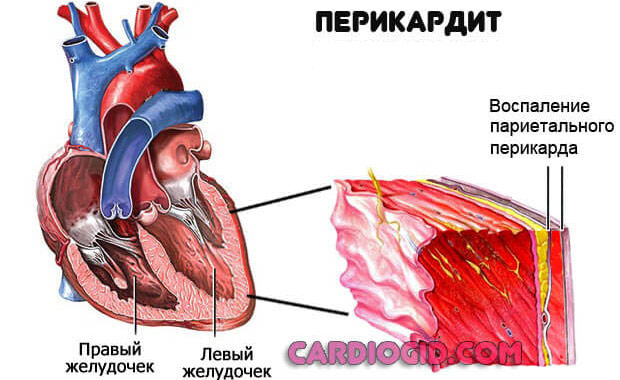
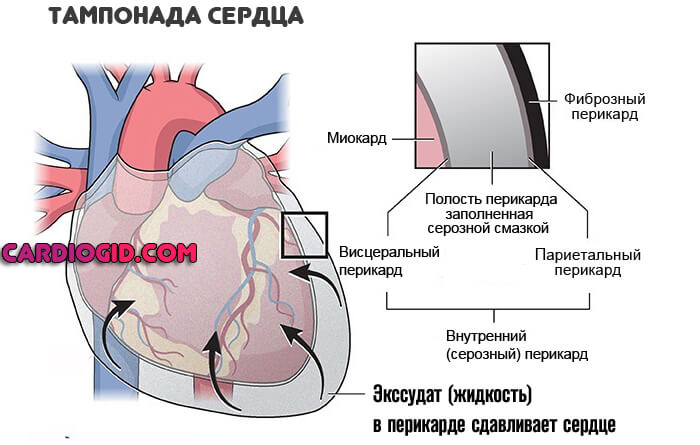
Лечение срочное, под контролем профильного специалиста. На ранних этапах медикаментозное, на поздних, при обнаружении осложнений — хирургическое.
Перечень причин неполный, но описанные особенно распространены. Состояние никогда не обуславливается внесердечными моментами. Это облегчает диагностику, с другой стороны, дает изначально сложный прогноз для восстановления и жизни.
Симптомы
Признаки дисфункции ЛЖ кардиальные и неврогенные. Говорят о таких проявлениях патологического процесса:
- Выраженные отеки нижних конечностей. В утреннее время, также вечером, после длительного нахождения в вертикальном положении. Симптом сходит на нет, затем снова возвращается и так на протяжении долгого периода.
- Интенсивный кашель. Непродуктивный, мокрота не выделяется. В положении лежа проявление усиливается. Вероятно наступление дыхательной недостаточности, которая опасная для жизни.
- Аритмия. На ранних стадиях по типу простой тахикардии. Затем возникает фибрилляция или экстрасистолия. Указанные признаки требуют срочной коррекции. Возможна остановка работы органа.
- Одышка. На раннем этапе после интенсивной физической нагрузки. Затем возникает нарушение в состоянии покоя, что говорит о развитом процессе.
- Слабость, сонливость, падение работоспособности практически до нуля.
- Головная боль.
- Обморочные состояния. Как правило, проявления со стороны центральной нервной системы возникают относительно поздно. Свидетельствуют в пользу генерализованного процесса, затронувшего церебральные структуры. Риск инсульта резко повышается. Особенно неблагоприятны в плане прогноза множественные синкопальные состояния на протяжении одного дня.
- Цианоз носогубного треугольника.
- Бледность кожных покровов.
- Ощущение давления в грудной клетке, тяжести, дискомфорта.
- Время от времени наблюдаются приступы беспричинного страха. Панические атаки как клинически допустимый вариант.
Указанные признаки неспецифичны только для диастолическая дисфункции ЛЖ, поскольку возникают на фоне всех возможных проблем с сердечнососудистой системой. Однако длятся они постоянно, не проходят вообще. Приступообразное течение не характерно.
Диагностика
Проводится под контролем кардиолога, по мере необходимости привлекается профильный хирург, но обычно на стадии планирования оперативного лечения. Схема обследования зависит от предполагаемой причины.
Преимущественный перечень мероприятий таков:
- Устный опрос больного на предмет жалоб. Для объективизации симптомов. На этой стадии сказать что-либо конкретное невозможно, не считая констатации факта сердечного происхождения патологии.
- Сбор анамнеза. Образ жизни, перенесенные состояния, возраст, семейная история.
- Измерение артериального давления, частоты сердечных сокращений. Есть прямая связь между этапом диастолической дисфункции левого желудочка и показателями. На фоне запущенного явления они изменены в сторону увеличения. Это не аксиома. Возможны варианты с нестабильными цифрами.
- Суточное мониторирование. Проводится регистрация АД и ЧСС на протяжении 254 часов, в динамике.
- Электрокардиография. Оценка функционального состояния кардиальных структур. Используется для раннего выявления аритмий.
- Эхокардиография. Визуализация тканей сердца.
- МРТ или КТ по мере необходимости.
Также практикуется аускультация — выслушивание сердечных тонов.
Лечение
Преимущественно этиотропное, то есть направленное на устранение первопричины патологического состояния. Практикуется как медикаментозная, так и хирургическая терапия.
В рамках консервативной методики решается группа вопросов, какие препараты назначают:
- Антиаритмические. Хинидин или Амиодарон, в зависимости от переносимости. Корректируют частоту сердечных сокращений, предотвращают развитие опасной фибрилляции или экстрасистолии.
- Бета-блокаторы. Для тех же целей, плюс коррекции повышенного артериального давления. Карведилол,
- Метопролол в качестве основных.
- Гипотензивные. Периндоприл, Моксонидин, Дилтиазем, Верапамил. Вариантов множество.
- Нитроглицерин для купирования болевого синдрома, если таковой возникает.
- Сердечные гликозиды. Улучшают сократимость миокарда. Настойка ландыша или Дигоксин в качестве основных.
- Диуретики. Выводят избыточную жидкость из организма. Лучше использовать щадящие препараты вроде Верошпирона.
Хирургические методики направлены на устранение дефектов, пороков. Практикуется протезирование пораженных тканей и структур. Назначается подобный метод строго по показаниям, если другого выхода нет.
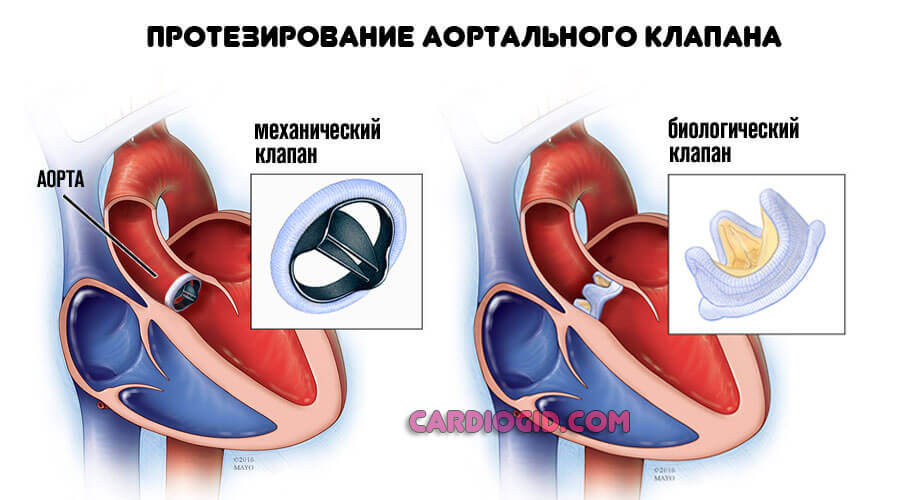
Изменение образа жизни, кроме исключения курения и спиртного большого смысла не имеет. Процесс уже запущен.
В то же время, настоятельно рекомендуется сократить интенсивность физических нагрузок. Велика вероятность осложнений.
Прогноз
Вероятный исход зависит от массы факторов. Сама по себе диастолическая дисфункция не сулит пациенту ничего хорошего, поскольку она не первична и зависит от течения основного заболевания.
Какие моменты должны учитываться при определении прогноза:
- Возраст.
- Пол. Мужчины умирают от кардиальных патологий чаще.
- Семейная история.
- Индивидуальный анамнез. Какие болезни были и есть, что от них пациент принимает.
- Общее состояние здоровья.
- Образ жизни.
- Масса тела, степень ожирения, если таковое имеется.
- Характер получаемого лечения.
- Профессиональная деятельность, присутствуют ли физические нагрузки.
В общем и целом, на фоне текущих патологий вероятность смерти составляет 60% на протяжении 3-5 лет.
Если факторов риска нет вообще, риск летального исхода определяется в 7-12%. Восстановление имеет хорошие перспективы. Сказать что-либо конкретное может врач, после периода наблюдения.
Возможные осложнения
Вероятные последствия:
- Остановка сердца в результате недостаточного питания и падения сократительной способности миокарда.
- Инфаркт. Некроз активных, функциональных тканей. Обычно обширный, ассоциирован с почти безусловным летальным исходом.
- Кардиогенный шок. В результате катастрофического падения основных жизненных показателей. Выбраться из этого состояния почти невозможно. Риски максимальны.
- Инсульт. Ослабление трофики нервных тканей. Сопровождается неврологическим дефицитом той или иной степени тяжести. Возможно нарушение мышления, речи, зрения, слуха, мнестических, когнитивных способностей, поведения и прочих моментов.
- Сосудистая деменция. По симптоматике похожа на болезнь Альцгеймера. С учетом стойкости нарушений работы сердечнососудистой системы имеет плохие прогнозы и трудно поддается обратному развитию.
- Дыхательная недостаточность, отек легких.
- Тромбоэмболия.
Летальный исход или инвалидность, как итоги всех описанных выше последствий.
Осложнения наступают в результате недостаточно качественного или отсутствующего лечения. Особенно резистентные формы, к сожалению, не поддаются терапии вообще либо итоги не имеют клинической значимости. Таких ситуаций минимум, но они есть.
В заключение
Диастолическая дисфункция ЛЖ — нарушение кровяного выброса в результате недостаточного поступления жидкой соединительной ткани в левый желудочек при расслаблении мышечного органа (в диастолу).
Перспективы лечения зависят от основного диагноза. Методики разнятся. Терапия эффективна только на первых стадиях.
Источник
Октябрь 24, 2017
Нет комментариев
Диастолическая дисфункция и диастолическая сердечная недостаточность

Понятия «диастолическая дисфункция» и «диастолическая сердечная недостаточность» в современной кардиологии не являются синонимами, т. е. означают различные формы нарушения насосной функции сердца: диастолическая сердечная недостаточность всегда включает диастолическую дисфункцию, но ее наличие еще не свидетельствует о сердечной недостаточности. Представленный ниже анализ сердечной недостаточности сфокусирован на кардиогенной (в основном, «метаболически детерминированной») аномалии миокарда, приводящей к неадекватной насосной функции желудочков, т. е. к желудочковой дисфункции.
Желудочковая дисфункция может быть результатом слабости сокращения желудочков (систолическая дисфункция), их патологического расслабления (диастолическая дисфункция) или ненормального утолщения стенок желудочка, приводящего к затруднению оттока крови.
Одной из основных проблем современной кардиологии является хроническая сердечная недостаточность (ХСН).
В традиционной кардиологии главной причиной возникновения и развития ХСН считали снижение сократительной способности миокарда. Однако в последние годы принято говорить о различном «вкладе» систолической и диастолической дисфункции в патогенез хронической сердечной недостаточности, а также о систоло-диастолических взаимоотношениях при сердечной недостаточности. При этом нарушение диастолического наполнения сердца играет не меньшую, а может быть, даже большую роль, чем систолические расстройства.
Диастолическая дисфункция левого желудочка
К настоящему времени накопилось большое количество фактов, ставящих под сомнение «монопольную» роль систолической дисфункции как главной и единственной гемодинамической причины, ответственной за возникновение ХСН, ее клинические проявления и прогноз больных с этой формой патологии. Современные исследования свидетельствуют о слабой связи систолической дисфункции с клиническими проявлениями и прогнозом больных хронической сердечной недостаточностью. Недостаточная сократимость и низкая фракция выброса левого желудочка не всегда однозначно предопределяют тяжесть декомпенсации, толерантность к нагрузкам и даже прогноз больных ХСН. Вместе с тем, получены весомые доказательства того, что показатели диастолической дисфункции в большей степени, чем сократимость миокарда, коррелируют с клиническими и инструментальными маркерами декомпенсации и даже с качеством жизни больных ХСН. Одновременно установлена прямая причинно-следственная связь диастолических расстройств с прогнозом больных хронической сердечной недостаточностью.
Все это заставило переоценить значение систолической дисфункции левого желудочка как единственного и облигатного фактора ХСН, и по-новому взглянуть на роль диастолических нарушений в патогенезе данной формы патологии.
Разумеется, в настоящее время систолической функции, которую оценивают главным образом по фракции выброса левого желудочка, по-прежнему отводят роль независимого предиктора прогноза больных ХСН. Низкая фракция выброса левого желудочка остается надежным маркером повреждения миокарда, а оценка сократимости обязательна для определения риска оперативного вмешательства на сердце и может быть использована при определении эффективности лечения.
Пока оценка диастолической функции еще не стала обязательной процедурой, что во многом обусловлено отсутствием проверенных и точных методов ее анализа. Тем не менее уже сейчас не вызывает сомнения, что именно диастолические расстройства ответственны за тяжесть декомпенсации сердечной деятельности и выраженность клинических проявлений хронической сердечной недостаточности. Как оказалось, диастолические маркеры точнее систолических отражают функциональное состояние миокарда и его резерв (способность к выполнению дополнительной нагрузки), а также надежнее других гемодинамических параметров могут быть использованы для оценки качества жизни и эффективности лечебных мероприятий.
Кроме того, существуют все предпосылки к использованию диастолических индексов в качестве предикторов прогноза при сердечной недостаточности. Наблюдающаяся тенденция в смещении акцента с систолической дисфункции на диастолическую не удивительна, если взглянуть на этот вопрос с эволюционной точки зрения. В самом деле, если сравнить взаимоотношения процессов сократимости и расслабляемости миокарда с другими аналогичными т.н. антагонистическими процессами в организме (например, прессорная и депрессорная системы регуляции уровня АД, процесс возбуждения и торможения в ЦНС, свертывающая и антисвертывающая системы крови и т. п.), то можно обнаружить неравенство потенциала таких «антагонистов»: в самом деле прессорная система мощнее депрессорной, процесс возбуждения сильнее процесса торможения, свертывающий потенциал превышает противосвертывающий.
В продолжение такого сравнения сократительность миокарда «мощнее» его расслаблямости и иначе быть не может: сердце прежде всего «обязано» сокращаться, а потом уже расслабляться («диастола без систолы бессмысленна, а систола без диастолы немыслима»). Эти и другие подобного рода «неравенства» эволюционно выработаны, а превосходство одного явления над другим имеет защитно-приспособительное значение. Естественно, при повышенных требованиях организма к названным и другим «антагонистам», диктуемых условиями жизнедеятельности организма, в первую очередь «выбывает из игры слабое звено», что и наблюдают в сердце. Диастолическая дисфункция левого желудочка зачастую возникает раньше его систолической дисфункции.
Рассмотрим подробнее патогенетическую сущность понятий “систолическая дисфункция” и «диастолическая дисфункция» с учетом того, что данные понятия в отечественных медицинских учебных и учебно-методических материалах встречаются не очень часто (во всяком случае, несравненно реже, чем в зарубежной аналогичной литературе).
Чаше всего сердечную недостаточность ассоциируют с уменьшением сократительной функции сердца. Вместе с тем, примерно у трети пациентов симптомы сердечной недостаточности развиваются при фактически нормальной функции левого желудочка в результате аномального его наполнения, которое принято называть диастолической дисфункцией (в данном случае левожелудочковая).
Основным критерием диастолической дисфункции левого желудочка является его неспособность заполняться объемом крови, достаточным для поддержания адекватного сердечного выброса при нормальном среднем давлении в легочных венах (ниже 12 мм рт. ст.). Согласно этому определению, диастолическая дисфункция является следствием такого повреждения сердца, при котором для адекватного заполнения полости левого желудочка требуется повышенное давление в легочных венах и левом предсердии.
Что же может препятствовать полноценному наполнению левого желудочка?
Установлены 2 основные причины уменьшения его заполнения кровью при диастолической дисфункции: 1) нарушение активного расслабления («расслабляемости») миокарда левого желудочка и 2) снижение податливости («растяжимости») его стенок.
Вероятно, диастолическая дисфункция является чрезвычайно распространенной формой патологии. По данным Фремингемского исследования (заметим в скобках: все что известно в медицинском мире о факторах риска любой формы патологии сердца и сосудов было получено именно в данном исследовании), такой косвенный маркер диастолической дисфункции, как гипертрофия левого желудочка, наблюдается у 16—19% населения и не менее чем у 60% пациентов с гипертонической болезнью.
Чаще диастолическую дисфункцию обнаруживают у пожилых людей, которые менее резистентны к данному заболеванию и ишемической болезни сердца, обусловливающим диастолические расстройства. Кроме того, с возрастом увеличивается масса миокарда и ухудшаются его эластические свойства. Таким образом, в перспективе в связи с обшим старением населения очевидно повысится роль диастолической дисфункции как предшественника хронической сердечной недостаточности.
“Расслабляемость” миокарда
Сокращение кардиомиоцитов – это активный процесс, который невозможен без потребления энергии макроэргичсских соединений. В равной мере данное положение относится к процессу расслабления кардиомиоцитов. По аналогии с понятием «сократимость» эту способность следовало бы назвать «расслабляемостью» миокарда. Однако в медицинском лексиконе такое понятие отсутствует, что не способствует его научно обоснованному анализу и использованию. Тем не менее, в рамках обсуждаемой проблемы термин представляется адекватным для обозначения способности кардиомиоцитов к расслаблению.
Сократимость и расслабляемость миокарда — это две стороны одной медали, т.е. сердечного цикла. Как уже отмечено, диастолическое наполнение камер сердца в норме и при его повреждении определяется двумя основными факторами — расслабляемостыо миокарда и податливостью (жесткостью, растяжимостью) стенки камеры.
Расслабление миокарда зависит не только от энергообеспеченности кардиомиоцитов, но и от целого ряда других факторов:
а) нагрузки на миокард во время его сокращения;
б) нагрузки на миокард во время его расслабления;
в) полноты разъединения актиномиозиновых мостиков во время диастолы, детерминируемого обратным захватом Са2+ саркоплазматическим ретикулумом;
г) равномерности распределения нагрузки на миокард и разъединения актиномиозиновых мостиков в пространстве и во времени.
О способности миокарда желудочков к расслаблению прежде всего можно судить по максимальной скорости падения внутрижелудочкового давления в фазу изометрического расслабления (-dp/dt макс) или по средней скорости падения давления (-dp/dt среднее), т.е. индексу изоволюмической рассла-бляемости (ИР).
Этот индекс, например, можно рассчитать по формуле:
ИР = ДЦ аорт./ФИР,
где ДЦ аорт. — диастолическое давление в аорте; ФИР — длительность фазы изометрического расслабления желудочка.
Диастолическая дисфункция может сочетаться с сохраненной или незначительно сниженной систолической функцией. В таких случаях принято говорить о «первичной» диастолической дисфункции, которую очень часто в отечественной медицине ассоциируют исключительно с гипертрофической кардиомиопатией, констриктивным перикардитом или рестриктивными (от англ, restrict — ограничивать) формами патологии миокарда — миокардиодистрофией, кардиосклерозом, инфильтративной кардиомиопатией. Хотя в подавляющем большинстве случаев диастолическая дисфункция с сохраненной систолической функцией свойственна самым распространенным заболеваниям сердечно-сосудистой системы — гипертонической и ишемической болезни сердца.
Причины и механизмы развития диастолической дисфункции
Прежде всего необходимо, иметь в виду, что «диастолическую дисфункцию» не наблюдают у пациентов с митральным стенозом, у которых, как и у пациентов с диастолической дисфункцией, повышено давление в левом предсердии и нарушено заполнение левого желудочка, но не вследствие повреждения миокарда, а из-за механического препятствия току крови на уровне атриовентрикулярного отверстия.
Артериальная гипертензия
Артериальная гипертензия — увеличение постнагрузки. При постоянной системной артериальной гипертензии увеличивается постнагрузка на левый желудочек. Длительная постнагрузка может вызывать т.н. параллельную репликацию саркомеров с последующим утолщением кардиомиоцитов и стенки желудочка, т. е. концентрическую гипертрофию, без сопутствующего увеличения объема его полости. Развитие такой гипертрофии может быть объяснено на основе одного из положений закона Лапласа: при заданном объеме желудочка увеличение внутрижелудочкового давления повышает напряжение отдельных кардиомиоцитов сердечной стенки.
Общее напряжение стенки зависит не только от внугриполостного давления, но и от внутреннего радиуса желудочка и толщины стенки желудочка. В условиях продолжительного повышенного внугриполостного давления под держание постоянного напряжения стенок обеспечивается увеличением их толщины без сопутствующего повышения внутрижелудочкового объема. Утолщение стенки уменьшает растяжимость и податливость левого желудочка. Отдельные кардиомиоциты начинают разделяться обширной разветвленной сетью коллагеновых волокон. Кроме того, в разных экспериментальных моделях было доказано, что содержание макроэргических фосфатов в перегруженном давлением сердце уменьшается.
В гипертрофированном сердце диастолическая дисфункция предшествует систолической. Во время систолы Са2+ быстро высвобождается из саркоплазматического ретикулума по электрохимическому градиенту, а во время диастолы, наоборот,происходит экструзия (от лат. extrusio — выталкивание) Са++ через сарколемму и обратное его поступление в саркоплазматический ретикулум. Это перемещение (по сути, депонирование) Са++ является энергопотребляющим и, следовательно, лимитированным процессом. Данный факт свидетельствует о том, что возможности для релаксации кардиомиоцитов меньше, чем для процесса их сокращения.
Первичная гипертрофия желудочка
Гипертрофия желудочка может быть генетически детерминированной формой патологии, называемой гипертрофической кардиомиопатией. Некоторые формы гипертрофической кардиомиопатии связаны с дефектом межжелудочковой перегородки, приводящей к нарушению внутрисердечной гемодинамики и аномальному наполнению левого желудочка.
Абсолютная коронарная недостаточность (ишемия миокарда)
Другой важной причиной диастолической дисфункции является абсолютная коронарная недостаточность (ишемия миокарда). В связи с тем что релаксация кардиомиоцитов является энерготребовательным процессом, снижение в них содержания макроэргов приводит к уменьшению депонирования Са++ и его накоплению в саркоплазме, нарушая взаимосвязь между актином и миозином миофиламентов. Таким образом, ишемия детерминирует уменьшение не только растяжимости желудочка, но и соответственно, объема его наполнения.
Инфильтративная кардиомиопатия
Наиболее распространенными из данной формы патологии являются саркоидоз, амилоидоз, гемохроматоз, для которых характерна инфильтрация межклеточного пространства миокарда веществами некардиогенного генеза, что приводит к увеличению его жесткости и развитию диастолической дисфункции.
Анализ диастолической дисфункции с помощью петли «давление-объем»
Как правило, патогенетической основой таких расстройств являются ненормальные растяжимость левого желудочка и его кровенаполнение. В большинстве клинических случаев диастолическая дисфункция связана со снижением растяжимости, т.е. эластичности стенки желудочка, и уменьшением комплаенса, т. е. зависимости между внутрижелудочковым давлением и объемом полости желудочка. Механизмы такой дисфункции могут быть объективизированы с помощью ее графического изображения, т. е. путем построения и анализа петли «давление-объем».
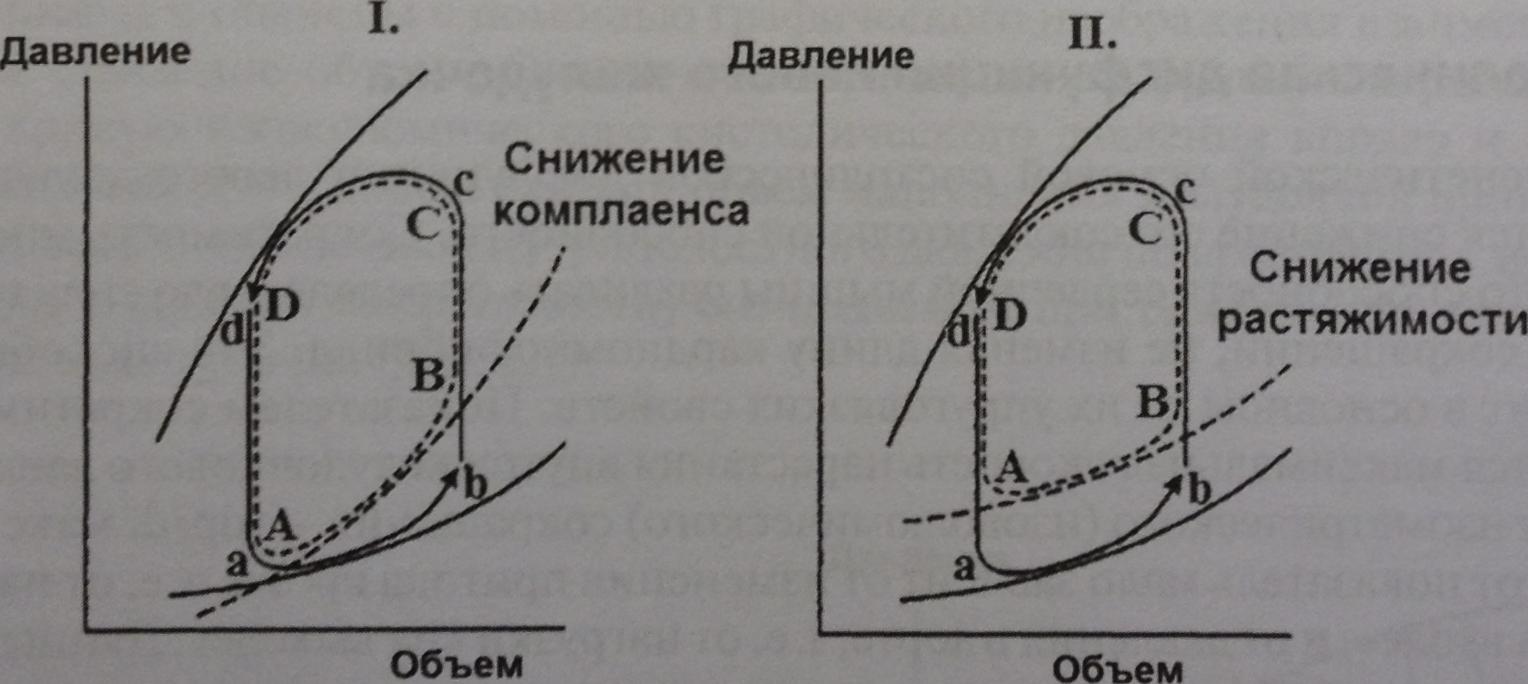
Анализ диастолической дисфункции левого желудочка с помощью петли «давление-объем»
На I фрагменте — снижение комплаенса левого желудочка детерминирует более крутой начальный подъем кривой его диастолического наполнения [сравнить уклоны отрезков а—b и А — В); степень уклона обратна пропорциональна комплаенсу; на II фрагменте — уменьшение растяжимости также характеризуется сдвигом вверх кривой диастолического давления в желудочке [сравнить положения а — b и А – В]
