Диплом по теме инфаркт миокарда

LOGO Выпускная квалификационная работа (дипломная работа) Инфаркт миокарда. Реанимационный этап лечения Исполнитель: студент 5 курса, специальность 060101. 52 Лечебное дело Якунин Евгений Геннадьевич Руководитель: преподаватель Салмина В. В.

LOGO В дипломной работе рассмотрено одно из главных и серьёзных заболеваний в клинике внутренних болезней, которое до настоящего времени характеризуется значительно высокой смертностью и каждый год забирает в развитых странах миллионы человеческих жизней. Инфаркт миокарда — одна из клинических форм ишемической болезни сердца, характеризующаяся развитием локального некроза миокарда вследствие остро возникшего несоответствия коронарного кровотока потребностям миокарда. Инфаркт миокарда (ИМ) является одним из наиболее частых проявлений ИБС и одной из наиболее частых причин смерти в развитых странах. Многочисленные клинические наблюдения свидетельствуют о том, что мужчины болеют ИМ значительно чаще, чем женщины. Эта закономерность особенно выражена в молодом и среднем возрасте. У женщин в возрасте до 60 лет ИМ встречается в 4 раза реже, чем у мужчин. Принято считать, что ИМ развивается у женщин на 10 -15 лет позже по сравнению с мужчинами. Это может быть обусловлено более поздним развитием атеросклероза и меньшим распространением курения среди женщин. После наступления менопаузы различия в заболеваемости ИМ среди мужчин и женщин постепенно уменьшаются, а в возрасте 70 лет и старше — исчезают.

LOGO Цель – определение типичных осложнений, возникающих у пациентов кардиореанимационного отделения МУЗ «ЦГБ» г. о. Сызрань с диагнозом «инфаркт миокарда» ; формирование информационной базы по теме «Инфаркт миокарда» . Задачи дипломной работы: v Изучить учебную и научную литературу, материалы специализированных медицинских сайтов по теме дипломной работы; v Определить количество больных с диагнозом «инфаркт миокарда» , поступивших в кардиореанимацию МУЗ «ЦГБ» г. о. Сызрань за период с 2005 по 2009 года. v Определить взаимосвязь между возрастом пациентов и частотой возникновения инфаркта миокарда. v Определить число повторных инфарктов миокарда. v Провести анализ статистических данных по заболеваемости инфарктом миокарда кардиореанимационного отделения МУЗ «ЦГБ» г. о. Сызрань за 5 лет; v Определить уровень смертности у больных с диагнозом «инфаркт миокарда»

LOGO Инфаркт миокарда — острое заболевание, возникающее вследствие ишемического некроза мышцы сердца, обусловленного нарушением коронарного кровотока. Классификация инфаркта миокарда В зависимости от объема поражения миокарда различают: v крупноочаговый инфаркт миокарда; v мелкоочаговый инфаркт миокарда. По степени распространения некроза в глубину мышцы сердца выделяют: v трансмуральный инфаркт миокарда (некроз всей толщи миокарда); v интрамуральный инфаркт миокарда (некроз стенки миокарда, эндокард и эпикард не поражены); v субэндокардиальный инфаркт миокарда (некроз участков миокарда, прилегающих к эндокарду).

LOGO это заболевание, сущность которого состоит в развитии повторных эпизодов ишемии миокарда, сопровождающихся специфическими признаками торакальных болей — занимает центральное место в структуре ИБС.

LOGO v резкое снижение сократимости миокарда, нередко приводящее к острой левожелудочковой недостаточности; v боли в груди; v характерные изменения на ЭКГ; v аритмии; v дальнейшее прогрессирование ишемии миокарда вплоть до развития ИМ. Хорошо известно, что при ИБС причиной ишемии является несоответствие между потребностью миокарда в кислороде и его доставкой; Потребность миокарда в кислороде зависит: v от частоты сердечных сокращений; v напряжения стенок левого желудочка; v сократимости миокарда; Доставка кислорода к миокарду зависит: v v v от выраженности атеросклероза; спазма неизмененных; изменения эндотелия ; нарушений микроциркуляции; повышения активности свертывающей системы крови.

LOGO курение повышенный уровень холестерина артериальная гипертония тромбогенные факторы низкая физическая активность ожирение употребление алкоголя стресс

LOGO v ЭКГ покоя; v ЭКГ при нагрузках; v эхо. КГ в покое; v стресс-эхо. КГ; v холтеровское ЭКГ-мониторирование; v селективная коронарография; v внутрисосудистое УЗИ; v электронно-лучевая томография коронарных артерий; v перфузионная сцинтиграфия; v радионуклидная вентрикулография.

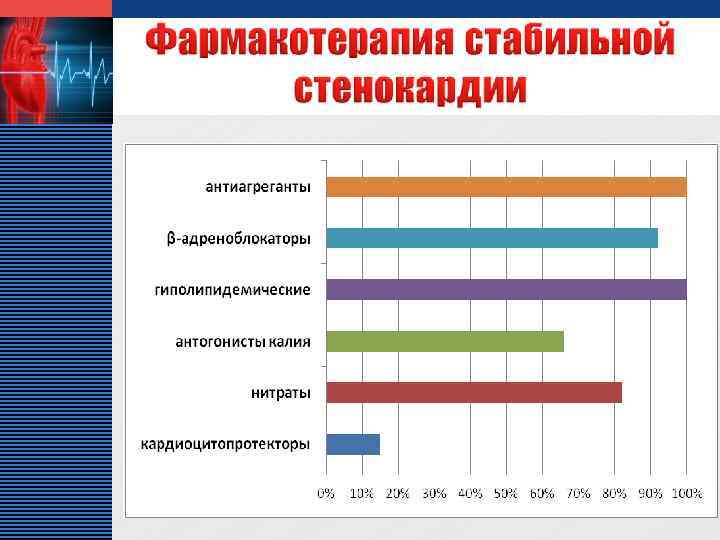
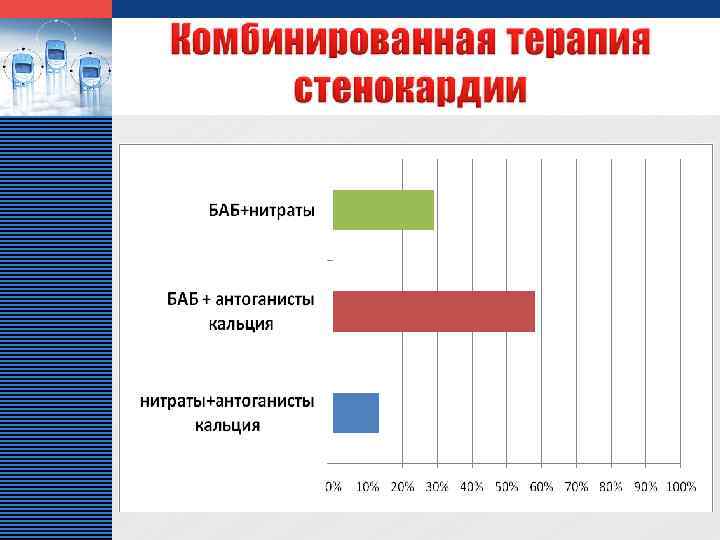
LOGO v v v Цели: профилактика ИМ и внезапной смерти; предупреждение приступов стенокардии и улучшение качества жизни больных. Задачи: восстановление равновесия между потребностью миокарда в кислороде и его доставкой; коррекция ишемии миокарда; повышение толерантности к ФН; сохранение трудоспособности больных; улучшение качества жизни больных; улучшение прогноза заболевания. Основные способы: немедикаментозные (диета, отказ от курения, контроль факторов риска: артериальной гипертензии, нарушенной толерантности к углеводам, ожирения). медикаментозные (антиангинальные и антиишемические средства, ацетилсалициловая кислота, антикоагулянты, гиполипидемические препараты). хирургические (аортокоронарное шунтирование, чрескожная транслюминальная ангиопластика, в том числе стенты).

LOGO Практическая часть дипломной работы проводилась на базе кардиологического отделения МУЗ «ЦГБ» г. о. Сызрань. Проведен анализ историй болезни, анкет пациентов со стабильной стенокардией.
LOGO
LOGO
LOGO
LOGO
LOGO

LOGO
LOGO
LOGO
LOGO
LOGO
LOGO

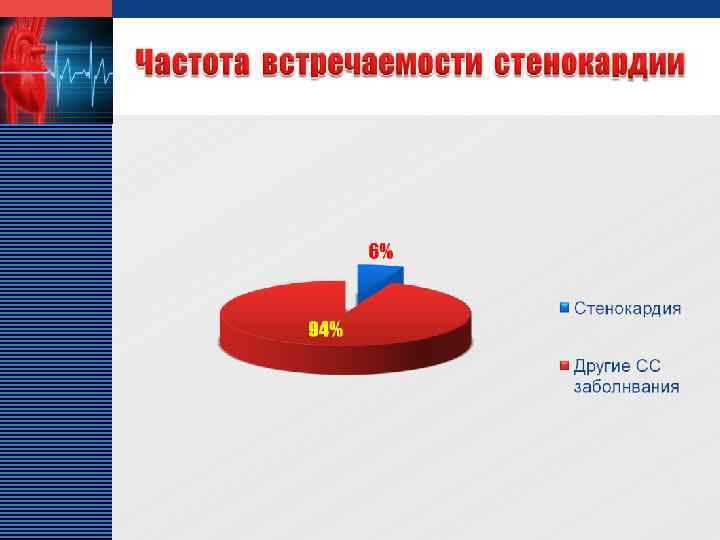
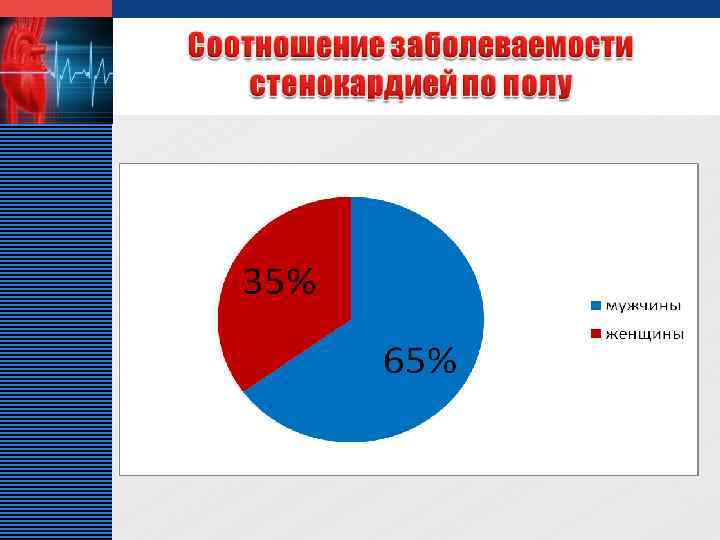
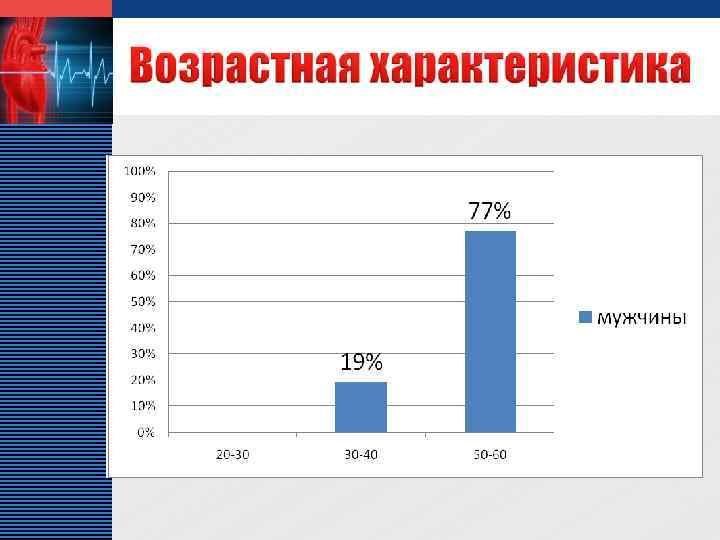
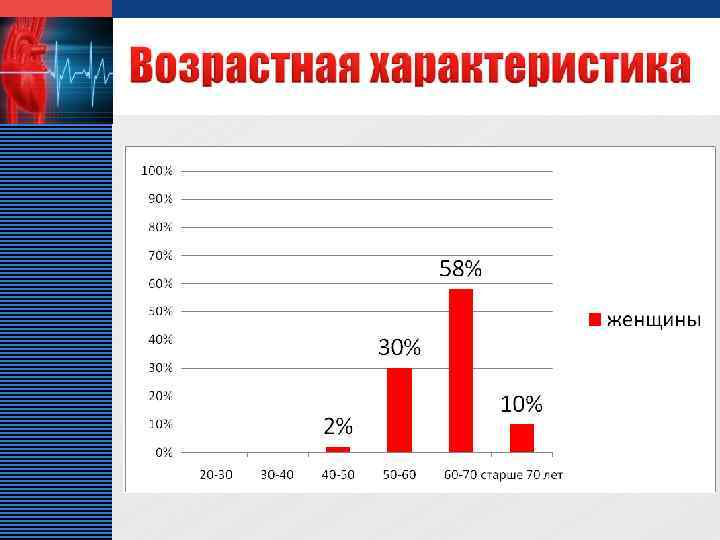
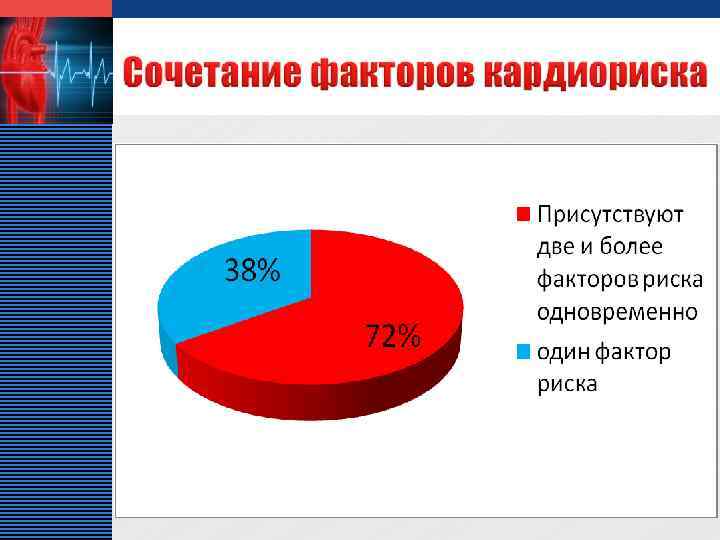
LOGO v Стабильная стенокардия занимает достаточное место среди других сердечнососудистых заболеваний в кардиологическом отделении МУЗ «ЦГБ» г. о. Сызрань, что составляет 6% и соответствует данным показателям по России – 4, 5 – 5 %. v Среди больных стенокардией преобладают лица мужского пола, пик заболеваемости приходится на возраст от 45 до 60 лет.

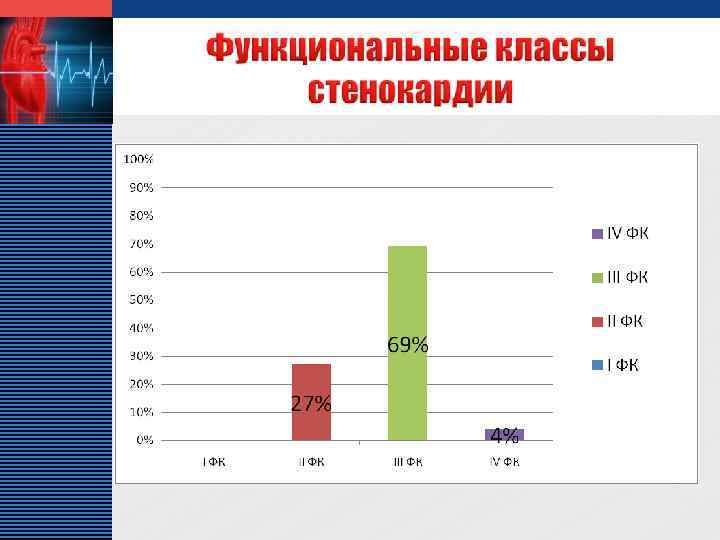
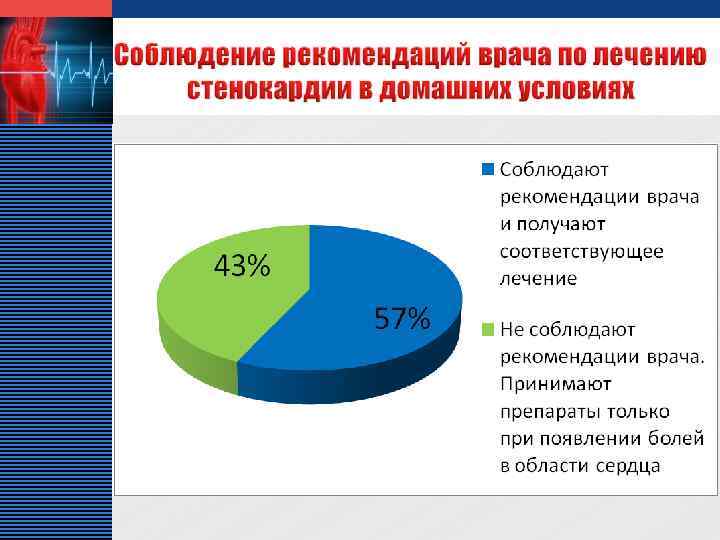
LOGO v Максимум заболеваемости стенокардией среди женщин приходится на возраст после 60 лет v Среди пациентов кардиологического отделения преобладают больные с стенокардией II и III функционального класса v Около 50% всех больных стенокардией знают о наличии у них болезней, но из них 47 % не соблюдают рекомендации врача и не получают соответствующее лечение в амбулаторных условиях

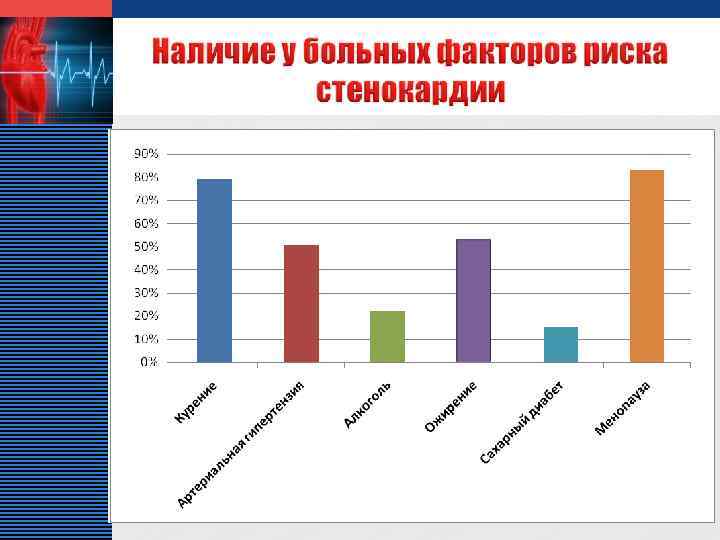
LOGO v Фельдшер должен уметь оценивать риск развития сердечно – сосудистых заболеваний и учитывать все имеющихся у данного пациента основные факторы риска и их влияние на формировании ИБС v Оздоровление образа жизни и коррекция факторов риска является неотъемлемой и важной составной профессиональной деятельности фельдшера.

LOGO Выпускная квалификационная работа (дипломная работа)
Источник
Содержание
Оглавление.
ВВЕДЕНИЕ….3
ГЛАВА 1.ОСТРЫЙ ИНФАРКТ МИОКАРДА….5
1.1.Характеристика и классификация острого инфаркта миокарда….5
1.2.Клиническая картина острого инфаркта миокарда….9
1.3.Диагностика острого инфаркта миокарда….11
1.4.Лечение острого инфаркта миокарда….16
ГЛАВА 2.СОВРЕМЕННЫЕ ПОДХОДЫ К ЛЕЧЕНИЮ ОСТРОГО ИНФАРКТА МИОКАРДА…20
2.1.Тромболитическая терапия (ТЛТ)….20
2.2.Внутрисоссудистые и хирургические методы….23
2.3.Сопутствующее лечение….24
2.4.Лечение осложнение острого периода инфаркта миокарда….27
ГЛАВА 3. СТАТИСТИКА ЗАБОЛЕВАЕМОСТИ ОСТРЫМ ИНФАРКТОМ МИОКАРДА ЗА 2006-2008 ГГ…32
ЗАКЛЮЧЕНИЕ….33
ЛИТЕРАТУРА….35
Введение (выдержка)
Введение.
Актуальность исследования. Ишемическая болезнь сердца (ИБС) – одно из основных заболеваний человека, значительно ухудшающее качество жизни и приводящее к летальному исходу. Статистические исследования свидетельствуют о том, что более 50% населения в возрасте от 65 лет страдают сердечно-сосудистыми заболеваниями. В России, по данным разных авторов, ежегодно ишемическая болезнь сердца диагностируется у 2,8-5,8 млн. человек, смертность же составляет до 30% общей.
Острый инфаркт миокарда (ОИМ) – заболевание, которое может закончиться выздоровлением больного без вмешательства врачей, и наоборот, привести к смерти, несмотря на все их усилия. Однако между этими крайностями находится многочисленная группа больных, судьба которых зависит от своевременного вмешательства врача и использования современных методов лечения.
Самой опасной является ранняя фаза заболевания – первые часы, когда высок риск остановки сердца. Своевременная и адекватная медицинская помощь при ОИМ заключается в максимально раннем проведении процедуры тромболизиса, оптимально в течение первого часа от возникновения симптомов. Госпитализация пациента должна осуществляться в кардиореанимационное отделение, обладающее возможностью проведения ангиопластики и стентирования коронарных артерий. Чем раньше будет восстановлен кровоток в сосуде, тем больше шансов на благоприятный исход. Между тем, если симптомы заболевания нетяжелы или нетипичны, может пройти несколько часов, пока пациент обратится за помощью.
Объект исследования острый инфаркт миокарда, как самостоятельная нозологическая единица и больные острым инфарктом миокарда.
Цель исследования – максимально полно изучить теоретические основы острого инфаркта миокарда, роль фельдшера в лечении этого заболевания, а так же на примере статистических данных г. Касимова и Касимовского района рассмотреть частоту возникновения острого инфаркта миокарда.
Главной задачей исследования является рассмотрение новых методов в оказании лечение и первой помощи при ОИМ. Так же показать необходимость тромболитической терапии в первые часы заболевания.
В ходе исследования были использованы графики, таблицы. Так же в данном исследовании отражены новые методы лечения ОИМ.
В первой главе даны теоретические аспекты инфаркта миокарда. Рассмотрена его классификация, клиническая картина и диагностические методы.
Во второй главе показаны новые методы лечения инфаркта миокарда. А так же их преимущества.
В третьей главе мы рассмотрим статистические данные по изучаемой теме по г.Касимову и Касимовскому району.
В заключении роль фельдшера в профилактике инфаркта миокрада.
Данное исследование отражает теоретические аспекты, а так же развивает практические навыки при ведение больных с острым инфарктом миокарда. В нем еще раз подчеркивается значение диагностики и правильного лечения в первые часы заболевания.
Заключение (выдержка)
Заключение.
Около 15—20% больных инфарктом миокарда погибают на догоспитальном этапе, еще 15% — в больнице. Общая летальность при инфаркте миокарда — 30—35% (в США — 140 человек в день). Большая часть больничной летальности приходится на первые двое суток, поэтому основные лечебные мероприятия проводят именно в этот период. Контролируемые испытания показали, что восстановление перфузии в течение первых 4—6ч инфаркта миокарда способствует ограничению его размеров, улучшению локальной и общей сократимости левого желудочка, снижению частоты больничных осложнений (сердечной недостаточности, ТЭЛА, аритмий) и летальности. Восстановление перфузии в течение первых 1—2ч инфаркта миокарда особенно благоприятно. Позднее восстановление перфузии также сопровождается увеличением выживаемости, что связывают с улучшением заживления миокарда и уменьшением частоты аритмий (но не ограничением размеров инфаркта).
При лечении предынфарктного состояния задача фельдшера — купировать болевой синдром, после чего обязательно госпитализировать больного в терапевтический стационар, где ему будет проводиться гепарино-терапия. Совершенно обязателен постельный режим.
Наиболее частой тактической ошибкой медицинских работников являются те случаи, когда больные в предынфарктном состоянии продолжают работать, им не назначают постельный режим и адекватное лечение.
Профилактику ишемической болезни сердца (ИБС) следует начинать уже в 35—40-летнем возрасте (а при наследственной отягощенности — еще раньше) и проводить ее, исключая по возможности факторы риска (так называемая первичная профилактика) и устраняя уже наступившие изменения в органах, обусловленные атеросклерозом сосудов (так называемая вторичная профилактика). Созданный в 1982 г. в Москве Институт профилактической кардиологии решает научные и методические вопросы профилактики ИБС.
Рекомендуется по возможности исключить нервное перенапряжение, урегулировать внутрисемейные и служебные взаимоотношения, исключить неприятные переживания. Установлено, что” люди ипохондрического склада характера, легко впадающие в плохое настроение, чрезмерно обидчивые, не умеющие планировать время работы и отдыха, чаще заболевают инфарктом миокарда.
Важнейшее профилактическое значение имеет рациональная физическая нагрузка: пешеходные ежедневные прогулки, бег трусцой, езда на велосипеде, плавание в бассейне. Фельдшера должны настойчиво пропагандировать пользу физической активности, улучшающей кровообращение миокарда и конечностей, активирующей противосвертывающую систему организма.
При неосложненной ИБС рекомендуется такая физическая нагрузка, при которой пульс учащается не более чем на 80% от фона, т. е. для лиц 50—60 лет при выполнении физических упражнений не превышает 140 в минуту, для 60—65-летних — не более 130 в минуту. Систолическое артериальное давление при этом не должно повышаться более 220 мм рт. ст., а диастолическое — не более чем на 10 мм рт. ст. от фона. Во всех случаях уточнить режим физической нагрузки должен врач.
Диета при ИБС должна быть низкокалорийной — около 2700 ккал/сут и при ожирении — не более 2000 ккал/сут (белков 80—90 г, жиров 70 г, углеводов 300 г). В рационе ограничивают животный жир (не более 50%), исключают тугоплавкие жиры — говяжий, свиной, бараний и богатые клетчаткой продукты — студень, мозги, печень, легкие; исключаются изделия из сдобного теста, шоколад, какао, жирные мясные, грибные и рыбные бульоны, ограничивается картофель, сахар (не более 70 г в день). Рекомендуются употребление ксилита и фруктозы, введение в рацион растительных масел, творога и других молочных продуктов, капусты, продуктов моря в виде салатов. Рекомендуются разгрузочные дни. Следует сократить до 4—5 г содержание поваренной соли в пище. Больным ИБС не рекомендуется принимать более 5—6 стаканов жидкости в день. Запрещаются курение и употребление алкоголя.
Необходима большая разъяснительная работа по борьбе с избыточным питанием, по профилактике и лечению ожирения — важнейшего фактора риска ИБС.
Литература
Литература.
1. Ведение больных на догоспитальном этапе//А. Л. Верткин, А. В. Тополянский, В. В. Городецкий и др.-М.: Национальное научно-практическое общество скорой медицинской помощи, кафедра клинической фармакологии и внутренних болезней МГМСУ, //Доктор.Ру, 9, 2003
2. Смолева Э.В., Степанова Л.А. ИБС. Острый инфаркт миокарда.//Карманный справочник фельдшера.-М., 2003г. -289с.
3. Сыркин А.Л. Инфаркт миокарда. -М.: Медицинское информационное агентство, 2003 г.
4. Фадеева Т.Б.Справочник фельдшера: неотложная помощь.-М.: Современный литератор, 2008г.-288 с.
5. Явелов И.С., Грацианский Н.А. Острый инфаркт миокарда.// В мире лекарств, 2, 1998.
Источник
Реферат
«Инфаркт миокарда»
- Введение;
- Классификация;
- Этиология;
- Факторы риска;
- Патогенез;
- Клиническая картина;
- Осложнения;
- Диагностика;
- Лечение;
- Профилактика;
- Заключение;
- Список используемой литературы.
- Патологическая анатомия: учебник / Ф.И. Струков, В.В. Серов 5е издание М.: Литтерра, 2011;
- Конспекты лекции по патологической анатомии;
- Патология: схемы, таблицы, алгоритмы: В.А. Агеев 4е издание Иркутск, 2013.
- Конспекты лекции по патологической анатомии;
Инфаркт миокарда одна из клинических форм ишемической болезни сердца, протекающая с развитием ишемического некроза участка миокарда, обусловленного абсолютной или относительной недостаточностью его кровоснабжения.
До конца 19 век Инфаркт миокарда описывался как казуистика, обнаруживавшаяся при вскрытии умерших от неясного заболевания. В России врач К. Кнопф в 1878 год впервые описал клиническую картину инфаркта миокарда, осложнённого кардиогенным шоком и разрывом сердца. В 1892 год английский клиницист У. Ослер указывал на возможность прямой связи некроза миокарда с поражением коронарной артерии сердца. В том же году русский терапевт В. М. Керниг (1892) подробно описал клиническую картину эпистенокардиального перикардита, который, как теперь известно, является осложнением инфаркта миокарда.
В 1909 год В. П. Образцов и Н. Д. Стражеско впервые в мире дали развёрнутое описание различных клинический форм Инфаркта миокарда, связав его развитие с тромбозом коронарных артерий сердца. Через три года Херрик (1912) опубликовал статью, посвященную клинике и патоморфологии инфаркта миокарда.
17 декабря 2012 года Американская коллегия кардиологии и Американская ассоциация сердца опубликовали самые современные клинические рекомендации по ведению инфаркта миокарда со стойкими подъёмами сегмента ST на ЭКГ и его ранних осложнений. Чуть раньше в октябре 2012 года свои рекомендации по данной форме заболевания обновило Европейское общество кардиологии. Последние обновления своих рекомендаций по ведению острого коронарного синдрома без стойких подъёмов сегмента ST на ЭКГ данные общества публиковали в мае и декабре 2011 года соответственно.
Как показывают статистические исследования, инфаркт миокарда чаще развивается у мужчин в возрасте от 40 до 60 лет. У женщин это заболевание встречается примерно в полтора-два раза реже.
Инфаркт миокарда возникает у больных ишемической болезнью сердца (ИБС), при атеросклерозе, артериальной гипертонии. К факторам риска развития инфаркта миокарда относится курение (т.к. оно вызывает сужение коронарных сосудов сердца и снижает снабжение сердечной мышцы кровью), ожирение, недостаток двигательной активности. В то же время инфаркт миокарда может стать первым проявлением ИБС. К сожалению, инфаркт миокарда является сейчас одной из основных причин инвалидности во взрослом возрасте, а смертность среди всех заболевших составляет 10-12%.
Инфаркт миокарда развивается в результате обтурации просвета сосуда, кровоснабжающего миокард (коронарная артерия). Причинами могут стать (по частоте встречаемости):
1.Атеросклероз коронарных артерий (тромбоз, обтурация бляшкой) 93-98 %
2.Хирургическая обтурация (перевязка артерии или диссекция при ангиопластике)
3.Эмболизация коронарной артерии (тромбоз при коагулопатии, жировая эмболия т. д.)
4.Длительный спазм коронарных артерий
5.Психоэмоциональное перенапряжение
Отдельно выделяют инфаркт при пороках сердца (аномальное отхождение коронарных артерий от аорты).
Инфаркт миокарда принято классифицировать по раду признаков:
- По времени его возникновения:
А. первичный (острый) длится примерно 8 нед с момента приступа ишемии миокарда;
Б. повторный инфаркт, возникший спустя 8 нед после первичного;
В. рецидивирующий – инфаркт, развившийся в течение 8 нед существования первичного.
2) По локализации в различных отделах сердца:
А. левого желудочка;
Б. верхушки сердца;
В. межжелудочковой перегородки (септальный);
Г. правого желудочка (редко).
3) По локализации в различный отделах сердечной мышцы (по отношению к сердечной оболочке):
А. субэндокардиальный;
Б. субэпикардиальный;
В. интрамуральный (средняя часть миокарда);
Г. трансмуральный (вся толща сердечной мышцы).
4) По распространенности:
А. мелкоочаговый;
Б. крупноочаговый;
В. трансмуральный.
В своём течении инфаркт миокарда проходит 2 стадии некротическую и стадию рубцевания.
В некротической стадии при гистологическом исследовании область инфаркта представляет собой некротизированную ткань, в которой периваскулярно сохраняются «островки» неизменного миокарда. Область некроза отграничена от сохранившегося миокарда зоной полнокровия и лейкоцитарной инфильтрацией (демаркационное воспаление). Эту стадию характеризуют не только некротические изменения в очаге инфаркта, но и глубокие дисциркуляторные и обменные нарушения вне этого очага. Они характеризуются фокусами неравномерного кровенаполнения, кровоизлияниями, исчезновением из кардиомиоцитов гликогена, появлением в них липидов, деструкцией митохондрий и саркоплазматической сети, некрозом единичных мышечных клеток. Сосудистые нарушения появляются и за пределами сердца, например в головном мозге, где можно обнаружить неравномерное полнокровие, стазы в капиллярах и диапедезные кровоизлияния.
Стадия рубцевания (организации) инфаркта начинается по существу тогда, когда на смену лейкоцитам приходят макрофаги и молодые клетки фибробластического ряда. Макрофаги принимают участие в резорбции некротических масс, в их цитоплазме появляются липиды, продукты тканевого детрита. Фибробласты, обладая высокой ферментативной активностью, участвуют в фибриллогенезе. Организация инфаркта происходит как из зоны демаркации, так и из «островков» сохранившейся ткани в зоне некроза. Этот процесс продолжается 7-8 нед, однако эти сроки подвержены колебаниям в зависимости от размеров инфаркта и реактивности организма больного. Новообразованная соединительная ткань вначале рыхлая, типа грануляционной, затем созревает в грубоволокнистую рубцовую, в которой вокруг сохранившихся сосудов видны островки гипертрофированных мышечных волокон. В полости перикарда в исходе фибринозного перикардита появляются спайки. В них нередко образуются сосуды, анастомозирующие с внесердечными коллатералями, что способствует улучшению кровоснабжения миокарда.
Таким образом, при организации инфаркта на его месте образуется плотный рубец. В таких случаях говорят о постинфарктном кардиосклерозе. Сохранившийся миокард, особенно по периферии рубца, подвергается регенерационной гипертрофии.
Основной клинический признак интенсивная боль за грудиной (ангинозная боль). Однако болевые ощущения могут носить вариабельный характер. Пациент может жаловаться на чувство дискомфорта в груди, боли в животе, горле, руке, лопатке. Нередко заболевание имеет безболевой характер, что характерно для больных сахарным диабетом.
Болевой синдром сохраняется более 15 минут (могут длиться 1 час) и купируется через несколько часов, либо после применения наркотических анальгетиков, нитраты неэффективны. Бывает профузный пот.
В 20-30 % случаев при крупноочаговых поражениях развиваются признаки сердечной недостаточности. Пациенты отмечают одышку, непродуктивный кашель.
Нередко встречаются аритмии. Как правило это различные формы экстрасистолий или фибрилляция предсердий. Нередко единственным симптомом инфаркта миокарда является внезапная остановка сердца.
Предрасполагающим фактором является физическая нагрузка, психоэмоциональное напряжение, состояние утомления, гипертонический криз.
В некоторых случаях симптомы инфаркта миокарда могут носить атипичный характер. Такая клиническая картина затрудняет диагностику инфаркта миокарда. Различают следующие атипичные формы инфаркта миокарда:
- Абдоминальная форма симптомы инфаркта представлены болями в верхней части живота, икотой, вздутием живота, тошнотой, рвотой. В данном случае симптомы инфаркта могут напоминать симптомы острого панкреатита.
- Астматическая форма симптомы инфаркта представлены нарастающей одышкой. Симптомы инфаркта напоминают симптомы приступа бронхиальной астмы.
- Атипичный болевой синдром при инфаркте может быть представлен болями локализованными не в груди, а в руке, плече, нижней челюсти, подвздошной ямке.
- Безболевая ишемия миокарда наблюдается редко. Такое развитие инфаркта наиболее характерно для больных сахарным диабетом, у которых нарушение чувствительности является одним из проявлений болезни (диабета).
- Церебральная форма симптомы инфаркта представлены головокружениями, нарушениями сознания, неврологическими симптомами.
- В ряде случаев у пациентов с остеохондрозом грудного отдела позвоночника, к основному болевому синдрому при инфаркте миокарда присоединяется характерная для межрёберной невралгии опоясывающая боль в грудной клетке, усиливающаяся при прогибании спины назад, вперед, в обе стороны.
- ЭКГ (обращают внимание на высоту остроконечных Т зубцов: при инфаркте они, как правило, высокие, а повышение уровня ST сегмента на 1мм также свидетельствует о наличии некротического процесса. Анализ данных ЭКГ позволяет оценить место локализации поражения ткани миокарда, степень распространения и временные рамки от начала разрушения клеток. Для достоверной и правильной оценки, при диагностике инфаркта миокарда, данные ЭКГ должны обновляться через каждые 25-30 минут, для сравнения с ранее проведенными исследованиями, чтобы иметь возможность видеть динамику распространения и характер заболевания.)
- Эхокардиография (данный метод диагностики применяют для дополнительной информации, в случае неясной картины показаний ЭКГ. Исследование с помощью эхокардиографии, ультразвукового исследования дает возможность выявить скрытую ишемическую болезнь сердца, стенокардию и исключить инфаркт миокарда.)
- Биохимические показатели, общий анализ крови (точная диагностика инфаркта миокарда невозможна без проведения специальных анализов крови. Количество нейтрофильных лейкоцитов растет в течение 1-2 суток, на 3 сутки уровень лейкоцитов достигает своей высшей точки и спадает до нормального количества, при одновременном нарастании СОЭ. Это связано с возникновением воспалительных процессов и образованием рубца. Также, в первое время отмечается повышение ферментативной активности в тканях миокарда. Появление в сыворотке крови маркеров, указывающих на некротические изменения в мышцах сердца, дает основание предположить инфаркт миокарда. Тропонин, сократительный белок в нормальном состоянии не встречается в сыворотке крови, но всегда присутствует при инфаркте миокарда.)
- Рентгенография грудной клетки позволяет выявить осложнения инфаркта миокарда (застой в лёгких) и провести дифференциальную диагностику (пневмоторакс, расслоение аорты).
Прогноз заболевания условно неблагоприятный, после возникновения инфаркта в миокарде развиваются необратимые ишемические изменения, что может привести к осложнениям различной степени тяжести.
№ | Осложнение | Частота в % | Время развития | Связь осложнения с особенностями локализации и размерами инфаркта |
1. | Кардиогенный шок | 12-30 | Сек, мин, часы | При поражении 40 и > %массы миокарда ЛЖ |
2. | Острая ЛЖ недостаточность | 10-25 | Первые мин, часы, сутки | Развивается при инфарктах, захватывающих 20-25% массы миокарда ЛЖ |
3. | Аритмия | До 90 | В любое время | При локализации инфаркта в области перегородки (проводящая система) |
4. | Тромбоз коронарных артерий | – | В течение нескольких суток (2-3) | – |
5. | Острая аневризма | 12-20 | Чаще 3-5 сутки | Крупноочаговые и трансмуральные инфаркты |
6. | Томпонада сердца | 3-5 | 3-5 сутки | Крупноочаговые т трансмуральные инфаркты, часто с образованием аневризмы; рецидивирующие инфаркты |
7. | Отрыв папилярных мышц | 1(редко) | 3-5 сутки | Обширные инфаркты с вовлечением папилярных мышц |
8. | Межжелудочковый тромбоз | 15-30 | 3-5 сутки | Крупноочаговые и трансмуральные инфаркты с образованием аневризмы; рецидивирующие инфаркты |
9. | Хроническая аневризма | – | Формируется по мере организации острой аневризмы или трансмурального инфаркта. 2-4 нед | Крупноочаговые, трансмуральные инфаркты |
10. | Хроническая ЛЖ недостаточность | – | Развивается по мере организации обширных инфарктов и после их рубцевания | Обширный постинфарктный кардиосклероз |
20-25% больных с инфарктом миокарда погибают практически сразу после его развития от ранних осложнений (фибрилляция желудочков, острая ЛЖ недостаточность, кардиогенный шок). Аритмии регистрируются у90% больных. Если она сочетается с отеком легких (редко), то перспективы на выживание мрачные. При развитии кардиогенного шока смертельные исходы регистрируются в 80-90% случаев. Более чем у 60% больных появляется клиника сердечной недостаточности.
- Первая помощь:
- При подозрении на инфаркт миокарда больного сначала усаживают и успокаивают. Рекомендуется положение сидя, желательно на кресле со спинкой, или полулёжа с согнутыми коленями. Тугую мешающую одежду расстёгивают, ослабляют галстук.
- Если больному выписано лекарство от боли в груди, такое как нитроглицерин, и это лекарство под рукой, то больному дают это лекарство.
- Если в течение 3 минут после сидения в покое или после принятия нитроглицерина боль не проходит, без промедления вызывают карету скорой помощи. Оказывающим первую помощь нельзя поддаваться на уговоры больного о том, что всё сейчас пройдёт. Если скорая помощь не сможет прибыть быстро, пациента везут в больницу на попутной машине. При этом в машине желательно находиться двум здоровым людям, чтобы один вёл машину, а другой следил за состоянием больного.
- Если под рукой оказался аспирин, и у больного нет на аспирин известной ему аллергии, то ему дают разжевать 300 мг аспирина. Если больной постоянно принимает аспирин, принятую этим днём дозу дополняют до 300 мг. Важно разжевать таблетки, иначе аспирин не подействует достаточно быстро.
- В случае остановки сердца (потеря сознания, отсу
