Дифференциальная диагностика прободной язвы желудка и инфаркта миокарда

.jpg) Дифференциальный диагноз: перфорацию язвы в ранний период осложнения приходится дифференцировать от острых заболеваний, при которых возникает острая боль в эпигастральной области.
Дифференциальный диагноз: перфорацию язвы в ранний период осложнения приходится дифференцировать от острых заболеваний, при которых возникает острая боль в эпигастральной области.
Перфорация опухоли желудка. Возраст больных обычно старше 50 лет. В анамнезе симптомы, характерные для опухоли желудка: снижение аппетита, слабость, похудание, предшествовавший ахилический гастрит. Клинические проявления перфорации опухоли аналогичны симптомам прободения язвы. Предположение о перфорации опухоли подтверждается, если у больного пальпируется опухоль в эпигастральной области.
Острый холецистит. Чаще наблюдается у тучных женщин. Боль наступает после приема жирной жареной пищи, локализуется в правом подреберье, иррадиирует под правую лопатку, в правое надплечье. Боль постоянная, сопровождается многократной рвотой, не приносящей облегчения. В анамнезе повторные приступы печеночной колики или острого холецистита с повышением температуры тела, иногда с желтухой. Для приступа острого холецистита с самого начала характерно учащение пульса, высокая температура тела, лейкоцитоз.
При пальпации живота обнаруживают напряжение мышц в правом верхнем квадранте живота, которое никогда не достигает такой выраженности, как при прободении язвы. Можно прощупать увели ченный болезненный желчный пузырь, выявить положительный симптом Ортнера—Грекова (болезненность при легком поколачиванин ребром ладони правой реберной дуги), положительный френикус-симптом (болезненность при надавливании в правой надключичной области, между ножками грудино-ключично-сосцевидной мышцы).
Печеночная колика. Чаще наблюдается у тучных больных, среди которых преобладают женщины. Боль острая, схваткообразная в эпигастральной области или в правом подреберье, быстро купируется спазмолитическими препаратами. Не сопровождается повышением температуры тела. При обследовании живота не выявляют признаков острого воспаления.
Острый панкреатит начинается с резкой постоянной боли в эпигастральной области, принимающей опоясывающий характер. Возникновению боли предшествует употребление обильной жирной пищи, алкоголя. Характерна многократная рвота желудочным содержимым, затем дуоденальным содержимым, не приносящая облегчения. Нет «дискообразного» напряжения мышц брюшной стенки, имеется вздутие живота вследствие пареза кишечника. Пальпация болезненна в зоне проекции поджелудочной железы на брюшную стенку, при этом можно выявить ослабление пульсации брюшной аорты вследствие отека поджелудочной железы (симптом Воскресенского). Болезненна пальпация в области левого реберно-позвоночного угла (симптом Мейо—Робсона).
Острый аппендицит. Дифференцировать перфорацию язвы от острого аппендицита бывает трудно у тех больных, у которых в момент перфорации язвы боль в эпигастральной области выражена нерезко, а гастродуоденальное содержимое, затекая по правому боковому каналу в правую подвздошную ямку, вызывает боль и напряжение мышц брюшной стенки в правом нижнем квадранте живота.
Острый аппендицит часто начинается с боли в эпигастральной области, которая затем перемещается в правую подвздошную область. Следует учесть, что при перфорации язвы наибольшая выраженность болезненности и напряжения мышц брюшной стенки будет в верхней половине живота, где воспалительный процесс начался раньше, чем в правой подвздошной области. Исчезновение «печеноч-ной тупости» и выявляемый рентгенологически свободный газ в брюшной полости типичны для перфорации язвы. При рентгенологическом исследовании во время перфорации язвы наблюдается также ограничение подвижности правого купола диафрагмы.
При остром аппендиците максимальная выраженность симптомов определяется в правой подвздошной области и не бывает резкого напряжения мышц в эпигастральной области. При рентгенологическом исследовании выявляется пневмотоз слепой кишки и терминального отдела подвздошной кишки-.
Сходство динамики болевого синдрома при прободной язве с клиническим течением острого аппендицита, недооценка обнаруженных симптомов, погрешности в клиническом исследовании больного приводят врачей к ошибочному диагнозу острого аппендицита, по поводу которого предпринимается операция. Надо помнить, что операция всегда является диагностическим этапом. Во время операции подозрение на перфорацию язвы должно возникнуть, если червеобразный отросток не изменен или немного гиперемирован, а имеется мутный выпот, поступающий из верхнего этажа брюшной полости. В экссудате может быть примесь желчи, остатки пищи.
Тромбоз и эмболия сосудов брыжейки — осложнение сердечнососудистых заболеваний. Контингент больных — преимущественно люди пожилого возраста. Характерно внезапное возникновение жестокой боли в животе без определенной локализации. Больной беспокоен, меняет положение. При обследовании выявляют порок сердца с мерцательной аритмией. Пульс частый, быстро развивается коллапс. Температура тела понижена. Рвота наблюдается редко, чаще — жидкий стул с примесью крови. Живот вздут, мягкий. Прослушиваются единичные перистальтические шумы. При ректальном исследовании может быть обнаружена кровь в прямой кишке. Высокий лейкоцитоз.
Расслаивающая аневризма аорты встречается у людей пожилого возраста. Внезапно возникает жестокая боль в верхней половине живота. При обследовании выявляют в животе неподвижное болезненное пульсирующее образование, над которым можно выслушать грубый систолический шум. Выражено напряжение мышц брюшной стенки. Пульс частый, артериальное давление снижено. Пульсация подвздошных и бедренных артерий ослаблена.
Почечная колика характеризуется внезапным возникновением острой боли в правой или левой поясничной области с иррадиацией в паховую область, половые органы, сопровождается дизурическими явлениями. Больной беспокоен, мечется, кричит от боли. Живот несколько вздут и напряжен, «печеночная тупость» сохранена, нет свободной жидкости в брюшной полости, перистальтические шумы выслушиваются. В анализах мочи обнаруживают неизмененные эритроциты. При обзорной рентгенографии можно выявить тени камней в проекции почек и мочеточников. На урограмме видны патологические изменения в чашечно-лоханочном сегменте, в мочеточниках. При хромоцистоскопии диагноз мочекаменной болезни, почечной колики подтверждает задержка выделения метиленового синего из устья мочеточника.
Инфаркт миокарда (гастралгическая форма) имеет сходство с клиническими проявлениями перфорации язвы. Начало заболевания характеризуется возникновением острой боли в эпигастральной области, иррадиирующей в область сердца, между лопатками. Состояние больного тяжелое, он старается сохранить неподвижное положение, чаще — полусидячее. Пульс частый, аритмичный, артериальное давление снижено. Границы сердца расширены, тоны сердца глухие. На электрокардиограмме обнаруживают свежие очаговые нарушения коронарного кровообращения. Язык влажный. Живот мягкий, болезненный в эпигастральной области. «Печеночная тупость» сохранена. Перистальтические шумы выслушиваются.
Инфаркт миокарда чаще возникает у людей пожилого возраста, отмечавших в анамнезе приступы стенокардии.
Базальная пневмония и плеврит. Боль в верхней половине живота возникает остро, усиливается при дыхании, кашле. Дыхание поверхностное, при аускультации можно выявить в нижних отделах грудной клетки шум трения плевры, хрипы. Температура тела повышена до 38-40°С. Пульс частый. Язык влажный. Живот может быть умеренно напряжен в эпигастральной области. «Печеночная тупость» сохранена. Перистальтические шумы выслушиваются. Высокий лейкоцитоз (число лейкоцитов 20 • 109/л, или 20 000 и более) со двигом формулы белой крови влево. При рентгенологическом исследовании легких подтверждается диагноз пневмонии.
Спонтанный пневмоторакс — осложнение буллезной эмфиземы легких. Характерно внезапное возникновение острой боли в правой или левой половине грудной клетки с иррадиацией в эпигастральную область. Дыхание не выслушивается над соответствующим легким. При рентгенологическом исследовании обнаруживают воздух в плевральной полости и коллабированное легкое.
В период гнойного перитонита, развившегося вследствие перфорации язвы, клиническое течение имеет сходство с клиническим проявлением перитонита любого происхождения. Показана срочная срединная лапаротомия с целью выявления источника перитонита и лечения перитонита.
Хирургические болезни. Кузин М.И., Шкроб О.С.и др, 1986г.
Еще статьи на эту тему:
– Перфорация язвы в свободную брюшную полость
– Перфорация язвы
– Принципы лечения желудочно-кишечных кровотечений
Источник
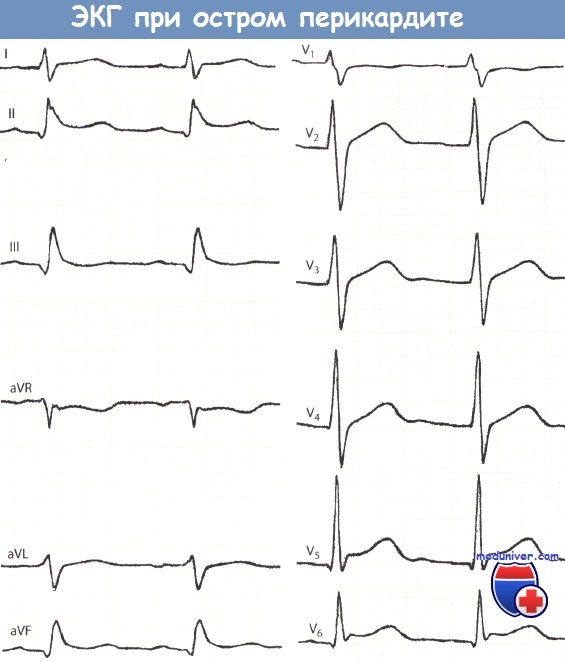
Дифференциальный диагноз инфаркта миокарда. Острый перикардит. Гипертрофическая кардиомиопатия.Дифференциальный диагноз инфаркта миокарда проводится со следующими заболеваниями. Рентгенография грудной клетки обычно не выявляет изменений или определяется «шаровидное» сердце. По данным ЭхоКГ функция сердца не нарушена или выявляется скопление жидкости в полости перикарда. • Гипертрофическая кардиомиопатия (ГКМП) — в период ФН у больного может (в 30—50% случаев) отмечаться выраженная загрудинная боль (со всеми признаками ангинозной) вследствие роста П02 гипертрофированным миокардом, под действием повышения давления из-за сужения пути оттока из ЛЖ. В период ФН или после ее окончания (независимо от боли) могут отмечаться сердцебиение, общая слабость, обмороки и ВСС. Эти симптомы – результат дефицита возможностей повысить МОК вследствие сужения устья аорты и нарушения наполнения ЛЖ в диастолу. Заболевание имеет генетический характер. Характерный признак ГКМП – нарушение строения миофибрилл (этим можно объяснить частое появление аритмий). При выслушивании сердца (в проекции аортального клапана) определяется нарастающий и убывающий систолический шум, проводящийся на шею. В случае митральной недостаточности отмечается систолический шум над верхушкой. Размеры сердца увеличены, верхушечный толчок смещается влево. На ЭКГ определяются ГЛЖ, наличие зубцов Q в V4-6 или III, avF-отведениях (из-за гипертрофии межжелудочковой перегородки). • Прободная язва желудка или двенадцатиперстной кишки, патология пищевода (ГЭРБ, нарушение моторики пищевода), которая может быть причиной боли (похожей на ишемическую) в грудной клетке (нередко эти нарушения комбинируются с ИБС, что затрудняет дифференциальную диагностику); острый холецистит (изредка сочетается с нижним ИМ; может усилить клинические симптомы и изменения ЭКГ, появляющиеся при ИМ), протекающий с болезненностью в правом подреберье, лихорадкой и лейкоцитозом; панкреатит и аппендицит.
• Пищевое отравление. • Расслаивающаяся аневризма аорты (встречающаяся чаще на 6-м десятилетии жизни) — драматичное событие с точки зрения высокой летальности. Так, в первые часы от начала болей умирает треть больных, в первый день — 15 больных в час и в первую неделю — более 70% пациентов. Болеют чаще мужчины с АГ, тогда как у женщин эта патология может начаться в молодом возрасте, особенно с синдромом Марфана. Выделяют следующие виды данной патологии: расслоение аневризмы аорты вне покрытия перикардом (тип В) и внутриперикардиально (тип А, характеризующийся худшим прогнозом с точки зрения развития фатальных осложнений — тяжелая аортальная недостаточность, тампонада сердца, инсульт); 2/3 эпизодов касаются внутриперикардиальной аорты (чуть повыше аортальных клапанов), 1/5 случаев локализации – ниже отхождения левой подключичной артерии, еще реже поражается дуга аорты или ее брюшной отдел. У пациентов типа А появляется внезапная «разрывающая» острая (огромной интенсивности), рецидивирующая боль, локализованная в центре грудной клетки и возникающая из грудино-реберных сочленений. • ТЭЛА — характерна возникшая внезапно одышка, связанная с болью в грудной клетке (в 65% случаев) плеврального характера, нет признаков ОЛ. ТЭЛА следует подозревать в случае появления у больного (особенно с наличием ФР ТЭЛА) неясной одышки и/или болей в грудной клетке с отсутствием ишемических изменений на ЭКГ (иногда определяюгся S1,Q3 и отрицательные зубцы Т в V1-3). Рентгенография легких – обычно без явных отклонений от нормы. По данным ЭхоКГ можно оценить нарушение систолической функции ЛЖ и выявить признаки перегрузки правых отделов сердца. Более информативны – легочная ангиография, КТ легких и оценка уровня Д-димеров • Левосторонний фибринозный плеврит (чаще сопутствующий болезням легких) — боль часто сильная и связана с дыханием, кашлем (в отличие от постоянной боли при ИМ), больной лежит на больном боку, дыхание поверхностное. На стороне поражения отмечаются снижение подвижности нижнего края, шум трения плевры и ослабление везикулярного дыхания К неинвазивной визуальной диагностике инфаркта миокарда относят рентгенографию грудной клетки, которая дает важную информацию и в ряде случаев помогает исключить причину болей в грудной клетке (пневмоторакс, ТЭЛА с инфарктом легких, переломы ребер, расслоение аорты). У больных ИМ рентгенография легких может быть полезна в выявлении ОЛ, оценке размеров сердца (есть или нет кардиомигалия), решении вопроса о том, является ли СН (кардиального или клапанного генеза) острой или хронической Для верификации диагноза инфаркта миокарда (особенно когда при затяжном болевом приступе после снятия ЭКГ типичные изменения на ней отсутствуют и диагноз сомнителен, неясен) важна и неинвазивная ЭхоКГ в двух режимах Определяют симптомы возможного некроза нарушение региональной сократимости миокарда (участки акинезии, гиподискинезии) даже у больных с нетрансмуральным ИМ, ФВЛЖ, размеры камер сердца и разные осложнения ИМ – перфорацию (дефекты) межжелудочковой перегородки (ДМЖП), разрывы миокарда, аневризмы желудочков, выпот в полость перикарда, разрыв или отрыв сосочковых мышц, митральную регургитацию. Нормальная локальная сократимость миокарда ЛЖ часто помогает исключить ИМ в этой зоне. Для ИМ ПЖ характерны расширение ПЖ, тяжелая его дисфункция, которая часто сочетается с таковой нижней стенки ЛЖ Катетеризация ЛА выявляет повышенное давление в ППр на фоне неизмененного ДЗЛА. Недостатки ЭхоКГ — невозможность отличить свежий ИМ от старого рубца (следов ранее перенесенного ИМ) и субъективность анализа данных (в ряде случаев их нельзя оценить количественно) Если ЭКГ и изменения ферментов не позволяют достоверно подтвердить диагноз инфаркта миокарда, то в течение первых 2—5 дней проводят сцинтиграфию сердца с изотопом технеция (или радионуклидную вентрикулографию) Технеций накапливается в зоне некроза, и на сцинтиграмме появляется «горячий очаг». Сцинтиграфия менее чувствительна, чем определение МВ-КФК Она, как и ЭхоКГ, не позволяет отkичить свежий ИМ от старого рубца. При некрозе миокарда ионы кальция выходят из миокардиоцита и пирофосфат соединяется с ними так, что выявляемые поля его фиксации указывают на участки некроза. Учебное видео ЭКГ при миокардите, перикардите и ТЭЛА
– Также рекомендуем “Принципы лечения неосложненного инфаркта миокарда. Направления фармакологического лечения инфаркта миокарда.” Оглавление темы “Диагностика и лечение инфаркта миокарда.”: |
Источник