Дифференциальная диагностика острой сердечной недостаточности

Сердечную астму необходимо дифференцировать с:
- • приступом бронхиальной астмы;
- • спонтанным пневмотораксом;
- • ТЭЛА;
- • истинным отеком легких.
Таблица 10. Дифференциальная диагностика сердечной астмы и истинного отека легких
Критерий | Сердечная астма | Отек легких |
Состояние | Тяжелое | Крайне тяжелое |
Одышка | Инспираторная | Инспираторная или смешанная |
ЧДД | 30-40 в минуту | 40-60 в минуту |
Клокочущее дыхание, слышное на расстоянии | Не характерно | Характерно |
Мокрота | Жидкая, светлая | Жидкая, пенистая белая или розовая |
Аускультация легких | Звонкие влажные хрипы с обеих сторон в нижних отделах легких | Влажные хрипы с обеих сторон над всей поверхностью легких, больше в верхних отделах |
Таблица 11. Дифференциальная диагностика сердечной астмы и бронхиальной астмы
Критерий | Сердечная астма | Бронхиальная астма |
Анамнез | Заболевания ССС (ИБС, ГБ, пороки сердца) | Пневмония, аллергия, ХНЗЛ |
Возраст начала болезни | Чаще пожилой | Молодой или средний |
Одышка | Инспираторная или смешанная | Экспираторная |
Аускультация | Легкие: звонкие влажные хрипы с обеих сторон. Сердце: тоны сердца приглушены, может быть ритм галопа, акцент 2 тона на легочной артерии | Легкие: сухие хрипы. Сердце: тоны сердца приглушены, ритмичные, тахикардия |
Мокрота | Жидкая (при отеке легких — пенистая), в мокроте могут быть клетки сердечных пороков (альвеолярный эпителий) | Стекловидная, в мокроте эозинофилы, спирали Куршмана, кристаллы Шарко-Лей- дена |
ЭКГ | Отклонение электрической оси сердца влево, гипертрофия левого желудочка, ишемия миокарда, аритмия | Перегрузка правого предсердия P-pulmonale |
Лечебный эффект | От наркотических анальгетиков, нитроглицерина, диуретиков | От симпатомиметиков и метилксантинов |
Таблица 12. Дифференциальная диагностика острой сердечной астмы и спонтанного пневмоторакса
Критерий | Сердечная астма | Спонтанный пневмоторакс |
Данные анамнеза | Наличие острых и хронических заболеваний сердца | Наличие хронических заболеваний легких, инвазивные процедуры. Может возникнуть у практически здоровых людей |
Характер одышки | Инспираторный | Смешанный |
Условия возникновения | Может возникать при физической нагрузке, нервно-психическом напряжении, часто ночью | При физической нагрузке и сильном кашле |
Сопутствующие симптомы | Кашель со светлой мокротой, сердцебиение, потливость, чувство тревоги | Сопровождается резкой болью с одной стороны, сердцебиением |
Перкуссия | Без особенностей | Тимпанический звук на стороне поражения |
Аускультация | Жесткое дыхание, в нижних отделах с обеих сторон влажные хрипы, рассеянные сухие хрипы | Резкое ослабление дыхания над зоной тим- панического звука |
Данные рентгенологического исследования | Нечеткость легочного рисунка, понижение прозрачности прикорневых отделов легких | Участок просветления, лишенный легочного рисунка, спавшееся легкое, смещение органов средостения в здоровую сторону и купола диафрагмы книзу |
Таблица 13. Дифференциальная диагностика острой сердечной астмы и ТЭЛА
Критерий | Сердечная астма | ТЭЛА |
Данные анамнеза | Наличие острых и хронических заболеваний сердца | Тромбофлебит глубоких вен бедра, таза и голени, нарушения ритма, тяжелая ХСН, операции, длительный постельный режим, прием оральных контрацептивов |
Особенности одышки | Инспираторный характер, ортопноэ, вспомогательные мышцы участвуют в акте дыхания | Инспираторный характер, ортопноэ не характерно, вспомогательные мышцы не участвуют в акте дыхания, дистанционных шумов нет |
Условия возникновения | Может возникать при физической нагрузке, нервно- психическом напряжении, часто ночью | У лиц с группой риска — физические и эмоциональные напряжения, кашель, натуживание, восстановление синусового ритма |
Сопутствующие симптомы | Кашель со светлой мокротой, потливость, чувство тревоги, акроцианоз | Боль в груди, кашель, кровохарканье, диффузный цианоз |
Перкуссия | Без особенностей | Локальное притупление перкуторного звука при развитии инфаркта легкого |
Аускультация | Жесткое дыхание, в нижних отделах с обеих сторон влажные хрипы, рассеянные сухие хрипы | Наличие локальных дыхательных шумов: мелкопузырчатые хрипы, крепитация, шум трения плевры — при развитии инфаркта легкого |
ЭКГ | Отклонение электрической оси сердца влево, гипертрофия левого желудочка, ишемия миокарда, аритмия | Отклонение электрической оси сердца вправо, высокий Р во И, III, avF , глубокий О в III, глубокий S I отведениях |
КШ необходимо дифференцировать с:
- • другими видами шока: дифференциальная диагностика проводится на основании анамнестического факта возникновения шока и особенностей клинической картины каждого;
- • ТЭЛА.
Таблица 14. Дифференциальная диагностика кардиогенного шока при инфаркте миокарда и ТЭЛА
Критерий | Кардиогенный шок при инфаркте миокарда | ТЭЛА |
Данные анамнеза | Факторы риска ИБС, предшествующие приступы стенокардии | Тромбофлебит вен голени, нарушения ритма, тяжелая ХСН, операции, длительный постельный режим и др. |
Сопутствующие симптомы | На фоне боли в груди, бледность, акроцианоз, выраженная потливость, спавшиеся шейные сосуды | На фоне боли в груди, кашель, кровохарканье, набухшие шейные вены,диффузный цианоз |
Характер болевого синдрома | Боль давящая, сжимающая, локализация за грудиной или слева от нее, с типичной иррадиацией, > 30 минут | Боль острая, интенсивная, на фоне выраженной одышки, от 15 минут и >, локализуется в центре грудины или в грудной клетке на стороне поражения, без иррадиации |
Одышка | Не характерна | Выраженная, возникает внезапно |
Цианоз | Выражен умеренно или отсутствует | Выражен |
Аускультация сердца | Тоны сердца обычно не изменены или приглушены | Усиление II тона над легочной артерией |
Аускультация легких | Без особенностей | Вначале — рассеянные сухие хрипы на выдохе; при развитии инфаркта легкого — ослабленное везикулярное дыхание и влажные мелкопузырчатые хрипы, при развитии плеврита — шум трения плевры |
ЭКГ | Прямые и косвенные признаки инфаркта миокарда; зубец S в I стандартном отведении не характерен | P-pulmonale в II, III, avF, глубокий О в III, глубокий S I отведениях |
Источник
Дифференциальная диагностика при острой сердечной недостаточности Д. м. н. Губкин С. В. 3 -я кафедра внутренних болезней БГМУ.

Острая сердечная недостаточность (ОСН) – Это клинический синдром, который характеризуется быстрым появлением симптомов снижения сердечного выброса, недостаточной перфузией тканей, повышением давления в капиллярах легких и застоем в тканях.
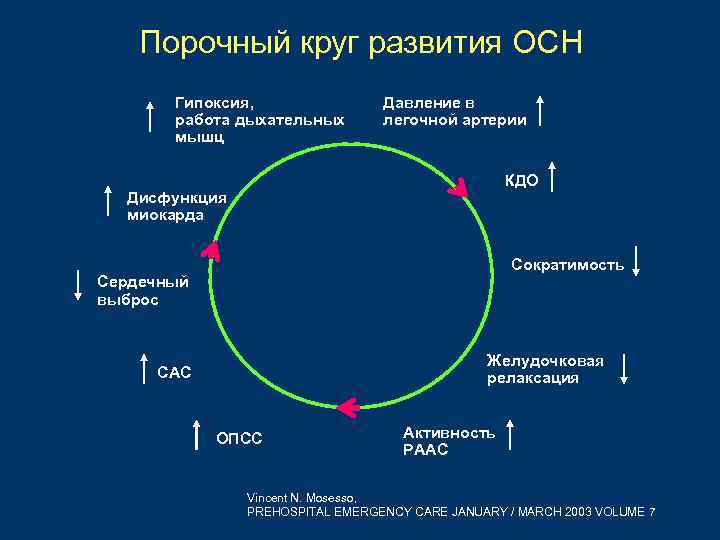
Порочный круг развития ОСН Гипоксия, работа дыхательных мышц Давление в легочной артерии КДО Дисфункция миокарда Сократимость Сердечный выброс Желудочковая релаксация САС ОПСС Активность РААС Vincent N. Mosesso, PREHOSPITAL EMERGENCY CARE JANUARY / MARCH 2003 VOLUME 7
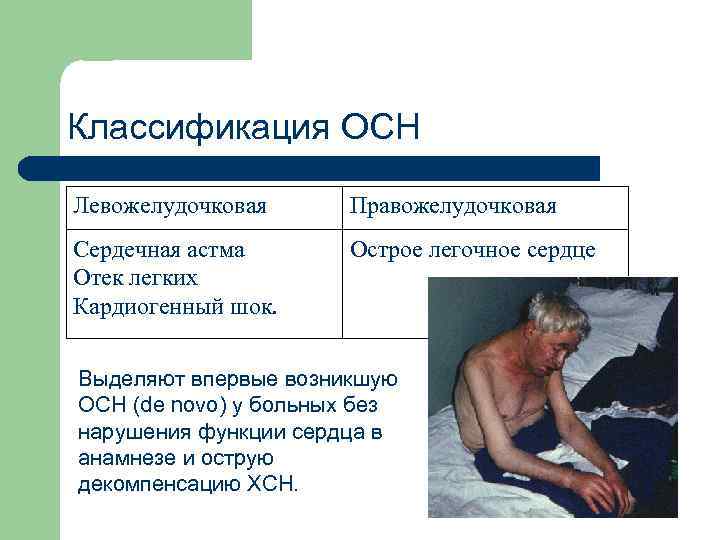
Классификация ОСН Левожелудочковая Правожелудочковая Сердечная астма Отек легких Кардиогенный шок. Острое легочное сердце Выделяют впервые возникшую ОСН (de novo) у больных без нарушения функции сердца в анамнезе и острую декомпенсацию ХСН.

Острая левожелудочковая недостаточность может развиваться в двух вариантах l l СН, проявляющаяся застоем в малом круге кровообращения (отек легких и сердечная астма). СН, проявляющаяся симптомами падения сердечного выброса (кардиогенный шок).

Патогенез острой левожелудочковой недостаточности l l ↓ сократительной способности – результат ↓ функционирующей массы миокарда. Полноценно работающий ПЖ ↑ давление в малом круге кровообращения. По мере нарастания гидростатического давления (>25 -30 мм рт. ст. ) происходит проникновение жидкой части крови в интерстициальную ткань и формирование начальной фазы отека легких – “сердечной астмы”. Далее жидкость проникает в альвеолы – альвеолярный отек, или отек легких.
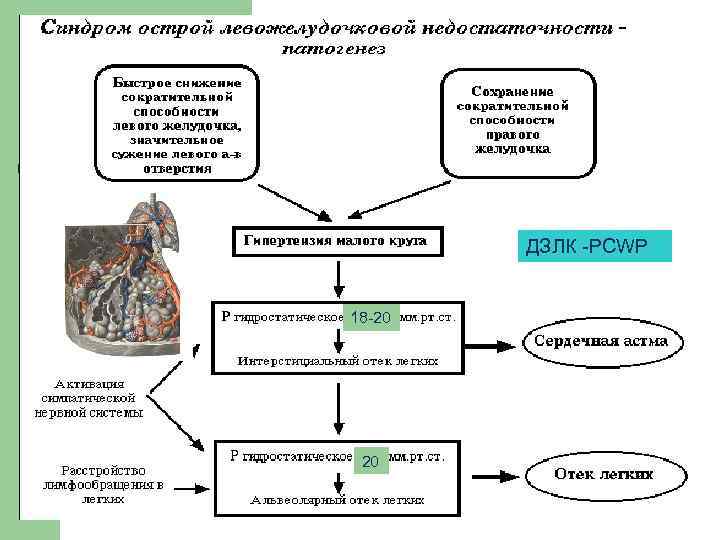
ДЗЛК -PCWP 18 -20 20

Причины и провоцирующие факторы развития ОСН: l l l l l Острый коронарный синдром (нестабильная стенокардия, ИМ) Острые нарушения ритма (ЖТ, ФЖ, МА, СВТ) Декомпенсация ХСН. Пороки сердца. Тампонада сердца. Травмы сердца. Гипертонический криз Острый миокардит Расслаивающая аневризма аорты Кардиомиопатии

Некардиогенные причины ОСН Снижение онкотического давления плазмы Гипоальбуминемия, Гиперволемия Повышенная проницаемость легочной мембраны Распространенная легочная инфекция Ингаляционные токсины Сепсис, эндотоксемия Пневмония Термическая или радиационная травма легких ДВС-синдром Острый геморрагический панкреатит Лимфатическая недостаточность Лимфангиальный канцероматоз Неустановленные механизмы Высотная травма легких Острые расстройства функции ЦНС Наркотики, алкоголь

Клиника ОЛН l l l одышка разной выраженности вплоть до удушья, приступообразный кашель, сухой или с пенистой мокротой, выделения пены изо рта и носа, положения ортопноэ, наличие влажных хрипов, выслушивающихся над всей поверхностью легких и на расстоянии (клокочущее дыхание).
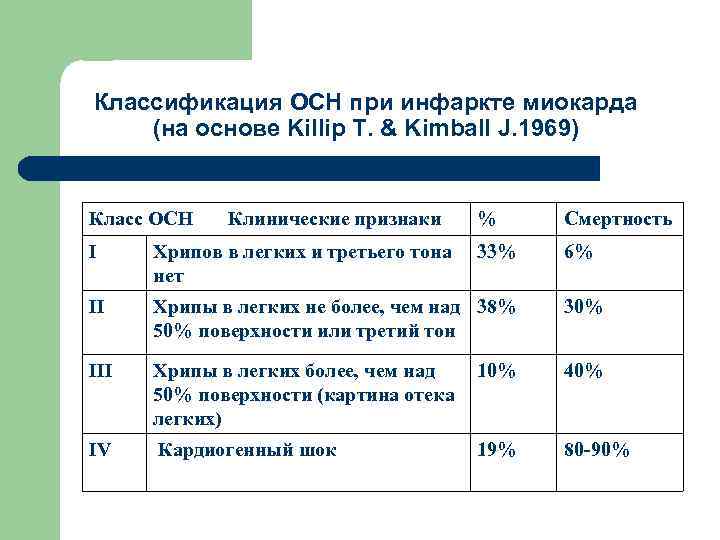
Классификация ОСН при инфаркте миокарда (на основе Killip T. & Kimball J. 1969) Класс ОСН Клинические признаки % Смертность 33% 6% I Хрипов в легких и третьего тона нет II Хрипы в легких не более, чем над 38% 50% поверхности или третий тон 30% III Хрипы в легких более, чем над 50% поверхности (картина отека легких) 10% 40% IV Кардиогенный шок 19% 80 -90%

Классификация “клинической тяжести” при острой декомпенсации ХСН § Класс I – нет признаков периферической гипоперфузии и застоя в легких (“теплые и сухие”). § Класс II – нет признаков периферической гипоперфузии с застоем в легких (“теплые и влажные”). § Класс III – признаки периферической гипоперфузии без застоя в легких (“холодные и сухие”). § Класс IV – признаки периферической гипоперфузии с застоем в легких (“холодные и влажные”). Классификация основана на оценке периферической перфузии и застоя в легких при аускультации
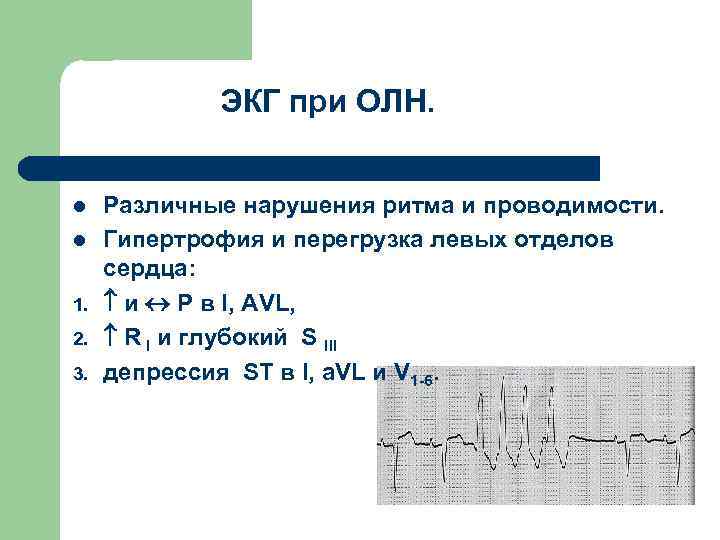
ЭКГ при ОЛН. l l 1. 2. 3. Различные нарушения ритма и проводимости. Гипертрофия и перегрузка левых отделов сердца: и Р в I, AVL, R I и глубокий S III депрессия ST в I, а. VL и V 1 -6.
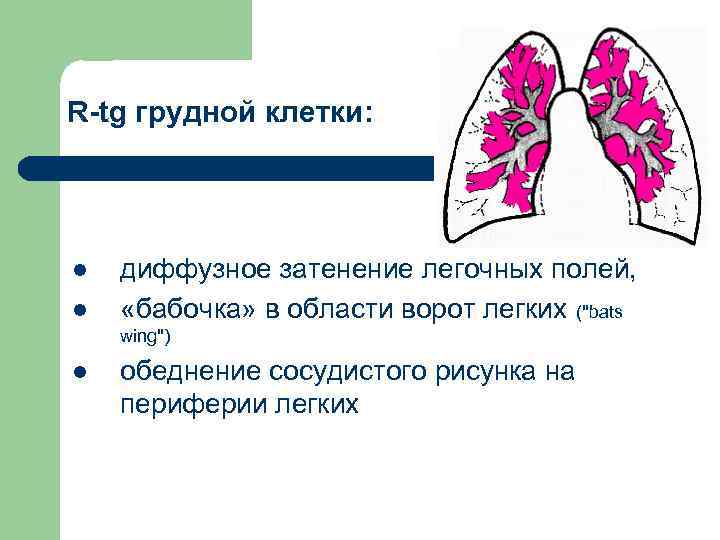
R-tg грудной клетки: l l диффузное затенение легочных полей, «бабочка» в области ворот легких (“bats wing”) l обеднение сосудистого рисунка на периферии легких
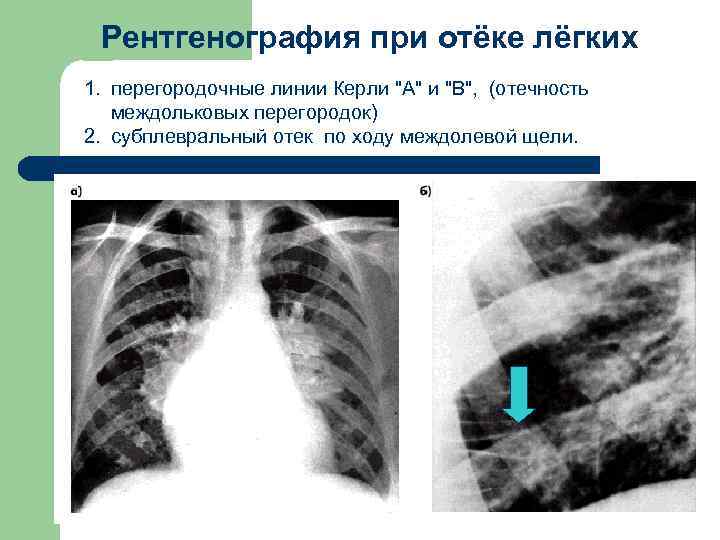
Рентгенография при отёке лёгких 1. перегородочные линии Керли “А” и “В”, (отечность междольковых перегородок) 2. субплевральный отек пo ходу междолевой щели.
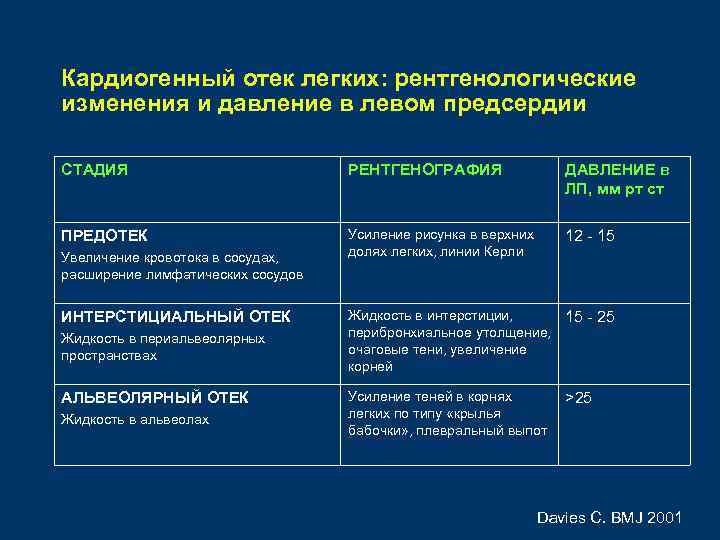
Кардиогенный отек легких: рентгенологические изменения и давление в левом предсердии СТАДИЯ РЕНТГЕНОГРАФИЯ ДАВЛЕНИЕ в ЛП, мм рт ст ПРЕДОТЕК Усиление рисунка в верхних долях легких, линии Керли 12 – 15 Увеличение кровотока в сосудах, расширение лимфатических сосудов ИНТЕРСТИЦИАЛЬНЫЙ ОТЕК Жидкость в периальвеолярных пространствах АЛЬВЕОЛЯРНЫЙ ОТЕК Жидкость в альвеолах Жидкость в интерстиции, 15 – 25 перибронхиальное утолщение, очаговые тени, увеличение корней Усиление теней в корнях легких по типу «крылья бабочки» , плевральный выпот >25 Davies C. BMJ 2001
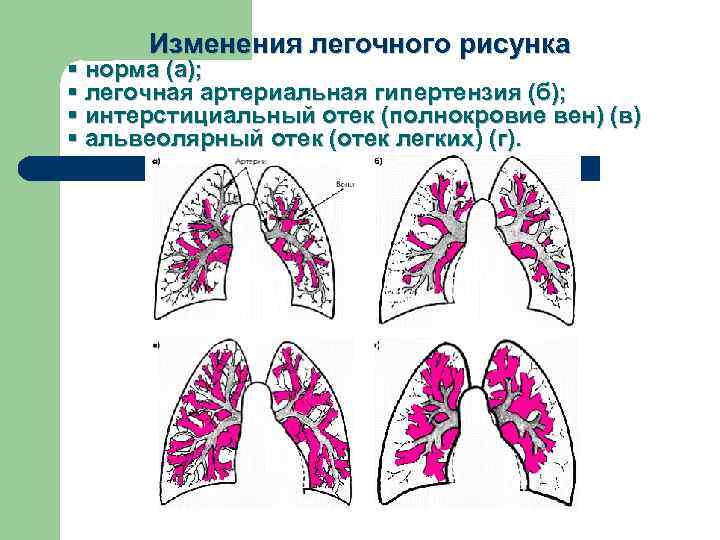
Изменения легочного рисунка § норма (а); § легочная артериальная гипертензия (б); § интерстициальный отек (полнокровие вен) (в) § альвеолярный отек (отек легких) (г).
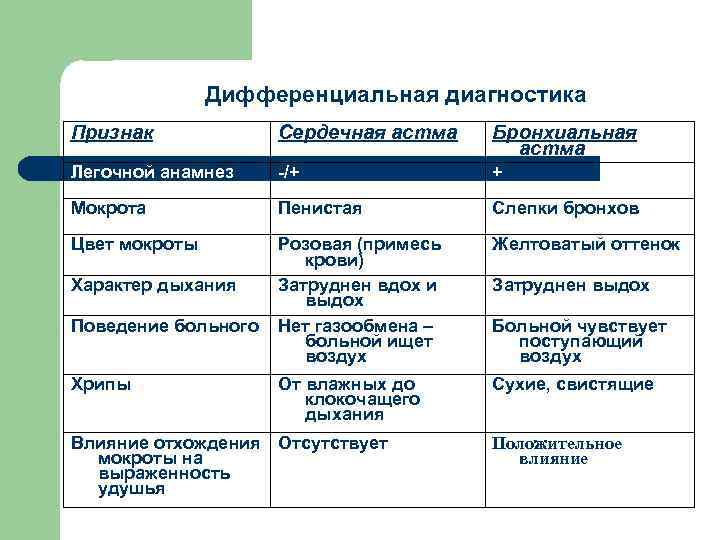
Дифференциальная диагностика Признак Сердечная астма Бронхиальная астма Легочной анамнез -/+ + Мокрота Пенистая Слепки бронхов Цвет мокроты Розовая (примесь крови) Затруднен вдох и выдох Нет газообмена – больной ищет воздух Желтоватый оттенок От влажных до клокочащего дыхания Сухие, свистящие Характер дыхания Поведение больного Хрипы Влияние отхождения Отсутствует мокроты на выраженность удушья Затруднен выдох Больной чувствует поступающий воздух Положительное влияние

Дифференциальная диагностика при отеке легких l Некардиогенный ОЛ: N границы сердца и сосудистых стволов. Выпот не характерен или есть наличие экссудата (белок выпота к белку плазы > 0. 7) l Кардиогенный ОЛ: характерен выпот – транссудат (низкое содержание белка). l При эпилептическом приступе или истерии пенистую мокроту при ОЛ следует отличать от пенистой слюны, окрашенной кровью,

Обязательный объём исследований и манипуляций при ОЛ: 1. 2. 3. 4. 5. Оценка проходимости дыхательных путей, при ацидозе и артериальной гипотонии – интубация трахеи. Обеспечение сосудистого доступа. Пульс-оксиметрия. Мониторинг АД и ЭКГ. OAK, электролиты крови. Общий анализ крови, включая тромбоциты Мочевина, креатинин, калий, натрий , Сахар крови МВ- фракция КФК, тропонины I или Т 6. Прикроватная рентгенография и Эхо. КГ.
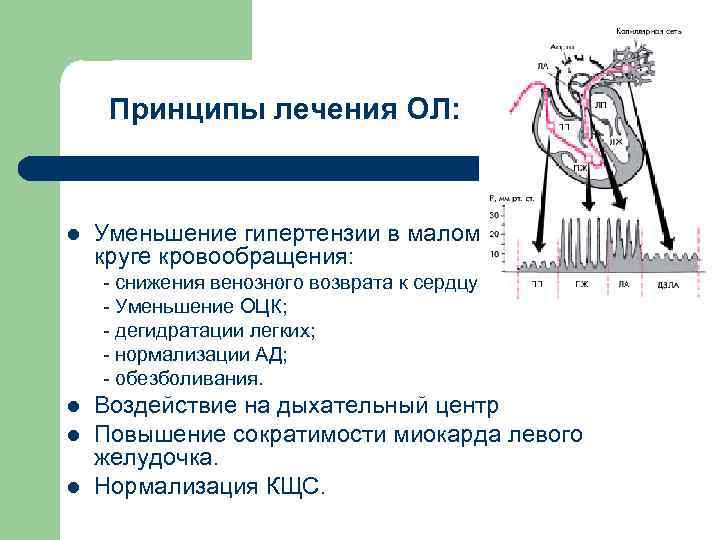
Принципы лечения ОЛ: l Уменьшение гипертензии в малом круге кровообращения: – снижения венозного возврата к сердцу; – Уменьшение ОЦК; – дегидратации легких; – нормализации АД; – обезболивания. l l l Воздействие на дыхательный центр Повышение сократимости миокарда левого желудочка. Нормализация КЩС.

Давление заклинивания легочной артерии (ДЗЛА) l является важнейшей гемодинамической характеристикой. В большинстве случаев (хотя и не всегда!) оно соответствует давлению в левом предсердии и конечнодиастолическому давлению в левом желудочке (КДД) и отражает, состояние легочно-капиллярного кровотока и риск возникновения отека легких у пациентов с левожелудочковой СН.
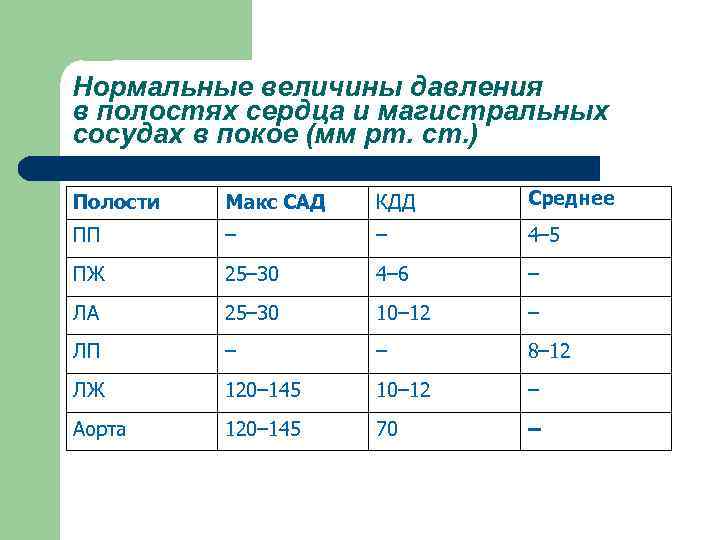
Нормальные величины давления в полостях сердца и магистральных сосудах в покое (мм рт. ст. ) Полости Макс САД КДД Среднее ПП – – 4– 5 ПЖ 25– 30 4– 6 – ЛА 25– 30 10– 12 – ЛП – – 8– 12 ЛЖ 120– 145 10– 12 – Аорта 120– 145 70 –
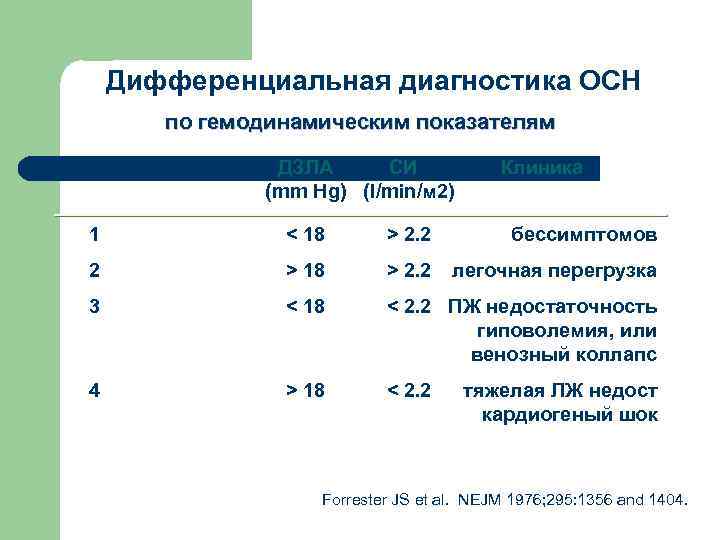
Дифференциальная диагностика ОСН по гемодинамическим показателям ДЗЛА СИ Клиника (mm Hg) (l/min/м 2) 1 2. 2 бессимптомов 2 > 18 > 2. 2 легочная перегрузка 3 18

Мероприятия первого ряда l l Придание больному сидячего или полусидячего положения. Морфин в/в (0, 5 -1 мл 1% в 10 мл физ. р-ра, струйно, медленно). l l l Фуросемид в/в 4 -6 мл 2% р-ра, струйно медленно. Нитроглицерин под язык. Ингаляция 100% О 2 6 -8 литров в мин.

Мероприятия второго ряда ь АД > 100 мм рт ст – нитроглицерин, добутамин. ь АД

Лечение ОСН l l l Intravenous diuretics Furosemide, torasemide, bumetanide Intravenous vasodilators: nitropruside, nitroglycerin, nesiritide Intravenous positive inotropic drugs Dobutamine, dopamine, milrinone, enoximone, epinephrine, norepnephrine, digoxin, levosimendan Intravenous drugs enhancing renal perfusion: dopamine
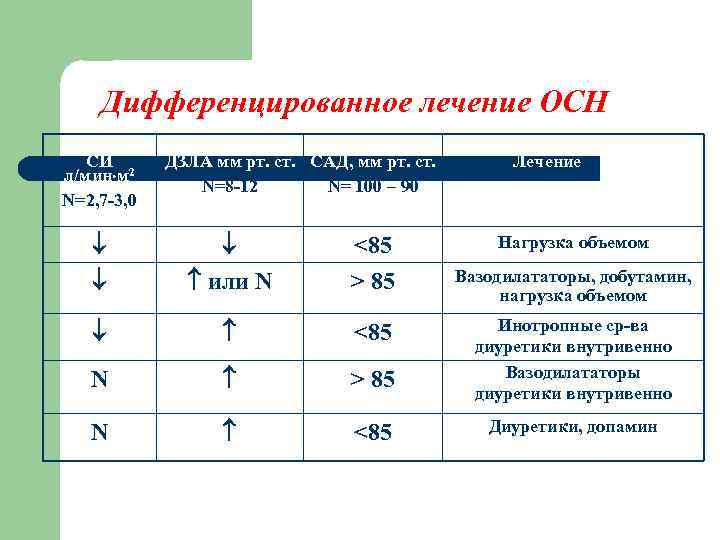
Дифференцированное лечение ОСН СИ 2 л/мин м N=2, 7 -3, 0 ДЗЛА мм рт. ст. САД, мм рт. ст. N=8 -12 N= 100 – 90 Лечение 85 Вазодилататоры, добутамин, нагрузка объемом 85 Инотропные ср-ва диуретики внутривенно Вазодилататоры диуретики внутривенно N

Основные опасности и осложнения: l l l l Обструкция дыхательных путей пеной; Угнетение дыхания; Сложные нарушения ритма; Сохранение ангинозных болей; Невозможность стабилизировать АД; Нарастание отека легких при повышении АД; Скорость развития отека легких.
Кардиогенный шок (КШ) – клинический синдром, обусловленный резким падением насосной функции сердца, сосудистой недостаточностью и выраженной дезорганизацией системы микроциркуляции.

Диагностические критерии КШ l l l l САД при двух измерениях 90 мм. рт. ст. Снижение пульсового АД ниже 30 мм рт. ст Диурез 30 мл/ч СИ 18 – 20 мм. рт. ст. Отсутствие других причин артериальной гипотонии. Клинические признаки шока: заторможенность и периферический ангиоспазм – холодная кожа, покрытая липким потом, бледность, мраморный рисунок кожи, спавшиеся периферические вены. Нарушение кровоснабжения жизненно важных органов.

Факторы риска развития кардиогенного шока: l l l Возраст > 65 лет. ФВ 160 Ед/л). СД в анамнезе. Повторный инфаркт.

Причины КШ (механические): Ш Разрыв перегородки сердца Ш Разрыв свободной стенки Ш Острая митральная недостаточность Ш Разрыв или дисфункция папиллярной мышцы Ш Тампонада сердца

Дифференциальная диагностика КШ. l l Следует дифференцировать истинный кардиогенный шок от рефлекторного, аритмического, лекарственного. Поражения правого желудочка, от ТЭЛА, гиповолемии, напряженного пневмоторакса, артериальной гипотензии без шока.
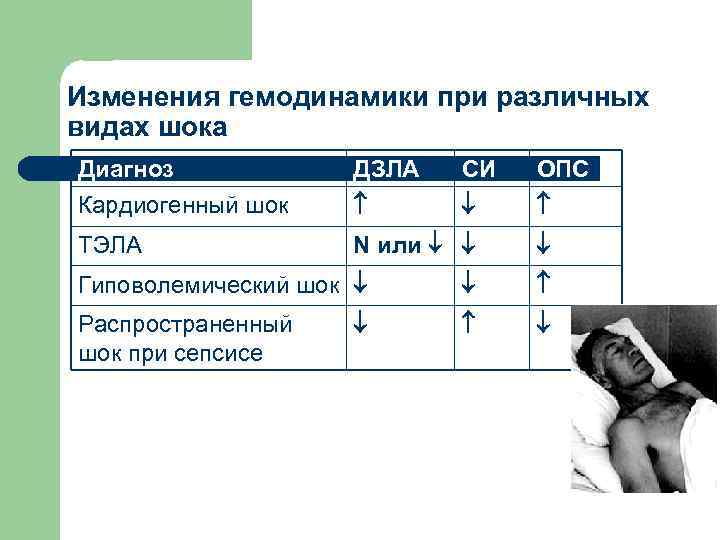
Изменения гемодинамики при различных видах шока Диагноз Кардиогенный шок ДЗЛА СИ ОПС ТЭЛА N или Гиповолемический шок Распространенный шок при сепсисе

Дифференциальная диагностика при шоке l ² ² l l Яремные вены: спавшиеся при гиповолемическом шоке; переполненые при истинном КШ. Асимметрия пульса и стойкий болевой синдром – расслаивающая аневризма аорты. Парадоксальный пульс (в систолу яремные вены спадаются) – тампонада сердца.

Мероприятия при лечении КШ: – – – – Запись и мониторирование ЭКГ, «Связь с веной» , Б/х: активность маркеров поражения миокарда, газовый состав крови). Эхо. КГ. Учитывается количество вводимой и выделяемой жидкости. Экстренная реваскулиризация миокарда на фоне внутриаортальной баллонной контрапульсации. Гепарин 10 000 ед в/в. Аспирин 325 мг внутрь

Истинный кардиогенный шок. l l Результат массивного поражения миокарда, падения его сократительной функции, выраженного нарушения периферического сопротивления. Показано восстановление насосной функции миокарда (хирургически) или с помощью инотропных препаратов (допамин, добутамин, амринон, норадреналин).

Лечение истинного КШ l l l При СИ 20 мм рт. с признаками легочного застоя и проявлениями отека легких – в/в добутамин или/и допамин в сочетании с нитроглицерином или нитропруссидом натрия.

Рефлекторный шок (коллапс). l l Следствие ангинозного приступа. Купирование болевого синдрома. 1 -2 мл 0, 005% р-ра фентанила или 1 мл 1% р-ра морфина или 1 мл 2% р-ра промедола в/в, струйно, медленно. Гиповолемический шок. l l КДД

Наиболее характерными гемодинамическими признаками гиповолемии являются: 1. 2. 3. 4. Низкие значения ЦВД (меньше 5 мм рт. ст. ) и, соответственно, спавшиеся периферические вены при осмотре. Снижение ДЗЛА или диастолического давления в легочной артерии и отсутствие влажных хрипов и других признаков застоя крови в легких. Снижение СИ, систолического и пульсового АД. Отсутствие дилатации ЛЖ и протодиастолического ритма галопа при аускультации сердца

Лечение аритмической формы КШ l l 5 -10 мл 10% р-ра новокаинамида + 0, 2 -0, 3 мл 1% рра мезатона в/в за 5 мин. 6 -10 мл 2% р-ра лидокаина в/в за 5 мин. ЭИТ при отсутствии эффекта. При брадикардии: 1 -2 мл 0, 1% р-ра атропина в/в, медленно или 1 мл 0, 05% р-ра изадрина, алупента в 200 мл 5% р-ра глюкозы в/в, кап.

Основные опасности и осложнения при КШ: l l l l невозможность стабилизировать АД; отек легких при повышении АД; трансфузионная гиперволемия (ОЛ); тахиаритмии, фибрилляция желудочков; рецидив ангинозной боли; острая почечная недостаточность; асистолия.

Заболевания, осложняющиеся острой правожелудочковой сердечной недостаточностью 1. Тромбоэмболия легочной артерии 2. Бронхиальная астма 3. Пневмония 4. Пневмоторакс 5. Инфаркт правого желудочка

Острое легочное сердце – перегрузка миокарда вследствие быстрого значительного повышения сопротивления на путях оттока из правого желудочка. Классификация: ь Васкулярное -ТЭЛА, ь Бронхо-легочное – астматический статус, затяжной приступ БА с развитием острой эмфиземы легких ь Торако-диафрагмальное – пневмоторакс.
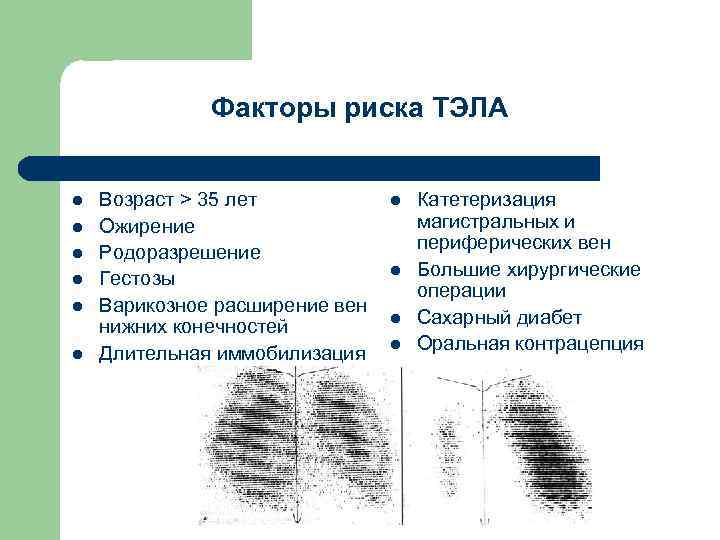
Факторы риска ТЭЛА l l l Возраст > 35 лет Ожирение Родоразрешение Гестозы Варикозное расширение вен нижних конечностей Длительная иммобилизация l l Катетеризация магистральных и периферических вен Большие хирургические операции Сахарный диабет Оральная контрацепция

Клиническая картина l l l l одышка (особенно у больных без заболевания сердца и легких), боль в грудной клетке (похожая на возникающую при острой ишемии миокарда, а также появляющаяся при плеврите), кашель (возможно кровохарканье), сердцебиение, в тяжелых случаях потеря сознания; при осмотре наиболее характерны тахикардия, тахипноэ, трескучие хрипы в легких (несоответствие выраженных проявлений дыхательной недостаточности и скудной аускультативной картины в легких), цианоз, набухание вен шеи, гипотония и шок.
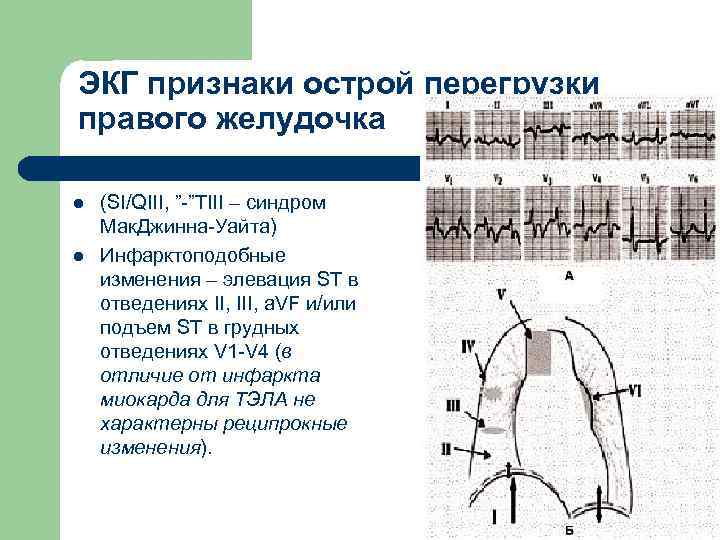
ЭКГ признаки острой перегрузки правого желудочка l l (SI/QIII, ”-”TIII – синдром Мак. Джинна-Уайта) Инфарктоподобные изменения – элевация ST в отведениях II, III, a. VF и/или подъем ST в грудных отведениях V 1 -V 4 (в отличие от инфаркта миокарда для ТЭЛА не характерны реципрокные изменения).

ЭКГ-диагностика ТЭЛА l l l Поворот электрической оси сердца вправо Смещение переходной зоны влево (S до V 6). Перегрузка правого предсердия – p-pulmonale. Острое развитие блокады правой ветви пучка Гиса. Инверсия Т в правых (V 1 -3) грудных отведениях. В 20% случаев ТЭЛА не вызывает изменения на ЭКГ.

Выявление повышенного уровня D-димера в крови l l > 500 мкг/л свидетельствует об активно идущем процессе образования и разрушения тромбов
Диф. диагноз: l l l l l ИМ, пневмония, ХСН, первичной легочной гипертензией, перикардитом, БА, пневмотораксом, злокачественным новообразованием в грудной полости, переломом ребер и просто беспокойством.
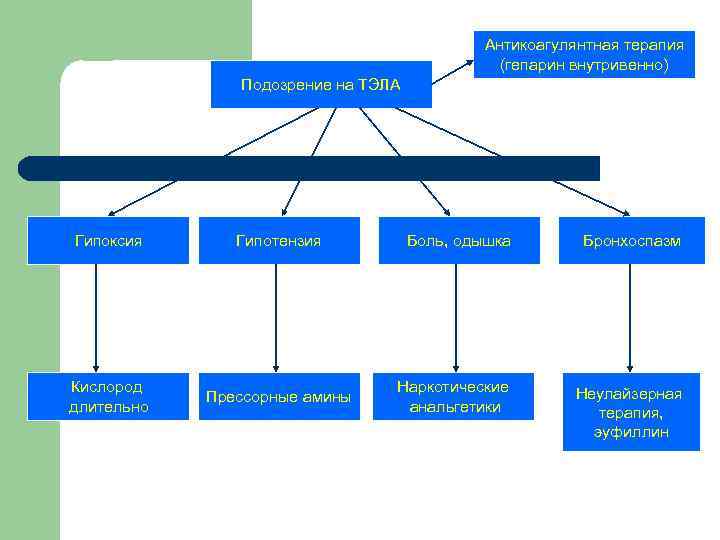
Антикоагулянтная терапия (гепарин внутривенно) Подозрение на ТЭЛА Гипоксия Гипотензия Кислород длительно Прессорные амины Боль, одышка Наркотические анальгетики Бронхоспазм Неулайзерная терапия, эуфиллин

Восстановление проходимости сосудистого русла легкого 1. 2. 3. Антикоагулянтная терапия Тромболитическая терапия Инвазивные
