Диф диагностика тэла с инфарктом
ТЭЛА необходимо дифференцировать с:
- • инфарктом миокарда;
- • расслаивающей аневризмой аорты;
- • спонтанным пневмотораксом;
- • бронхиальной астмой;
- • пневмонией;
- • плевритом.
Таблица 15. Дифференциальная диагностика ТЭЛА и инфаркта миокарда
Критерий | ТЭЛА | Инфаркт мЕиокарда |
Данные анамнеза | Тромбофлебит вен голени, операции,длительный постельный режим и др. | Приступы стенокардии |
Боль | Резкая в грудной клетке без типичной локализации | Давящая или сжимающая за грудиной с типичной иррадиацией |
Одышка | Внезапно наступающая выраженная | Выражена при астматическом варианте |
Рвота | Не характерна | Может быть |
Данные физи- кального обследования | Акцент II тона на легочной артерии, пульсация в третьем — четветром межреберье слева, набухание шейных вен | Приглушение тонов, ритм галопа, нарушение ритма, тахикардия или брадикардия, снижение АД |
ЭКГ | Отклонение электрической оси сердца вправо, высокий Р во II, III, avF , глубокий О в III, глубокий SI отведениях | Формирование патологического, стойко сохраняющегося зубца О, характерная динамика изменения сегмента ST или зубца Т, сохраняющегося более 1 суток, нарушение ритма и проводимости |
Активность ферментов | Повышение ACT, АЛТ, лдг | Повышение ЛДГ, тропа- нинов |
Данные рентгенологического исследования | Увеличение дуги легочной артерии | Не характерны |
Таблица 16. Дифференциальная диагностика ТЭЛА и бронхиальной астмы
Критерий | ТЭЛА | Бронхиальная астма |
Данные анамнеза | Тромбофлебит глубоких вен бедра, таза и голени, нарушения ритма, тяжелая ХСН, операции, длительный постельный режим, прием оральных контрацептивов | Болезни легких, атопия, другие аллергические заболевания, наследственность |
Положение тела | Чаще сидя или лежа | Стоя или сидя с упором на руки |
Внешний вид и окраска кожи | Пепельный или чугунный цианоз | Цианоз, гипогидратация тканей. |
Состояние кистей и стоп | Холодные | Теплые |
Одышка | Инспираторная | Экспираторная |
Мокрота | Изредка с кровью | Скудная стекловидная. Отходит при улучшении состояния |
Аускультация | Расщепление II тона над легочной артерией | Выдох удлинен, свистящие хрипы |
АД | Снижается вплоть до шока в самом начале болезни | Часто повышено, особенно во время приступа удушья |
ЭКГ | Формирование патологического, стойко сохраняющегося зубца О, характерная динамика изменения сегмента ST или зубца Т, сохраняющегося более 1 суток, нарушение ритма и проводимости | Возможны признаки перегрузки правых отделов сердца (при длительном анамнезе астмы) |
Рентгенография грудной клетки | Выбухание легочного конуса, зоны олигемии, дисковидные ателектазы, фокусы уплотнения, реакция плевры | Возможна эмфизема либо без изменений |
Функция внешнего дыхания | Нет типичных изменений | Бронхообструкция |
Таблица 17. Дифференциальная диагностика ТЭЛА и астматического статуса
Критерий | ТЭЛА | Астматический статус |
Данные анамнеза | Флеботромбоз, тромбофлебит вен голени, операции, длительный постельный режим, сердечно-сосудистые и онкологические заболевания | Бронхиальная астма в анамнезе, передозировка (3-агонистов, неадекватная стероидная терапия или синдром отмены |
Положение больного | Обычно горизонтальное | Сидячее, полусидячее |
Боль в груди | Часто | Чаще нет (возможно чувство стеснения в груди, мышечные боли) |
Удушье | Есть периодически, может нарастать, инспира- торное | Есть, экспираторное |
Цианоз | Пепельный, при массивной ТЭЛА — чугунный верхней половины туловища и лица | Может быть теплый, диффузный |
АД | Снижено | Норма или повышено |
Физикальные данные | Признаки острого легочного сердца; со стороны легких в первые дни (до развития инфаркта легкого) зачастую нет никаких изменений | Эмфизематозная грудная клетка, участие в дыхании вспомогательной мускулатуры, коробочный перкуторный звук над легкими, свистящие хрипы (в крайне тяжелых случаях — немое легкое) |
Рентгенологическая картина легких | Выбухание легочного конуса, зоны олигемии, дисковидные ателектазы, фокусы уплотнения, реакция плевры | Острая эмфизема, низкое стояние купола диафрагмы с обеих сторон |
Таблица 18. Дифференциальная диагностика ТЭЛА и спонтанного пневмоторокса
Критерий | ТЭЛА | Спонтанный пневмоторакс |
Данные анамнеза | Флеботромбоз, тромбофлебит вен голени, операции, длительный постельный режим, сердечно-сосудистые и онкологические заболевания | Специфические и неспецифические заболевания легких,буллезная эмфизема, травма, кисты в легких, астеническая конституция |
Положение больного | Обычно горизонтальное | Сидячее, полусидячее |
Боль в груди | Часто | Всегда |
Удушье | Есть периодически, может нарастать, инспира- торное | Есть при напряженном пневмотораксе |
Цианоз | Пепельный, при массивной ТЭЛА — чугунный верхней половины туловища и лица | Может быть |
АД | Снижено | Снижено |
Физикальные данные | Признаки острого легочного сердца; со стороны легких в первые дни (до развития инфаркта легкого) зачастую нет никаких изменений | Асимметрия грудной клетки (выбухание пораженной половины), ослабление голосового дрожания, тимпаниче- ский перкуторный звук, ослабление дыхания на стороне поражения |
Рентгенологическая картина легких | Выбухание легочного конуса, зоны олигемии, дисковидные ателектазы, фокусы уплотнения, реакция плевры | Отсутствие легочного рисунка, коллабирован- ное легкое, смещение средостения в противоположную сторону, уплощение купола диафрагмы на стороне поражения |
Таблица 19. Дифференциальная диагностика ТЭЛА и пневмонии
Критерий | ТЭЛА | Пневмония |
Данные анамнеза | Флеботромбоз, тромбофлебит вен голени, операции, длительный постельный режим, сердечно-сосудистые и онкологические заболевания | Предшествуют ОРВИ, острый бронхит, переохлаждение |
Начало заболевания | Внезапно, с сильной боли в груди и одышки, возможны кашель и кровохарканье, чувство страха | Острое начало с озноба и повышения температуры |
Одышка | Одышка, иногда удушье без связи с физической нагрузкой | Связана с тяжестью пневмонии и нарастает постепенно |
Цианоз | Пепельный, при массивной ТЭЛА — чугунный верхней половины туловища и лица | Акроцианоз |
АД | Снижено | Нормальное или снижено |
Физикальные данные | Признаки острого легочного сердца; со стороны легких в первые дни (до развития инфаркта легкого) зачастую нет никаких изменений | Пальпаторные, перкуторные и аускультативные признаки меняются в зависимости от стадии процесса |
Рентгенологическая картина легких | Выбухание легочного конуса, зоны олигемии, дисковидные ателектазы, фокусы уплотнения, реакция плевры | Локальное затемнение легочной ткани |
ЭКГ | Признаки перегрузки правых отделов сердца | Могут быть признаки перегрузки правых отделов сердца в тяжелых случаях |
Источник
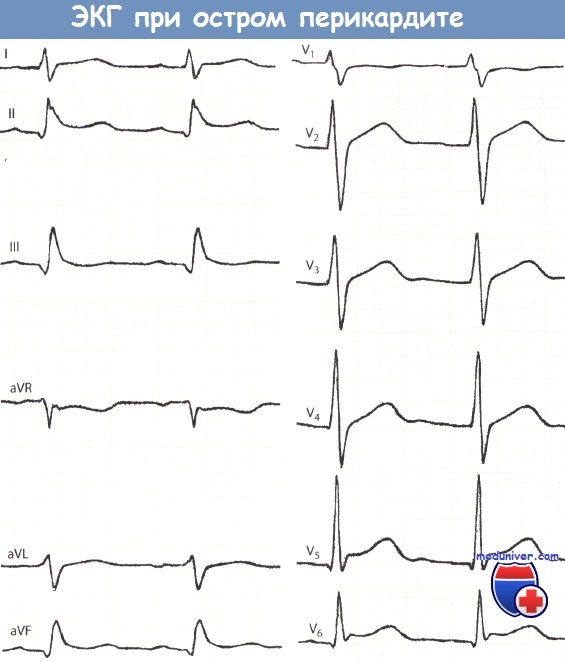
Дифференциальный диагноз инфаркта миокарда. Острый перикардит. Гипертрофическая кардиомиопатия.Дифференциальный диагноз инфаркта миокарда проводится со следующими заболеваниями. Рентгенография грудной клетки обычно не выявляет изменений или определяется «шаровидное» сердце. По данным ЭхоКГ функция сердца не нарушена или выявляется скопление жидкости в полости перикарда. • Гипертрофическая кардиомиопатия (ГКМП) — в период ФН у больного может (в 30—50% случаев) отмечаться выраженная загрудинная боль (со всеми признаками ангинозной) вследствие роста П02 гипертрофированным миокардом, под действием повышения давления из-за сужения пути оттока из ЛЖ. В период ФН или после ее окончания (независимо от боли) могут отмечаться сердцебиение, общая слабость, обмороки и ВСС. Эти симптомы – результат дефицита возможностей повысить МОК вследствие сужения устья аорты и нарушения наполнения ЛЖ в диастолу. Заболевание имеет генетический характер. Характерный признак ГКМП – нарушение строения миофибрилл (этим можно объяснить частое появление аритмий). При выслушивании сердца (в проекции аортального клапана) определяется нарастающий и убывающий систолический шум, проводящийся на шею. В случае митральной недостаточности отмечается систолический шум над верхушкой. Размеры сердца увеличены, верхушечный толчок смещается влево. На ЭКГ определяются ГЛЖ, наличие зубцов Q в V4-6 или III, avF-отведениях (из-за гипертрофии межжелудочковой перегородки). • Прободная язва желудка или двенадцатиперстной кишки, патология пищевода (ГЭРБ, нарушение моторики пищевода), которая может быть причиной боли (похожей на ишемическую) в грудной клетке (нередко эти нарушения комбинируются с ИБС, что затрудняет дифференциальную диагностику); острый холецистит (изредка сочетается с нижним ИМ; может усилить клинические симптомы и изменения ЭКГ, появляющиеся при ИМ), протекающий с болезненностью в правом подреберье, лихорадкой и лейкоцитозом; панкреатит и аппендицит.
• Пищевое отравление. • Расслаивающаяся аневризма аорты (встречающаяся чаще на 6-м десятилетии жизни) — драматичное событие с точки зрения высокой летальности. Так, в первые часы от начала болей умирает треть больных, в первый день — 15 больных в час и в первую неделю — более 70% пациентов. Болеют чаще мужчины с АГ, тогда как у женщин эта патология может начаться в молодом возрасте, особенно с синдромом Марфана. Выделяют следующие виды данной патологии: расслоение аневризмы аорты вне покрытия перикардом (тип В) и внутриперикардиально (тип А, характеризующийся худшим прогнозом с точки зрения развития фатальных осложнений — тяжелая аортальная недостаточность, тампонада сердца, инсульт); 2/3 эпизодов касаются внутриперикардиальной аорты (чуть повыше аортальных клапанов), 1/5 случаев локализации – ниже отхождения левой подключичной артерии, еще реже поражается дуга аорты или ее брюшной отдел. У пациентов типа А появляется внезапная «разрывающая» острая (огромной интенсивности), рецидивирующая боль, локализованная в центре грудной клетки и возникающая из грудино-реберных сочленений. • ТЭЛА — характерна возникшая внезапно одышка, связанная с болью в грудной клетке (в 65% случаев) плеврального характера, нет признаков ОЛ. ТЭЛА следует подозревать в случае появления у больного (особенно с наличием ФР ТЭЛА) неясной одышки и/или болей в грудной клетке с отсутствием ишемических изменений на ЭКГ (иногда определяюгся S1,Q3 и отрицательные зубцы Т в V1-3). Рентгенография легких – обычно без явных отклонений от нормы. По данным ЭхоКГ можно оценить нарушение систолической функции ЛЖ и выявить признаки перегрузки правых отделов сердца. Более информативны – легочная ангиография, КТ легких и оценка уровня Д-димеров • Левосторонний фибринозный плеврит (чаще сопутствующий болезням легких) — боль часто сильная и связана с дыханием, кашлем (в отличие от постоянной боли при ИМ), больной лежит на больном боку, дыхание поверхностное. На стороне поражения отмечаются снижение подвижности нижнего края, шум трения плевры и ослабление везикулярного дыхания К неинвазивной визуальной диагностике инфаркта миокарда относят рентгенографию грудной клетки, которая дает важную информацию и в ряде случаев помогает исключить причину болей в грудной клетке (пневмоторакс, ТЭЛА с инфарктом легких, переломы ребер, расслоение аорты). У больных ИМ рентгенография легких может быть полезна в выявлении ОЛ, оценке размеров сердца (есть или нет кардиомигалия), решении вопроса о том, является ли СН (кардиального или клапанного генеза) острой или хронической Для верификации диагноза инфаркта миокарда (особенно когда при затяжном болевом приступе после снятия ЭКГ типичные изменения на ней отсутствуют и диагноз сомнителен, неясен) важна и неинвазивная ЭхоКГ в двух режимах Определяют симптомы возможного некроза нарушение региональной сократимости миокарда (участки акинезии, гиподискинезии) даже у больных с нетрансмуральным ИМ, ФВЛЖ, размеры камер сердца и разные осложнения ИМ – перфорацию (дефекты) межжелудочковой перегородки (ДМЖП), разрывы миокарда, аневризмы желудочков, выпот в полость перикарда, разрыв или отрыв сосочковых мышц, митральную регургитацию. Нормальная локальная сократимость миокарда ЛЖ часто помогает исключить ИМ в этой зоне. Для ИМ ПЖ характерны расширение ПЖ, тяжелая его дисфункция, которая часто сочетается с таковой нижней стенки ЛЖ Катетеризация ЛА выявляет повышенное давление в ППр на фоне неизмененного ДЗЛА. Недостатки ЭхоКГ — невозможность отличить свежий ИМ от старого рубца (следов ранее перенесенного ИМ) и субъективность анализа данных (в ряде случаев их нельзя оценить количественно) Если ЭКГ и изменения ферментов не позволяют достоверно подтвердить диагноз инфаркта миокарда, то в течение первых 2—5 дней проводят сцинтиграфию сердца с изотопом технеция (или радионуклидную вентрикулографию) Технеций накапливается в зоне некроза, и на сцинтиграмме появляется «горячий очаг». Сцинтиграфия менее чувствительна, чем определение МВ-КФК Она, как и ЭхоКГ, не позволяет отkичить свежий ИМ от старого рубца. При некрозе миокарда ионы кальция выходят из миокардиоцита и пирофосфат соединяется с ними так, что выявляемые поля его фиксации указывают на участки некроза. Учебное видео ЭКГ при миокардите, перикардите и ТЭЛА
– Также рекомендуем “Принципы лечения неосложненного инфаркта миокарда. Направления фармакологического лечения инфаркта миокарда.” Оглавление темы “Диагностика и лечение инфаркта миокарда.”: |
Источник
ТЭЛА:
боль чаще острая, связана с дыханием ,
при ИМ тупая, нарастает быстро,
волнообразно
Локализация:
ТЭЛА – правая ½ грудной кл., правое
подреберье, при ИМ – за грудиной,
прекардиальный участок
Иррадиация
при ТЭЛА не наблюдается, при ИМ в левую
лопатку, лев. плечо, лев. ½ шеи,
эпигастральную область
Одышка
при ТЭЛА с самого начала, не зависит
от положения тела, при ИМ – развивается
постепенно, уменьшается в ортопноэ,
усиливается в горизонт. положении
Цвет
кожи при ТЭЛА бледный, цианотичный или
цианоз верхней ½ туловища, при ИМ –
акроцианоз
Набухание
шейных вен при ТЭЛА часто, при ИМ –нет
Аускультация
при ТЭЛА акцент и расщепление 2 тона
над ЛА, шум трения плевры, ослабленное
дыхание над очагом, при ИМ – ослабление1
тона, влажные хрипы в легких, шум трения
перикарда
Пульс
при ТЭЛА нитевидный, ТК или мерцательная
аритмия , при ИМ сильно не изменен, ЭС
АД
при ТЭЛА резко снижено , при ИМ- мб
снижено на высоте тлт после боли
Ритм
при ТЭЛА- синусовая ТК или мерц. Аритмия
, при ИМ- синусовый, мб брадикардия
При
ТЭЛА блокада правой ножки Гиса, при ИМ
– проксимальные АВ блокады
Ось
сердца при ТЭЛА отклонена вправо, при
ИМ- влево
При
ТЭЛA
– отклонение электрической оси сердца
вправо, смещение переходной зоны к
V5-V6 острое
развитие блокады правой ножки пучка
Гиса;
При
ИМ – Q3>0.04,
QaVF
>0.02, Q
3>0, зубецR3уменьшается,
ST2-выше
изолинии ,STV1-V3
ниже изолинии, зубец TV-V3
оне изменен, высокий симметричный
Острая надпочечниковая недостаточность. Клиника, диагностика, неотложная медицинская помощь.
–
неотложное
состояние, возникающее в результате
резкого снижения продукции гормонов
корой надпочечников, клинически
проявляющееся адинамией, сосудистым
коллапсом, постепенным затемнением
сознания
Причины
кровоизлияние
в надпочечники (синдром Уотерхауса-Фридериксена)
при сепсисе, менингококковой инфекции,
родовой травме
и
др.);
врожденная
гипоплазия или аплазия надпочечников;
сольтеряющая
форма врожденной дисфункции коры
надпочечников;
аддисонический
криз при хроническом гипокортицизме
(болезни Аддисона) в случае присоединения
интеркуррентного
заболевания,
на фоне операции, стрессовой ситуации,
отмены кортикостероидов;
тотальная
адреналэктомия по поводу болезни
Иценко-Кушинга.
Клиника:
Сердечно-сосудистая
форма. Прогрессивное снижение АД,
ослабление пульса, глухость сердечных
тонов, усиление пигментации, в т.ч. за
счет цианоза, снижение температуры
тела. Возможен коллапс.
Желудочно-кишечная
форма. Потеря аппетита вплоть до
отвращения к пище, тошнота, неукротимая
рвота, боли в животе, чаще носящие
разлитой спастический характер.
Нервно-психическая
форма. Судороги, менингиальные симптомы,
бредовые реакции, затемнение сознания,
ступор, обусловленные отеком мозга,
развивающимся вследствие гипогликемии.
Приостром
массивном кровоизлиянии снижается
артериальное давление, появляется
петехиальная сыпь на коже, повышается
температура тела, наступают признаки
острой сердечной недостаточности –
цианоз, одышка, учащенный малый пульс.
Лабораторные
и инструментальные признаки:
гиперкалиемия
и гипонатриемия в результате
минералокортикоидной недостаточности;
гипогликемия;
ЭКГ
– признаки гиперкалиемии.
Лечение:
1.
Инфузионная терапия.
В/в
капельное введение 5-10 % раствора глюкозы,
0,9 % раствора NaCl: 1 сутки 1-й час 20 мл/кг,
оставшиеся 23 часа 60 мл/кг;
2-3
сутки 50 мл/кг (+50 мл/кг внутрь).
При
симптомах шока в первые 4 часа в/в
капельное введение кровезаменителей
(20 мл/кг).
Допускается
введение 10 % раствора NaCl (по 10 мл на
каждые 100 мл 5 % раствора глюкозы).
2.
Гормональная терапия.
Гидрокортизон
в/в струйно: 1 сутки 2 мг/кг каждые 4 часа;
2 сутки 2 мг/кг каждые 6 часов; 3 сутки 2
мг/кг каждые 8 часов.
3.
Симптоматическая терапия.
При
резком падении АД – норадреналин (0,2 %
0,5-1,0 мл), мезатон
(1
% 0,3-0,5 мл). Витамины С, В1, В6, ККБ. Кислород.
Экзаменационный
билет №11
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник

