Диета при инфаркте почки
Питание после инфаркта в период реабилитации
Благодаря соблюдению особого питания после обширного инфаркта удается улучшить восстановление сердечной мышцы, что помогает ускорить процесс выздоровления и облегчить протекание болезни. Помимо этого, правильное питание при данной патологии способствует нормализации веса, что благоприятно сказывается на работе сердца и остальных органов.
Кроме того, благодаря правильному питанию улучшается работа кишечника и предотвращается появление запоров.
Диета для такого человека должна быть максимально сбалансированной, содержать полный набор полезных веществ для скорейшего восстановления сердечной мышцы, а также не содержать слишком много калорий, способствовать снижению лишнего веса. Желательно ограничивать употребление соли, жирной пищи, чрезмерного количества жидкости.
Этапы диеты в зависимости от периода реабилитации:
Длится на протяжении недели после приступа. Пациент ест не менее 6 раз, небольшими порциями. Возможные продукты – постная рыба и говядина, паровой омлет, каши, овощные протертые супы, отварная курятина. Под строгим запретом выпечка, копчености, кофе, крепкие напитки, шоколад.
Длится на протяжении последующих 2-3 недель после первого этапа. Питание дробное, не менее 5 раз в сутки, небольшими порциями, в блюдах отсутствует соль. Рацион становится более разнообразным, из него исчезают протертые блюда.
Период рубцевания длится с 4 недели после инфаркта на протяжении нескольких месяцев. Питание остается ограниченным по содержанию соли (3-5 г в день), жидкости (не более литра вместе с супом, чаем и компотом), а также достаточно низкокалорийным. В рацион питания больного добавляют курагу, изюм, чернослив и другие сухофрукты для пополнения в организме запасов калия и магния.
Окончание реабилитации и рубцевание участка сердечной мышцы, пострадавшей в результате инфаркта, не означает, что больному можно возвратиться к тому образу жизни, который он вел до приступа. С этого времени пациент постоянно находится в группе риска по возвращению рецидивов болезни, и он должен придерживаться определенных жизненных правил.
Принципы питания после реабилитации:
Употребление большого количества свежих, печеных, отварных овощей и фруктов, приготовленных на гриле или на пару. Не рекомендуется овощная или фруктовая консервация, а также слишком сильно пережаренные овощи.
Привлечение в меню продуктов с высоким содержанием клетчатки для повышения насыщаемости простыми блюдами, а также для очищения стенок кишечника – хлеб из муки грубого помола, крупы, овощи и фрукты за исключением очень сладких.
Умеренное употребление белков, для оптимального баланса питательных веществ достаточно съесть за сутки 350-400 г творога, нежирного мяса или рыбы.
Питание после инфаркта допускает употребление хлеба. Следует выбирать хлеб из муки высшего сорта, его следует хорошо подсушить. Можно кушать и сухари.
Супы нужно есть небольшими порциями по 150-200 мл. Готовить их нужно таким образом: в отвар из овощей засыпают небольшое количество крупы или овощи. Допускается добавление в суп яичных хлопьев. В мясе, используемом для приготовления блюд, не должны присутствовать сухожилия и фасции. Куриное мясо разрешается использовать, но предварительно с него надо снять кожу. Из фарша делаются котлеты и фрикадельки.
Рекомендуется употребление молока, его необходимо добавлять в чай или блюда. Творог нужно хорошо растирать и готовить из него творожную пасту. Из яиц можно приготовить белковый омлет. Овощи допускается употреблять в виде пудингов. Из овсяной крупы получается прекрасная диетическая каша, в неё можно влить немного молока, гречневую кашу необходимо тщательно перетирать. Полезно принимать в пищу манную крупу.
Употребление различных закусок запрещено. Сахара следует употреблять не больше 30 грамм в день. Можно заменять его мёдом. Чай должен быть заварен некрепко. В чай можно добавить кусочек лимона, небольшое количество молока.
Хорошо воздействуют на состояние сердечно — сосудистой системы фруктовые соки, лечебные отвары. Их также рекомендуется принимать мужчинам и женщинам в качестве профилактики ишемических заболеваний. Рекомендованная дозировка этих напитков не превышает 150 мл в день. Количество жидкости составляет 700-800 мл.
А что можно кушать после инфаркта миокарда еще?
В ежедневное меню надо включить простоквашу, отвар, приготовленный из чернослива, молочные каши с яблоком. Из напитков разрешены: кисели, чай с добавлением молока. Полезно кушать тушёную рыбу, творог небольшой жирности, овощные бульоны, пюре с черносливом.
Во втором рационе в сутки следует употреблять не более 1800 калорий. Общий вес блюд не должен превышать двух килограмм. В рационе должны присутствовать жиры в количестве 60 грамм, белки — не менее 70 грамм, углеводы в количестве 25 грамм. Жидкости нужно пить не более одного литра в сутки. Количество соли ограничивается до трёх грамм в день.
В третьем рационе рекомендуемый вес потребляемых продуктов не должен превышать 2,3 кг. В данном типе рациона преобладают углеводы и белки. Объём жидкости не превышает 1,1 литра. Свежий хлеб употреблять не рекомендуется. В период рубцевания хлеб из пшеничной муки можно есть в количестве не более 250 г в сутки. Ржаной хлеб можно принимать в пищу только в первом рационе, не более 50 грамм в день.
Во втором и третьем рационе можно варить овощные супы, супы с добавлением круп. Разрешается включить в питание после инфаркта некрепкий мясной бульон с низким содержанием жира. Допускается использование сметаны, нежирного сыра, ванилина, лимонного сока. Употребление закусок во втором рационе запрещено.
Каши должны быть жидкими или вязкими. Их требуется тщательно перетирать. В третьем рационе в меню можно включать закуски. Полезны каши, пудинги из творога и гречки, яблочная запеканка, фруктовое желе, морковное пюре. Допускается употребление нежирной сельди, ветчины, спелых томатов, яблочных оладий.
med88.ru
Диета после инфаркта носит лечебный характер, она:
- способствует восстановительным процессам в сердечной мышце;
- улучшает кровообращение и обмен веществ;
- уменьшает нагрузку на ССС;
- нормализует двигательную функцию кишечника.
Исключаются следующие продукты:
- трудноперевариваемые;
- вызывающие брожение в кишечнике и избыточное газообразование (метеоризм);
- богатые сахаром, животными жирами и холестерином;
- экстрактивные вещества рыбы и мяса.
Включаются продукты, богатые липотропными веществами, калием, витаминами P и C, а также мягко стимулирующие двигательную функцию кишечника (для борьбы с запорами). Готовят пищу без поваренной соли. Исключают холодные напитки и блюда.
Диета № 10и состоит из трех последовательно назначаемых рационов:
- 1-й рацион необходим в остром периоде (1-я неделя болезни) — блюда в протертом виде;
- 2 -й рацион необходим в подостром периоде (2–3-я неделя ) — блюда в основном измельченные;
- 3 -й рацион необходим в период рубцевания (4-я неделя и далее ) — блюда измельченные и кусками.
В таблице ниже представлены химический состав и энергетическая ценность суточного рациона трех видов диеты №10и.
| Состав и энергетическая ценность | 1 рацион | 2 рацион | 3 рацион |
| Белки | 50 грамм | 60–70 грамм | 85–90 грамм |
| Жиры | 30–40 грамм | 50–60 грамм | 70 грамм |
| Углеводы | 150–200 грамм | 230–250 грамм | 300–320 грамм |
| Свободная жидкость | 700-800 мл | 900-1000 мл | 1000-1100 мл |
| Поваренная соль | Исключена | 3 грамма | 5 — 6 грамм |
| Энергетическая ценность | 1100 — 1300 ккал | 1600 — 1800 ккал | 2200 — 2400 ккал |
Период перестройки функционирования миокарда завершается к концу первого года от момента развития ИМ. И к этому промежутку времени заканчивается активное лечение, и пациент переходит на поддерживающую терапию. С этого момента больному назначается другая разновидность диеты — №10с. Этот вид диетического питания направлен, прежде всего, на предупреждение повторного инфаркта миокарда. Показаниями для диеты №10с являются:
- атеросклероз с поражением сосудов головного мозга, сердца или других органов;
- ишемическая болезнь сердца, которая обусловлена атеросклерозом;
- артериальная гипертензия на фоне атеросклероза.
Диетическое питание назначается со следующими целями:
- замедлить развитие атеросклероза;
- уменьшить нарушения обмена веществ;
- улучшить кровообращение;
- снизить избыточную массу тела пациента;
- обеспечить питание без перегрузки почек, печени, ССС и центральной нервной системы.
В диете уменьшено содержание легкоусвояемых углеводов и животного жира. Количество белков соответствует физиологической норме. Степень снижения количества углеводов и жиров зависит от массы тела пациента (2 варианта диеты см. ниже ). Ограничивается количество употребленной свободной жидкости, поваренной соли, экстрактивных веществ и продуктов, богатых холестерином.
Увеличивается содержание в рационе питания линолевой кислоты, витаминов C и группы B, пищевых волокон, липотропных веществ, магния, калия, микроэлементов (овощи и плоды, творог, морепродукты, растительные масла). Готовят блюда без соли, перед непосредственным употреблением пищу при желании подсаливают. Рыбу и мясо отваривают, плоды и овощи с грубой клетчаткой измельчают и подвергают варке. Приготовленная пища должна быть теплой.
В таблице ниже представлены химический состав и энергетическая ценность суточного рациона 1-го и 2-го (при сопутствующем ожирении) вариантов диеты.
| Состав и энергетическая ценность | 1 вариант | 2 вариант |
| Белки | 90–100 грамм (50–55% животного происхождения) | 90 грамм |
| Жиры | 80 грамм (40% растительного происхождения) | 70 грамм |
| Углеводы | 350–400 грамм (50 грамм сахара) | 300 грамм |
| Свободная жидкость | 1200 мл | См. 1 вариант |
| Поваренная соль | 8-10 грамм | См. 1 вариант |
| Холестерин | 0,3 грамма | См. 1 вариант |
| Энергетическая ценность | 2600–2700 ккал | 2200 ккал |
Человеку необходимо питаться небольшими порциями около 5 раз в сутки.
Источник
Инфаркт почки – редкое почечное явление, при котором внезапно прекращается кровоснабжение органа из-за тромбоза сосудов, происходит отмирание почечной ткани. Вследствие этого функция почек нарушается, что может привести к гибели больного. Код заболевания по МКБ-10 – N28.0.
Чаще патологии подвергаются пожилые люди, страдающие сердечно-сосудистыми заболеваниями. Но иногда инфаркт почки бывает и у новорожденных – мочекислый, который, как правило, не нуждается в проведении терапевтических мероприятий и проходит сам.
- Причины возникновения
- Виды заболевания
- Инфаркт почек у детей
- Клинические проявления
- Диагностика
- Эффективные методы лечения
- Лекарственная терапия
- Оперативное вмешательство
- Профилактика
Причины возникновения
Для появления очага некроза предварительно должны быть созданы определенные условия. Артерии почек достаточно крупные, поэтому первично инфаркт в них возникает редко. Чаще предпосылкой для инфаркта почек являются сердечно-сосудистые патологии. Прекращение кровоснабжения органа происходит вследствие артериальной эмболии или тромбоза. Поражается обычно паренхима органа, реже – мозговой слой.
Причинами инфаркта почки могут быть:
- гипертоническая болезнь;
- инфаркт миокарда;
- врожденный порок сердца;
- септический эндокардит;
- атеросклероз;
- мерцательная аритмия;
- периартериит;
- ДВС-синдром.
Инфаркт почки может возникнуть после оперативного вмешательства, при котором целостность сосудов нарушается, или при некоторых неправильно проведенных медицинских процедурах (артериография).
Узнайте о том, как проводится сцинтиграфия почек и что показывает исследование.
О характерных симптомах и методах лечения ушиба почки прочтите по этому адресу.
Виды заболевания
Исходя из механизма развития некроза, различают следующие формы инфаркта почки:
- Геморрагический – возникает при венозных патологиях. Вены закупориваются, что блокирует отток венозной крови. Выше очага поражения происходит некроз клеток, от скопившейся крови участок инфаркта становится красного цвета.
- Ишемический – развивается при блокаде артериального сосуда. Встречается гораздо чаще, чем геморрагический инфаркт. Происходит прекращение поступления крови в почки, что вызывает ишемию. Клетки погибают, участок инфаркта становится белым (обескровленным).
Ориентируясь на локализацию очага некроза, инфаркт почек разделяют на:
- ограниченный корой органа;
- распространенный на мозговое вещество в виде конуса, направленного к периферии почки;
- тотальный и субтотальный – повреждается весь орган целиком.
На заметку! При инфаркте почки наблюдаются изменения в виде некроза компонентов клеток, отека, кровоизлияния, разрушения волокон ткани. Первыми повреждаются канальцы почек, поскольку на них приходится самая большая функциональная нагрузка.
Инфаркт почек у детей
Ишемический или геморрагический инфаркт у детей может встречаться только в случае врожденных сердечно-сосудистых пороков, то есть, у имеющих предрасполагающее заболевание. Особое место занимает мочекислый инфаркт почки. Это патология, которая встречается у новорожденных детей.
Мочекислый инфаркт – это адаптационный синдром, который проявляется у малышей, как реакция на новые для него условия окружающей среды. Буферные системы крови у новорожденных еще не стабильные, количество выводимой почками жидкости недостаточное, в почечных тканях могут задерживаться соли мочевой кислоты.
Мочекислый инфаркт может проявиться в первые дни после появления малыша на свет и по мере адаптации почек к новым условиям они начинают самостоятельно работать. Проявления инфаркта должны исчезнуть сами по себе. Если мочекислый инфаркт у ребенка не проходит спустя 10 дней после рождения, тогда состояние можно считать патологией.
Клинические проявления
Признаки инфаркта почки непосредственно связаны с обширностью области поражения тканей органа. Если некротический участок незначительный, то больной может и не почувствовать проявлений инфаркта.
При крупных поражениях отмечаются следующие симптомы:
- выраженный болевой синдром в поясничном отделе;
- кровяные сгустки в моче;
- может быть снижение диуреза, задержка мочи;
- нарушение сердечного ритма;
- ухудшение аппетита.
Через 1-2 дня после начала развития инфаркта почки может подняться температура, повыситься почечное давление из-за ишемии тканей. Больного сопровождает тошнота и рвота.
Мочекислый инфаркт у детей сопровождается мутностью урины, ее цвет приближен к коричневому. Осадок такого же оттенка можно наблюдать близ отверстия уретры. Анализы мочи показывают большое количество уратов (солей мочевой кислоты).
Диагностика
Для постановки правильного диагноза нужно обратиться к врачу, который назначит необходимые исследования. Лабораторные анализы крови при инфаркте почки показывают высокую концентрацию лейкоцитов, в моче обнаруживают белок и кровь.
Анализы крови и мочи не дают исчерпывающей информации о заболевании, поэтому дополнительно необходимо проведение инструментальных методов:
- внутривенная урография;
- радиоизотопное обследование.
Поскольку инфаркт почки – это чаще всего последствие других патологий, то для уточнения его причин нужна более точная диагностика:
- УЗИ почек с допплерографией;
- МРТ;
- ретроградная урография;
- артериография (проводиться только при возможности устранить препятствие для кровотока).
Эффективные методы лечения
При подозрении на развитие данного состояния нужно обращаться к сосудистому хирургу или урологу. При диагнозе инфаркт почки больного нужно быстрее госпитализировать и придерживаться постельного режима.
Лекарственная терапия
Для уничтожения тромба, который стал толчком закупорки сосуда, в первые часы после инфаркта применяются тромболитические средства. Для предотвращения повторной обструкции принимают антикоагулянты. В них содержаться компоненты, которые снижают свертываемость крови.
Действенные препараты:
- Гепарин;
- Клексан.
Терапия в среднем длиться 8-10 дней внутримышечного введения, с последующим переходом на пероральный прием.
После перенесенного инфаркта почки пациенту длительно (или пожизненно) придется принимать антиагреганты:
- Аспирин;
- Тиклопидин;
- Клопидогрел.
При обнаружении крови в моче проводят гемостатическую терапию (Этамзилат натрия). Если гематурии нет, можно применять тромболитики стрептокиназы для восстановления почечной функции. Даже минимальные проявления гематурии являются противопоказанием к проведению терапии.
Если человек склонен к образованию тромбов, назначаются непрямые коагулянты (Варфарин).
Выраженный болевой синдром при инфаркте почек купируется, как правило, наркотическими анальгетиками:
- Морфин;
- Омнолон.
Посмотрите подборку эффективных методов лечения пиелонефрита у мужчин.
О том, как принимать Фуросемид при почечных заболеваниях узнайте из этой статьи.
Перейдите по адресу https://vseopochkah.com/diagnostika/analizy/mochevina-v-krovi.html и прочтите о том, что значит повышение мочевины в крови и как снизить показатели.
Оперативное вмешательство
В течение первых часов после закупорки почечной артерии, кровоснабжение можно восстановить посредством баллонной ангиопластики. Пока еще не развился некроз, есть большой шанс восстановить функциональность органа. В артерию бедра вводят катетер с маленьким баллончиком. Его постепенно продвигают к закупоренной тромбом артерии. Процесс проходит под контролем рентгена. Когда катетер достигнет необходимого места, баллон раздувают, и тромб, перекрывший артерию, разрушается.
При тотальном инфаркте и устойчивой гематурии, гипертензии, которая не поддается консервативной терапии, проводят нефроэктомию (удаление почки).
Мочекислый инфаркт не лечат. Это считают вариантом нормы, переходным состоянием. Ребенку в этот период нужно давать пить много жидкости для увеличения суточного диуреза и активизации выведения уратов из организма. Постепенно симптоматика заболевания должна отступить.
Профилактика
Предупредить инфаркт почки можно, если проводить профилактику сердечно-сосудистых заболеваний, провоцирующих его. Для предупреждения атеросклероза нужно принимать препараты для снижения уровня холестерина (фибраты, статины).
При наличии атеросклероза сосудов показан прием антиагрегантов:
- Клопидогрел;
- Тиклид и других.
Нужно придерживаться правильного питания, при котором ограничить жирное, копченое, острое. В рационе увеличить количество свежих фруктов, овощей, продуктов, богатых витаминами.
Инфаркт почки диагностируют намного реже, чем инфаркт миокарда. Предпосылками к развитию заболевания являются патологии сердца и сосудов. Важно заранее заняться профилактикой заболевания и контролировать состояние сердечно-сосудистой системы.
Видео о характерных признаках, симптомах и методах лечения инфаркта почки:
Источник
Инфаркт почки – это редкое нефрологическое заболевание, обусловленное эмболией артериальных сосудов органа с последующим некрозом его тканей и нарушением функциональной активности. Симптомы зависят от объема поражения, варьируются от полного отсутствия проявлений до резких болей в пояснице, гематурии, почечной недостаточности, увеличения уровня артериального давления. Диагностика производится на основании данных анамнеза, результатов анализов крови и мочи, УЗДГ сосудов почки, почечной ангиографии. Лечение преимущественно симптоматическое, также включает в себя применение антиагрегантных и антикоагулянтных средств, иногда показано хирургическое вмешательство.
Общие сведения
Инфаркт почки встречается намного реже других ишемических расстройств органов мочевыделительной системы. Данное состояние практически никогда не является изолированным нарушением, а выступает в качестве осложнений других, преимущественно сердечно-сосудистых патологий. Точные статистические данные относительно встречаемости болезни отсутствуют, поскольку определенная доля больных не обращается к специалистам из-за слабой выраженности симптомов.
Заболевание следует дифференцировать с мочекислым инфарктом почек у детей, являющимся одним из этапов адаптации мочевыделительной системы к внеутробному существованию. Из-за особенностей эпидемиологии болезней, способных осложняться инфарктом почки, патология чаще возникает у лиц старшего возраста, страдающих ожирением и обменными нарушениями.

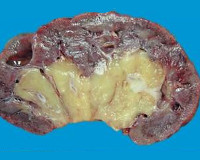
Инфаркт почки
Причины
В подавляющем большинстве случаев состояние имеет ишемический характер и вызывается эмболией магистральных почечных сосудов. Чаще всего эмбол представлен тромботическим сгустком, реже в таком качестве могут выступать фрагменты атеросклеротических бляшек, жировые массы. Картину, схожую с эмболией ветвей почечной артерии, иногда провоцируют артериовенозные фистулы или кровотечения. Таким образом, основной причиной заболевания является наличие в артериальной части большого круга кровообращения эмболов, которые могут образовываться при следующих патологиях:
- Эндокардит. Воспаление внутренней оболочки левого желудочка или предсердия часто осложняется формированием пристеночного тромба. Его фрагменты периодически попадают в большой круг кровообращения и могут закупоривать просвет артерий почек.
- Аритмии и пороки сердца. Различные нарушения сердечного ритма сопровождаются нарушениями гемодинамики внутри полостей сердца, что иногда приводит к тромбообразованию. Схожий механизм возникновения тромбов отмечается при недостаточности митрального клапана или пролапсе его створок.
- Атеросклеротическое поражение. Выраженный атеросклероз аорты или венечных артерий являются одной из наиболее частых причин инфаркта почки. Закупорка сосуда может быть обусловлена как фрагментом собственно атеросклеротической бляшки, так и тромбом, который образовался на ее поверхности. Атеросклероз почечных сосудов может приводить к расслоению их стенок, что также провоцирует закупорку просвета и острую ишемию.
- Узелковый периартериит. Данное состояние неясной этиологии в случае вовлечения в патологический процесс сосудистой сети почек может становиться причиной инфарктов.
- Медицинские манипуляции. Различные диагностические и лечебные манипуляции на органах мочевыделительной системы могут осложняться стенозом сосудов с развитием острой ишемии почечной ткани.
Косвенной причиной патологии иногда является наркотическая зависимость, связанная с частыми внутривенными вливаниями (опиоидная или эфедриновая наркомания). В случае использования нестерильного инструментария развивается специфический эндокардит с образованием многочисленных тромбов. Различные формы инфаркта почки обнаруживаются у 20-30% инъекционных наркоманов. Множественные очаги инфарктов в почечной ткани возникают и при диссеминированном внутрисосудистом свертывании крови (ДВС-синдроме).
Патогенез
Основополагающим звеном патогенеза более чем в 90% случаев инфаркта почки считается образование эмболов, которые вызывают закупорку сосудов органа. В результате нарушается снабжение участка почечной ткани кислородом и питательными веществами. По своей кислородной потребности почки уступают только нервной ткани и миокарду, из-за чего в результате ишемии довольно быстро возникают дистрофические изменения в клетках нефронов. Размер поражения зависит от калибра артериального сосуда, перекрытого эмболом – чем он больше, тем распространеннее зона инфаркта. Характерная форма зоны ишемии – клиновидная или треугольная с вершиной у ворот почки и обращенным к корковому веществу основанием. Это обусловлено особенностями распределения кровеносных сосудов в органе.
После прекращения поступления артериальной крови дистрофия клеток нефронов постепенно нарастает, сменяясь их гибелью и формированием участков некроза. Одновременно возникает раздражение юкстагломерулярного аппарата с образованием больших количеств гормона ангиотензина 2, что приводит к развитию вазоренальной гипертензии и каскаду связанных с этим нарушений (повышается риск инфаркта миокарда или инсульта). Продукты распада некротизированных тканей всасываются в системный кровоток и становятся причиной интоксикации организма, проявляющейся повышением температуры, головными болями, тошнотой. Исходом некроза становится разрастание фиброзной ткани и формирование рубца.
Симптомы инфаркта почки
Клиническая картина заболевания характеризуется различной выраженностью симптомов, которая, прежде всего, зависит от объема ишемизированной и некротизированной ткани почек. При незначительных инфарктах субъективные жалобы отсутствуют, патология выявляется случайно по измененным данным диагностических исследований. В случае более обширных поражений симптоматика становится выраженной, однако большинство проявлений неспецифичны – боль в пояснице, гематурия, уменьшение объема выделяемой мочи.
Болезненные ощущения, возникающие сначала с двух сторон, постепенно смещаются в сторону пораженной почки – двухсторонние инфаркты встречаются крайне редко. Интенсивность болевого синдрома иногда сопоставима с почечной коликой, боль устраняется только приемом сильных наркотических анальгетиков. Степень выраженности гематурии при инфаркте почки также может сильно варьироваться – от микроскопических количеств эритроцитов в моче до ее ярко алой окраски и профузного почечного кровотечения.
Иногда наблюдается реальная почечная колика, обусловленная прохождением кровяного сгустка или кусочка некротизированной ткани по мочевыводящим путям. Проявления почечной недостаточности обычно выражены слабо, особенно при сохраненной функциональной активности второй почки. При тотальном инфаркте возможно токсическое поражение парного органа, что проявляется развитием ОПН – анурией, запахом аммиака изо рта и от кожных покровов больного.
Общие симптомы заболевания сводятся к повышению температуры тела до 38 градусов, явлениям интоксикации (тошноте, рвоте, разбитому состоянию), ознобу. В некоторых случаях из-за нарушенного кровоснабжения почки возникает стимуляция юкстагломерулярного аппарата, провоцирующая рост артериального давления. Вышеперечисленные проявления обычно сочетаются с симптомами основной патологии, которая спровоцировала ишемию и инфаркт почечной ткани. Таковыми могут быть боли в области сердца, нарушения сердечного ритма, признаки циркуляторных расстройств при пороках клапанов (цианоз, повышение давления крови в малом круге кровообращения).
Осложнения
Ранним и наиболее тяжелым осложнением инфаркта почки является развитие острой почечной недостаточности. ОПН наблюдается достаточно редко, поскольку для этого необходимо наличие ряда условий – двухсторонний характер инфаркта либо наличие у больного только одной почки. При тотальной ишемии недостаточность может возникать из-за чрезмерной нагрузки на второй орган или по причине его токсического поражения. В отдаленной перспективе из-за формирования рубцов в пораженной почке снижается ее функциональная активность, что создает предпосылки для возникновения ХПН в будущем. У ряда больных после разрешения инфаркта сохраняется стойкое увеличение артериального давления, обусловленное нарушениями кровообращения в почках.
Диагностика
Определение инфаркта почки осложняется неспецифичностью симптомов, поскольку боли в пояснице, ухудшение общего состояния, гематурия характерны и для иных нефрологических заболеваний. Во многих случаях врачу-нефрологу или урологу требуется кооперация с другими медицинскими специалистами (например, с кардиологом) для уточнения диагноза. Особую важность имеет скорость определения болезни, так как от своевременности лечебных мер зависит ее исход, а при неправильном лечении повышается риск развития осложнений. В числе диагностических мероприятий выделяют следующие группы методов:
- Опрос и общий осмотр. При опросе акцентируют внимание на субъективных симптомах и жалобах больного. Имеет значение выраженность и локализация болезненных ощущений, наличие или отсутствие расстройств мочеиспускания. В анамнезе определяют наличие сердечно-сосудистых, гематологических или иных заболеваний, способных спровоцировать ишемию тканей почки.
- Лабораторные исследования. В общем анализе мочи практически всегда определяется наличие эритроцитов – от выраженной макрогематурии до микроскопических примесей крови, часто возникает протеинурия. При биохимическом исследовании мочи специфическим признаком инфаркта является увеличение уровня лактатдегидрогеназы (ЛДГ), аналогичное повышение наблюдается и в сыворотке крови. У большинства пациентов также обнаруживается незначительный лейкоцитоз, изменяются показатели коагулограммы – последняя выполняется для оценки необходимости использования антикоагулянтов.
- Инструментальные исследования. Обычно при подозрении на инфаркт почки производят ультразвуковую допплерографию (УЗДГ почечных артерий), позволяющую оценить показатели кровотока в основных сосудах органа. Еще больше информации дает селективная контрастная почечная ангиография, по результатам которой выявляется участок ишемизированной ткани, не накапливающей контраст. Как альтернативу последнему исследованию могут назначать МСКТ или МРТ с контрастом и последующим 3Д-моделированием почечной сосудистой сети.
- Эндоскопические исследования. Цистография при данном заболевании производится с целью дифференциальной диагностики. С помощью этого метода исключается вероятность кровотечения из мочевого пузыря (наблюдаемого при опухолях, травмах), уточняется односторонний характер поражения.
Дифференциальную диагностику инфаркта почки проводят с опухолевыми поражениями мочевыводящих путей (чашечно-лоханочной системы, мочеточников, мочевого пузыря и уретры) и кровотечениями из них. Иногда проявления заболевания создают ложную клиническую картину гломерулонефрита – он исключается при подтверждении одностороннего характера процесса и наличии ишемизированного участка тканей. При помощи дополнительных исследований инфаркт почки дифференцируют с почечной коликой при мочекаменной болезни и расслоением стенки брюшной аорты.
Лечение инфаркта почки
Основные цели терапии данного заболевания изменяются в зависимости от этапа патологического процесса. На начальных этапах первоочередной задачей является восстановление адекватного кровотока в органах выделения, что позволяет минимизировать негативные последствия ишемии. В дальнейшем на первый план выступает устранение кровотечения (макрогематурии), явлений общей интоксикации и сохранение функциональности оставшейся части органа. Зачастую для этих целей используют препараты с противоположным действием (например, антикоагулянты и гемостатики), поэтому от специалиста требуется особая осторожность при их назначении. Консервативная терапия инфаркта сводится к использованию следующих лекарственных средств:
- Обезболивающие препараты. Боли могут быть очень интенсивными, в ряде случаев болевой синдром устраняется только мощными наркотическими анальгетиками – морфином, фентанилом и другими.
- Тромболитические средства. К ним относят стрептокиназу и другие препараты данной группы, цель их применения – устранение тромба в сосуде, восстановления адекватного кровотока. Медикаменты используются только на первых этапах заболевания, до развития выраженной гематурии. После начала выделения крови с мочой назначение этих средств строго запрещено.
- Гемостатические препараты. Применяются при выраженной гематурии и профузном почечном кровотечении. Основным лекарственным средством данной группы является этамзилат натрия, введение которого позволяет минимизировать кровопотерю и улучшить прогноз заболевания.
- Антикоагулянты. На любом этапе патологии рекомендуется принимать меры по нормализации работы свертывающей системы крови, с этой целью назначаются антикоагулянты прямого действия (например, гепарин). Схема, дозировки и длительность применения строго индивидуальны, определяются после изучения коагулограммы больного.
- Антиагрегантные средства. Антиагреганты (например, ацетилсалициловая кислота) редко используются в остром периоде заболевания. Их назначают через 1-2 недели после исчезновения гематурии для снижения риска рецидива и отдаленных осложнений. Дозировка и длительность курса лечения определяется с учетом функциональной активности выделительной системы.
В тяжелых случаях (например, тотальный инфаркт почки) проводят хирургическое лечение, которое на начальных стадиях болезни сводится к восстановлению проходимости магистральных артерий и почечного кровотока. При поздней диагностике и развитии некротических изменений в почке по показаниям осуществляют оперативное удаление зоны инфаркта вплоть до нефрэктомии (при наличии у больного второго здорового органа). В числе вспомогательных лечебных мероприятий используют гемодиализ (при почечной недостаточности), назначают диуретические, гипотензивные и другие средства по показаниям.
Прогноз и профилактика
Прогноз инфаркта почки определяется объемом пораженных тканей – обычно страдает относительно небольшой фрагмент органа, после рубцевания это слабо отражается на работе выделительной системы. При ишемии значительной области органа возможно развитие острой или хронической почечной недостаточности, кровотечения и прочих жизнеугрожающих состояний. Существует риск рецидива, особенно при сохранении провоцирующего фактора (эндокардитов, пороков сердца, атеросклероза магистральных сосудов).
Поскольку заболевание часто является осложнением болезней сердечно-сосудистой системы, его профилактика заключается в правильном лечении основной патологии – использовании антиагрегантных средств, антибиотиков при эндокардитах, антихолестеринемических средств в случае атеросклероза.
Источник
