Диагностика инфаркта миокарда у детей

Инфаркт миокарда у детей продиктован появлением некротических модификаций в одном из отделов сердечной мышцы. Он возможен, если возникает недостаточность коронарного кровотока. Заболевание влечет за собой серьезные последствия для здоровья в виде нарушения функционирования сердца, сосудов и иных органов и систем. Различают ишемический и коронарный инфаркт.
Основной причиной патологии выступает атеросклероз, который провоцирует нарушение кровообращения (ишемическая болезнь сердца – ИБС).
Преимущественное количество врачей склонны считать, что возникновение заболевания в раннем возрасте обусловлено воспалительными реакциями в коронарных артериях и неправильным их развитием. Место расположения патологии обуславливает его разновидность – крупноочаговый или мелкоочаговый.
Причины
Ишемическая болезнь сердца провоцирует негативные последствия для сердечно-сосудистой системы. Может развиться стенокардия, инсульт, либо инфаркт. Ключевой причиной заболевания во взрослом возрасте является коронарный атеросклероз или ишемическая болезнь сердца (ибс). У детей острая форма заболевания развивается вследствие сбоев нервно-эндокринной регуляции коронарного кровообращения, дыхания и тромбообразования.
Среди патологий коронарного кровотока выделяют:
- Анатомическое сужение;
- Спазмы;
- Тромбозы;
- Эмболию коронарных сосудов;
- Острую нехватку кислорода;
- Серьезные сбои в метаболизме в миокарде;
- При сочетании коронаросклероза и гипоксии.
Среди факторов, которые способствуют развитию болезни у детей, выделяют генетическую предрасположенность к заболеваниям сердца, неполноценное питание, психологические травмы, лишний вес. История развития патологии наблюдается в рождения при наследственной склонности. Причины заключаются в прогрессировании ИБС, нарушении циркуляции крови по коронарным артериям, нехватке кислорода. Среди факторов, вызывающих данное заболевание, отдельно выделяют наследственную предрасположенность к появлению болезни.
Установлено, что если родители страдают каким-либо сердечным заболеванием (аритмиями, ИБС), это становится предрасположенностью спустя время для возникновения болезни у ребенка.
Осложнения инфаркта в результате некроза: острая сердечная или сосудистая недостаточность, сбои в ритме, формирование тромбоэндокардита. Некроз определенного участка миокарда образуется вследствие прекращения кровотока по коронарным артериям на протяжении нескольких часов, это способствует интенсивности признаков болезни.
Образование некроза бывает более длительным, если отмечается интенсивная компенсация нарушенного кровообращения и под влиянием гипоксии. Воздействие таких факторов способствует рубцеванию сформировавшегося некроза миокарда и последующего восстановления его функциональности.
Симптомы
Основные признаки инфаркта – сильные, приступообразные боли в грудной клетке. Такое заболевание схоже по своей симптоматике с таким недугом, как стенокардия. Появляется сильная боль в участке за грудиной и посредине грудной клетки. В определенных ситуациях боль иррадиирует на весь участок грудной клетки. Острый инфаркт выражается в болезненных ощущениях, которые отдают в левую верхнюю конечность, плечо, лопатку или даже челюсть. Боль бывает разного характера – давящая, сжимающая, режущая.
Боль настолько интенсивная, что употребление нитроглицерина не купирует приступ. Длительность приступа варьируется от пары часов до нескольких дней.
Если развивается инфаркт, симптомы его у детей и подростков похожи, независимо от того, что стало причиной болезни. У детей раннего возраста болезнь проявляет себя таким симптомом – появляется приступ резкого интенсивно выраженного беспокойства. Редко заболевание характеризуется бессимптомным течением. При внешнем осмотре у ребенка бледность или синюшность эпителия, холодные конечности, чрезмерное потоотделение, учащенное или замедленное дыхание, стенокардия, снижение артериального давления.
Ишемическая болезнь сердца проявляется в недостаточности кровообращения (чаще по малому кругу). Вследствие этого появляются такие симптомы, как тахикардия, одышка и кашель. Риск развития инфаркта очень высокий, если ИБС сопровождается дополнительными факторами.
Некоторые дети в результате боли при инфаркте страдают рефлекторными проявлениями – болями в животе, нарушениями пищеварения (диарея, тошнота или рвота).
Иногда отмечается появление дополнительных симптомов – увеличения печени, отеков конечностей. Эти признаки сигнализируют о том, что присоединилась правожелудочковая недостаточность. При нарушении кровотока в головном мозге появляется большой риск того, что возникнет инсульт.
У некоторых детей диагностируется появление кардиогенного шока, который проявляется в таких признаках:
- Кожные покровы приобретают бледный окрас;
- Тело покрывается липким потом;
- Пульс становится нитевидным;
- Пульсовое и систолическое давление снижается.
При таком признаке снижается насосная функция сердца, может развиться отек легких – это основная причина летального исхода при данной болезни. Обширный инфаркт может сопровождать стенокардия или аритмия. Чтобы последствия в виде гипертонии или аритмии не стали постоянными спутниками жизни, необходимо проводить своевременное лечение.
Советуем почитать: как лечат миокардит у детей
Формы и стадии
В четверти случаев ишемическая болезнь сердца и инфаркт протекает с атипичными признаками. Существуют такие формы:
- Гастрологическая;
- Аритмическая;
- Церебральная;
- Бессимптомная.
При гастрологической форме заболевания боль появляется в верхней части желудка, которая распространяется в грудину. При этом появляются такие симптомы, как отрыжка, икота, тошнота, рвота, которая не прекращается, метеоризм.
При астматическом варианте отмечается развитие острой желудочковой недостаточности, которая проявляется в виде одышки, переходящей в удушье.
Аритмическая болезнь проявляется острой аритмией, отмечается стенокардия или тахикардия, вплоть до нарушения проводимости сердца. Ишемический или коронарный инфаркт приводит к фибрилляции желудочков.
При церебральной форме нарушается кровообращение, диагностируется обширный инфаркт, развивается ишемический инсульт вследствие уменьшения кровоснабжения головного мозга. В этом случае проявляются общемозговые симптомы, которые сопровождает ишемическая болезнь мозга: тошнота, потеря сознания.
При бессимптомной форме симптомы не проявляются, только на экг можно увидеть изменения в сердечной деятельности. Формы заболевания имеют свою симптоматику, которая требует индивидуального подхода и проводится разная терапия. Профилактика выступает необходимой мерой, если в истории заболевания отмечается ухудшение кровообращения или другие динамические изменения в сердечной деятельности.
[veo class=”veo-yt” string=”vyx9fydKQNg”]
В зависимости от места локализации различают передний, задний и нижний коронарный или ишемический инфаркт.
Стадии заболевания классифицируют, опираясь на время протекания и риск для жизни:
- Острейшая стадия. Длится до 6 часов. За это время изменения в миокарде могут быть обратимыми, если проводится правильный алгоритм лечения. Но симптомы на данной стадии не ярко выражены, поэтому зачастую, лечение своевременно не проводится, так возникают серьезные последствия, стенокардия, инсульт, аритмия.
- Острая – наиболее опасная стадия. Длится до двух недель, за это время формируются очаги некроза, появляется рубец. В эти периоды могут возникнуть аритмии, разрывы мышц сердца, инсульт.
- Подострая стадия – продолжается месяц. За это время окончательно формируется рубец, постепенно уменьшается выраженность симптомов.
- Стадия рубцевания.
- Этап постинфарктного кардиосклероза. Начинается на втором месяце. За это время миокард сердца адаптируется к новым условиям.
Диагностика
Ишемический инфаркт миокарда – острая стадия ИБС (ишемической болезни), характеризуется прекращением доставки крови в какой-либо отдел мышц сердца. Диагностика заключается в:
- Электрокардиографическом исследовании;
- Биохимических показателях (в крови увеличиваются специфические кардиомаркеры);
- Клинических симптомах.
На экг при инфаркте отмечается появление патологического зубца Q, уменьшение вольтажа зубца R или подъем интервала S-T, инверсия зубца Т.
Лечение
Первая помощь при инфаркте миокарда:
- Вызвать «скорую помощь»;
- Измельчить и засыпать ребенку в рот 1 таблетку аспирина;
- Дать ребенку нитроглицерин.
Неотложная помощь заключается в проведении сердечно-легочной реанимации. Для этого проводится непрямой массаж грудной клетки и вдыхание воздуха в рот. Алгоритм выполнения – 30 надавливаний, один вдох. Неотложная помощь в идеале должна выполняться двумя людьми. Но если коронарный или ишемический инфаркт возникает у ребенка лучше дождаться скорой помощи. При этом нужно уложить его на твердую поверхность и открыть окно для доступа воздуха в помещение. Последующая терапия проводится врачами реанимационной бригады.
Когда пациента доставляют в кардиологическое отделение, терапия начинается с купирования болевого синдрома и восстановления доступа крови к пораженному участку сердечной мышцы. Назначается такое лечение:
Препараты, предотвращающие развитие тромбоза;
- Лечение с помощью антикоагулянтов;
- Терапия с использованием тромболитиков;
- Лечение с помощью бета-блокаторов.
Это основная схема терапии, дозировка препаратов рассчитывается с учетом возраста пациента и тяжести симптомов, учитывается и история течения ишемической болезни.
Самым лучшим методом для того, чтобы восстановить проходимость коронарной артерии и кровообращения в пораженном участке миокарда, является ангиопластика.
- Важная информация: лечение болезней сердца у детей в Израиле
Если терапия не приносит результатов, применяется срочное хирургическое вмешательство – аорто-коронарное штунтирование, такое лечение необходимо для восстановления кровообращения и спасения миокарда.
Первые сутки являются критическими. Перенесенный инфаркт не требует соблюдения строгого постельного режима. Реабилитация заключается в соблюдении назначений доктора. Соблюдение строго постельного режима после болезни не требуется.
Прогноз и профилактика
Прогноз хороший, если соблюдается лечение, зависит от своевременности проведенной терапии и степени поражения сердечной мышцы. Профилактика инфаркта миокарда аналогична профилактике ИБС, заключается в регулярном посещении кардиолога, уменьшении эмоциональных нагрузок и приеме всех назначенных препаратов, если ранее диагностирована ИБС. Сбалансированное питание и умеренные физические нагрузки – хорошая профилактика инфаркта миокарда.
- Читайте также: лечение болезни Пертеса у ребенка
Осложнения инфаркта миокарда зачастую появляются при серьезном и обширном повреждении сердечной мышцы.
Основные последствия, которые провоцирует болезнь: аритмия, артериальная гипертония, хронические боли в грудине, механические последствия (аневризма сердца). Своевременное лечение является залогом быстрого восстановления после перенесенного заболевания.
Источник
Инфаркт — это острое состояние, при котором происходит гибель тканей в определенной зоне в результате периода острой ишемии (полного прекращения доступа крови и кислорода). Самыми частыми бывают инфаркты миокарда, легких и головного мозга. Принято считать, что это типично взрослое состояние, и дети от подобных состояний не страдают. Однако, на практике это утверждение не совсем верно. Инфаркт в детском возрасте — достаточно редкая, но от этого крайне сложная в распознавании и устранении патология. Кроме того, инфаркт у малышей сильно отличается по причинам возникновения от взрослых. Чем же особенно развитие этого состояния у детей?
Инфаркт миокарда у детей

Многие из педиатров и врачей общей практики не имеют настороженности в отношении инфаркта миокарда среди детей, считая такие случаи казуистическими. Ведущей причиной этого состояния у взрослых считается атеросклеротическое поражение сосудов, а дети подобной патологией практически не страдают (за исключением редких случаев семейных наследственных патологий). Поэтому, о наличии инфарктов в детском возрасте (особенно, если дети имеют сердечную патологию) врачи думают в последнюю очередь. Между тем, в США ведется статистика по всем случаям выявленных инфарктов в детском возрасте, и выясняются основные причины, к ним приводящие. Если же говорить по нашей стране, то частота этой патологии у детей неизвестна, но встречается инфаркт миокарда гораздо чаще, чем думают специалисты и родители. Так, нередко признаки инфаркта миокарда выявляются среди малышей с врожденными пороками сердца, даже если нет проблем со строением коронарных сосудов. При полноценном обследовании у 75% детей можно клинически диагностировать признаки ишемических поражений сердечной мышцы. К большому сожалению, инфаркт миокарда часто обнаруживается уже при аутопсии после гибели маленького пациента, хотя современные возможности диагностики могут выявить его и ранее.
В чем причины инфаркта у детей?

Если среди взрослых к инфаркту приводит в основном атеросклероз сосудов, то дети страдают от инфарктов совершенно иной этиологии. Атеросклероз у них встречается очень редко и в начальной стадии, которая не спровоцирует поражения сердечной мышцы. Если говорить о самых частых и вероятных причинах ишемии миокарда среди детей, можно выделить:
Воспалительные процессы в области коронарных сосудов (коронарит). Сосуды сердца могут воспаляться при инфекционных заболеваниях у детей, болезнях Такаясу или Кавасаки, развитии системной красной волчанки, аутоиммунных поражений.
Аномалии в строении сердечных сосудов, патологическое отхождение веточек коронарных артерий, ненормальное их количество.
Дети нередко реагируют инфарктами на травмирование сердца или коронарных сосудов из-за резкой возбудимости тканей сердечной мышцы и коронарных артерий.
Могут провоцировать такие осложнения опухоли сердца или наличие феохромоцитомы (опухоль надпочечника, продуцирующая гормоны).
Также могут приводить к развитию ишемических очагов в миокарде некоторые из врожденных пороков сердца у малышей, наиболее часто это подклапанные стенозы выходного тракта левого желудочка, а также кардиомиопатии и инфекционные эндокардиты.
Отличаются ли симптомы инфаркта в детском возрасте?

Если говорить о симптомах инфаркта в детском возрасте, при любой из причин, которая провоцирует ишемию, проявления будут во многом сходными. Дети начинают внезапно беспокоиться, что косвенно указывает на болевые ощущения. Более старшие из детей и подростки могут описывать типичные ангинозные боли. Значительно реже симптомы инфаркта не имеют болевой составляющей и протекают с выраженными нарушениями кровообращения и сердечной недостаточности. Основными симптомами инфаркта в таком случае будут резкая мертвенная бледность и недомогание, синюшность носогубного треугольника и конечностей, резкая потливость с похолоданием пальцев на руках и ногах, резкое снижение давления и нарушение ритма дыхания. Нередко врача могут сбивать с толку нетипичные симптомы инфаркта, имеющие рефлекторное происхождение — расстройства со стороны пищеварительной системы с тошнотой, рвотой, расстройствами стула. В основном сердечная недостатчоность развивается по малому кругу с одышкой, кашлем и сердцебиением, иногда у детей можно выявить такие признаки инфаркта, как отечность в области ног и увеличение размеров печени, что говорит о том, что сильно пострадал правый желудочек сердца.
Диагностические признаки инфаркта
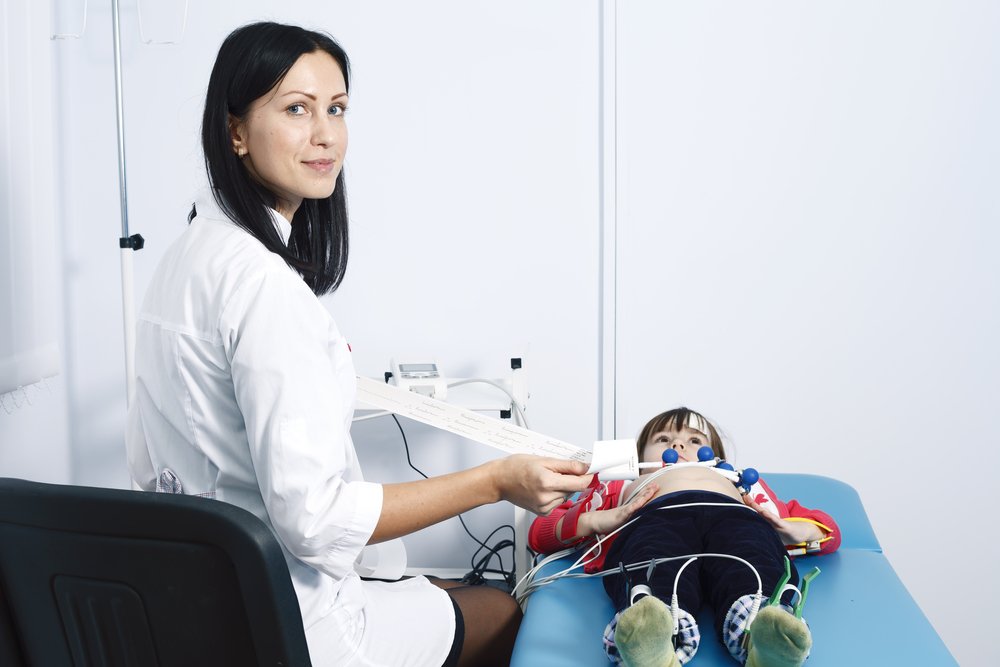
Подтвердить наличие подобного диагноза у детей можно только по данным как лабораторных обследований, так инструментальных. Наиболее достоверными будут электрокардиографические признаки инфаркта. Важно помнить о возрастных особенностях, и снимать ЭКГ не только в стандартных отведениях, но и в грудных, что покажет не только наличие поражения сердечной мышцы, но и его локализацию, и степень тяжести. Достаточно наглядны и лабораторные признаки инфаркта в виде резорбционно-некротического синдрома. У детей выявляется выраженный лейкоцитоз со сдвигом формулы, ускорение СОЭ и изменение активности специфических ферментов в биохимических анализах (трансаминазы, КФК, ЛДГ). Важно также провести исследование свертывающей системы, в которой нередко выявляются изменения в сторону повышения коагуляционных способностей крови (склонность к тромбозам).
Показано для подтверждения диагноза проведение и ЭХО-КГ, где врач увидит признаки инфаркта — участки неподвижного миокарда или слабо сокращающегося, область асинхронного сокращения. Кроме того, нередко при аномалиях сердца или коронарных сосудов, данные УЗИ сердца выявляют сразу и причину инфаркта. А вот проведение рентгенографии информативным при таком диагнозе не будет, может выявиться только увеличение размеров сердца.
Все диагностические мероприятия проводятся только в стационаре, и как только будет подтвержден диагноз, необходимо немедленно начинать лечение, чтобы максимально устранить все последствия ишемии миокарда.
Источник
Признаки и клиника инфаркта миокарда у новорожденного.
В клинической картине неонатального инфаркта миокарда на первый план выступают такие симптомы, как бледность кожи, тахикардия, тахипноэ, увеличение печени. Нехарактерны для ИМ сердечные шумы и периферические отеки.
Выраженность клинических симптомов определяется площадью поражения сердечной мышцы и степенью нарушения сократительной способности миокарда желудочков.
Начало обширного инфаркта миокарда сопровождается резким беспокойством ребенка, раздражительным криком, стоном, а затем слабостью, отсутствием крика. Появляется мертвенно-бледный цвет кожи. При тяжелых ИМ лицо ребенка приобретает «умирающий вид». Иногда на фоне бледности кожи отмечается цианоз конечностей. В некоторых случаях бледность кожи, акроцианоз или тотальный цианоз могут возникать периодически, появляясь несколько раз в течение суток. Сосание слабое или совсем отсутствует. Физиологические рефлексы угнетены или отсутствуют.
Почти всегда определяется тахикардия до 160—200 сокращений в минуту. Периферический пульс слабый, иногда не пальпируется совсем. У некоторых больных регистрируются нарушения ритма сердца в виде экстрасистолии или пароксизмальной тахикардии.
Дыхание становится частым и поверхностным, с открытым ртом или типа «гаспс», достигая 90 и более в минуту. В ряде случаев частота дыхания не превышает возрастную норму или находится на верхней границе нормы.

Печень выступает на 3—4 см из-под края реберной дуги. При быстротечном ИМ и летальном исходе печень не успевает увеличиваться и во время осмотра пальпируется у края реберной дуги.
Описаны случаи инфаркта миокарда, при которых, наряду с признаками сердечной недостаточности, отмечается повышение температуры тела.
Диагностика инфаркта миокарда осуществляется с помощью функциональных методов исследования, среди которых электрокардиография является ведущей.
При интрамуральной локализации инфаркта миокарда на ЭКГ наблюдается снижение амплитуды основных зубцов комплекса QRS как результат снижения общей сократительной способности миокарда желудочков или появление патологического зубца Q продолжительностью более 0,02″ и амплитудой, превышающей 1/4 амплитуды зубца R в этом отведении.
При глубоком повреждении сердечной мышцы в нескольких грудных отведениях появляется комплекс типа QS или типа Q с отсутствием зубца R, который указывает на трансмуральное повреждение с выключением части мышечной стенки из процесса активного сокращения. Иногда регистрируется феномен «выключения», когда в одном или нескольких грудных отведениях амплитуда основных зубцов комплекса QRS, по сравнению с рядом расположенными желудочковыми комплексами, существенно снижена. В этом случае морфология желудочкового комплекса сохранена.
Электрокардиографическая динамика неонатальных инфаркта миокарда во многом сходна с таковой у взрослых:
— в первые сутки от начала ИМ у новорожденного ребенка на ЭКГ регистрируется подъем сегмента ST выше изолинии и снижается зубец R в грудных отведениях;
— через 36 ч наряду с этими изменениями на краю зоны ишемии появляются желудочковые комплексы QRS типа qr, а в центре очага повреждения желудочковый комплекс имеет форму QS;
— через 3 сут от начала ИМ наблюдается возвращение сегмента ST на изолинию при сохраненной форме желудочкового комплекса типа QS в центре очага повреждения;
— через 1 мес в отведениях, отражающих зону повреждения, регистрируется изоэлектричное положение сегмента ST, желудочковый комплекс приобретает форму типа rS, зубцы Т положительные, низкоамплитудные.
При ультразвуковом исследовании определяется снижение контрактильности в отдельных участках сердечной мышцы в виде ее гипокинезии, дискинезии или асинергии движения.
На рентгенограмме грудной клетки при инфаркта миокарда левого желудочка определяется кардиомегалия с переполнением сосудистого ложа в результате снижения его сократимости уже через несколько часов после поражения. При пра-вожелудочковой локализации ИМ обнаруживается гипо-перфузия сосудов легких из-за снижения выброса ПЖ.
Инфаркт миокарда сопровождается многократным повышением активности миокардиального изофермента креатинфосфокиназы в сыворотке крови. При ИМ, не связанных с перенесенной перинатальной гипоксией, у новорожденных детей имеет диагностическое значение и определение активности сывороточных аспартат- и аланинаминотрасфераз. Изучение активности фракций лактатдегидрогеназы (ЛДГ-1, ЛДГ-2) является хорошим дополнением к результатам других исследований. Активность ЛДГ-1 и ЛДГ-2 повышается в несколько раз через 48—72 ч от момента повреждения сердечной мышцы, постепенно возвращается к исходному уровню в течение недели и может служить тестом для ретроспективной оценки ИМ.
Прогноз. У новорожденных детей имеется ограниченная информация о постинфарктных желудочковых аритмиях. C.L. Johnsrude et al. дают описание нескольких случаев желудочковых тахикардии и фибрилляций желудочка после ИМ у пациентов в возрасте от 1 дня жизни. Инфаркты миокарда произошли у них на фоне врожденных пороков сердца, врожденных кардиомиопатий, приобретенных кардиопатий. Желудочковая тахикардия или фибрилляция желудочков возникала у 28% детей с острым ИМ и в 84% случаев на 2-й день после постановки этого диагноза.
Постнатальная летальность младенцев с острым ИМ высокая, достигает 60% и не зависит от типа патологии сердца. Постинфарктная желудочковая тахикардия или фибрилляция сочетается с высокой смертностью, приближающейся к 80%.
У переживших пациентов в последующие годы жизни, как правило, не наблюдается повторных приступов желудочковых аритмий. В некоторых случаях после ИМ левого желудочка с вовлечением заднемедиальной папиллярной мышцы развивается вторичная митральная регургитация вследствие фиброза поврежденной мышцы с последующей сердечной недостаточностью, протекающей в течение нескольких месяцев жизни. S. Kaminer (1996) описал случай аномального отхождения левой коронарной артерии от легочной артерии с развитием ИМ, который сопровождался геморрагическим перикардиальным выпотом и последующей тампонадой сердца.
– Также рекомендуем “Миокардиты у детей. Воспаление сердца у новорожденных.”
Оглавление темы “Сосудистые и воспалительные заболевания сердца.”:
1. Болезнь Помпе. Кардиомиопатии при врожденном гипо- и гипертиреоидизме.
2. Кокаиновая кардиопатия у плода. Кардиомиопатии при гипербилирубинемии.
3. Инфаркт миокарда у новорожденных. Причины инфаркта у детей.
4. Признаки и клиника инфаркта миокарда у новорожденного.
5. Миокардиты у детей. Воспаление сердца у новорожденных.
6. Клиника и признаки миокардита у детей. Диагностика миокардита у детей.
7. Эндокардит у детей. Причины и механизмы развития эндокардита.
8. Признаки и клиника эндокардита у детей. Диагностика и лечение эндокардита.
9. Перикардит. Диагностика и лечение перикардита у детей.
10. Опухоли сердца у детей. Внутриперикардиальные опухоли. Клиника и признаки опухолей сердца.
Источник
