Дезагрегантная терапия при инфаркте миокарда
В статье рассматривается роль ацетилсалициловой кислоты во вторичной профилактике сердечно-сосудистых заболеваний, в частности ишемической болезни сердца и инфаркта миокарда.
Введение
Сердечно-сосудистые заболевания (ССЗ) остаются важнейшей причиной смертности повсеместно. По данным ВОЗ, в мире более 17 млн человек ежегодно умирают от ССЗ [1]. По заключению центров, контролирующих заболеваемость и ее профилактику (Centers for Disease Control and Prevention), средняя продолжительность жизни населения ожидаемо была бы на 10 лет больше при отсутствии возрастающе высокой распространенности ССЗ, охватывающей все страны и континенты. ССЗ приводят к инвалидизации взрослого населения и требуют колоссальных экономических затрат. Не случайно в литературе их называют эпидемией XXI века [1].
Улучшение качества диагностики и лечения не привело к ожидаемому снижению летальности от ССЗ во всем мире. Ишемическая болезнь сердца (ИБС) составляет львиную долю всех ССЗ. ИБС и ее осложнения продолжают лидировать среди причин смерти в экономически развитых странах, несмотря на значительный прогресс в контроле факторов риска и лечении, включая широкое распространение хирургических и эндоваскулярных методов реваскуляризации. Распространенность ИБС в нашей стране составляет 13,5%, в США — почти в 2 раза ниже, 7% [2, 3]. По данным P. Heidenreich et al. (2011), к 2030 г. распространенность ИБС увеличится на 9,3%, а прямые медицинские затраты возрастут на 198% по сравнению с таковыми в 2010 г. [3]. Ожидается, что к 2030 г. от ССЗ, в частности от ИБС и инсульта, умрут около 23,6 млн человек. По прогнозам, эти болезни останутся основными отдельными причинами смерти населения [4].
Все вышеуказанное в полной мере относится и к нашей стране. Доля болезней системы кровообращения в общей структуре смертности в Российской Федерации (РФ) составляет более 56%. По данным Министерства здравоохранения РФ и по расчетам Федеральной службы государственной статистики РФ, в период с 2000 по 2015 г. число заболевших ССЗ в России увеличилось в 1,8 раза (рис. 1) [5].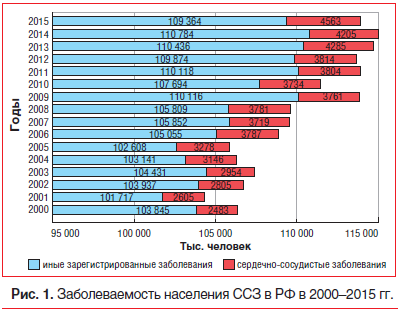
В период с 2000 по 2006 г. наблюдалась тенденция увеличения числа заболевших ССЗ, с 2007 по 2012 г. численность заболевших была близка к постоянной, с 2013 г. численность заболевших снова начала увеличиваться. В 2000 г. доля пациентов, заболевших ССЗ, от общего числа пациентов, заболевших другими заболеваниями, составляла 2,34%, в 2015 г. — 4,01% [5].
Стоит обратить внимание, что доля случаев преждевременной смерти от ССЗ варьирует от 4% в странах с высоким уровнем дохода населения до 42% в странах с низким уровнем дохода, что приводит к растущему неравенству между странами и группами населения по частоте возникновения ССЗ и их смертельных исходов.
Почему количество ССЗ растет в странах с низким и средним уровнем дохода?
Несколько фактов, дающих ответ на наш вопрос:
примерно в 75% случаев смерти от ССЗ в мире происходит в странах с низким и средним уровнем дохода;
население стран с низким и средним уровнем дохода часто не может пользоваться программами по оказанию комплексной первичной медико-санитарной помощи для раннего выявления и лечения лиц с факторами риска ССЗ, в отличие от населения в странах с высоким уровнем дохода, и в результате многие люди умирают от ССЗ и других неинфекционных заболеваний в молодом возрасте, в продуктивные годы жизни;
особенно страдает самая малообеспеченная часть населения в странах с низким и средним уровнем дохода. Имеется достаточно фактических данных, свидетельствующих, что ССЗ и другие неинфекционные заболевания способствуют дальнейшему обнищанию семей из-за катастрофических расходов на медицинскую помощь и высокой доли расходов из собственных средств;
на макроэкономическом уровне ССЗ накладывают тяжелое бремя на экономику стран с низким и средним уровнем дохода [1].
Каким образом можно уменьшить бремя ССЗ?
В качестве мер профилактики ССЗ и борьбы с ними ВОЗ определила ряд «наиболее выгодных» или высокоэффективных с точки зрения затрат мероприятий, которые возможно осуществить даже в условиях низкой обеспеченности ресурсами. Рассматриваются два вида мероприятий: касающиеся всего населения и индивидуальные, они могут использоваться в сочетании друг с другом для снижения высокого бремени ССЗ.
Меры, необходимые для снижения распространенности ССЗ на общенациональном уровне:
всесторонняя политика борьбы против табака;
налогообложение в целях снижения потребления продуктов с высоким содержанием жиров, сахара и соли;
строительство пешеходных и велосипедных дорожек для повышения уровня физической активности;
стратегии, направленные на снижение потребления алкоголя;
обеспечение правильного питания детей в школах [1].
Итак, ССЗ, и в частности ИБС, остаются главной причиной смертности и инвалидизации населения, что вызывает необходимость совершенствования лечебно-профилактических мероприятий по снижению распространенности ССЗ. Понимание причин развития этих заболеваний, а также расширение возможностей в области их профилактики, диагностики и лечения — один из ключевых приоритетов сегодняшней кардиологии [1, 2].
Специалисты понимают, что большинство сердечно-сосудистых событий можно предотвратить путем принятия адекватных мер по отношению к таким факторам риска, как употребление табака, нездоровое питание и ожирение, отсутствие физической активности и потребление алкоголя, с помощью стратегий, охватывающих все население.
Люди, страдающие ССЗ или имеющие высокий риск таких заболеваний (повышенное артериальное давление, диабет, гиперлипидемия), нуждаются в раннем выявлении и оказании помощи путем консультирования и, при необходимости, приема лекарственных средств.
Профилактика первых и повторных инфарктов миокарда (ИМ), инсультов в виде индивидуальных медико-санитарных мер должна быть направлена на лиц со средним или высоким уровнем общего сердечно-сосудистого риска или тех, у кого выявлены отдельные факторы риска (диабет, гипертония и гиперхолестеринемия) [6].
Общенаправленные меры (комплексный подход с учетом всех факторов риска) более эффективны с точки зрения затрат, чем индивидуальные, и они способны значительно снизить частоту случаев сердечно-сосудистых нарушений. Этот подход практически осуществим в условиях низкой обеспеченности ресурсами, включая использование неврачебного медицинского персонала [4].
Роль ацетилсалициловой кислоты во вторичной профилактике ССЗ
Для вторичной профилактики ССЗ лицам с уже имеющимся заболеванием, включая диабет, необходимо использовать следующие лекарственные средства:
ацетилсалициловая кислота (АСК);
бета-блокаторы;
ингибиторы ангиотензинпревращающего фермента;
статины.
Полученные положительные результаты в основном не связаны друг с другом, однако, если вторичную профилактику сочетать с прекращением курения, можно предотвратить почти 75% повторных сосудистых нарушений. В настоящее время имеются значительные недостатки в осуществлении этих мер, особенно на уровне первичной медико-санитарной помощи.
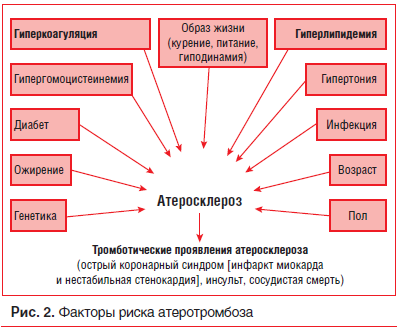
Основные меры по профилактике ИМ и смерти при ИБС в основном направлены на снижение частоты возникновения острых тромботических событий. Эта цель достигается путем фармакологической коррекции и изменения образа жизни. В основном для профилактики ССЗ назначают АСК в целях снижения агрегации тромбоцитов и предотвращения тромбообразования. Если вспомнить патофизиологию развития ССЗ, то роль АСК выходит на одну из первых позиций в лечении (рис. 2) [7].
При развитии ССЗ наблюдается нарушение реологических свойств крови, в основе которого лежит изменение агрегации тромбоцитов и эритроцитов. В настоящее время ключевым моментом, определяющим выраженность нарушений кровоснабжения органов и тканей (сердца, головного мозга, периферических сосудов), считается активация тромбоцитов.
В этой связи дезагрегационная терапия является патогенетически обоснованной и важной составляющей в лечении большого числа широко распространенных заболеваний (различные формы ИБС, атеросклероз, нарушение мозгового кровообращения, сахарный диабет) и профилактике повторных осложнений, риск которых многократно возрастает после первого эпизода тромбоза (табл. 1).
На сегодняшний день АСК остается краеугольным камнем в фармакологической коррекции артериального тромбоза [6].
Механизм действия АСК (Сановаск®) хорошо изучен. Она ингибирует циклооксигеназу тромбоцитов и эндотелия сосудов, принимающую участие в метаболизме арахидоновой кислоты при образовании тромбоксана А2 (агрегант тромбоцитов и вазоконстриктор) (ТА2) и простациклина (дезагрегант и вазодилататор). АСК ингибирует агрегацию тромбоцитов и образование тромба в сосудах через блокаду синтеза ТА2 в тромбоцитах из арахидоновой кислоты. Наряду с этим механизмом АСК обладает еще и другими уникальными свойствами, выгодно отличающими ее от иных дезагрегантов: способностью подавлять образование фибрина, а также активировать фибринолиз за счет высвобождения активаторов плазминогена и «разрыхления» волокон фибрина [8].
Доказательная база эффективности АСК
Доказательная база по применению ацетилсалициловой кислоты (АСК) в настоящее время является одной из наиболее обширных и мощных [2]. Согласно европейским рекомендациям по лечению острого инфаркта миокарда (ОИМ) и стабильной ИБС считается, что большинству больных с ИБС следует принимать АСК пожизненно [4, 6]. По данным ряда метаанализов (боле 50 исследований), у 100 тыс. пациентов применение АСК с целью вторичной профилактики привело к снижению сердечно-сосудистой смертности примерно на 15% и частоты несмертельных сосудистых осложнений на 30%. Исследования VA, RISC, ISIS-2 доказали способность АСК снижать риск развития ОИМ и острой коронарной смерти на 41–70%. Сегодня правомерно утверждение, что АСК в дозах 75–325 мг/сут значительно снижает частоту случаев развития ИМ и внезапной смерти у больных с острым коронарным синдромом.
В исследовании Physicians’ Health Study (Исследование здоровья врачей) АСК в дозе 325 мг через день значительно снижала риск первого ИМ при наличии стабильной стенокардии [9]. Аналогично исследование Swedish Angina Pectoris Aspirin Trial (Исследование применения АСК при стенокардии в Швеции) продемонстрировало, что добавление 75 мг АСК к соталолу у 2035 пациентов со стабильной стенокардией снижало частоту первичных конечных точек (ИМ, внезапная смерть) на 34% и вторичных сердечно-сосудистых событий на 32% [10].
Анализ базы данных американских страховых компаний за период с января 2008 г. по июнь 2014 г. (n=103 787) подтвердил эффективность АСК в первичной профилактике ССЗ. Прием АСК снижал риск ИМ, инсульта и смерти от ССЗ на 11% (относительный риск (ОР) 0,89, 95% доверительный интервал (ДИ) 0,84–0,95) [11]. Сотрудничество исследователей антитромбоцитарных препаратов (Antiplatelet Trialists’ Collaboration) провело метаанализ данных 12 исследований (18 788 больных, перенесших ИМ), который показал, что антитромбоцитарная терапия (АСК в подавляющем большинстве) в среднем на протяжении 27 мес. значительно снижала частоту возникновения основных сердечно-сосудистых событий по сравнению с контролем [10].
Какие есть вопросы в назначении АСК на сегодняшний день?
В последнее время специалисты все чаще стали обращаться к двум проблемам, касающимся применения АСК.
Первая проблема — это резистентность к терапии АСК, так называемая аспиринорезистентность (АР, общепринятого термина на сегодняшний день нет). АР возможно определить как лабораторный или клинический феномен [12]. «Лабораторная резистентность» к антитромбоцитарным лекарствам — недостаточный эффект блокирования остаточной реактивности тромбоцитов (в частности, ассоциированной с продуцируемым ТА2), несмотря на использование антитромбоцитарных лекарств (т. е. пациент комплаентен) [5]. Клиническая же резистентность обусловлена развитием атеротромботических событий на фоне приема АСК (здесь можно применить понятие «клинический неуспех терапии АСК») [12]. Частота встречаемости АР варьирует от 2% до 43%, и связано это в первую очередь с отсутствием общепринятой методики оценки указанного состояния, широкой вариабельностью и малой воспроизводимостью результатов. Считается, что АР ассоциирована с ухудшением клинического прогноза заболевания. Так, данные исследований HOPE и CHARISMA продемонстрировали, что более высокие уровни 11-дегидро-тромбоксана В2 в моче (метаболита ТА2 и потенциального биомаркера нечувствительности к АСК) соответствовали повышенному риску развития сердечно-сосудистых катастроф. В метаанализе данных 2930 пациентов с ССЗ выявлено повышение ОР развития сосудистых осложнений (ОР 2,95, 95% ДИ 3,08–4,80), смерти (ОР 5,99, 95% ДИ 2,28–15,72) и острого коронарного синдрома (ОР 4,06, 95% ДИ 2,96–5,56) у больных, являвшихся, по результатам исследований, нечувствительными к АСК (табл. 2) [12].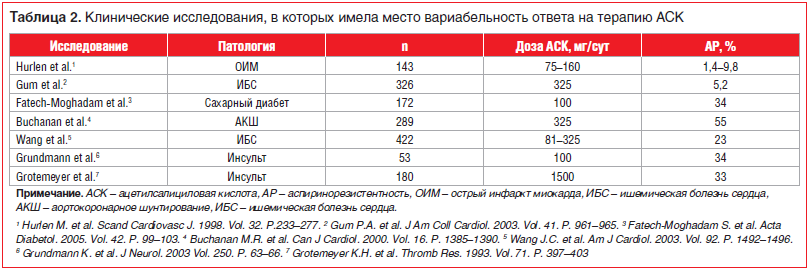
При этом стоит отметить, что наиболее частая причина развития АР — низкая комплаентность относительно АСК. Так, было показано, что 29% пациентов после ИМ имели АР, но 57% из них принимали АСК нерегулярно. Более того, только 60% пациентов, которым была назначена АСК, принимали ее [13].
Вторая проблема — АСК повышает риск кровотечения, в особенности у пожилых пациентов, развития диспептических расстройств и эрозивно-язвенного гастрита. Все чаще в структуре осложнений на фоне приема АСК наблюдаются скрытые и явные кровотечения, перфорации, стриктуры тонкого и толстого кишечника, обострения хронических энтероколитов. Наиболее часто в условиях реальной клинической практики решением вышеназванных проблем становится перевод пациента с АСК на другие дезагреганты, однако при этом в жертву приносится превосходство АСК по доказанности эффекта. В настоящее время доказано, что польза терапии АСК значительно превышает риск желудочно-кишечных кровотечений, что дает основание для применения АСК в ходе первичной и вторичной профилактики ССЗ [4, 6, 13, 14].
Учитывая вышесказанное, становится понятным приоритет назначения так называемых улучшенных форм АСК, прежде всего кишечнорастворимых, а также с контролируемым высвобождением, локальных (накожных), буферных с антацидами и др.
Преимущество таких «улучшенных форм», как минимум, заключается в их лучшей переносимости, что, в свою очередь, ведет к уменьшению случаев отказа от приема препарата и повышению приверженности длительному лечению [14].
Данные по эффективности и безопасности АСК как антитромбоцитарного препарата были получены в крупных рандомизированных контролируемых исследованиях при использовании обычной лекарственной формы. Однако на сегодняшний день имеется достаточное количество сведений, показывающих не только эффективность, но и безопасность кишечнорастворимых форм АСК по сравнению со всеми другими «улучшенными формами» [14].
По данным эндоскопических исследований (оценка безопасности различных форм АСК, включая обычную), отмечалась достоверно более низкая частота развития эрозивно-язвенных поражений желудочно-кишечного тракта при применении именно кишечнорастворимых форм АСК. Примером такого препарата являются таблетки, покрытые кишечнорастворимой пленочной оболочкой — Сановаск® (продукт компании ОАО «Авексима»).
Заключение
За долгое время существования фармакологии только два препарата, которые являются одновременно высокоэффективными и доступными (АСК и нитроглицерин), сохранили свои лидирующие позиции на протяжении многих десятилетий и по праву входят в современные стандарты и протоколы лечения многих заболеваний сердечно-сосудистой системы. Согласно международным рекомендациям и рекомендациям Всероссийского общества кардиологов [4, 6], назначение АСК при отсутствии противопоказаний целесообразно всем больным с высоким риском сердечно-сосудистых осложнений. К категории риска относят пациентов с острыми коронарными синдромами, стабильной стенокардией, атеросклеротическим поражением артерий нижних конечностей. Назначение АСК снижает частоту ИМ и инсультов (как повторных, так и первичных), риска тромбоэмболических осложнений и смертности от сердечно-сосудистых причин.
Источник
Инфаркт миокарда – это тяжелое поражение и гибель клеток сердечной мышцы на определенном участке, которое вызвано недостаточностью кровоснабжения. Чаще всего является осложнением ИБС (ишемической болезни сердца) и/или атеросклероза сосудов.
Лечение инфаркта миокарда – это комплексная задача, а эффективность его зависит от того, насколько быстро и точно поставлен диагноз.
Основные механизмы развития инфаркта
- Формирование тромба в месте разрыва атеросклеротической бляшки.
- Спазм сосудов.
Тактика лечения зависит от
Глубины поражения сердечной мышцы – крупноочаговый (или трансмуральный, то есть проникающий через всю стенку левого желудочка) или мелкоочаговый.
- Тяжести течения – с осложнениями или без.
- Места поражения – локализация по передней или задней (нижней) стенке левого желудочка, перегородке, или в правом желудочке.
Диагноз инфаркт миокарда (ИМ) устанавливают по клиническим проявлениям, данным электрокардиографии и лабораторным анализам.
К основным клиническим признакам ИМ относятся:
- Сильные боли в груди, которые могут быть давящими, жгучими, пекущими, отдавать в руки, плечи, челюсть. Если до этого были приступы стенокардии, то болевые ощущения при ИМ намного интенсивнее, не снимаются привычными способами (в том числе, нитроглицерином) и длятся 20 минут и больше.
- Бледность, резкая слабость, “холодный” пот и чувство страха, одышка, возможна потеря сознания.
При наличии таких симптомов нужно как можно быстрее вызывать скорую помощь. Чем раньше будет установлен диагноз и начато лечение, тем больше шансов на восстановление после инфаркта.
Первые 1,5-2 часа – самые важные с точки зрения прогноза и угрозы для жизни больного. До приезда скорой можно дать нитроглицерин под язык (есть формы и в виде спрея). Чтобы предупредить тромбообразование, при отсутствии противопоказаний применяют ацетилсалициловую кислоту в таблетках (150-300 мг), которые нужно разжевать.
Основные задачи лечения ИМ
- Устранить болевой синдром.
- Восстановить кровоснабжение миокарда.
- Уменьшить нагрузку на сердечную мышцу и снизить ее потребность в кислороде.
- Ограничить глубину и размеры поражения.
- Принять меры по профилактике осложнений.
1. Обезболивание
Одна из самых важных задач на любой стадии ИМ – снять боль, так как она приводит к чрезмерной стимуляции нервной системы. Увеличивается частота сердечных сокращений, артериальное давление, повышается сосудистое сопротивление. Результатом становится возрастающая нагрузка на сердечную мышцу, а с ней резко увеличивается и потребность в кислороде.
Основная группа препаратов – наркотические анальгетики, вводятся внутривенно.
Если наблюдаются выраженные проявления дыхательной или сердечной недостаточности, дополнительно подается кислород через маску или назальный зонд.
2. Восстановление кровотока в миокарде: чрескожное коронарное вмешательство, системная тромболитическая терапия (тромболизис), аорто-коронарное шунтирование
Тромболизис – один из методов восстановления проходимости венечных (коронарных) сосудов, питающих сердечную мышцу. Проводится с помощью лекарственных препаратов, которые вводятся внутривенно. Эффективность тем выше, чем раньше началась терапия. Применяется в том случае, если нет противопоказаний.
Чрескожное коронарное вмешательство – подразумевает либо баллонную ангиопластику (введение проводника и расширение пораженного сосуда с помощью баллона), либо установку стента в просвет сосуда. Целью данного вмешательства является восстановление проходимости сосуда и нормализация кровотока.
Аорто-коронарное шунтирование (АКШ)– один из вариантов хирургического вмешательства по восстановлению и улучшению коронарного кровотока. При этом создаются новые обходные сосудистые пути, чтобы наладить кровоснабжение в тех участках миокарда, которые пострадали от атеросклероза артерий. Возможна экстренная или плановая операция.
Остальные задачи по лечению ИМ решаются с помощью лекарственной терапии.
3. Уменьшение нагрузки на сердце и потребности миокарда в кислороде
Применяются такие группы препаратов:
Нитраты. Уменьшают боль, размер некроза, снижают смертность от ИМ, предупреждают развитие сердечной недостаточности (СН) и нормализуют артериальное давление. Введение – внутривенное капельное, далее прием таблетированных средств.
- Бета-адреноблокаторы. Помогают снять боль, предотвратить нарушения ритма, тахикардию, повышение АД, снизить потребность миокарда в кислороде, уменьшают риск механических осложнений (например, разрыв стенки желудочка).
4. Профилактика и лечение осложнений инфаркта миокарда
Развитие ранних или поздних осложнений ИМ (сердечная недостаточность, отек легких, кадиогенный шок, аритмии и нарушение проводимости, повторяющиеся боли или новые приступы стенокардии) требует индивидуальной коррекции терапии. Назначается физический и психический покой.
На каждом этапе ведения пациентов с ИМ существуют определенные протоколы и схемы терапии, которые помогают соблюдать принцип последовательной и долгосрочной реабилитации.
В дополнение к вышеперечисленным группам лекарственных средств на стационарном этапе лечения дополнительно, как правило, могут быть назначены:
Антиагреганты. Снижают агрегацию тромбоцитов, препятствуют образованию тромбов. Как правило, пациент получает двойную антитромбоцитарную терапию ДАТ (препараты двух классов) одновременно и при отсутствии противопоказаний получают ДАТ в течение 12 месяцев.
- Ингибиторы ангиотензин-превращающего фермента. Наряду с бета-блокатарами помогаю контролировать артериальное давление, особенно при хронической сердечной недостаточности, а также препятствуют изменению формы сердца (ремоделированию).
- Статины — холестеринснижающие препараты. Доказано, что их применение с первых суток ИМ благоприятно влияет на прогноз заболевания. Назначаются для нормализации липидного обмена, снижения уровня липопротеидов низкой плотности и холестерина, потенциально опасных для прогрессирования атеросклероза.
- Антикоагулянтные препараты.
Лечебно-охранительный режим и питание
Дополнением к медикаментозной терапии являются общие лечебные мероприятия. К ним относятся лечебно-охранительный режим, питание и постепенное восстановление физической активности.
Режим
В первые сутки назначается строгий постельный. Если нет осложнений, то через 12-24 часа больному разрешают двигаться в постели, а на вторые сутки – в пределах палаты. Рекомендована дыхательная гимнастика, которая предупреждает застойные явления в легких.
Питание
Суточный рацион ограничивают по калорийности – до 1000-1500 ккал. Уменьшается содержание жира, соли. Питание расширяется за счет клетчатки, продуктов, содержащих калий. Жидкость также нужно ограничить до 1500 мл в сутки.
Лечение в восстановительном периоде и реабилитация
Большое значение имеет реабилитация пациентов после выписки из стационара. Она включает мероприятия, которые прорабатывают все аспекты качественной жизни: физический, психологический, социальный и профессиональный. Продолжается и медикаментозная терапия.
Это достаточно длительный процесс, который начинается еще в стационаре и продолжается в течение недель и месяцев.
Задачи реабилитации
- Пожизненная вторичная профилактика ишемической болезни сердца и повторного инфаркта миокарда.
- Предупреждение поздних и отдаленных последствий ИМ.
Один из основных принципов успешной реабилитации – это изменение образа жизни.
Отказ от курения, активного и пассивного
Это снизит риск прогрессирования атеросклероза, возможное повышение уровня липопротеидов низкой плотности, повышения свертываемости крови и тромбообразования, сопутствующего спазма сосудов и повышения АД.
Отказ от алкоголя
Или снижение его употребления до минимума.
Коррекция питания
Диета после стационара постепенно расширяется, но остается ограничение по жирам, соли. Предпочтение отдается овощам, фруктам, углеводам, которые длительно усваиваются (различные крупы, зерновой хлеб, паста из твердых сортов пшеницы), морской рыбе, содержащей полезные полиненасыщенные жирные кислоты.
Необходимо исключить копчености, колбасные изделия. Такой рацион способствует не только замедлению развития атеросклероза, но и нормализует вес, что положительно сказывается на работе сердца.
Физическая активность
Особое внимание в реабилитации уделяется контролируемому восстановлению физической активности.
Регулярные адекватные нагрузки после ИМ:
- Улучшают обмен веществ, в том числе в миокарде.
- Нормализуют артериальное давление.
В результате работа сердца становится более экономной, улучшается сократительная способность, уменьшается риск отдаленных последствий ИМ, внезапной смерти, повышается качество жизни в целом.
Тренировки разрабатываются и проходят под наблюдением специалиста по лечебной физкультуре, а в дальнейшем – самостоятельно.
Оптимальные виды нагрузки – ходьба, комплексы ЛФК низкой и умеренной интенсивности. Достаточно 30-40 минут в день.
Медикаментозное лечение как профилактика повторного инфаркта миокарда
В зависимости от состояния и течения болезни, пациенты продолжают принимать средства, которые были назначены на предыдущем этапе.
После перенесенного инфаркта миокарда обязательно наблюдение у кардиолога. До выписки на работу должны посещать врача один раз в неделю. В дальнейшем – два раза в месяц в первые полгода, затем ежемесячно.
Во второй год – достаточно одного посещения в 3 месяца. Проводится осмотр, электрокардиография, пробы с физической нагрузкой.
Поэтапное лечение, реабилитация и наблюдение больных инфарктом миокарда дает возможность провести оптимальную терапию, предупредить ранние и поздние осложнения и вернуться к привычной жизни с сохранением ее качества.
Использованная литература
- Якушин С.С. Инфаркт миокарда: руководство. – Москва, ГЭОТАР-Медиа. – 2010. – 224 с.
- Городецкий В.В. Инфаркт миокарда.// Consilium Medicum. – 2000. – 09. – С. 356-362.
- Острый коронарный синдром / под ред. И.С.Явелова, С.М.Хохлунова, Д.В.Дуплякова. – М. : ГЭОТАР-Медиа, 2017. – 384с.
- Рекомендации Общества специалистов по неотложной кардиологии «Диагностика и лечение больных с острым коронарным синдромом без подъема сегмента ST электрокардиограммы» https://www.cardioweb.ru/klinicheskie-rekomendatsii, дата доступа: 01.09.2018.
- Рекомендации Общества специалистов по неотложной кардиологии «Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST электрокардиограммы» https://www.cardioweb.ru/klinicheskie-rekomendatsii, дата доступа: 01.09.2018.
Оригинал статьи: https://helpheart.ru/infarkt/ob-infarkte-miokarda/metody-lecheniya/
Источник
