Девиация глазных яблок при инсульте

 По данным Национального НИИ общественного здоровья РАМН среди причин госпитализации взрослого населения по направлению скорой медицинской помощи на первом месте стоят болезни системы кровообращения, в структуре которых цереброваскулярные заболевания занимают второе место после ишемической болезни сердца.
По данным Национального НИИ общественного здоровья РАМН среди причин госпитализации взрослого населения по направлению скорой медицинской помощи на первом месте стоят болезни системы кровообращения, в структуре которых цереброваскулярные заболевания занимают второе место после ишемической болезни сердца.
Острые нарушения мозгового кровообращения (ОНМК) являются центральной проблемой современной неврологии. Те пациенты, которые при первых признаках инсульта обращаются за медицинской помощью на СМП, имеют реальный шанс получить современное лечение своевременно.
Это положение определяет первостепенную задачу бригады скорой медицинской помощи — правильная диагностика ОНМК на догоспитальном этапе.
Учитывая специфику работы выездных бригад (лимит времени, отсутствие дополнительных методов исследования) единственным доступным способом оценки состояния головного мозга является неврологический осмотр.
Цель неврологического обследования — получение ответа на единственный вопрос: есть ли поражение центральной нервной системы? Фундаментом для постановки правильного диагноза, кроме данных анамнеза, является последовательное изучение неврологического статуса, а единственным способом обосновать его — регистрация всей полученной информации в карте вызова СМП.
В авторитетном международном журнале Stroke предложен простой тест для догоспитальной экспресс диагностики инсульта — FAST. Это аббревиатура расшифровывается как Face-Arm-Speech-Time, или в переводе с английского «лицо — рука — речь — время» по названию оцениваемых критериев. По данным авторов этот тест способен выявить инсульт в 79–83% случаев.
Всё это диктует необходимость разработки и внедрения в повседневную практику работы СМП четкого алгоритма оценки и описания неврологического статуса у пациентов не только с острой цереброваскулярной патологией, но и с поражением ЦНС другой этиологии (черепно-мозговая травма, нейроинфекция, токсические поражения головного мозга).
Для экспресс-оценки неврологического статуса и уверенном суждении о наличии или отсутствии повреждения центральной нервной системы на ДГЭ необходимо и достаточно провести краткий неврологический осмотр по предложенному плану.
Алгоритм оценки неврологического статуса
ОНМК диагностируют при внезапном появлении очаговой, общемозговой и менингеальной неврологической симптоматики.
К общемозговой симптоматике относятся: нарушения сознания, головная боль, тошнота, рвота, головокружение, судороги.
Для количественной оценки сознания наиболее часто используется шкала ком Глазго. Для этого проводится балльная оценка по трем критериям (открывание глаз, спонтанная речь и движения), и по сумме баллов определяется уровень нарушения сознания (15 — ясное сознание, 13–14 — оглушение, 9–12 — сопор, 3–8 — кома).
Головная боль наиболее характерна для геморрагических форм инсульта, как правило, одновременно с ней возникают тошнота, рвота, светобоязнь, очаговая неврологическая симптоматика. Вслед за ней обычно возникают угнетение сознания, рвота, грубые неврологические нарушения.
При субарахноидальном кровоизлиянии головная боль очень интенсивная, необычная по своему характеру, возникает внезапно. Больные характеризуют ее как «ощущение сильного удара в голову» или «растекание горячей жидкости по голове». Через 3–12 часов после начала заболевания у большинства больных появляются менингеальные знаки.
Судороги (тонические, тонико-клонические, генерализованные или фокальные) иногда наблюдаются в начале инсульта (в первую очередь — геморрагического).
Тошнота и рвота относительно частый симптом поражения головного мозга. При любых заболеваниях тошнота и рвота появляются, как правило, не самостоятельно, а в сочетании с другими симптомами, что облегчает дифференциальную диагностику. Характерной особенностью «мозговой» рвоты является отсутствие связи с приемом пищи, рвота не приносит облегчения и может не сопровождаться тошнотой.
Головокружение может проявляться иллюзией движения собственного тела или предметов в пространстве (истинное, системное головокружение) или ощущением «дурноты», легкости в голове (несистемное головокружение).
Очаговые неврологические симптомы
Очаговые неврологические симптомы проявляются возникновением следующих нарушений: двигательных (парезы, параличи); речевых (афазия, дизартрия); чувствительных (гипестезия); координаторных (атаксия, абазия, астазия); зрительных (амавроз, гемианопсии, скотомы); высших психических функций и памяти (фиксационная или транзиторная глобальная амнезия, дезориентированность во времени).
Для выявления очаговой неврологической симптоматики на догоспитальном этапе необходимо, прежде всего, использовать алгоритм FAST-теста, а при невозможности его проведения или получении неубедительных результатов обязательно дополнять оценкой других составляющих неврологического статуса.
FAST-тест состоит из четырех элементов.
- Face (лицо) — просят пациента улыбнуться или показать зубы. При инсульте происходит заметная асимметрия лица — угол рта с одной стороны опущен.
- Arm (рука) — просят пациента поднять и удерживать обе руки на 90° в положении сидя и на 45° в положении лежа. При инсульте одна из рук опускается.
- Speech (речь) — просят пациента сказать простую фразу. При инсульте не получается четко выговорить слова, либо речь отсутствует.
- Time (время) — чем раньше будет оказана помощь, тем больше шансов на восстановление.
Фундаментом для постановки правильного диагноза ОНМК является последовательное изучение неврологического статуса.
Речевые нарушения: дизартрия — расстройство артикуляции, при котором пациент нечетко произносит слова. При этом у человека возникает ощущение, что у него как бы «каша во рту».
Афазия — нарушение, при котором утрачивается возможность пользоваться словами для общения с окружающими при сохраненной функции артикуляционного аппарата и слуха. Наиболее часто встречаются сенсорная (непонимание обращенной речи), моторная (невозможность говорить при сохраненном понимании обращенной речи) и сенсомоторная афазия (непонимание обращенной речи и невозможность говорить).
Из зрительных нарушений при инсульте возможно появление различных видов гемианопсии. Гемианопсия — это частичное выпадение одной половины поля зрения. Иногда (при поражении затылочной доли) гемианопсия может быть единственным симптомом ОНМК.
Ориентировочно гемианопсию можно подтвердить пробой с делением полотенца. Врач располагается напротив больного и горизонтально натягивает полотенце (бинт) длиной около 80 см двумя руками. Больной фиксирует свой взгляд в одной точке и показывает, где он видит середину полотенца. На стороне гемианопсии остается более длинный конец полотенца.
Зрачки: обращают внимание на ширину и симметричность зрачков, их реакцию на свет. Разная величина зрачков (анизокория) является грозным симптомом, возникающим, как правило, при поражении ствола головного мозга.
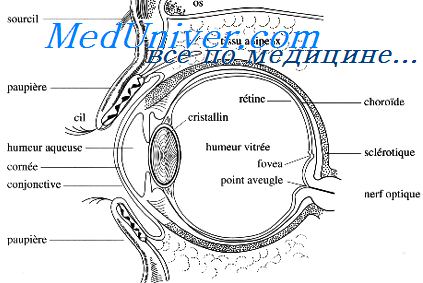
Глазодвигательные нарушения: оценивают положение глазных яблок и объем их движений. Просят больного следить глазами, не поворачивая голову, за движущимся в горизонтальной и вертикальной плоскости предметом.
При инсульте могут наблюдаться следующие глазодвигательные нарушения: парез взора — ограничение объема движения глазных яблок в горизонтальной или вертикальной плоскости; девиация глазных яблок — насильственный поворот глазных яблок в сторону; нистагм — непроизвольные ритмичные, колебательные движения глаз; диплопия — двоение видимых предметов.
Симметричность лица: обращают внимание на симметричность лобных складок, глазных щелей, носогубных складок, углов рта. Просят пациента наморщить лоб, нахмурить брови, зажмурить глаза, показать зубы (улыбнуться).
Возможны два варианта пареза мимических мышц — центральный и периферический. При ОНМК развивается центральный парез на стороне, противоположной очагу, при котором поражается только нижняя группа мышц. При этом наблюдается только сглаженность носогубной складки и опущение угла рта (у пациентов с нарушенным сознанием щека «парусит»).
 Парез мимических мышц: а — центральный, б — периферический
Парез мимических мышц: а — центральный, б — периферический
В случае периферического пареза поражаются верхняя и нижняя группы мышц. При этом кроме сглаженности носогубной складки и опущения угла рта наблюдаются сглаженность складок лба, неполное смыкание век (лагофтальм), глазное яблоко отходит кверху (феномен Белла), возможно слезотечение.
Если у пациента имеется периферический парез мимических мышц и отсутствует другая неврологическая симптоматика (гемипарез), то более вероятен диагноз нейропатия лицевого нерва, а не инсульт.
Девиация языка: просят пациента показать язык. Обращают внимание на отклонения его от средней линии (девиация языка). При инсультах может происходить отклонение языка в сторону противоположную очагу.
Глотание и фонация: при поражении ствола головного мозга может возникнуть так называемый бульбарный синдром, который включает в себя: расстройство глотания (дисфагия); утрату звучности голоса (афония); носовой оттенок голоса (назолалия); нарушение членораздельности произношения звуков (дизартрия).
Двигательные нарушения (парезы): пробы на скрытый парез проводятся при выключении контроля зрения. Верхняя проба Барре — просят больного вытянуть вперед руки ладонями вверх и с закрытыми глазами удерживать их 10 секунд. Конечность на стороне пареза опускается или сгибается в суставах, а кисть начинает поворачиваться ладонью вниз (переходит в положение пронации).
Нижняя проба Барре — пациента, лежащего на спине, просят поднять обе ноги на 30 градусов и удержать их в таком состоянии в течение 5 секунд. Нога на стороне пареза начнет опускаться. Необходимо отличать слабость одной ноги от общей слабости и неспособности удерживать ноги в принципе.
У пациентов с нарушенным сознанием парез можно выявить следующим образом: поднять руки над постелью и одновременно отпустить. Паретичная рука падает резче, чем здоровая.
Необходимо обратить внимание на форму бедер и положение стоп: на стороне пареза бедро кажется более распластанным, а стопа ротирована кнаружи больше, чем на здоровой стороне. Если поднять ноги за стопы, то паретичная нога прогибается в коленном суставе сильнее, чем здоровая.
Патологические рефлексы: для диагностики ОНМК на догоспитальном этапе достаточно проверить наиболее часто встречающийся рефлекс Бабинского. Он проявляется медленным разгибанием большого пальца стопы с веерообразным расхождением остальных пальцев, иногда со сгибанием ноги в голеностопном, коленном, тазобедренном суставах, в ответ на штриховое раздражение наружного края подошвы.
Нарушения чувствительности: на догоспитальном этапе достаточно оценить болевую чувствительность. Для этого наносят уколы на симметричные участки тела справа и слева, выясняя, одинаково или нет их ощущает пациент.
Уколы не должны быть слишком частыми и сильными, нужно стараться наносить их с одинаковой силой. При ОНМК чаще всего встречается гемигипестезия (снижение чувствительности в одной половине тела).
Нарушения координации: расстройство координации произвольных движений при сохраненной мышечной силе носит название атаксия.
Атаксию исследуют с помощью координационных проб (например, пальценосовой), при выполнении которых можно выявить мимопопадание и интенционный тремор (дрожание руки при приближении к цели). Также возможна походка на широком основании (широко расставив ноги), замедленная скандированная (разорванная на слоги) речь.
Менингеальный синдром
Менингеальный синдром — это симптомокомплекс, возникающий при раздражении мозговых оболочек. Он характеризуется интенсивной головной болью, нередко тошнотой, рвотой, общей гиперестезией, менингеальными знаками.
Менингеальные знаки могут появляться одновременно с общемозговой и очаговой неврологической симптоматикой, а при субарахноидальных кровоизлияниях могут выступать в качестве единственного клинического проявления болезни.
К ним относятся следующие симптомы.
Ригидность затылочных мышц. Попытка пассивно пригнуть голову к груди выявляет напряжение затылочных мышц и при этом оказывается невозможным приближение подбородка пациента к грудине.
Симптом Кернига — невозможность полностью разогнуть в коленном суставе ногу, предварительно согнутую под прямым углом в тазобедренном и коленном суставах.
Верхний симптом Брудзинского — при попытке согнуть голову лежащего на спине больного ноги его непроизвольно сгибаются в тазобедренных и коленных суставах, подтягиваясь к животу (проверяется одновременно с ригидностью затылочных мышц).
Нижний симптом Брудзинского — при пассивном сгибании одной ноги в тазобедренном суставе и разгибании её в коленном суставе происходит непроизвольное сгибание другой ноги.
Безусловно, данный алгоритм значительно упрощает истинную картину заболевания за счет потери ряда деталей, однако он практичен и может быть использован для применения бригадами СМП в повседневной практике, поскольку позволяет при экономном расходовании времени провести экспресс-оценку всех неврологических симптомов, появление которых возможно при ОНМК.
В зависимости от основных жалоб пациента наиболее важные данные о наличии или отсутствии тех или иных характерных симптомов должны быть внесены в карту вызова СМП.
Проведение экспресс-оценки неврологического статуса по предложенному алгоритму позволяет с высокой долей уверенности судить о наличии или отсутствии повреждения центральной нервной системы.

М. А. Милосердов, Д. С. Скоротецкий, Н. Н. Маслова
Источник
Глазодвигательные нарушения с отклонением глазного яблока. Глазодвигательные нарушения без отклонения глазного яблока.
Некоторые пациенты не жалуются на двоение, однако у них выявляются нарушения движений глаз. При анализе этой группы заболеваний можно выделить две основных категории.
У подобных пациентов наблюдается косоглазие. Однако двоения при этом не бывает по ряду причин:
• Высокая степень снижения остроты зрения на один глаз не дает возможности стереоскопического зрения и, соответственно, двоения. Это наблюдается обычно в случае врожденной амблиопии, которая вызывает сопутствующее нарушение, называемое альтернирующим косоглазием: фиксирование объекта происходит попеременно то одним, то другим глазом, в это время другой глаз отклоняется кнутри (сходящееся косоглазие) или кнаружи (расходящееся косоглазие). Диагноз этой формы косоглазия подтверждается после проведения пробы с закрыванием глаза, проиллюстрированной рисунком.
• При паралитическом косоглазии, которое обычно сопровождается двоением, иногда наблюдается резкое снижение остроты зрения на один глаз. Это происходит, например, в том случае, если патологический процесс поражает сначала зрительный нерв (вызывая слепоту) и лишь затем — глазодвигательную мышцу (косоглазие). При тотальном поражении глазодвигательного нерва развивается птоз, при котором верхнее веко закрывает зрачок и, соответственно, диплопии не бывает.
При давно существующем глазодвигательном нарушении пациенту удается спустя несколько лет «исключить» двоение из своего сознания. При уже описанной выше межъядерной офтальмоплегии у некоторых больных диплопии не наблюдается.
В подобных случаях диплопия не развивается по определению.
• К ним относятся некоторые миогенные нарушения подвижности глазного яблока:
– Медленно прогрессирующая дистрофия глазодвигательных мышц: это редкое заболевание может быть изолированным или семейным и начинается в большинстве случаев в возрасте до 20 лет. В течение многих лет нарастает ограничение подвижности глазных яблок с двух сторон, всегда сопровождающееся птозом.
– При синдроме Кирнса—Сейра присоединяется поражение мышц затылка и гортани (окуло-фарингеальная мышечная дистрофия), часто развивается пигментная дегенерация сетчатки, характерны прежде всего нарушения сердечного ритма и результаты биопсии мышцы в виде «разорванных красных мышечных волокон».
• Синдром Фишера: патофизиологические причины этого поражения до конца не ясны. Возможно, в его основе лежит краниальная полирадикулопатия с двусторонними глазодвигательными нарушениями, поражением лицевого нерва, иногда зрачковыми нарушениями (см. ниже), арефлексией и атаксией, а также повышением уровня белка в спинномозговой жидкости. Возможны общие механизмы развития со стволовым энцефалитом Бикерштаффа (BickerstafT). Среди пациентов большинство составляют молодые мужчины, прогноз благоприятный.
• Надъядерное глазодвигательное расстройство: поражаются структуры центральной нервной системы, расположенные выше ядер глазодвигательных нервов и отвечающие за координированные движения обоих глазных яблок. Нарушение, таким образом, бывает двусторонним, поражая оба глаза в одинаковом объеме, оси глазных яблок при этом остаются параллельными. Возможные формы этого заболевания представлены на рисунке.
• Поражение центра взора в прецентральной извилине, в полях 6 и 8, вызывает форсированный поворот глаз и головы в сторону очага (пациент «смотрит на очаг»). Эта «конъюгированная девиация» сопровождается в большинстве случаев контралатеральным гемисиндромом и служит, как правило, признаком церебрального сосудистого инсульта.
– Спустя несколько часов или дней глазные яблоки могут вновь вернуться к средней линии в горизонтальной плоскости, но поворот в противоположную сторону остается невозможным, еще позднее при взгляде в противоположную сторону возникает нистагм в сторону очага. При кровоизлиянии в области таламуса может наблюдаться конъюгированная девиация в здоровую сторону.
– При поражении парамедианной ретикулярной формации моста («мостового центра взора») пациент не может повернуть глазные яблоки за среднюю линию, соответственно, отклонения в сторону очага (конъюгированной девиации), как при лобном поражении, не происходит. В пользу локализации поражения в мосту свидетельствуют, например, сохранность сознания, нарушение функции отводящего нерва на стороне очага, нистагм или пирамидные знаки на стороне, противоположной парезу взора.
Если присоединяется поражение каудальных отделов медиального продольного пучка на той же стороне, развивается так называемый полуторный синдром: конъюгированный горизонтальный парез взора в гомолатеральную сторону и межъядерная офтальмоплегия при взгляде в противоположную сторону.
– Конъюгированный парез взора в вертикальной плоскости встречается редко. Парез взора вверх наблюдается при одностороннем очаге в области задней спайки (например, при опухоли эпифиза или парамедианном таламическом инсульте). При этом у пациентов возможно также нарушение конъюгированных горизонтальных движений глаз, которое обозначается как острая таламическая эзотропия (псевдопарез отводящего нерва). Парез взора вниз наблюдается при поражении расположенного более рострально интерстициального ядра медиального продольного пучка. Подобные очаги (чаше всего сосудистого происхождения) всегда бывают двусторонними, располагаясь кнутри и кзади от красного ядра.
Тонические вертикальные движения глаз наблюдаются как при поражении таламомезенцефальной области, так и при гипоксической и других видах метаболической комы. При синдроме Парино (претектальный синдром) к вертикальному парезу взора могут присоединяться слабость конвергенции, ослабление реакции зрачков на свет, отклонение глазных яблок в вертикальной плоскости, нистагм (направленный вверх или вниз), при этом сохраняется феномен Белла. К основным этиологическим факторам относятся инсульты в таламомезенцефальной области, а также опухоли и гидроцефалия. При надъядерном параличе (синдром Стила—Ричардсона—Ольшевского) наряду с парезом взора вниз или вверх наблюдается паркинсонизм.
Надъядерный паралич описан и в рамках другого поражения ЦНС — болезни Уипла. Для этого заболевания патогномоничным признаком является окуломастикаторная миоритмия.
– Методы оценки центрального пареза вертикальных движений глаз представлены на рисунке.
Подавление оптокинетического нистагма возможно при поражении зрительно-двигательного теменно-затылочного поля 19. Субъективные нарушения оно вызывает только в особых ситуациях, например при слежении за движущимися объектами.
К редким глазодвигательным нарушениям относится, например, дисметрия взора, которая развивается при поражениях мозжечка и сопровождается чрезмерным поворотом глазных яблок с последующими медленными маятникообразными колебаниями в определенном направлении. При этом всегда развиваются и другие признаки поражения мозжечка.
Изолированное нарушение движений глаз представляет собой врожденная глазодвигательная апраксия (синдром Когана). Для того чтобы посмотреть в сторону, пациент вынужден сначала повернуть в определенном направлении голову (иногда при этом бывает необходимо закрыть глаза). После фиксации взора на объекте голова может быть повернута в другом направлении. Эти движения особенно мешают при чтении и требуют дифференциального диагноза с тиком. Метод исследования представлен на рисунке.
Навязчивые, форсированные, нередко очень длительные конъюгированные движения глаз вверх или в сторону обозначаются как окулогирные кризы и наблюдаются, например, при постэнцефалитическом синдроме паркинсонизма или в рамках лекарственной дистонии/дискинезии (например, после приема противорвотных средств или нейролептиков).
– Вернуться в оглавление раздела “Неврология.”
Оглавление темы “Дефекты зрения. Аномалии движения глаз.”:
1. Двустороннее снижение остроты зрения. Постепенное снижение остроты зрения.
2. Дефекты полей зрения. Двустороннее нарушение полей зрения.
3. Гомонимный дефект полей зрения. Причины гомонимной анопсии.
4. Приступообразные зрительные ощущения. Виды зрительных ощущений.
5. Нарушение распознавания объектов. Нарушение цветового зрения.
6. Типы движения глаз. Диплопия.
7. Изолированное поражение глазодвигательных нервов. Изолированное поражение мышц.
8. Поражения ядер глазодвигательных нервов. Стойкое нарушение подвижности глазных яблок.
9. Нарушения движений глаз с эпизодами диплопии. Двусторонние глазодвигательные нарушения.
10. Глазодвигательные нарушения с отклонением глазного яблока. Глазодвигательные нарушения без отклонения глазного яблока.
Источник
