Циркулярный инфаркт миокарда прогноз

Количество летальных исходов от инфаркта значительно превышает смертность от инфекционных заболеваний. Всему виной ритм жизни, стрессы, нездоровое питание, малоактивный образ жизни и плохая экология. Самой тяжелой формой является инфаркт миокарда циркулярный?
Что такое циркулярный инфаркт?
Под термином инфаркт принято понимать острую форму заболевания, которое возникло на фоне внезапной остановки кровотока в одном из коронарных сосудов. Причин развития такого состояния много. По месторасположению очага различают:
- Левожелудочковый. Некроз поражает нижнюю, заднюю стенку или верхушки перегородки.
- Правожелудочковый. Очаг некроза у правого желудочка по отделам не описывается.
- Предсердный.
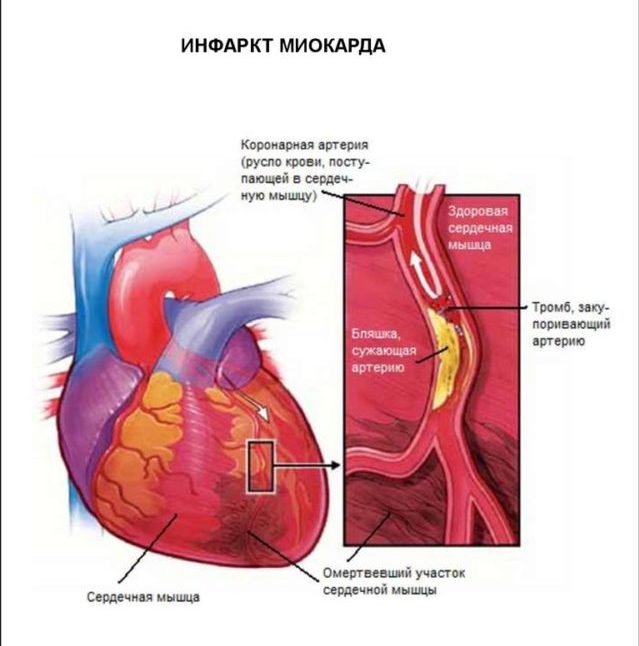
Циркулярный инфаркт миокарда, что это такое? Этот вид представляет очень серьезное поражение, при котором очаги диагностируются на всех стенках желудочков. Обширность и форма некроза зависит от локализации закупоренного сосуда.
Без кислорода мышечная ткань выдерживает 20–25 минут, кора головного мозга не больше 5 минут. Если кровоток не восстанавливается в миокарде на протяжении 10–15 минут, то клетки начинают гибнуть. На месте нарушенного кровотока образуется некроз. Умершие клетки не проводят импульсов, они не сокращаются и не выполняют какую-либо функцию. На фоне этого работа сердца нарушается, состояние человека резко ухудшается.
Симптомы и причины возникновения циркулярного инфаркта
Развивается циркулярный инфаркт миокарда из-за таких причин, как:
- атеросклероз, при котором поражается аорта и сердечные артерии,
- гипертония,
- тромбоз и эмболия коронарных сосудов,
- васкулит,
- ожирение,
- злоупотребление алкоголем.

К факторам риска также относится возраст и пол человека. Мужчины более подвержены развитию болезни, чем женщины. После 50 лет риск развития инфаркта уравнивается. При усиленной нагрузке на сердце, миокард нуждается в большем потреблении кислорода, но при нарушенном кровотоке эта потребность не восполняется. Спровоцировать такую ситуацию может:
- приступ аритмии,
- эмоциональный стресс,
- высокое АД.
Инфаркт миокарда циркулярный может произойти внезапно во время сна. Причиной этому является СОА (синдром обструктивного апноэ). При остановке дыхания происходит усиленная выработка гормона стресса, заставляющего сердце функционировать в ускоренном режиме.
Острый циркулярный инфаркт представляет собой трансмуральный крупноочаговый некроз, связанный с облитерацией огибающей артерии. Без оказания первой помощи возможен летальный исход. Распознать инфаркт можно по:
- острой боли в груди,
- чувству паники и страха,
- повышенному потоотделению,
- ощущению нехватки воздуха,
- слабости,
- частому сердцебиению.

Повреждение миокарда развивается в 4 стадии:
- острейшая – характеризуется высоким риском возникновения осложнений,
- острая – имеет продолжительность 5–7 дней. Характерна сформировавшимся некрозом. Состояние пациента тяжелое, но, как правило, стабильное,
- подострая стадия – продолжительность 1 месяц. Функционирование ССС восстанавливается. Самочувствие больного становится лучше,
- стадия рубцевания – длится 1,5–2 месяца. Происходит прорастание очага некроза соединительной тканью и образуется рубец.
Диагностика и лечение
Первое место в диагностике инфаркта миокарда отводится электрокардиограмме (ЭКГ). Этот метод позволяет выявить месторасположения очага некроза, определить его границы и глубину. Как выглядит инфаркт миокарда на ЭКГ? Циркулярный инфаркт миокарда на кардиограмме виден всегда. Отличить его на ЭКГ можно по патологическому изменению зубца Q. Зафиксированные на ЭКГ изменения характерны в двух группах отведений:
- III, аVF, V7–V9, V3–V6 – при локализации очага некроза на задней и боковой стенке сердца.
- II, III, аVF, V3, V4 – при локализации очага некроза в базальных отделах и передней части верхушки сердца.
Помимо ЭКГ врачи проводят ряд дополнительных обследований и назначают больному лабораторные и инструментальные исследования:
- биохимический анализ крови,
- рентгенографию,
- эхокардиографию.
При инфаркте показатель нейтрофильных лейкоцитов, и скорость оседания эритроцитов в крови увеличивается. В плазме крови также обнаруживаются маркеры, свидетельствующие о некротических изменениях в сердечной мышце. Снимок грудной клетки (рентген) позволяет выявить застой в легких, а эхокардиография – скрытую ИБС. При появлении симптомов инфаркта больному следует оказать первую помощь: дать таблетку «Нитроглицерина», и ацетилсалициловой кислоты, обеспечить доступ свежего воздуха. После того как пациент доставлен в больницу, ему назначают наркотические анальгетики, антикоагулянты. Для улучшения физических возможностей и предупреждения осложнений, ему показана ЛФК.
Загрузка…
Источник
Инфаркт миокарда (острая ишемическая болезнь сердца) – это очаговый некроз сердечной мышцы, развивающийся при недостатке кровообращения. Форма и обширность зависит от калибра и расположения закупоренного сосуда. Инфаркт миокарда циркулярный – поражение верхушки сердца. Имеет полукруглую форму, направленную с задней на переднюю стенку через боковую или нижнюю поверхность – инфаркт захватывает все стенки левого желудочка.
Причины, вызывающие ишемическую болезнь сердца
При неспособности коронарных артерий обеспечить потребности миокарда в кислороде возникает очаг ишемии, а затем некроза. Этиологические факторы инфаркта:
- Атеросклероз с преимущественным поражением аорты и венечных артерий сердца.
- Гипертоническая болезнь, кардиальная форма.
- Тромбоз и эмболия коронаров, связанная с гиперкоагуляцией крови.
- Васкулит (артериит), приводящий к пролиферации внутрисосудистого эпителия и склерозу стенки.
- Сильное физическое или психоэмоциональное напряжение.
- Избыточный вес, вредные привычки, гиподинамия, погрешности в еде.

Циркулярный инфаркт миокарда верхушки левого желудочка развивается часто при тромбозе передней межжелудочковой артерии
Острый циркулярный инфаркт – трансмуральное крупноочаговое поражение сердца, связанное с облитерацией огибающей артерии. Приводит к тяжелым осложнениям, вплоть до смерти от кардиогенного шока или разрыва миокарда. Клинически проявляется:
- острой сжимающей болью за грудиной;
- чувством панического страха;
- гиперидрозом – повышенным потоотделением;
- резкой слабостью;
- коллаптоидным состоянием;
- нехваткой воздуха;
- ощущением сердцебиения и пульсации.
Крупноочаговый инфаркт всегда виден на ЭКГ. Основным проявлением является появление патологического зубца Q, поэтому он называется Q-инфарктом. В зависимости от локализации поражения сердца, изменения фиксируются в определенных отведениях.

Циркулярные инфаркты верхушки сердца довольно частая патология, нередко течение такого инфаркта тяжелое, возможны разрывы наружной стенки в области верхушки
Циркулярный инфаркт миокарда с вовлечением нижней стенки левого желудочка проявляется в отведениях II, III, aVF, Dorsalis, V3-V4, V7-V9. При поражении через боковую стенку, кроме перечисленных, изменения зубца Q наблюдаются в отведениях I, V5-V6, aVL, Anterior, Inferior.
Повреждение сердечной мышцы протекает в 4 стадии:
- Досуточный инфаркт (острейшая стадия) – характеризуется наибольшим риском развития тяжелых осложнений. Представлен некробиозом мышечных волокон со слабой клеточной реакцией по периферии.
- Острая стадия длится 1 неделю, очаг некроза четко сформирован, пронизан сегменто-ядерными лейкоцитами, вокруг него – «геморрагический венчик» (зона точечных кровоизлияний). Состояние больного тяжелое, но стабильное.
- В область омертвения врастает грануляционная ткань – подострая стадия. Длится она до месяца, состояние пациента постепенно улучшается, работа сердца восстанавливается.
- Стадия рубцевания продолжается в течение 2 месяцев. Инфаркт миокарда на стадии рубцевания прорастает соединительной тканью, образуется рубец.
Если в период до 2 месяцев появился новый очаг некроза миокарда, говорят о рецидиве. Повторным называют инфаркт, развившийся поле окончания стадии рубцевания.

Затяжная боль при мелкоочаговом инфаркте миокарда может объясняться рецидивирующим течением, образованием новых очажков некроза или длительной ишемией периинфарктной зоны
При циркулярном инфаркте миокарда некроз распространяется на всю толщу стенки левого желудочка, приводит к тяжелым нарушениям в деятельности сердца:
- острой сердечной недостаточности с отеком легких;
- аритмиям и блокадам при поражении проводящей системы сердца;
- кардиогенному шоку с развитием ДВС-синдрома;
- множественным кровоизлияниям при снижении коагуляции крови;
- мигрирующему венозному тромбозу в результате последующего усиления свертывания;
- пристеночному внутрисердечному тромбозу;
- разрыву стенки с гемотампонадой сердечной сорочки, приводящей к смерти.
Атипическое течение
Циркулярный инфаркт миокарда часто протекает в атипической абдоминальной форме, что обусловлено его расположением. Проявляется болями в эпигастрии, тошнотой, рвотой, поносом, симулируя острые заболевания желудочно-кишечного тракта. Верификация диагноза происходит при обнаружении патологического зубца Q на ЭКГ.
Проявления сердечного рубца
Постинфарктный кардиосклероз представлен очагом фиброзной ткани, не обладает сократительной способностью, приводит к прогрессирующей недостаточности сердца. Рубцы после инфаркта определяются на ЭКГ.

При развитии крупноочагового инфаркта миокарда могут быть признаки недостаточности кровообращения
Часто тонкая фиброзная стенка провисает, образуется аневризма сердца. При рубцевании волокон проводящей системы развиваются стойкие нарушения ритма, блокады сердца. Левожелудочковая недостаточность приводит к гипертензии в малом кругу кровообращения, которая заканчивается эмфиземой и пневмосклерозом. Присоединяется легочная недостаточность.
Доврачебная помощь
При появлении первых симптомов острой ишемии сердца, необходимо безотлагательно вызвать «скорую помощь». Что сделать до приезда врача?
- Дать больному «Нитроглицерин» под язык, разрешен троекратный прием по одной таблетке через каждые 5 минут.
- Растворить 0,5 таблетки «Ацетилсалициловой кислоты» в воде, дать выпить в несколько приемов.
- Обеспечить полный покой.
- Расстегнуть стесняющую одежду.
- Обеспечить доступ свежего воздуха.
- При остановке сердечной и легочной деятельности начать неотложные мероприятия.
Профилактика ишемической болезни сердца
- Боритесь с лишним весом.
- Откажитесь от вредных привычек.
- Следите за уровнем глюкозы и холестерина крови.
- Занимайтесь спортом.
- Контролируйте артериальное давление.
Помните о возможных клинических проявлениях инфаркта, атипическом его течении. Врач «скорой помощи» определит инфаркт миокарда на электрокардиограмме. Но от ваших знаний и умений зависит дальнейшее течение заболевания и полнота восстановления функций сердца.
Источник
Острый инфаркт миокарда – серьезная патология. Своевременная помощь и адекватная терапия влияют на дальнейший прогноз для человека. Качество и продолжительность жизни после сердечного приступа зависят от множества факторов. Инструментальная диагностика и подробный опрос пациента помогут составить прогноз для каждого конкретного случая. Влиять на развитие болезни можно при помощи медикаментозной терапии и изменения образа жизни.
Как инфаркт влияет на качество и продолжительность жизни
Инфаркт миокарда считается острой формой ишемической болезни сердца (ИБС), которая характеризуется нарушением кровоснабжения мышечных волокон и развитием некроза с формированием рубца. Плотная соединительная ткань не выполняет необходимой сократительной и проводящей функции, что способствует развитию сердечной недостаточности. Нарушение кровообращения ухудшает качество жизни пациента и нередко становится причиной инвалидизации.
Факторы, влияющие на общее состояние пациента после инфаркта миокарда:
- выраженные отеки на ногах, скопления жидкости в брюшной и грудной полости с развитием одышки;
- периодические боли за грудиной (чаще ночные);
- постоянная усталость;
- нарушение сна;
- необходимость ограничения привычной физической нагрузки;
- полный отказ от алкоголя и курения;
- изменение режима питания;
- затруднения в сексуальной жизни;
- ограничения в поездках и путешествиях;
- привязанность к препаратам и частые побочные эффекты;
- материальные затраты, связанные с покупкой лекарственных средств.
Объективная оценка влияния инфаркта миокарда (ИМ) на жизнь человека проводится с помощью специальных шкал и стандартизированных опросников.
Статистика
Внедрение в клиническую практику хирургических вмешательств (шунтирования и стентирования) обнадеживает: частота развития осложнений в раннем периоде снизилась за последние 15 лет на 25%. Наиболее частые причины смерти после инфаркта:
- острая сердечная недостаточность с развитием отека легких;
- кардиогенный шок – системное нарушение кровообращения с падением артериального давления;
- острая аневризма левого желудочка – истончение стенки с выпячиванием. Ее разрыв сопровождается тампонадой сердца: полости околосердечной сумки заполняются кровью, нарушая сократительную функцию миокарда;
- нарушения ритма и проводимости (фибрилляция желудочков или предсердий, полная атриовентрикулярная блокада и другие);
- системная тромбоэмболия – распространение кровяных сгустков по всему сосудистому руслу с закупоркой артерий почек, головного мозга (с развитием инсульта);
- рецидив инфаркта.
Сколько в среднем живут пациенты
Прогноз при инфаркте миокарда зависит от особенностей течения патологии и других факторов, включая возраст, пол, наличие сопутствующих заболеваний. Своевременность оказанной помощи и системный прием медикаментов (до острого коронарного события) также влияют на исход патологии.
Статистика продолжительности жизни после инфаркта миокарда представлена в таблице.
| Период после выписки из стационара | Процентное количество людей, которые живут после инфаркта |
|---|---|
| 1 год | 80% |
| 5 лет | 75% |
| 10 лет | 50% |
| 20 лет | 25% |
В медицинской практике бытует мнение, что 25% всех смертей от инфаркта припадает на первые минуты, 50% – на первый час, 75% – на первые сутки. Отсутствие острых осложнений в течение 24 часов – залог благоприятного прогноза для больного.
От чего зависит длительность предстоящей жизни?
Сколько и как можно жить после инфаркта, определяют такие показатели:
-
 зубец Q на электрокардиограмме (характеризует наличие, локализацию и размер рубца в миокарде);
зубец Q на электрокардиограмме (характеризует наличие, локализацию и размер рубца в миокарде); - распространение процесса: обширный (трансмуральный) инфаркт отличается более неблагоприятным прогнозом в сравнении с крупноочаговым;
- артериальная гипертензия – стойкое повышение кровяного давления;
- сахарный диабет и степень его компенсации;
- курение и употребление алкоголя;
- нарушение липидного обмена с повышением уровня холестерина, липопротеидов низкой плотности;
- дисфункция левого желудочка;
- формирование сердечной недостаточности;
- наличие аритмий (фибрилляция предсердий, экстрасистолия высоких классов, атриовентрикулярные блокады и другие);
- своевременность оказания помощи – тромболитической терапии или реперфузионных (восстанавливающих кровоток) операций.
Статистическая характеристика 3-летней выживаемости пациентов с острым инфарктом миокарда представлена в таблице.
| Показатель | Выживаемость |
|---|---|
| Форма патологии |
|
| Пол |
|
| Возраст |
|
Какой прогноз пациента с инфарктом и как на него повлиять
Общий прогноз в постинфарктном периоде высчитывается отдельно для каждого больного, поскольку берутся во внимание дополнительные данные коморбидного фона и индивидуальных особенностей.
Современные методы диагностики и оказания неотложной помощи повышают выживаемость после инфаркта до 90% в течение первого года.
 Чтобы самостоятельно улучшить прогноз, пациентам рекомендовано:
Чтобы самостоятельно улучшить прогноз, пациентам рекомендовано:
- контроль течения заболевания с регулярными осмотрами и дополнительными исследованиями;
- обращение к врачу при появлении новых симптомов;
- изменение образа жизни;
- системный прием медикаментов (для лечения гипертензии, аритмии, профилактики липидных нарушений и тромбообразования).
После перенесенного ИМ требуется пожизненное лечение и реабилитация с целью профилактики осложнений и развития патологий в других органах и системах.
Коррекция факторов риска
Смерть пациента в раннем или позднем постинфарктном периоде во многом определяется факторами риска развития осложнений или повторного ИМ.
С целью профилактики и увеличения длительности жизни рекомендуется:
- модификация образа жизни: адекватные физические нагрузки, отказ от вредных привычек и рациональное питание;
- нормализация веса с помощью немедикаментозных методов. При неэффективности назначаются фармакологические средства;
- контроль показателей артериального давления;
- избегание стрессовых ситуаций;
- системный прием назначенных препаратов.
Лечение сопутствующей патологии
 Травмы, инфекционные и эндокринные заболевания отягощают течение ишемической болезни сердца, поэтому контроль и адекватная терапия сопутствующих патологий влияет на прогноз для пациента. Обязательной коррекции требуют:
Травмы, инфекционные и эндокринные заболевания отягощают течение ишемической болезни сердца, поэтому контроль и адекватная терапия сопутствующих патологий влияет на прогноз для пациента. Обязательной коррекции требуют:
- сахарный диабет – мониторинг уровня глюкозы проводится в кардиологическом стационаре для учета риска осложнений и назначения лечения;
- миокардит – воспаление мышечной массы сердца ухудшает течение постинфарктного периода с развитием нарушений ритма, снижением сократительной функции;
- заболевания почек – нарушение выведения жидкости из организма, расстройства синтеза гормонов ведут к поражению сосудистой стенки, повышению артериального давления;
- патологии щитовидной железы (зоб Хашимото, диффузный токсический зоб и другие).
Черепно-мозговые травмы с повреждением продолговатого мозга (именно там находится центр регуляции сосудистого тонуса и сердечной деятельности) ухудшают прогноз реабилитации после инфаркта.
Выводы
Отмирание части сердечной мышцы всегда сопровождается генерализованными нарушениями во всем организме. Качество медицинской помощи существенно влияет на прогноз постинфарктных больных. При соблюдении рекомендаций и внимательном отношении к здоровью пациент может прожить после инфаркта долгую полноценную жизнь.
Источник
Инфаркт миокарда этой локализации полукругом охватывает верхушку сердца с одновременным поражением задней и передней ее частей. Он может поражать верхушку сердца, переходя с задней стенки левого желудочка через верхушку на боковую и переднюю стенки. Этот инфаркт может охватывать нижние отделы верхушки левого желудочка, распространяясь с задней стенки через нижние отделы верхушки сердца на ее переднюю стенку. Различное расположение инфаркта при такой его локализации обусловливает некоторое различие электрокардиографических отведении, в которых определяются характерные признаки инфаркта.
Для циркулярного верхушечного инфаркта миокарда характерна регистрация его симптомов в следующих двух группах отведении:
Во втором случае инфаркт распространяется с задней на переднюю стенку через нижние отделы верхушки сердца. Поражение задней части верхушки, помимо патологического зубца QII, III, aVF, может проявляться выраженной зазубренностью комплекса QRS в этих отведениях, а также реципрокными изменениями в отведениях V1, V2 и V3R. Эти реципрокные изменения в основном регистрируются при распространении инфаркта на базальные отделы задней стенки и являются характерными признаками заднебазального инфаркта миокарда.
В отведениях V1, V2 и V3R при этом появляются следующие изменения: увеличение амплитуды RV1, V2, V3R, уменьшение глубины SV1, V2, уширение RV1 снижение сегмента STV1, V2, V3R, увеличение высоты положительного зубца TV1, V2, V3R S I, aVL выражен. QaVR RavR. STV2V6, aVL приподнят в виде монофазной кривой. Б – циркулярный верхушечный инфаркт миокарда в рубцовой стадии с поражением заднедиафрагмальной области, боковой и передней стенок левого желудочка:
Поражение боковой и передней стенок верхушки может проявляться также глубокими зубцами SV4V6, резким снижением амплитуды RV4V6, выраженной зазубренностью комплекса QRSV4V6, и отсутствием нарастания амплитуды или регрессом зубца R с V3 по V4. Последние 3 признака не строго специфичны для инфаркта; чаще они отмечаются в рубцовую стадию инфаркта.
Циркулярный верхушечный инфаркт миокарда в большинстве случаев вызывается поражением огибающей артерии.
«Руководство по электрокардиографии», В.Н.Орлов
ЭКГ при циркулярном верхушечном инфаркте миокарда. Признаки верхушечного инфаркта миокарда
Циркулярный инфаркт миокарда верхушки левого желудочка развивается часто при тромбозе передней межжелудочковой артерии. В таких случаях некроз передней стенки, как правило, значительно обширнее заднего. Возможно, правильнее называть такие инфаркты распространенными передними инфарктами с циркулярным поражением верхушки левого желудочка.
Раньше эти инфаркты относили к «переднезадним», так же как и глубокие перегородочные инфаркты, т. к. на ЭКГ при них возникают одновременно изменения, характерные для инфаркта передней стенки (в отведениях V1 — V6 или V1 — V3) и для инфаркта задненижней стенки левого желудочка (в отведениях II,III,aVF или III,aVF).
В противоположность повторным инфарктам передней и задней стенок, при циркулярном верхушечном инфаркте миокарда или глубоком перегородочном смещения сегмента RS — Т в острой стадии одинаково направленные, т. е. при крупноочаговом инфаркте сегмент RS — Т смещается вверх от изоэлектрической линии и в отведениях II.III.aVF и в отведениях V1 — V6 (или V1 — V3).
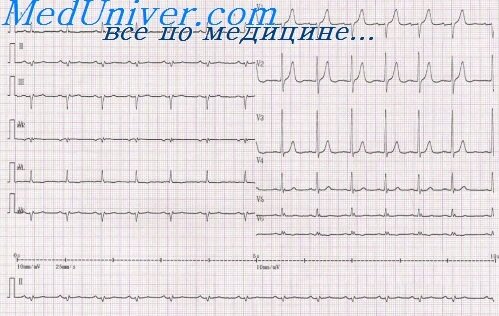
Основным признаком циркулярного верхушечного инфаркта на ЭКГ является увеличение зубца Q (QS или QR) в отведениях II,III,aVF (или III,aVF) и V — V6. В этих же отведениях имеется подъем сегмента RS — Т и инверсия зубца Т. Иногда при таких инфарктах определяются изменения и в I отведении. В других случаях изменения могут отсутствовать в отведении V6 или V1.
В этих же 9 отведениях одновременно регистрируется инверсия зубца Т при интрамуральных циркулярных верхушечных инфарктах или смещение вниз от изолинии сегмента RS — Т при субэндокардиальных инфарктах данной локализации. Регистрация однонаправленных изменений зубцов и сегментов ЭКГ одновременно в 8 — 10 отведениях обусловлена локализацией инфаркта на обширном пространстве в передней стенке (векторы QRS и Т отклоняются назад к отрицательным полюсам отведений V1 — V6 и вектор S — Т к «+» этих отведений) и циркулярно в верхушке левого желудочка, т. е. внизу сердца (векторы QRS и Т отклоняются вверх к «-» отведений II.III.aVF, а вектор S — Т к «+» этих отведений).
Циркулярные инфаркты верхушки сердца довольно частая патология, нередко течение такого инфаркта тяжелое, возможны разрывы наружной стенки в области верхушки и изредка разрывы межжелудочковой перегородки. Однако никакой фатальности прогноза нет. В ряде случаев нами наблюдалось течение такого инфаркта без осложнений, и больные полностью восстанавливали свою работоспособность на длительное время.
Вероятно, компенсация наступает за счет гиперфункции большей части задней стенки и базальных отделов передней и боковой стенки ЛЖ.
Оглавление темы «ЭКГ при инфаркте миокарда»:
Циркулярный инфаркт миокарда. Пример циркулярного верхушечного инфаркта миокарда. ЭКГ при верхушечном инфаркте
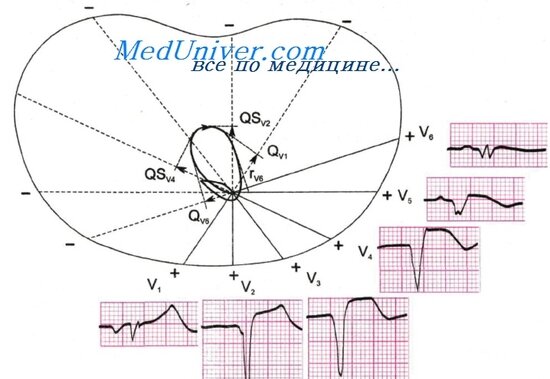
Пример циркулярного верхушечного инфаркта миокарда. ЭКГ при верхушечном инфаркте
Больной К. 44 лет. Клинический диагноз: ИБС, острый циркулярный верхушечный инфаркт миокарда 15/III-1976 г. На ЭКГ от 18/III-1976 г. ритм синусовый, правильный, 100 в 1 мин. Р — Q = 0,13 сек. Р = 0,10 сек. QRS = 0,10 сек. Q -Т= 0,38 сек. (N = 0,32 + 0,032). RavL>RI>SI, (RaVL > RaVR). QRS = -78. Комплекс QRSII,III,aVF,V2-V5 типа QS. Комплекс QRSV1 и V6 типа QrS с увеличенным зубцом Q и низким г. Сегмент RS — ТII,III,aVF,V1-V6 смещен вверх от изоэлектрической линии. Зубец ТII,V3-V6 отрицательный, TaVF двухфазный (+ -). Зубец РI>РII>РIII — двухфазный (+ -), РV1 отрицательный.
Векторный анализ. На схеме видно отклонение большей части векторной петли QRS вверх (к отрицательному полюсу отведений II, III, aVF), что соответствует комплексу QSII,III,aVF и указывает на наличие некроза внизу сердца — в области верхушки ЛЖ, т.к. на схеме б вся векторная петля QRS отклонена назад (к «-» отведений V1 — V6 в связи с некрозом передней стенки левого желудочка от МЖП до боковой стенки (QSV1-V6) и зарегистрирован подъем сегмента RS — ТII,III,aVF и RS — TV1-V6 вверх от изолинии, что говорит об остроте и одновременности поражения, т.е. об одном — циркулярном верхушечном инфаркте, а не о двух (переднем и задненижнем).
Заключение. Синусовая тахикардия. Отклонение электрической оси сердца влево. Циркулярный трансмуральный инфаркт миокарда верхушки левого желудочка, острая стадия. Вероятно, острая перегрузка левого предсердия. Удлинение интервала Q — Т.
Больной К. выздоровел, реабилитация проходила без осложнений, признаков сердечной недостаточности к концу стационарного лечения (через 3 недели от начала инфаркта) не было. Приступил к своей обычной работе инженера через 4 месяца, в течение последующих 4 лет работал с обычной нагрузкой.
Больной Е. 46 лет. Клинический диагноз: ИБС, острый инфаркт миокарда 25/IX 1970 г. На ЭКГ 25/IX: синусовая тахикардия, 105 в 1 мин. P-Q = 0,17 сек. Р = 0,10 сек. QRS = 0,07 сек. Q — Т = 0,30 сек. Комплекс QRSI,aVL типа R, QRSII типа QRs, QRSft типа QS. QRS = — 23°. QII,aVF,V5 увеличен. QSV1,V4.

Сегмент RS — TI,II,III,aVL,V1-V6 смещен вверх от изоэлектрическои линии (во всех отведениях, кроме aVR). Сегмент RS -TV2-V4 переходит в увеличенный зубец Т.
Векторный анализ. Увеличение Q и наличие QS в отведениях II, III, aVF и грудных от V1 до V4 указывает на ориентацию патологического вектора QRS вверх и назад (к минусу этих отведений) от очага некроза в области верхушки и передней стенки левого желудочка сердца. Это подтверждается смещением сегмента RS — Т вверх во всех стандартных и грудных отведениях, так как вектор S — Т направляется в сторону инфаркта вперед и вниз к области передней стенки и верхушки сердца.
Заключение. Синусовая тахикардия. Острый распространенный трансмуральный циркулярный инфаркт верхушки левого желудочка сердца. Отклонение электрической оси сердца влево.
На ЭКГ 9/Х сегмент RS — TI,II,III,aVL,aVF,V5,V6 стал изоэлектричным. Сегмент RS — TV1-V4 приблизился к изоэлектрическои линии, однако остается дугообразно приподнятым. Зубец TI,II,aVL,aVF,V2-V6 стал отрицательным коронарным.
Заключение. Подострая или окончание острой стадии трансмурального циркулярного инфаркта верхушки сердца (фаза повторной инверсии зубца Т максимальной выраженности).
На ЭКГ от 1/XII 1971 г. определяется уменьшение QV4 и увеличение RII,V4,V5. Сегмент RS — TV3,V4 лишь слегка приподнят. Зубец ТII,aVF,V6 стал положительным. TI,aVL,V5 сгладился. ТV2-V4 стал менее глубоким.
Заключение. Рубцовые изменения (возможно, аневризма) в области верхушки левого желудочка. Увеличение зубца RII,V5,V4, вероятно, связано с компенсаторной гипертрофией миокарда в области рубца.
— Читать далее « Глубокий перегородочный инфаркт. ЭКГ при аневризме сердца»
Оглавление темы «ЭКГ при инфаркте миокарда»:
1. ЭКГ при инфаркте боковой стенки левого желудочка. Признаки бокового инфаркта миокарда
2. Пример инфаркта боковой стенки. ЭКГ при боковом инфаркте
3. Пример бокового инфаркта миокарда. Течение инфаркта боковой стенки левого желудочка
4. ЭКГ при циркулярном верхушечном инфаркте миокарда. Признаки верхушечного инфаркта миокарда
5. Пример циркулярного верхушечного инфаркта миокарда. ЭКГ при верхушечном инфаркте
6. Глубокий перегородочный инфаркт. ЭКГ при аневризме сердца
Источник
