Что такое застойная сердечная недостаточность прогноз
Застойная сердечная недостаточность состояние, при котором нарушается кровоснабжение органов и тканей сердцем. Такое происходит в результате различных заболеваний, в этом состоянии сердце ввиду ослабления сократительной функции просто не может перекачивать в нормальном объеме кровь по сосудам. Если такое длится продолжительное время, кровь может застаиваться в легких, печени, иных органах.
Результатом такого процесса являются отеки ног, лица, живота, внутренних органов. Жидкость скапливается в брюшной полости, что вызывает асцит.
Признаки застойной сердечной недостаточности (ЗСН):
· одышка, особенно усиливается при физических нагрузках, а также во время сна;
· одышка в положении лежа, частично исчезающая при смене положения тела;
· усталость;
· отеки на голенях и стопах;
· увеличение частоты сердечных сокращений;
· учащенное мочеиспускание, особенно в ночное время;
· сухой кашель;
· набухание шейных вен и синюшный окрас кожи, губ.
Болезнь протекает у каждого по- разному. У одних одышка проявляется даже при незначительных физических нагрузках, работе по дому, у других при тяжелом физическом труде. Поэтому важно это учитывать. Если вы заметите значительное снижение работоспособности, следует сообщить об этом врачу.
Причины появления ЗСН:
– последствия ишемической болезни сердца, порок сердца;
-гипертония;
-заболевания коронарных артерий;
– поражение клапанов сердца и т.д.
Как лечить
Застойную сердечную недостаточность можно не только предупредить, но и отдалить ее развитие. Для этого необходимо устранить ее причину: высокое давление или повышенный холестерин в крови.
Кроме того, важно устранить непосредственную причину ее появления при сердечных заболеваниях-протезирование клапанов при пороках сердца.
Успешное лечение также зависит и от изменения образа жизни.
1. Масса тела
Если ваш вес за коротких промежуток времени увеличился без видимых на то оснований на более чем 2 кг, это может свидетельствовать о задержке жидкости в организме.
2. Питание
Лечащие врачи обычно рекомендуют снизить употребление поваренной соли, часто просто достаточно не досаливать пищу после приготовления. В некоторых особо сложных случаях показана ее полная отмена.
3. Алкоголь
Вопреки приписываемому алкоголю свойству расширять сосуды, он напротив сужает сосуды, что снижает насосную функцию сердца.
4. Физическая нагрузка
Во время лечения от ЗСН врач назначает полную отмену физических нагрузок, поскольку состояние может только ухудшиться.
5. Лекарства от ЗСН
Лечение лекарственными препаратами уменьшит проявление некоторых признаков застойной сердечной недостаточности, таких как одышка и отеки. Давно известным препаратом для лечения можно назвать сердечные гликозиды (Дигоксин,дигитоксин). Также назначают эналаприл или каптоприл. После обследования врач может назначить мочегонные препараты и периферические вазодилататоры, т.е. лекарства, расширяющие кровеносные сосуды для снижения нагрузки на сердце.
Принимайте лекарства только по назначению врача. Наша информация не заменяет индивидуальные рекомендации лечащего врача.
Советуем еще прочитать важные статьи по теме:
Микроинсульт: эти симптомы предупредят вас за 1 месяц до опасности
8 продуктов,которые спасут вашу память и сердце
Будьте здоровы!
Если статья оказалась вам полезной не стесняйтесь ставить “палец вверх”, делитесь ей в социальных сетях. И не забывайте подписываться. Больше полезной информации на нашем канале. Заходите и читайте!
Источник
Сердечная недостаточность — это комплексное расстройство, которое сопровождается падением сократительной способности миокарда, насосной функции и качества кровотока во всем организме.
Заболевание крайне опасно, потому как ткани испытывают ишемию, начинаются дистрофические, а также компенсаторные изменения, которые ставят крест на нормальной работе тела вообще. Помимо самого сердца, страдают печень, почки, головной мозг, мускулатура, легкие.
Симптоматика недостаточно типична на ранних стадиях, но обнаружить патологию можно, посредством профилактических осмотров. Как минимум, требуется эхо- и электрокардиография.
Терапия консервативная, не считая случаев, когда одними медикаментами делу не помочь. В основном это врожденные и приобретенные пороки развития сердца и сосудов, вопрос терапии решается на усмотрение специалиста или группы врачей.
Действовать в любом случае нужно быстро. Болезнь имеет свойство стремительно прогрессировать.
Механизм развития
Сказать точно, как и почему формируется кардиальная дисфункция трудно, потому как встречается огромное количество патогенетических факторов, которые и обуславливают расстройство. Если говорить обобщенно, можно представить усредненную картину.
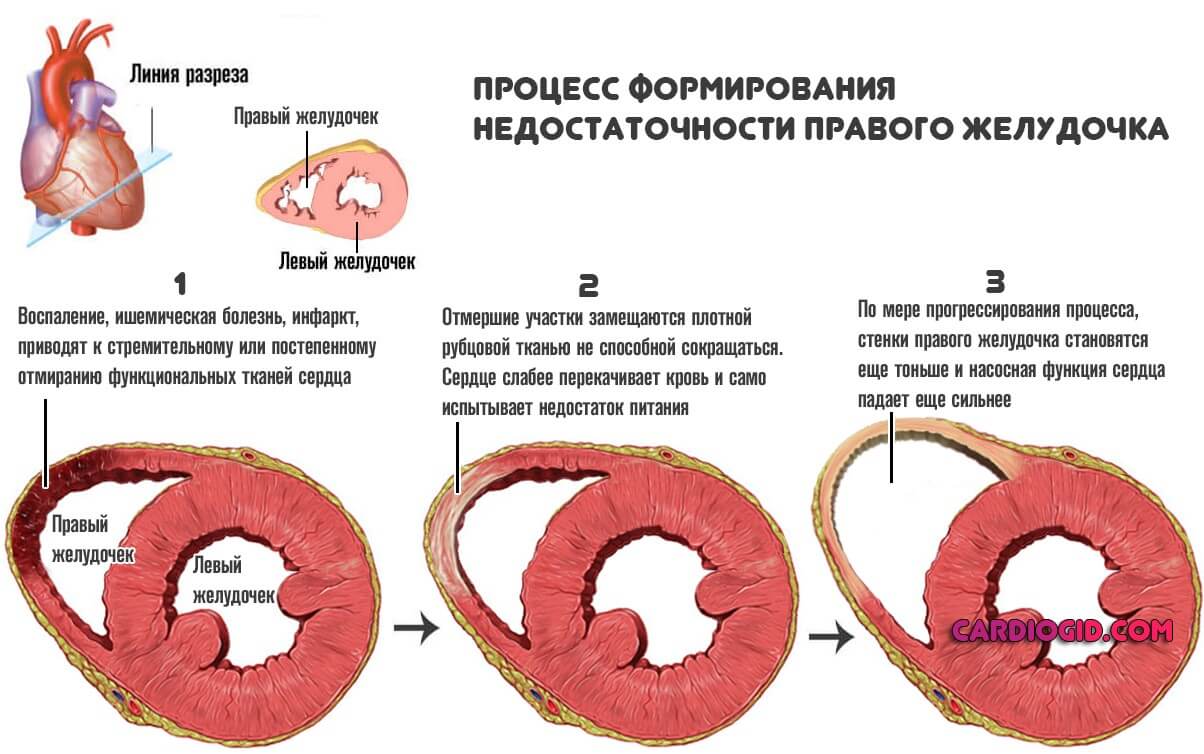
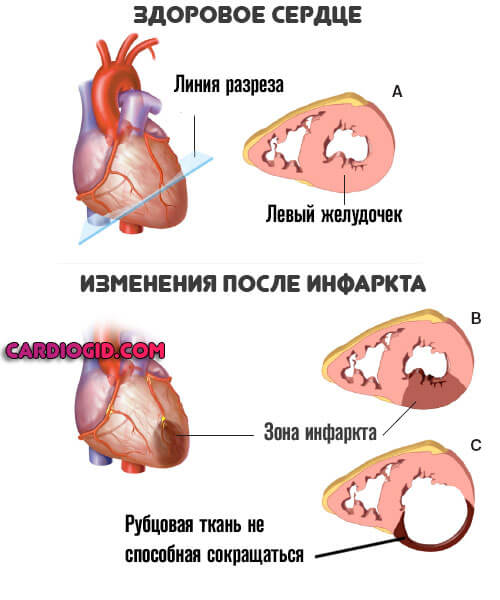
На сердце воздействует негативный фактор. Наиболее часто речь идет о стабильно высоких показателях артериального давления, при котором наблюдается быстрое истощение стенок мышечного органа, перенесенном инфаркте (на его фоне наступает отмирание клеток и замещение их рубцовой тканью).
Подробнее о постинфарктном кардиосклерозе и методах его лечения читайте в этой статье.
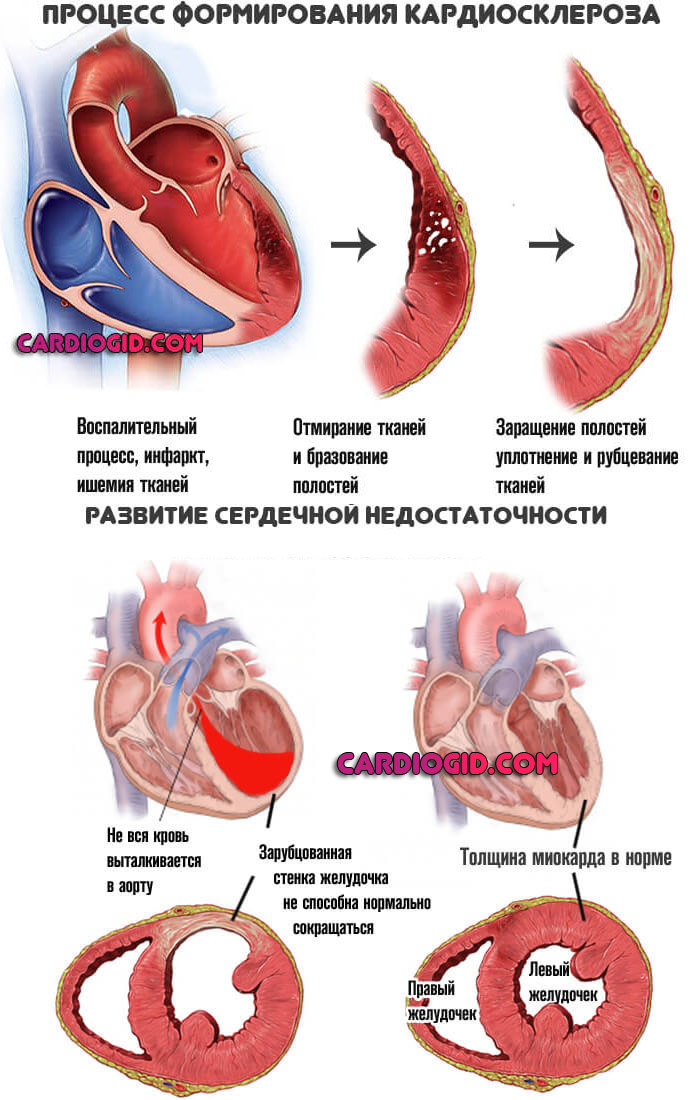
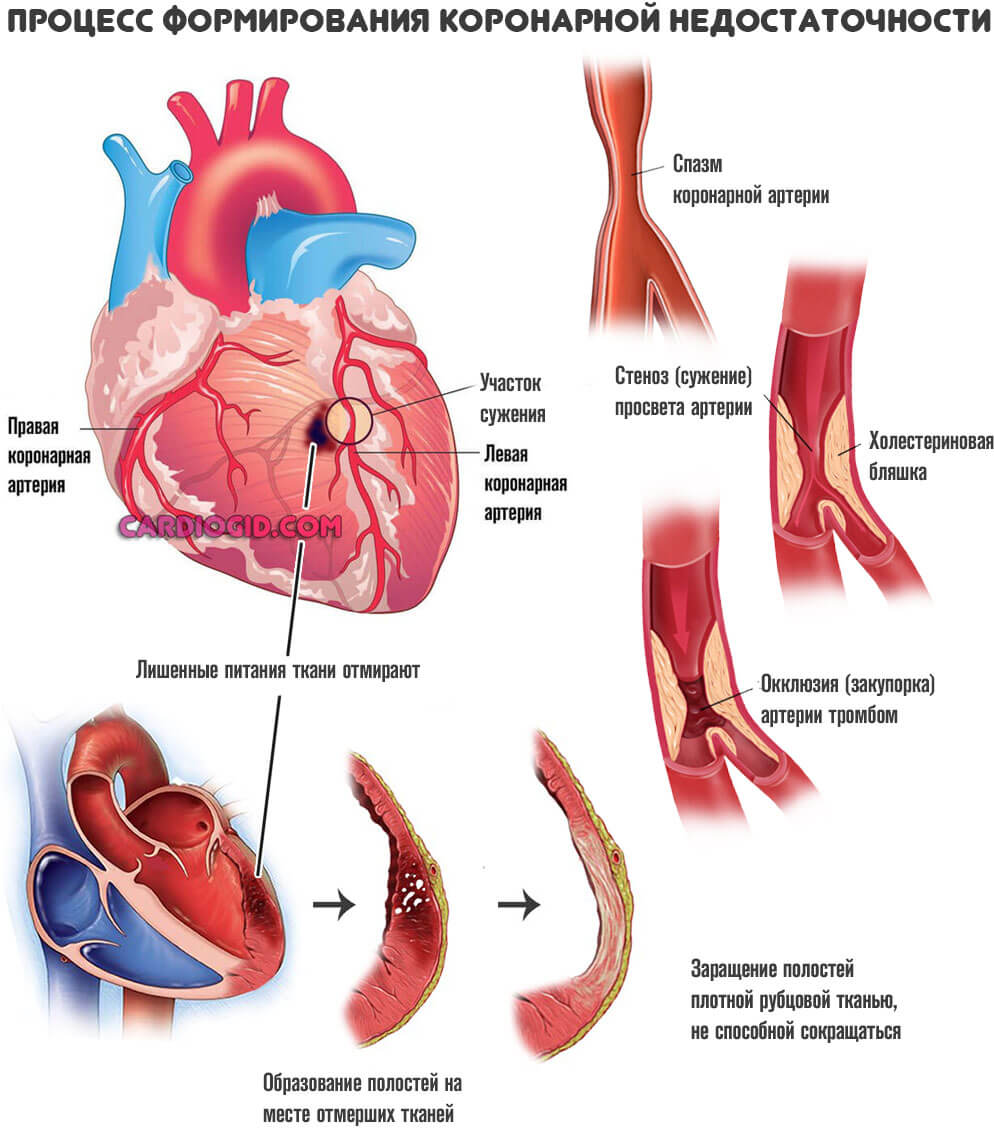
Также в качестве первичного механизма, «спускового крючка» для начала патологии рассматриваются хронические ишемические процессы (например, коронарная недостаточность, при которой орган недополучает полезных соединений и кислорода), атеросклероз, при котором артерии, питающие сердце закупориваются, и интенсивность трофики (питания) падает.
Наконец, фактор развития СН может заключаться в структурных изменениях: на фоне врожденных или приобретенных пороков.
Далее в любом случае наступает трансформация миокарда. Обычно функциональные клетки отмирают и замещаются рубцовой тканью. Орган не может сокращаться с достаточной скоростью и силой.
Падает насосная функция. Удары вялые, неспособные адекватно перекачивать кровь по всему телу.
Страдает и само сердце, поскольку по коронарным артериям поступает недостаточно необходимых веществ. Круг замыкается, разорвать его можно только при назначении лечения и то не во всех случаях. До определенного момента.

Прогрессирование патологического процесса, его скорость, зависит от конкретной причины начала расстройства. В некоторых случаях счет идет на месяцы, в других — на долгие годы.
Медлить в любой ситуации противопоказано, при первых симптомах нужно обращаться к врачу.
Если же нарушение было обнаружено посредством профилактического осмотра, рекомендуется продолжить обследование для установления точного диагноза и определения происхождения нарушения.
Симптомы
Внешние проявления сердечной недостаточности характеризуются отклонениями со стороны легких, центральной нервной системы, сердечнососудистых структур. Клиническая картина напрямую зависит от стадии заболевания. Всего выделяют три основных этапа.
Первая стадия
Латентная или скрытая. Патологический процесс развивается, но обнаружить его пациент не в силах.
Симптомы при сердечной недостаточности отсутствуют, выявляются только при критических физических нагрузках.
Среднестатистический человек не достигает в повседневной жизни и половины требуемого для выявления проблемы показателя по механической деятельности, потому нарушение часто скрыто и не дает о себе знать.
Как ни парадоксально, первыми проблему обнаруживают спортсмены и любители активного отдыха. Они не способны качественно заниматься своим делом.
Наблюдается сильная одышка, рост частоты сердечных сокращений до критических отметок, возможна потеря сознания на пике приступа недостаточности.
На данной стадии лечение имеет смысл. Есть возможность полного восстановления без последствий для организма пациента. После коррекции состояния противопоказаний для спорта или активного отдыха нет.
Вторая стадия (А)
Клиническая картина присутствует при интенсивной физической нагрузке, но порог намного ниже, чем на ранней стадии.
Клиническая картина развивается стремительно после провоцирующего фактора (пробежка, подъем груза на этаж), однако также быстро и сходит на нет.
Типичные признаки сердечной недостаточности — боли в грудной клетке, тошнота, одышка и ощущение нехватки воздуха, повышение частоты сердечных сокращений. Обнаруживается кашель без отделения мокроты. Он возникает регулярно и быстро проходит. Это типичный симптом застоя в малом (лёгочном) круге.
Подробнее о кашле при сердечной недостаточности и как отличить его от инфекционного, читайте здесь.
Проявления развиваются на фоне относительного благополучия в состоянии покоя. На этом этапе есть возможность полного излечения, потому как критических изменений в миокарде пока нет.
Спорт, интенсивные физические нагрузки исключаются. Возможна легкая лечебная гимнастика. Вопрос решается на усмотрение докторов.
Вторая стадия (Б)
Симптомы сердечной недостаточности на субкомпенсированной стадии уже заметны даже невооруженным глазом.
Кардинальным образом помочь трудно, однако все еще возможно, но потребуется масса усилий со стороны врачей и самого пациента.
Нарушен кровоток в малом и большом кругах, то есть страдает вся сердечнососудистая система разом, это опасно, потому как может привести к остановке сердца, обширному инфаркту, инсульту.
Среди клинических признаков:
- Боли в грудной клетке. Средней силы или малой интенсивности. Давящие, жгучие. Распирающие. Такой характер дискомфорта напрямую указывает на ишемические процессы, недостаточно качественную трофику.
- Одышка. Проблема наблюдается даже в состоянии покоя. Человек не в силах нормально ходить, пешие прогулки становятся непосильными. Не говоря про подъемы по лестнице или что-то большее. Нередко ставится вопрос на группе инвалидности, нетрудоспособности.
- Увеличение размеров печени. Субъективно ощущается как распирание в правом боку, под ребрами. Возможен болевой синдром. Слабый, ноющий.
- Кашель. Непродуктивный, присутствует почти постоянно или возникает часто, регулярно. Сначала без мокроты, но по мере прогрессирования отмечаются эпизоды кровохаркания. Отделения жидкой соединительной ткани прямо указывает на застойные процессы в малом круге. Это крайне тревожный признак и по мере дальнейшего прогрессирования болезни он будет усиливаться.
- Булькающие хрипы в легких при прослушивании с помощью стетоскопа. Могут быть заметны и без специального прибора.
- Отеки конечностей. В основном страдают ноги (подробнее в этой статье). Затем в процесс вовлекаются руки, лицо.
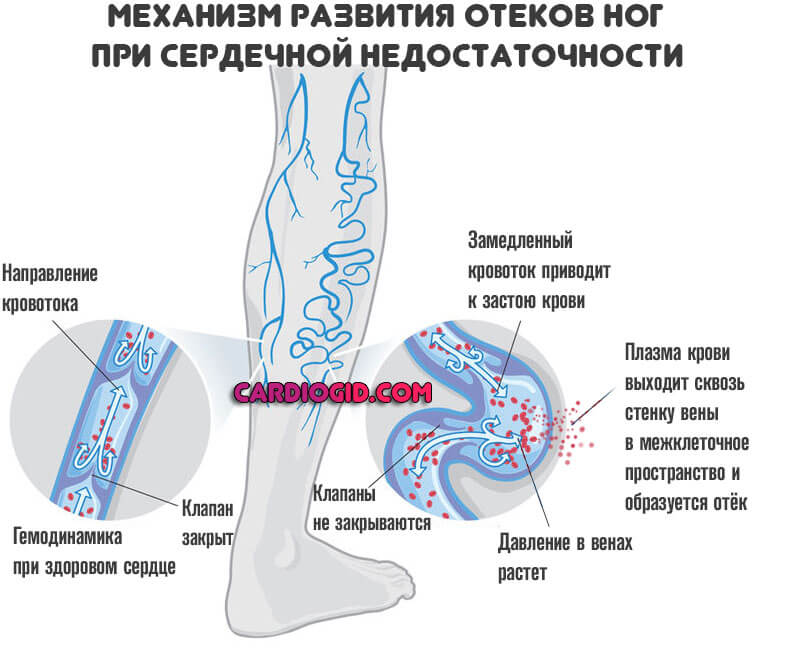
Из-за проблем с печенью увеличивается объем живота. Начинается так называемый асцит. Скопление жидкости в брюшине, что тоже можно отнести к отекам.
- Нарушения сознания. По причине слабого обеспечения головного мозга кислородом велика вероятность обмороков. Это также тревожный признак, потому как тело уже не в силах компенсировать расстройство. Следующий этап — инсульт, как правило, обширный.
Все это — симптомы застойной сердечной недостаточности, хронического типа. Острый вариант сопровождается сильными болями в грудной клетке, одышкой, нарушениями работы внутренних органов.
Это критическое, неотложное состояние, которое может привести к скорой смерти больного. В перспективе нескольких минут или, максимум, часов, если не оказать медицинскую помощь.
Третья стадия
Терминальная или конечная. Развивается спустя несколько лет, если рассматривать классические случаи. На деле же зависит от индивидуальных особенностей организма пациента и причин формирования болезни.
Клиническая картина декомпенсированной стадии остается идентичной, однако интенсивность признаков существенно растет. Так, одышка достигает критического показателя. Пациент не может даже обслуживать себя в быту. Встать с постели — уже достижение.
Вопрос об инвалидности решается однозначно, человек полностью нетрудоспособен.
Обнаруживаются массовые катастрофические изменения внутренних органов. Отсюда симптоматика со стороны других систем: печени, головного мозга, почек и пр.
В крайне редких случаях этот момент отсутствует, тогда есть шансы на восстановление радикальными мерами, посредством пересадки сердца. Хотя они и не велики. В остальном же терапия не имеет большого смысла. Смертность близится к 100%.
Характерные признаки недостаточности левого желудочка
Если классифицировать симптоматику дробно, нужно отталкиваться от типа проявления. Как правило, начало патологического процесса затрагивает не все камеры органа. По крайней мере, не сразу. Требуется время.
При поражении левых отделов кардиальных структур отмечаются преимущественно расстройства со стороны большого круга кровообращения. То есть страдает как сам орган, так и прочие системы.
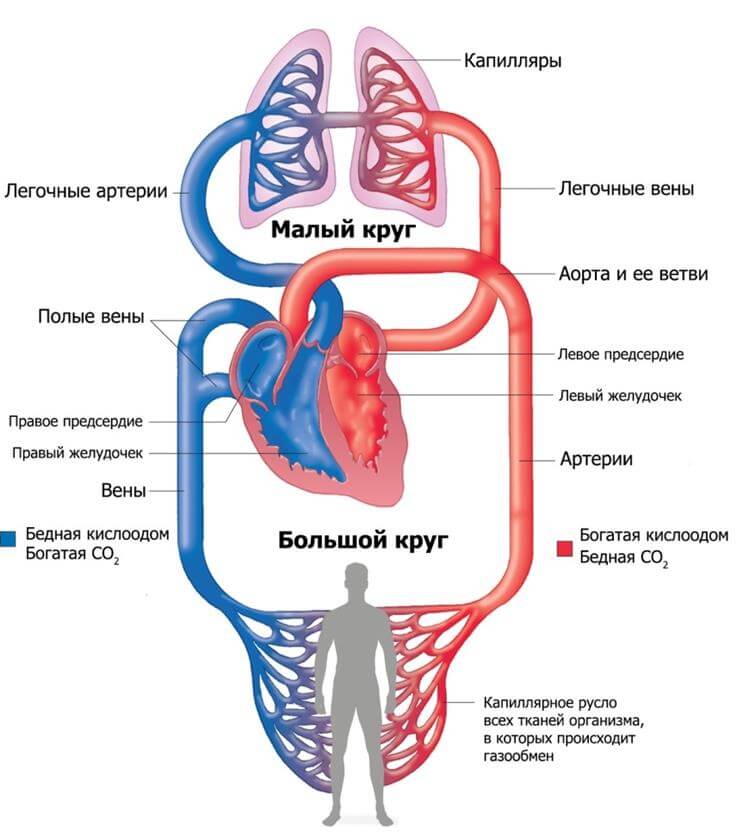
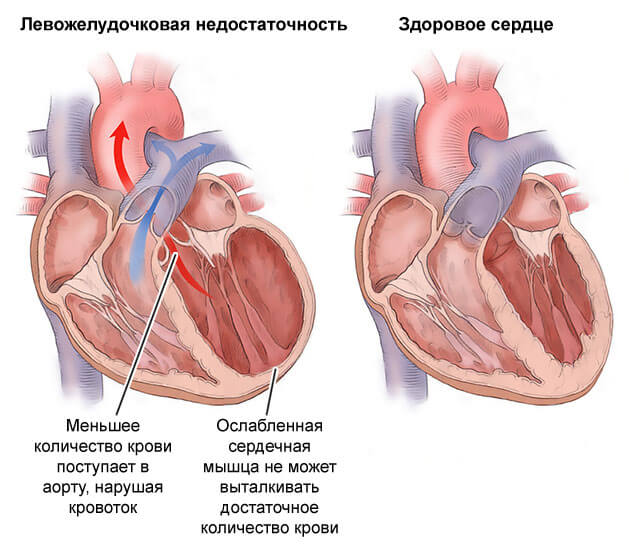
Типичные клинические признаки:
- Боли в грудной клетке. Начинаются не сразу, а спустя какое-то время. На начальной стадии таковых нет.
- Аритмии. По типу синусовой тахикардии. Когда частота сокращений существенно растет. По мере прогрессирования, обнаруживаются фибрилляция, экстрасистолия.
- Головная боль, нарушение ориентации в пространстве, неврологические дисфункции. По причине слабого кровообращения в мозге. Перечень симптомов многообразен. В основном это расстройства со сторон органов чувств, возможны проблемы с мышлением.
- Боли в правом боку. Увеличение печени. Скопление жидкости в брюшной полости (асцит). Также пожелтение кожных покровов (не всегда, сравнительно редко), изменения со стороны биохимических показателей крови.
- Боли в пояснице. Увеличение количества суточной мочи или его снижение. Если присутствуют нарушения фильтрующей функции парного органа выделительной системы, одно сменяется другим.
- Сначала полиурия, когда объемы урины существенно растут, затем обратный процесс.
- Нестабильность артериального давления. На начальных стадиях сердечной недостаточности отмечается рост показателя. Затем его падение, даже у пациентов с гипертонической болезнью. Это негативный признак.
Симптомы определяются не только и не столько самим сердцем, сколько нарушениями работы прочих органов и систем. Подробнее о левожелудочковой СН читайте здесь.
Типичные проявления недостаточности правого желудочка
Заболевание начинаются с дисфункции малого круга. Отсюда легочные проблемы.
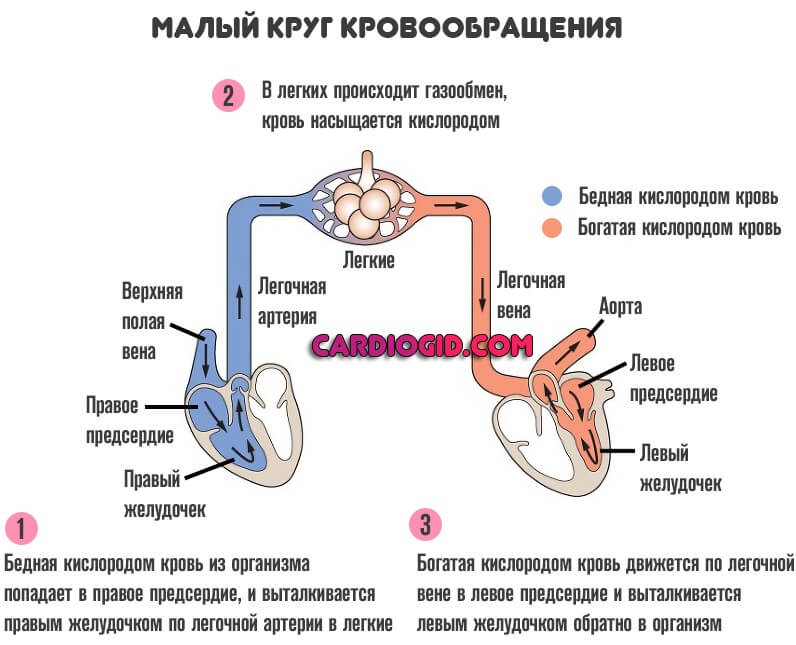
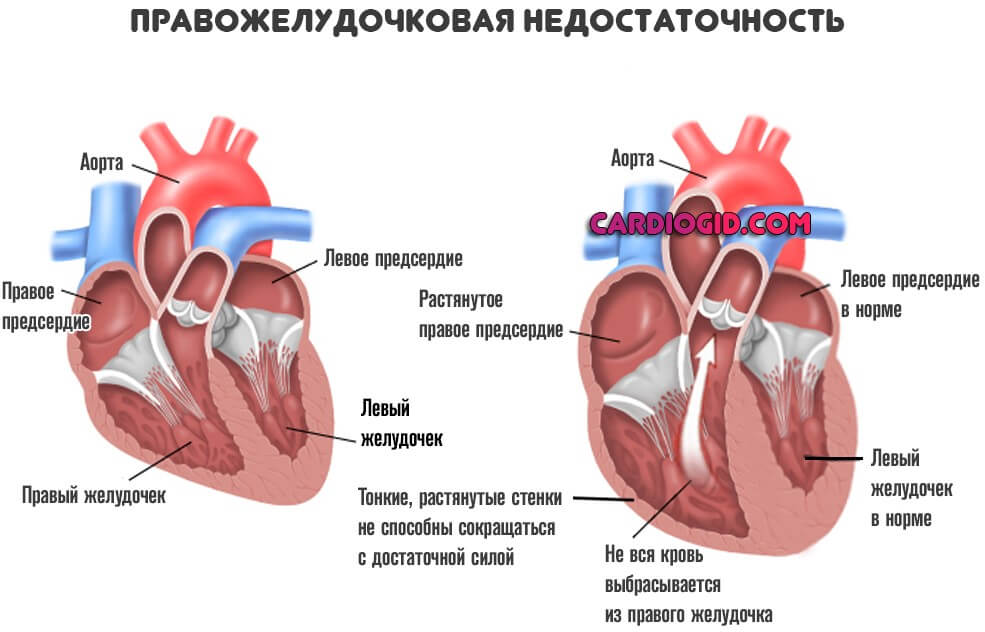
Перечень симптомов соответствующий:
- Одышка. Интенсивность таковой зависит от фазы патологического процесса. Сначала после сильных физических нагрузок, а ближе к финальной стадии болезни в состоянии покоя. Человек становится нетрудоспособен и не может даже обслуживать себя в быту.
- Кашель. Без отделения мокроты. Но это тоже временно. Затем отходит кровь, что провоцируется застоем в малом круге. Объемы могут быть значительными.
- Рост давления в венах. Особенно заметно на примере шейных сосудов, которые становятся надутыми и выпирают над поверхностью кожи.
Сердечная недостаточность проявляется как нарушениями со стороны большого, так и малого круга. Однако не в один момент. Отмечается очередность. Если не считать острых случаев, которых минимум.
Подробнее о правожелудочковой СН читайте в этой статье.
Причины
Факторы развития многообразны. Они хорошо известны врачам:
- Артериальная гипертензия. Тем более текущая длительное время. Рост давления.
- Перенесенный в прошлом инфаркт миокарда. Особенно большая вероятность нарушения в первые полгода или чуть более.
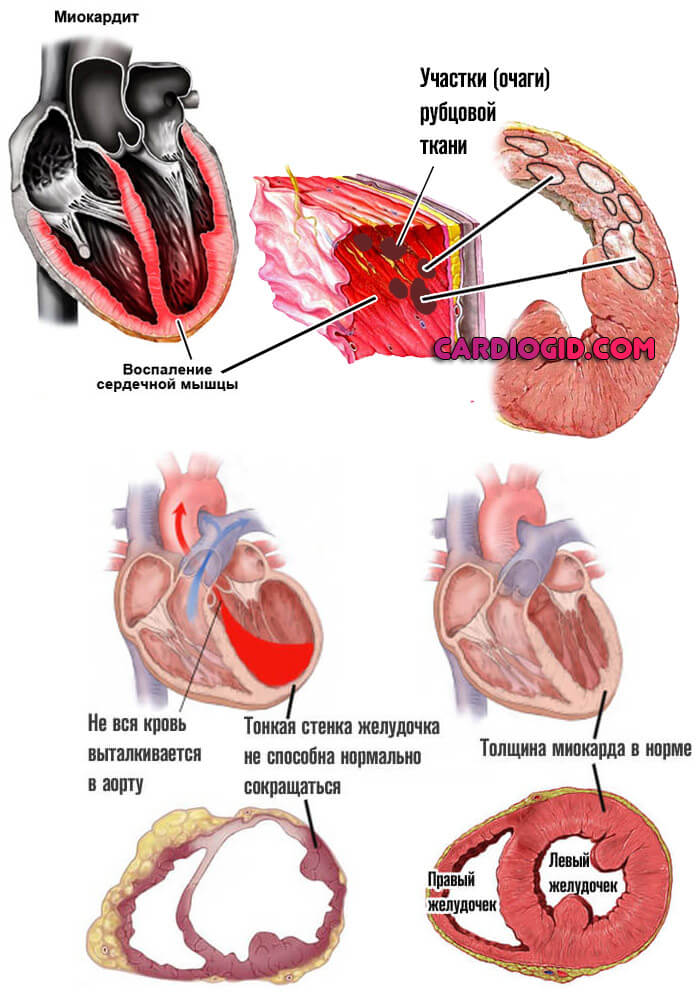
- Воспалительные, в том числе аутоиммунные или инфекционные процессы в кардиальных структурах. Например, миокардит или прочие.
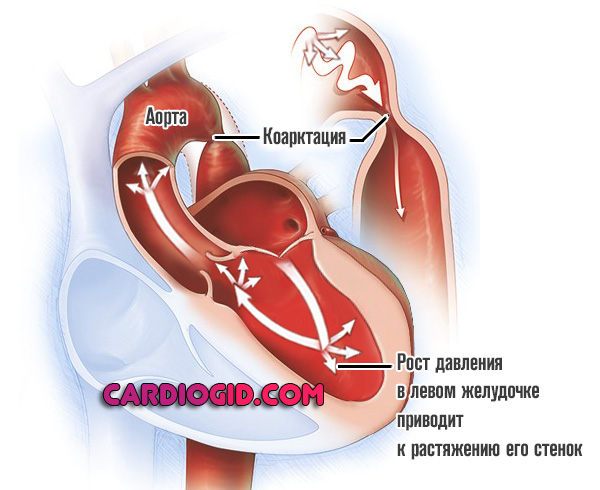
- Врожденные или приобретенные пороки развития сердца. Аортальный, митральный стеноз, также сосудистые отклонения (коарктация аорты). Таковых множество.
- Заболевания эндокринной системы. Сахарный диабет, малый объем выработки тиреоидных гормонов (веществ щитовидной железы).
- Редко — опухоли сердца. Также возможна недостаточность на фоне раковых патологий любой локализации на запущенных стадиях.
В категории повышенного риска находятся пациенты, склонные к курению, злоупотреблению спиртным. Наркоманы со стажем. Отказ от пагубной привычки может сыграть большую роль.
Диагностика
Обследованием занимаются специалисты по кардиологии. Действовать нужно быстро, чтобы не упустить удачный момент для коррекции состояния. Перечень мероприятий примерно одинаковый.
- Устный опрос больного. Чтобы составить полную клиническую картину и выдвинуть гипотезы относительно диагноза.
- Сбор анамнеза. Перенесенные болезни, образ жизни, привычки, семейная история и прочие факторы подлежат уточнению.
- Измерение артериального давления. Также частоты сердечных сокращений.
- Суточная оценка тех же показателей посредством мониторирования по Холтеру. Дает много информации.
- Электрокардиография. Для определения функционального состояния сердца. Требует тщательной расшифровки. В руках грамотного врача — ценный источник полезных сведений.
- Эхокардиография. Дает возможность визуализировать ткани кардиальных и окружающих структур. Без этого не обойтись в рамках диагностики. Дает возможность оценить степень органических изменений.
- Специализированные тесты. Используются для раннего выявления кардиальной недостаточности. Имеют физическую природу, включают нагрузки (приседания). Потому противопоказаны на развитых этапах, начиная со второго. Вероятны осложнения.
- Биохимический и стандартный клинический анализы крови.
- УЗИ печени, почек. Для оценки степени вовлечения этих органов в патологический процесс.
- МРТ сердца, головного мозга при необходимости. Требуются редко.
- Дуплексное сканирование церебральных структур. Чтобы понять, насколько качественно они снабжаются полезными веществами и кислородом.
- Рентген грудной клетки. В рамках диагностики нарушений работы легких.
Это не исчерпывающий перечень. Заболевание многогранное, потому на усмотрение специалиста список может быть изменен в ту или иную сторону.
Методы лечения
Терапия консервативная. Используются медикаменты нескольких фармацевтических групп:
- Сердечные гликозиды. Позволяют нормализовать сократительную способность миокарда. В то же время они снижают потребность мышечного органа в кислороде, усиливают обменные процессы, повышая, говоря образно, КПД при использовании имеющихся ресурсов. Активно назначаются Дигоксин, настойка ландыша и прочие. По показаниям.
- Противогипертонические медикаменты. Ингибиторы АПФ (Периндоприл), бета-блокаторы (Анаприлин, Карведилол), антагонисты кальция (Дилтиазем, Верапамил), средства центрального действия (Моксонидин) и прочие. Если имеет место повышенное артериальное давление.
- Диуретики. Мочегонные препараты, когда того требует ситуация. Например, когда не справляется сердце, почки и начинаются отеки.
Выведение лишней жидкости позволяет снизить нагрузку на все органы. Это необходимая часть лечения. Но длительно потреблять такие медикаменты нельзя.
В качестве экстренных используются петлевые мочегонные (Фуросемид, Лазикс).
В остальных ситуациях достаточно назначение тиазидных или калийсберегающих таблеток (Верошпирон, Спиронолактон, Гидрохлортиазид)
- Средства для нормализации обменных процессов в сердце, кардиопротекторы. Милдронат, Рибоксин.
Хирургическая терапия требуется, если имеют место нарушения структурного, анатомического плана. Например, протезирование клапанов, сосудов, искусственное расширение артерий при их сужении и прочие варианты.
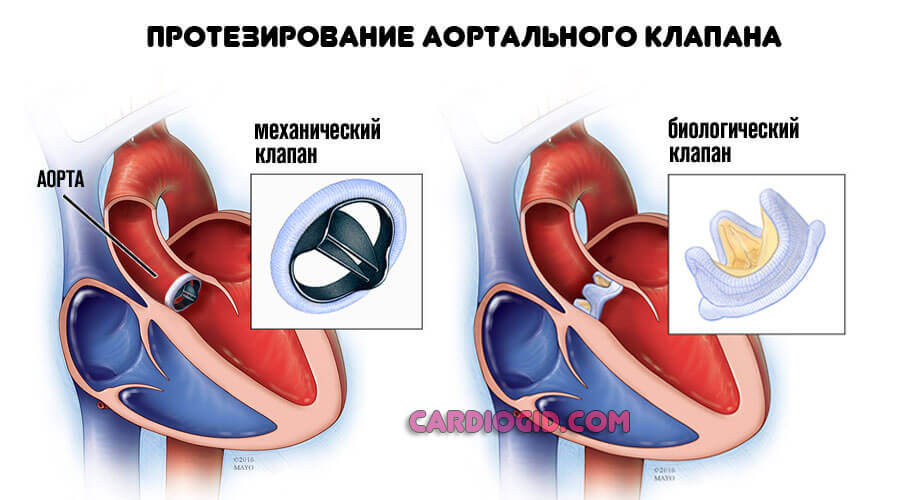
Крайней мерой выступает пересадка сердца. Операция сложная, но дает крайне высокие показатели выживаемости. Гибнет около 10% всех пациентов. Однако проблема в отсутствии доноров.
В дальнейшем в качестве вспомогательной меры рекомендуется изменить образ жизни: нормализовать массу тела, скорректировать рацион под контролем диетолога, отказаться от спиртного, табачных изделий, ограничить физическую активность. По возможности также нужно избегать стрессовых ситуаций.
Внимание:
Изменение характера питания должно проводиться под контролем врача. Сердечная недостаточность требовательна в плане микроэлементов и необходимых веществ. Своими силами можно сделать только хуже.
Прогноз
Зависит от стадии. Выживаемость в зависимости от этапа и примерно такая:
| Стадия | Выживаемость |
|---|---|
| Первая | 98% |
| Вторая (А) | 88% |
| Вторая (Б) | 65% |
| Третья | 8-9% |
Речь идет о пятилетней медиане. Затем нужно пересматривать перспективы. Названные цифры очень усредненные.
Возможные последствия
Основные осложнения — остановка сердца, обширный инфаркт, инсульт. Конечным итогом оказывается гибель человека или тяжелая инвалидность как минимум.
Сердечная недостаточность — опасная и сложная патология. Она не терпит промедлений и легкомысленного отношения. Если не среагировать вовремя шансов на восстановление не будет. Потому необходимо раз в полгода обращаться к кардиологу или минимум терапевту, чтобы проходить профилактические осмотры.
Список литературы:
- Российское кардиологическое общество. Клинические рекомендации. Хроническая сердечная недостаточность (ХСН).
- Ежемесячный научно-практический журнал Кардиология. Том 58.
- Республиканский центр развития здравоохранения МЗ РК. Хроническая сердечная недостаточностью Клинические протоколы МЗ РК.
Источник
