Что такое верхушечный инфаркт

ЭКГ при циркулярном верхушечном инфаркте миокарда. Признаки верхушечного инфаркта миокарда
Циркулярный инфаркт миокарда верхушки левого желудочка развивается часто при тромбозе передней межжелудочковой артерии. В таких случаях некроз передней стенки, как правило, значительно обширнее заднего. Возможно, правильнее называть такие инфаркты распространенными передними инфарктами с циркулярным поражением верхушки левого желудочка.
Раньше эти инфаркты относили к «переднезадним», так же как и глубокие перегородочные инфаркты, т. к. на ЭКГ при них возникают одновременно изменения, характерные для инфаркта передней стенки (в отведениях V1 – V6 или V1 – V3) и для инфаркта задненижней стенки левого желудочка (в отведениях II,III,aVF или III,aVF).
В противоположность повторным инфарктам передней и задней стенок, при циркулярном верхушечном инфаркте миокарда или глубоком перегородочном смещения сегмента RS – Т в острой стадии одинаково направленные, т. е. при крупноочаговом инфаркте сегмент RS – Т смещается вверх от изоэлектрической линии и в отведениях II.III.aVF и в отведениях V1 – V6 (или V1 – V3).
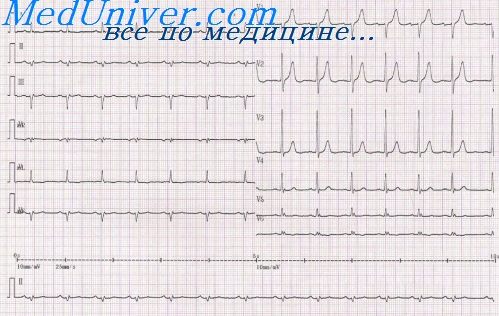
Основным признаком циркулярного верхушечного инфаркта на ЭКГ является увеличение зубца Q (QS или QR) в отведениях II,III,aVF (или III,aVF) и V – V6. В этих же отведениях имеется подъем сегмента RS – Т и инверсия зубца Т. Иногда при таких инфарктах определяются изменения и в I отведении. В других случаях изменения могут отсутствовать в отведении V6 или V1.
В этих же 9 отведениях одновременно регистрируется инверсия зубца Т при интрамуральных циркулярных верхушечных инфарктах или смещение вниз от изолинии сегмента RS – Т при субэндокардиальных инфарктах данной локализации. Регистрация однонаправленных изменений зубцов и сегментов ЭКГ одновременно в 8 — 10 отведениях обусловлена локализацией инфаркта на обширном пространстве в передней стенке (векторы QRS и Т отклоняются назад к отрицательным полюсам отведений V1 – V6 и вектор S – Т к «+» этих отведений) и циркулярно в верхушке левого желудочка, т. е. внизу сердца (векторы QRS и Т отклоняются вверх к «-» отведений II.III.aVF, а вектор S – Т к «+» этих отведений).
Циркулярные инфаркты верхушки сердца довольно частая патология, нередко течение такого инфаркта тяжелое, возможны разрывы наружной стенки в области верхушки и изредка разрывы межжелудочковой перегородки. Однако никакой фатальности прогноза нет. В ряде случаев нами наблюдалось течение такого инфаркта без осложнений, и больные полностью восстанавливали свою работоспособность на длительное время.
Вероятно, компенсация наступает за счет гиперфункции большей части задней стенки и базальных отделов передней и боковой стенки ЛЖ.
Учебное видео ЭКГ при инфаркте миокарда

– Также рекомендуем “Пример циркулярного верхушечного инфаркта миокарда. ЭКГ при верхушечном инфаркте”
Оглавление темы “ЭКГ при инфаркте миокарда”:
1. ЭКГ при инфаркте боковой стенки левого желудочка. Признаки бокового инфаркта миокарда
2. Пример инфаркта боковой стенки. ЭКГ при боковом инфаркте
3. Пример бокового инфаркта миокарда. Течение инфаркта боковой стенки левого желудочка
4. ЭКГ при циркулярном верхушечном инфаркте миокарда. Признаки верхушечного инфаркта миокарда
5. Пример циркулярного верхушечного инфаркта миокарда. ЭКГ при верхушечном инфаркте
6. Глубокий перегородочный инфаркт. ЭКГ при аневризме сердца
7. Инфаркт без зубца Q. Интрамуральный инфаркт миокарда
8. Пример интрамурального инфаркта миокарда. Пример инфаркта без зубца Q
9. Динамика интрамурального инфаркта миокарда. Течение инфаркта без зубца Q
10. Субэндокардиальный инфаркт миокарда. ЭКГ при субэндокардиальном инфаркте миокарда
Источник
Заболевания сердечно-сосудистой системы в XXI веке занимают лидирующую позицию среди причин смерти населения. Инфаркт передней стенки левого желудочка — самый встречаемый вариант локализации повреждения. Он ежегодно инвалидизирует миллионы людей и при отсутствии своевременного лечения может закончиться летальным исходом. Но нужно ли паниковать? Обсудим этот вопрос ниже.
Причины, факторы риска и механизм развития
Для начала постараюсь вкратце изложить суть проблемы. Острый инфаркт миокарда – один из вариантов ишемической болезни сердца (ИБС). Основой патологии остается критическое несоответствие потребности сердечной мышцы в кислороде и питательных веществах. Проще говоря, отдельные участки миокарда попросту не снабжаются кровью, что ведет к гибели сначала изолированных клеток (кардиомиоцитов), а потом уже целых зон мышечной ткани.
Мои пациенты часто спрашивают меня о том, что же может такого произойти, чтоб сосуд, который питает сердце кровью, закрылся. В 70-80% случаев основой проблемы является атеросклероз. Болезнь сопровождается отложением жиров на поверхности сосудистой стенки и воспалением клеток ее внутреннего слоя. С течением времени эти элементы образуют бугорок, после чего происходит сужение просвета артерии. Результатом может стать их разрыв бляшки с образованием тромба и полной закупоркой сосуда. Острый инфаркт миокарда передней стенки левого желудочка встречается в моей практике чаще остальных форм. Это обусловлено анатомическими особенностями кровоснабжения сердца.
Согласно современным взглядам кардиологов на причины развития инфаркта миокарда, стоит выделить следующие ключевые факторы, способствующие прогрессированию патологии:
- Неправильное питание. Я имею в виду чрезмерное употребление продуктов, богатых быстрыми углеводами и жирами (фаст-фуд, различные сладости, энергетические напитки, алкоголь).
- Ожирение. Избыточная масса тела свидетельствует об активном процессе отложения жиров в стенке сосудов. Определить свой индекс массы тела можно перейдя по ссылке.
- Курение. Никотин способствует дополнительному спазму коронарных артерий.
- Гиподинамия. Чем меньше вы двигаетесь, тем выше шанс развития ожирения с дальнейшим прогрессированием атеросклероза.
- Повышенное артериальное давление (АД). Шанс развития переднего, бокового или нижнего инфаркта миокарда у гипертоников выше, чем у пациентов с нормальным АД.
- Стресс. Эмоциональное перенапряжение ведет к спазму сосудов, что на фоне наличия бляшек повышает риск их разрыва с развитием острого тромбоза и закупорки артерии.
- Возраст, пол. Мужчины после 50 занимают лидирующее место среди пациентов с инфарктами разной локализации.
Генетическая предрасположенность также играет определенную роль в развитии болезни. При наличии близких родственников, перенесших или умерших от инфаркта, стоит более внимательно относиться к факторам риска и чаще посещать врача.

Симптомы
Инфаркт передней стенки сердца (также, как и другой локализации) сопровождается возникновением характерных клинических признаков, которые позволяют сразу же заподозрить болезнь.
Типичные признаки
При беседе с пациентами, страдающими от гипертензии или других сердечных болезней, я всегда обращаю внимание на признаки, которые могут свидетельствовать о начале развития острого инфаркта передней стенки левого желудочка:
- Жгучая, давящая боль в области сердца. Многие мои пациенты описывали симптом, как «сжатие в тисках» или «слон наступил на грудь». Особенностью инфаркта является иррадиация (распространение) боли на левую руку, шею, челюсть или под лопатку.
- Длительность приступа может превышать 30 минут.
- Неэффективность применяемых таблеток. Мои пациенты всегда хранят дома антигипертензивные лекарства, «Нитроглицерин» и «Валидол». При инфаркте указанные препараты не принесут облегчения.
В большинстве мои больные четко могут указать момент возникновения боли. Приступ часто оказывается связанным со стрессовой ситуацией или чрезмерной физической нагрузкой. Однако в моей практике неоднократно были и такие пациенты, у которых инфаркт развился при отсутствии каких-либо провоцирующих факторов.
Атипичные проявления
Описанная выше клиническая картина остается классической. Она характерна преимущественно для переднего инфаркта. Тем не менее, разрыв бляшки с тромбозом может возникать и в артериях, которые снабжают кровью другие отделы сердца.
При инфаркте миокарда нижней стенки левого желудочка на первый план выходят следующие атипичные признаки:
- Тошнота, рвота. Мне один больной рассказывал, как он плотно поел и у него резко начал нарастать дискомфорт в животе. До момента обращения за помощью он выпил 4 таблетки препаратов для улучшения пищеварения. Бригада «скорой помощи» диагностировала нижний инфаркт.
- Изолированная одышка с тенденцией к нарастанию интенсивности симптома. В данном случае речь идет об астматической «маске» болезни.
- Слабость с эпизодами головокружения. Сознание пациенты теряют крайне редко.
- Безболевая форма ишемии. Относительно редкий вариант развития болезни. Пациент может отмечать исключительно слабость и желание отдохнуть.
Я всегда говорю своим больным, что при возникновении хотя бы одного из описанных выше симптомов стоит обратиться к специалисту. Пропустить инфаркт, который развивается в нижней стенке левого желудочка, довольно просто. Однако лечить его после потери драгоценного времени нелегко.
Диагностика
Нижний, задний или передний инфаркт миокарда диагностируется одинаково. Сначала я всегда собираю анамнез болезни и оцениваю жалобы пациента. Чаще всего одной боли в груди достаточно для возникновения соответствующих подозрений.
Для подтверждения догадки я пользуюсь вспомогательными инструментальными и лабораторными обследованиями.
Инструментальные методы
Основа диагностики любого инфаркта миокарда – это ЭКГ. Переоценить значение электрокардиограммы при ИБС невозможно. Методика позволяет на бумаге или экране увидеть малейшие отклонения в электрической функции сердца, которые всегда возникают при нарушении снабжения отдельных участков миокарда кровью.
Возможные изменения на пленке:
- элевация (подъем) или депрессия (проседание) сегмента ST относительно изолинии;
- инверсия (смена полярности на противоположную) зубца T;
- формирование глубокого и широкого (патологического) зубца Q.
Существуют косвенные признаки на ЭКГ, которые могут указывать на передний инфаркт или поражения другой стенки левого желудочка.
Для уточнения локализации и степени повреждения сердечной мышцы я всегда дополнительно назначаю следующие исследования:
- Ангиография коронарных сосудов. После введения в венечные артерии контраста я на экране монитора вижу место закупорки, что позволяет быстро провести восстановление проходимости сосуда методом стентирования.
- Эхокардиография (Эхо-КГ). Ультразвуковое исследование сердца позволяет увидеть снижение или полное отсутствие сокращений пораженного участка миокарда (гипо- или акинезия).
В 98% случаев описанных выше инструментальных методик хватает для постановки окончательного диагноза.
Лабораторные методы
Лабораторные тесты являются отличными помощниками на раннем этапе верификации заболевания. Наиболее достоверным остается анализ крови на тропонин I. Последний являет собой белок, содержащийся в кардиомиоцитах. При гибели клеток миокарда тропонин попадет в кровь, где его можно зафиксировать. Подробнее о том, как его делают, читайте в статье по ссылке.
Дополнительные лабораторные тесты:
- Общий анализ крови. При инфаркте может возрастать количество лейкоцитов, увеличиваться скорость осаждения эритроцитов (СОЭ).
- Биохимический анализ крови. Может возрастать количество C-реактивного пептида, АсАТ, АлАТ.
- Коагулограмма. Анализ демонстрирует функцию свертываемости крови. У инфарктных больных она часто выражена слишком сильно.
Среди лабораторных тестов я, как и превалирующее большинство кардиологов, в первую очередь делаю анализ на тропонин. Другие тесты носят второстепенный характер.
Последствия и возможные осложнения
Прогноз для больного с инфарктом всегда зависит от своевременного обращения к врачу. При оказании квалифицированной помощи пациенту в течение первых 2 часов после начала приступа вполне вероятно предотвращение развитие некроза сердечной мышцы. Подобный прогноз доступен благодаря проведению быстрого тромболизиса и стентирования. Однако люди нередко терпят боль, надеются, что «само пройдет», тем самым теряя драгоценные минуты и увеличивая площадь поражения.
Наиболее частые осложнения болезни, с которыми я часто встречаюсь:
- Ухудшение сократительной функции сердца с развитием недостаточности.
- Различного рода нарушения ритма и проводимости.
- Хроническая аневризма сердца. Из-за истончения пораженного миокарда в стенке формируется выпячивание, в котором могут образовываться тромбы.
Наиболее тяжелым последствием инфаркта остается летальный исход. Однако при условии адекватной терапии и удачного стечения обстоятельств больные могут прекрасно жить десятилетиями даже после перенесенного сердечного удара. О том, какие медикаменты и как долго нужно принимать после выписки с больницы, можно прочесть тут.
Совет специалиста
Мои советы больным достаточно просты:
- бросить курить;
- меньше нервничать по пустякам;
- рационализировать питание: отказываться от любимых блюд не нужно, главное – умеренность;
- регулярно проходить профилактические медицинские осмотры;
- больше двигаться и заниматься посильной физкультурой.
Полностью обезопасить себя от инфаркта практически невозможно. Однако благодаря базовым моментам, указанным выше, можно не только улучшить самочувствие, но и предотвратить прогрессирование более двух десятков внутренних болезней.
Клинический случай
К нам в клинику поступил мужчина 49 лет с выраженной давящей болью за грудиной, которая отдавала в левую руку. Пациент связывает симптомы со стрессом из-за ссоры с женой. От момента появления признака до обращения за помощью прошло 2 часа. На кардиограмме элевация сегмента ST в V1-V4 и формирование патологического зубца Q в I, aVL, V1-V4. При проведении прикроватного Эхо-КГ зон гипокинезии не выявлено. Анализ на тропонин положительный. АД – 130/90 мм рт. ст.
Больной направлен на ургентную коронарную ангиографию. Была обнаружена тотальная окклюзия передней нисходящей ветви левой коронарной артерии. Проведено стентирование с постановкой металлического стента. В итоге установлен диагноз: передне-перегородочный инфаркт миокарда. На третьи сутки после стентирования и приема соответствующей медикаментозной терапии пациент отмечает практически полную нормализацию состояния.
Источник

Содержание статьи
- Инфаркт миокарда: что это такое
- Обширный инфаркт
- От чего может быть инфаркт миокарда: причины
- Классификация
- Симптомы инфаркта миокарда
- Признаки и симптомы при типичной форме инфаркта миокарда
- Атипичные формы
- Первая помощь при симптомах инфаркта сердца
- Как происходит инфаркт миокарда: механизм развития
- Последующие осложнения
- Диагностика
- Лечение при инфаркте миокарда
- Прогноз
- Профилактика
- Реабилитация
- Диета во время реабилитации
- Реабилитационная фитотерапия и рецепты народной медицины
По статистике, инфаркт миокарда – это одна из самых частых причин смертности человека. Однако его симптомы-предвестники можно распознать и в некоторых ситуациях предотвратить беду. На сегодняшний день также есть много профилактических и терапевтических подходов к этой коварной болезни сердечно-сосудистой системы. Во многих случаях они помогают спасти жизнь и предотвратить тяжелые последствия, например, инвалидность. Важно помнить, что здесь действует принцип «чем быстрее, тем лучше», поэтому необходимо оказать профессиональную помощь больному в течение часа от появления первых симптомов. О том, какие они бывают и что нужно делать, если случился приступ, мы расскажем далее.

Инфаркт миокарда: что это такое
Это одна из форм ишемической болезни сердца (ИБС), которая возникает из-за нарушения притока крови по коронарным артериям к тканям сердечной мышцы. Из-за этого начинается некроз (отмирание) участков одного из главнейших органов нашего организма, его атрофия.
Миокард – это средний мышечный слой сердца, составляющий его основную массу. Поэтому его поражение так опасно, и если не обратиться вовремя к врачу, последствия могут быть самыми печальными.
Обширный инфаркт
Самый опасный тип данной патологии, так как в большинстве случаев его результатом является летальный исход. При нем из-за нарушения кровоснабжения и недостатка кислорода поражаются не локальные участки ткани, а обширные площади сердечной мышцы.
Как правило, он бывает вызван тромбозом – закупоркой сгустком крови сосудов и их повреждением вследствие этого. В таких случаях пациент уже не сможет полностью оправиться, и качество его жизни заметно ухудшится. Однако при быстром диагностировании и скором лечении шансы на более благоприятный исход возрастают.

От чего может быть инфаркт миокарда: причины
Во время этого острого заболевания происходит нарушение работы кровеносных сосудов, проход которых оказываются сужен из-за спазма или закупорен кровяными сгустками (тромбами), холестериновыми или жировыми бляшками. Все это является следствием различных причин – от заболеваний и наследственности, до образа жизни:
- Атеросклероз – сама болезнь предполагает образование тромбов.
- Гипертония – частое высокое давление неблагоприятно воздействует на работу сердца, и из-за большой нагрузки может возникнуть нехватка кислорода и последующее отмирание клеток тканей.
- Пороки или наследственные заболевания.
- Сахарный диабет – характеризуется загустением крови и холестериновых отложений на стенках сосудов.
- Избыточная масса тела, которая повышает риск появления атеросклероза.
- Недостаток физических нагрузок и сидячий образ жизни – также способствуют застаиванию крови.
- Постоянное нервное напряжение и стрессы.
- Курение, нарушающее доставку кислорода к миокарду из-за интоксикации органов.
- Злоупотребление алкоголем, которое приводит к дистрофии сердечной мышцы.
Стоит отметить, что в зоне риска чаще всего оказываются люди старше 45 лет.
Оставьте заявку на подбор пансионата
для пожилого человека с инфарктом
Классификация
Исходя из понимания, что это такое – инфаркт сердца и симптомы миокарда, специалисты группируют его по размеру, глубине, месту поражения, изменениями на ЭКГ, наличию осложнений и др.
Выделяются крупно- и мелкоочаговые поражения. Конечно, меньшие последствия влечет за собой малая зона некроза, которая не провоцирует, например, разрыв сердца или аневризму. Однако исследователи отмечают, что около 30% пациентов, имевших ее, могут перейти в группу риска крупноочагового омертвения тканей.
Исходя из глубины расположения очага, выделяются:
- субэпикардиальный – близко к наружной оболочке сердечной мышцы;
- субэндокардиальный – располагается во внутреннем слое оболочки стенки желудочков;
- интрамуральный – непосредственно внутри мышечных волокон;
- трансмуральный – поражение стенки по всей толщине.

Симптомы инфаркта миокарда
Обычно во многих СМИ говорят о том, что главный признак надвигающейся беды – острая боль в районе груди, а также навязчивые и неконтролируемые мысли о смерти. Как правило, это действительно характерная картина, но очень многое зависит от типичности протекания процесса и его стадии. В связи с индивидуальными особенностями организма каждого пациента симптоматика будет различной. Что при неправильном понимании болезни может привести к неправильно и не вовремя оказанной помощи. Рассмотрим подробнее все нюансы. См. Также:Ишемическая болезнь сердца (ИБС): что это такое, симптомы, признаки и лечение
Признаки и симптомы при типичной форме инфаркта миокарда
Такой вид заболевания диагностируется врачами в 25% случаев. Его особенность в том, что он имеет четкие признаки, которые позволяют обнаружить проблему даже без медицинской диагностики. Это картина с ярко выраженным типичным болевым ощущением и зачастую сопутствует трансмуральному типу. Также возникает слабость, тахикардия, одышка проступает холодный липкий пот. Наблюдаются скачки артериального давления, а температура поднимается выше 38 градусов.
Само протекание болезни делится на периоды по определенным характеристиками.
Прединфарктный (продромальный)
Почти у половины больных он отсутствует, потому что, как правило, ИБС начинается внезапно. Многие инфарктники замечают частые приступы стенокардии, жалуются на усиливающиеся болезненные ощущения за грудиной. Заметно изменяется их эмоциональный фон: понижается настроение, возникает тревожность, беспричинный страх. Если человек принимает антиангинальные средства, их эффективность заметно снижена.
Острейший
Длится от тридцати минут до нескольких часов. Боль за грудиной становится нестерпимой, с прострелами в левые плечо, руку, часть нижней челюсти, ключицу и даже лопатку или бедро. Пациенты отмечают также возможность ломоты или распирания в груди. После наступления первых симптомов инфаркта миокарда в этом периоде за несколько минут болевые ощущения достигнут максимальной точки и будут сохраняться в течение часа с периодическими усилениями или ослаблениями.
Острый
В среднем его продолжительность до двух дней, однако, при повторном возникновении он может длиться и до десяти суток. Давящая и сжимающая в груди боль у большинства заболевших проходит. Если нет, это свидетельствует о длительном протекании некроза. Сохраняется нарушенный сердечный ритм и артериальная гипотензия (давление снижается более, чем на 20% от обычных показателей).

Подострый
Продолжается в рамках одного месяца. Во время него общее состояние человека постепенно нормализуется: проходит одышка, температура тела возвращается в привычное состояние, восстанавливается ритм.
Постинфарктный
Его также называют завершающим. Он длится до полугода. Поврежденная некрозом ткань полностью зарубцовывается. При небольших размерах площади поражения устраняется сердечная недостаточность. Если же наоборот, участок омертвения был обширен, полное восстановление невозможно и синдром будет только прогрессировать.
В этот период также важно проявлять внимание и заботу к больному, особенно если это человек в возрасте. Чтобы избежать рецидивов, необходимо постоянное наблюдение и контроль его состояния.

Атипичные формы
Как видно из названия, здесь при инфаркте миокарда наблюдается нетипичность симптоматики и местоположения болевых очагов. Из-за этого крайне затрудняется его своевременная диагностика. Типология синдромов в целом основана на локализации болезненных ощущений.
Признаки атипичных форм
- Абдоминальная – боли в районе желудка или пищевода, сопровождающиеся тошнотой и рвотой.
- Отечная – является маркером большого очага омертвения ткани, которое сопровождается сильной сердечной недостаточностью, отеками конечностей, одышкой.
- Церебральная – является характерной для пожилых людей, особенно с атеросклерозом как сосудов сердца, так и мозга. При ней отмечаются головокружения потеря сознания, звон или шум в ушах.
- Аритмическая. Единственный ее признак – внезапные приступы учащенного сердцебиения.
- Периферическая – характеризуется разными локализациями боли. Это могут быть только кисть руки, нижняя челюсть или лопатка. В некоторых случаях болезненность похожа с симптомами межреберной невралгии.
Первая помощь при симптомах инфаркта сердца
Как только были замечены первые признаки, необходимо сразу же вызвать бригаду скорой помощи. Очень важно в первый час после проявления заболевания получить лечение от специалиста. Во время ожидания доктора больному нужно принять лежачее или полусидячее положение. С интервалом в 15 минут под язык надо положить до полного рассасывания три таблетки нитроглицерина.
Чтобы увеличить доступ кислорода к клеткам и избежать удушья, расстегните одежду, особенно если она стесняет дыхание, и откройте окна для проветривания помещения.
В тяжелых случаях, когда не наблюдаются пульс и дыхание, нужно немедля приступить к непрямому массажу сердца и искусственному дыханию.
Очень важно не бездействовать тем, кто оказался рядом. Только так можно спасти жизнь больного.

Как происходит инфаркт миокарда: механизм развития
Пагубные изменения состояния организма происходят в следующей последовательности:
- По ряду причин образуется будущая пробка. К примеру, из-за нарушения цельности атеросклеротического отложения появляется небольшой сгусток крови, который забивает проход в сосуде.
- Происходит тромбоз или закупорка сосудистого просвета. Кислород и питательные вещества не могут поступать в сердце.
- Происходит рефлекторный спазм забитого сосуда, пытающегося протолкнуть сгусток. При большой форме последнего возможен даже разрыв с кровоизлиянием в сердечную полость, что обычно заканчивается летальным исходом.
Последующие осложнения
Даже при вовремя обнаруженных проявлениях, что происходят при инфаркте, и оказанной помощи невозможно избежать последствий для организма. Особо часто наблюдаются:
- Желудочно-кишечные заболевания (эрозивный гастрит, острый панкреатит, парез кишечника, колит, желудочное кровотечение).
- Прогрессирование сердечной недостаточности.
- Кардиогенный шок и аневризмы.
- Отеки легких.
- Психоневрологические расстройства.
Поэтому для больного важно следить за своим состоянием в восстановительный период, чтобы избежать всего перечисленного.

Диагностика
При инфаркте миокарда в сердечной мышце развивается некроз, который нужно обнаружить как можно скорее. Ведь от этого будет зависеть жизнь больного.
Помимо описанной ранее визуальной диагностики, специалисты проводят электрокардиографические мероприятия (ЭКГ), берут на анализ кровь для обнаружения ферментативных активностей, что помогает диагностировать болезнь при нетипичной форме.
Лабораторная
Ее главная цель, проанализировав кровяной состав, выявить определенные элементы, которые служат маркерами заболевания. Например, в течение первых шести часов острого периода выявляется повышение уровня миоглобина, который незаменим в транспортировке кислорода. Также в рамках 8-10 часов обнаруживается увеличенная вдвое креатинфосфокиназа. Ее показатель приходит в норму после двух дней. Такой анализ повторяется для потенциального больного через каждые 8 часов. Если после трех заборов показания отрицательные – ИБС не подтверждается.
Инструментальная
Обследование пациента производится при помощи медицинских приборов. В большинстве случаев подразумевает электрокардиографию. Она помогает определить обширность некротического поражения, его расположение, оценивает способность сердца сокращаться, выявляет осложнения.
Иногда прописывается коронарография, которая помогает обнаружить место и обозначить степень сужения коронарной артерии.

Лечение при инфаркте миокарда
В медицинском учреждении все мероприятия направлены то, чтобы:
- купировать болевой синдром с помощью анальгетиков;
- ограничить зону некроза путем тромболитической и антикоагулянтной терапии;
- предотвратить осложнения, как, например, аритмия или острая сердечная недостаточность при помощи антиаритмических препаратов, анаболиков, гликозидов и диуретиков.
Прогноз
Он зависит от многих факторов, начиная от площади повреждений, заканчивая особенностями текущего периода. Так, если пациент вышел из острой стадии, но врачи ставят хорошие прогнозы на выздоровление. Если же течение болезни сопряжено с осложнениями, перспектива на полное восстановление неблагоприятная.
Профилактика
Здесь все достаточно просто – следует вести здоровый образ жизни, исключающий вредные привычки (курение, алкоголь), а также:
- сбалансированно питаться, избегая жирную и жареную пищу;
- обеспечивать себе достаточную физическую нагрузку, чтобы избежать малоподвижности;
- исключить нервное и физическое перенапряжение;
- контролировать уровень сахара и холестерина.

Реабилитация
Ее нюансы связаны с тяжестью перенесенного приступа, возрастом пациента, присутствием осложнений. Она подразумевает:
- постепенное увеличение физнагрузок;
- специально подобранную диету;
- избавление от лишнего веса;
- предупреждение стрессов;
- процедуры для восстановления организма;
- медикаментозное профилактическое лечение и наблюдение у врача.
Пожилым людям лучше проводить ее дома, под присмотром родственников, либо в специализированных учреждениях, как, например, в пансионатах «Забота», под надзором персонала с медицинским образованием.
Диета во время реабилитации
Главное правило – питание небольшими порциями по семь раз в сутки. Сначала в рационе только низкокалорийные продукты (овощи, фрукты, легкие супы, каши и натуральные соки). На этой стадии исключается соль. После двух недель меню пополняется рыбой и молочной продукцией. Однако под запретом останутся: соленое, копченое, кофе и алкоголь.

Реабилитационная фитотерапия и рецепты народной медицины
Нужно понимать, что это скорее дополнение к общим мероприятиям реабилитации. Ни в коем случае отвары трав не должны полностью заменять медикаментозные препараты. Однако при совмещенном применении фитотерапия поможет привести в норму давление, понизить вероятность отечности, нормализовать клеточное питание сердечной мышцы.
Рецепты для реабилитационного лечения инфаркта миокарда и симптомов возможных осложнений.
| Состав | Рецептура | |
| 1. | 20 гр сырых плодов валерианы | Залить кипятком и настоять полчаса. Принимать по стакану два раза в сутки. |
| 2. | Валериана, шалфей, бессмертник, лаванда, календула, корень ангелики. | Травы измельчить. 20 гр смеси залить 500 граммами кипятка. После того как отвар настоялся, употреблять три раза в сутки. |
| 3. | Валериана, боярышник, горицвет – по 20 гр каждый. | Заливаем 0,2 л кипятка. Пить по два раза в день. |
| 4. | По 50 г шиповника и листьев земляники. | Ошпарить 500 г кипятка и поставить на водяную баню на 20 минут. Употреблять дважды в день. |
| 5. | По 20 г валерианы, тмина, пустырника. | Залить 500 гр кипятка. Принимать по стакану перед сном. |

Дата создания статьи:
19 Сентября 2019
Дата обновления статьи:
25 Сентября 2020
Оставьте заявку на подбор пансионата
для пожилого человека с инфарктом
Источник
