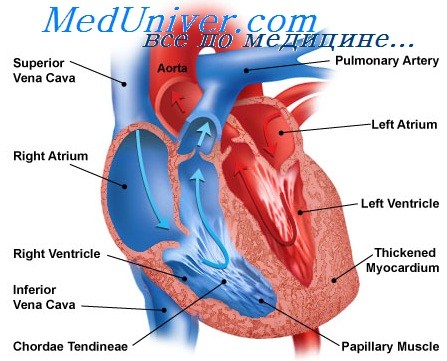
Что такое терминальная стадия сердечной недостаточности

Терминальная стадия рефрактерной сердечной недостаточности. СН с нормальной фракцией выбросаУ большинства больных с сердечной недостаточностью, вызванной снижением ФВ ЛЖ, дает хороший результат медикаментозное и немедикаментозное лечение, основанное на доказательной медицине; при этом сохраняется хорошее качество жизни и увеличивается ее продолжительность. Но по неясным причинам у некоторых пациентов не наблюдается улучшения или симптомы быстро возвращаются, несмотря на оптимальное медикаментозное лечение и применение имплантируемых устройств. Для пациентов в более тяжелой стадии сердечной недостаточности (стадия D) следует разработать особые стратегии лечения, например механическое вспомогательное кровообращение, постоянное в/в введение положительных инотропных средств, направление на пересадку сердца или помещение в хоспис. Однако, прежде чем поставить диагноз «рефрактерная СН», врач должен выявить причину и убедиться в том, что были использованы все виды лечения. При отсутствии вариантов следует осторожно обсудить с пациентом прогноз и возможности пожизненного лечения. ИАПФ, БРА, антагонисты альдостерона, b-АВ и сердечные имплантируемые устройства значительно улучшают качество жизни и увеличивают ее продолжительность у пациентов с СН со сниженной ФВ. К сожалению, кажется, что мы приближаемся к пределу своих возможностей — большинство последних исследований, изучавших попытки применения дополнительной нейрогормонально-цитокиновой блокады к основной терапии ИАПФ и b-АБ, были безуспешными. В перечень этих неудач входит и добавление определенных антагонистов ЭТ, ФНО и нейтральных ингибиторов эндопептидазы. Приобретенный опыт показывает потенциальные границы применения нейрогормональной блокады и свидетельствует о необходимости поиска других подходов к разработке препаратов. В настоящее время эти подходы находятся в процессе изучения, кроме того, проводятся исследования новых синтетических препаратов, клеточно-заместительной терапии, генной терапии, что сопровождается ростом интереса к фармакогенетике. Дальнейшее совершенствование имплантируемых устройств и правильный отбор пациентов позволят распространить эти виды лечения, особенно СРТ, на большее количество больных. Вполне вероятно, что в ближайшем будущем один или несколько видов такого лечения, направленного на исправление механизмов недостаточной адаптации и/или ремоделирования сердца, окажутся успешными.
Сердечная недостаточность с нормальной фракцией выброса (СНнФВ)До последних двух десятилетий вопрос о возможности нормальной фракции выброса у пациента с сердечной недостаточностью даже не рассматривался. Но, как выявили многочисленные исследования, СН нормальной ФВ (СНнФВ) является очень распространенной ситуацией. Почему это не было предметом изучения, остается неясным. Вполне возможно, что СНнФВ кардиологи просто не диагностировали. Возможно также, что частота СНнФВ со временем увеличилась, что привело к большему ее выявлению. Такая концепция находит подтверждение в недавно выполненном исследовании, которое выявило, что распространенность СНнФВ среди пациентов одного большого центра, госпитализированных по поводу СН, резко возросла за 15 лет (1987-2001). Выявление этой «новой» формы СН породило выраженный скептицизм, несмотря на появление новых эпидемиологических данных о ее значении. Дискуссии о значимости СНнФВ в основном утихли. В этой главе кратко обобщена вся известная на настоящее время информация о СНнФВ. После признания значимости СНнФВ как проблемы общественного здоровья возникли разногласия относительно того, какой термин лучше использовать для обозначения СНнФВ. В большинстве ранних исследований СНнФВ описывали термином «диастолическая сердечная недостаточность», подразумевая, что диастолическая дисфункция служит ключевым патофизиологическим механизмом, ответственным за нарушение гемодинамики и симптомы у таких пациентов. Аналогично термин «систолическая сердечная недостаточность» обычно используют для обозначения сердечной недостаточности с нарушенной или сниженной ФВ. Некоторые исследователи, изучавшие диастолическую функцию у больных с СНнФВ, утверждают, что необходимо использовать термин «сердечная недостаточность с нормальной фракцией выброса». Поскольку этот термин использован в действующих рекомендациях по лечению СН. Следует отметить, что ФВ постоянно меняется, но остается в пределах нормы на популяционном уровне, поэтому пороговое значение для определения нормальной и сниженной ФВ остается произвольным. Согласно консенсусу экспертов, ФВ > 50% относят к СНнФВ, однако пограничное снижение ФВ (от 40 до 50%) усложняет эту классификацию. – Также рекомендуем “Эпидемиология сердечной недостаточности с нормальной ФВ. Клиника сердечной недостаточности с нормальной ФВ” Оглавление темы “Сердечная недостаточность с нормальной ФВ”:
|
Источник
Лечение терминальной сердечной недостаточности. Эпидемиология сердечной недостаточности
Лечение пациентов с рефрактерной сердечной недостаточностью в терминальной стадии (стадия d). В Руководстве АСС/АНА подчеркивается важность тщательного соблюдения рекомендаций, изложенных в классе I для пациентов стадий В и С. Этих пациентов рассматривают в качестве кандидатов на специализированное лечение (трансплантация сердца, механическая поддержка кровообращения, непрерывная в/в положительная инотропная терапия или лечение в хосписе).
В Руководстве также одобрено использование таких организационных подходов, как Программа по СН. Подробное описание таких программ было представлено в научном отчете AHA, опубликованном в 2000 г.
В Руководстве указывается необходимость осторожного применения ИАПФ и b-АБ у этой группы пациентов. Применение этих препаратов поддерживается, однако оговаривается, что «нельзя применять любые типы лекарственных средств у пациентов с САД < 80 мм рт. ст. или при признаках периферической гипоперфузии».
Пациентам не следует назначать b-АБ, если у них имеется значительная задержка жидкости или если необходимо лечение с в/в применением положительных инотропных средств. Если эти препараты нужны, то следует начинать применение с очень низких доз и тщательно следить за их переносимостью пациентом. В Руководстве указано, что применение спиронолактона может быть полезно, но это относится к больным с сохранной функцией почек, и что спиронолактон может вызывать гиперкалиемию при нарушенной функции почек.
Существует ограниченное количество доказательств в поддержку катетеризации ЛА для контроля терапии, пластики или протезирования МК при тяжелой MP.
В Руководстве АСС/АНА признается значение непрерывной в/в инотропной поддержки для некоторых пациентов, у которых применима стратегия «мост к трансплантации» сердца, или для тех, которых нельзя выписать из больницы. Однако принцип рутинной прерывистой в/в инфузии инотропных препаратов не приветствуется. Кроме того, в Руководстве не поощряется использование частичной вентрикулотомии ЛЖ.
В Руководство включены показания для трансплантации сердца. Указывается, что низкая ФВ ЛЖ и сниженный функциональный статус не являются показаниями для трансплантации сердца при отсутствии пикового насыщения крови кислородом < 15 мл/кг/мин.

Эпидемиология сердечной недостаточности
Руководство АСС/АНА поддерживает обсуждение конкретных проблем, касающихся пациента и сопутствующих клинических состояний. Эксперты напоминают, что СН обычно считали синдромом, свойственным мужчинам, однако в настоящее время женщины, особенно пожилые, составляют большинство больных с СН. Тем не менее женщины не были включены в достаточном количестве в большинство крупных многоцентровых исследований для того, чтобы можно было сделать выводы об эффективности лечения.
Кроме того, женщины, особенно пожилые, вероятно, в меньшей степени получают необходимое лечение, эффективность которого подтверждена клиническими исследованиями; необходимо помнить, что существуют большие различия в анамнезе СН и реакции на лечение среди всех пациентов.
Пациенты с высоким риском из группы этнических меньшинств, например афроамериканцы, и группы, недостаточно представленные в клинических исследованиях, должны иметь при отсутствии противопоказаний доступ к таким же клиническим обследованиям и лечению, как и остальные пациенты. В Руководстве предполагается, что присоединение ГИД/ИДН к стандартной терапии СН, включающей ИАПФ и b-АБ, оправданно и может быть эффективным у афроамери-канцев с СН III/IV ФК NYHA.
Конкретные клинические рекомендации по ведению пациентов с сопутствующими нарушениями подчеркивают важность тщательного лечения АГ, ИБС, наджелудочковых и желудочковых аритмий, а также антикоагулянтной терапии. Использование препаратов дигиталиса для контроля частоты сокращения желудочков у больных с ФП и амиодарона для снижения рецидивов предсердной аритмии и вероятности разряда ИКД считают оправданным.
Недостаточно доказательств для рекомендации стратегии восстановления и поддержания синусового ритма у пациентов с ФП; для определения пользы антикоагулянтов у пациентов без ФП либо без ИМ или стимуляции эритропоэза при анемии. Руководство не поддерживает рутинное назначение антиаритмических препаратов I и III класса, за исключением амиодарона, или использование антиаритмических препаратов в качестве первоначального лечения бессимптомных желудочковых аритмий.
– Также рекомендуем “Ведение пациентов с сердечной недостаточностью. Ведение пациентов с терминальной СН”
Оглавление темы “Патогенез и терапия сердечной недостаточности”:
- Факторы влияющие на релаксацию миокарда. Признаки нарушения релаксации миокарда
- Диастолическая ригидность (жесткость) левого желудочка. Оценка диастолической ригидности миокарда
- Допплеровское исследование ригидности миокарда. Факторы влияющие на ригидность миокарда
- Систолическая жесткость сосудов и миокарда. Дисфункция предсердий и перегрузка объемом
- Лечение сердечной недостаточность с нормальной ФВ. Эффективность лекарств при сердечной недостаточности
- Стадии сердечной недостаточности. Классы сердечной недостаточности
- Обследование пациента с сердечной недостаточностью. Анализы при сердечной недостаточности
- Подбор лекарств при сердечной недостаточности. Лечение СН в зависимости от стадии
- Лечение терминальной сердечной недостаточности. Эпидемиология сердечной недостаточности
- Ведение пациентов с сердечной недостаточностью. Ведение пациентов с терминальной СН
Источник
Хроническая сердечная недостаточность (ХСН) – болезнь, для которой характерна неспособность сердца к перекачиванию определенного объема крови, достаточного для обеспечения организма кислородом. ХСН может быть вызвана многими заболеваниями сердечно-сосудистой системы, к наиболее распространенным из которых относят ишемическую болезнь сердца, гипертонию, эндокардит и ревматоидные пороки сердца. Ослабление сердечной мышцы приводит к невозможности нормального перекачивания крови, в результате чего постепенно уменьшается количество крови, выбрасываемой в сосуды.
Развитие сердечной недостаточности происходит постепенно, на ранних этапах заболевание может проявляться только при физических нагрузках, затем начинает ощущаться и в покое.
Возникновение характерных симптомов в состоянии покоя сигнализирует о том, что болезнь перешла в тяжелую стадию. Прогрессирование хронической сердечной недостаточности грозит значительным ухудшением состояния больного, снижением его работоспособности и даже инвалидизацией. Может отмечаться развитие хронической печеночной и почечной недостаточности, тромбов, инсультов.
Проведение своевременной комплексной диагностики и грамотного лечения обеспечивают замедление развития ХСН и предотвращение опасных осложнений этого тяжелого заболевания.
Для того чтобы стабилизировать состояние, больному с диагнозом «острая и хроническая сердечная недостаточность» необходимо придерживаться правильного образа жизни: нормализовать свой вес, соблюдать низкосолевую диету, ограничить физические и эмоциональные нагрузки.

Хроническая сердечная недостаточность: классификация
Хроническая сердечная недостаточность развивается постепенно, проходя определенные стадии.
Хроническая сердечная недостаточность – стадии с характерными симптомами:
- первая стадия – ограничения физической активности у больного отсутствуют: при обычных нагрузках не возникает слабость (дурнота), сердцебиение, одышка или ангинозные боли;
- вторая стадия – физические нагрузки умеренно ограничены: комфортное состояние у больного отмечается в покое, обычные физические нагрузки могут провоцировать появление слабости (дурноты), сердцебиения, одышки или ангинозных болей;
- третья стадия – физические нагрузки выражены ограничены: комфортное состояние у больного отмечается исключительно в состоянии покоя. При выполнении физических нагрузок появляется слабость (дурнота), сердцебиение, одышка или ангинозные боли;
- на четвертой степени хронической сердечной недостаточности выполнение любых нагрузок неизменно сопровождается дискомфортом. Синдром хронической сердечной недостаточности появляется также в состоянии покоя. Даже при минимальных нагрузках нарастают дискомфортные ощущения.
ХСН классификация включает в себя различные виды заболевания, подразделяющиеся в зависимости от формы (острая и хроническая сердечная недостаточность), локализации (левожелудочковая, правожелудочковая и смешанная сердечная недостаточность), происхождения (миокардиальная, перегрузочная или комбинированная хроническая сердечная недостаточность). В таблицах, которыми пользуется лечащий врач, представлена вся информация о заболевании, его стадиях и характерных симптомах.
Хроническая сердечная недостаточность: патогенез
Основные причины хронической сердечной недостаточности: повреждение сердечной мышцы или нарушение её способности к перекачиванию необходимого количества крови по сосудам, что может возникать у пациентов, страдающих следующими патологиями:
- артериальной гипертонией – повышенным артериальным давлением;
- ИБС (ишемической болезнью сердца);
- пороками сердца.
Развитие ХСН у женщин чаще всего обусловлено артериальной гипертонией. У мужчин же хроническая сердечная недостаточность возникает, как правило, как следствие ишемической болезни сердца.
Кроме того, хроническая сердечная недостаточность может развиваться вследствие наличия следующих заболеваний и зависимостей:
- сахарного диабета;
- аритмии (нарушения ритма сердца);
- кардиомиопатий;
- миокардитов;
- алкоголизма и табакокурения.
ХСН: симптомы
Клиника ХСН достаточно разнообразна и зависит от тяжести и длительности её течения. Заболевание развивается медленно, в течение нескольких лет. Отсутствие лечения грозит серьезным ухудшением состояния больного.
Чаще всего хроническая сердечная недостаточность проявляется следующими симптомами:
- одышкой при физических нагрузках, при переходе больного в лежачее положение, а позже и в состоянии покоя;
- головокружением, усталостью и слабостью;
- тошнотой и отсутствием аппетита;
- отеками нижних конечностей;
- развитием асцита (скоплением жидкости в брюшной полости);
- увеличением веса на фоне отечности;
- быстрым или нерегулярным сердцебиением;
- сухим кашлем с выделением розоватой мокроты;
- снижением интеллекта и внимания.
Хроническая сердечная недостаточность: группа риска
Нижеперечисленные факторы риска или хотя бы один из них могут провоцировать развитие ХСН. При сочетании нескольких факторов вероятность возникновения хронической сердечной недостаточности повышается в разы.
Группу риска по развитию ХСН составляют больные, страдающие следующими заболеваниями:
- ишемическая болезнь сердца;
- инфаркт миокарда в анамнезе;
- повышенное артериальное давление;
- нарушение ритма сердца;
- сахарный диабет;
- врожденный порок сердца;
- частые вирусные заболевания;
- хроническая почечная недостаточность;
- алкогольная зависимость.
Беременность при хронической сердечной недостаточности: прогрессирование заболевания
Организму беременной женщины приходится преодолевать достаточно серьезные нагрузки, в том числе и на сердце. Вследствие внутриутробного роста и развития плода сердечная мышца должна справляться с циркуляцией увеличившегося объема крови.
У женщин, страдающих определенными сердечно-сосудистыми заболеваниями, данная функция сердца часто нарушается, что приводит к развитию ХСН. Степени сердечной недостаточности проявляются по-разному, однако при появлении даже малейших дискомфортных ощущений беременным женщинам следует немедленно проинформировать об этом лечащего врача.
Диагностика хронической сердечной недостаточности
При постановке диагноза ХСН врачи Юсуповской больницы учитывают данные об истории болезни, характерные симптомы и результаты физикального осмотра, инструментальных и лабораторных исследований.
К лабораторным исследованиям относят следующие анализы:
- общий анализ крови – как правило, изменения отсутствуют. Иногда определяется наличие умеренно выраженной анемии;
- СОЭ (скорость оседания эритроцитов) – повышение СОЭ отмечается при ревматическом поражении сердца либо инфекционном эндокардите, следствием которых стало развитие сердечной недостаточности;
- общий анализ мочи – проводится для диагностики осложнений со стороны почек и исключения почечного происхождения отеков. Чаще всего возможным проявлением ХСН является повышение уровня белка в моче;
- исследование общего белка и белковых фракций – при ХСН их показатели снижаются, что связано с перераспределением в отечную жидкость;
- уровень глюкозы в крови – важно для того, чтобы исключить такой фактор риска ХСН, как сахарный диабет;
- показатели холестерола, липопротеинов низкой и высокой плотности – доказано наличие четкой взаимосвязи между высокими показателями холестерина и атеросклерозом, гипертонией, ишемической болезнью сердца; Повышенный уровень липопротеинов и холестерина при ХСН может свидетельствовать о более тяжелом течении болезни;
- уровень натрия и калия в крови – отеки, возникающие у больных с ХСН, являются причиной существенного снижения уровня этих микроэлементов. Контролировать состав крови особенно важно при приеме препаратов мочегонного действия, а также в случаях, если у больного хроническая сердечная и почечная недостаточность;
- исследование уровня мозгового натрийуретического пропептида – белка, образование которого в сердечной мышце связано с её избыточным растяжением и перегрузкой. Его циркуляция в крови довольно длительная, поэтому лабораторное исследование с легкостью может определить его уровень. При увеличении сердечной перегрузки активизируется секреция пропептида. Поэтому его показатели важны для определения тяжести ХСН.
Дополнительно назначается проведение инструментальных исследований, объем которых определяет лечащий врач:
- обзорной рентгенографии грудной клетки – для оценки положения и размеров сердца, исключения или подтверждения сопутствующих изменений в легких (если у больного заподозрена хроническая легочно-сердечная недостаточность);
- электрокардиографии (ЭКГ) – для определения нарушений сердечного ритма и последствий инфаркта миокарда, перенесенного ранее;
- эхокардиографии – для дифференцировки систолической и диастолической сердечной недостаточности, оценки деятельности всех отделов сердца, его размеров, толщины сердечной мышцы и её клапанов;
- нагрузочных проб – позволяют изучить реакцию сердечной мышцы на повышение физической нагрузки;
- коронарокардиографии – суть данного рентгеновского исследования состоит во введении специального контрастного вещества через катетер непосредственно в сосуды сердца, благодаря чему можно диагностировать ишемическую болезнь сердца;
- чреспищеводной эхокардиографии – ультразвукового исследования сердца с размещением датчика в пищеводе. Может применяться, если обычная кардиография не дает достаточно четкого изображения, а также помогает выявить тромбы в право предсердечной полости у пациентов с мерцательной аритмией;
- стресс-эхокардиографии – ультразвукового исследования сердца в состоянии покоя и после физических нагрузок либо после применения лекарственных средств с эффектом, подобным выполнению нагрузок. Исследование позволяет оценить резервные возможности сердца и выявить участки жизнеспособной сердечной мышцы;
- спиральной компьютерной томографии – в ходе процедуры выполняются рентгеновские снимки на разной глубине, что в сочетании с МРТ обеспечивает получение точного изображения сердца;
- эндомиокардиальной биопсии – в ходе диагностической процедуры производят забор тканей мышцы и внутренней оболочки сердца для гистологического исследования, что позволяет уточнить причину заболевания в сложных случаях.
Кроме того, пациентам Юсуповской больницы назначаются консультации терапевтов, кардиохирургов.
Хроническая сердечная недостаточность: лечение, препараты
ХСН представляет собой болезнь, при которой больным необходимо постоянно принимать лекарственные препараты. При хронической сердечной недостаточности применяют препараты, которые способствуют замедлению прогрессирования процесса и улучшению состояния больного. Отдельным пациентам с ХСН лечение требует применения хирургического вмешательства.
Лекарства при хронической недостаточности бывают основными, вспомогательными и дополнительными.
К основным препаратам относят ингибиторы АПФ (ангиотензин-превращающего фермента), антагонисты рецепторов к ангиотензину, бета-адреноблокаторы, антагонисты рецепторов к альдостерону, диуретики, этиловые эфиры полиненасыщенных жирных кислот, сердечные гликозиды. Сердечный гликозид для лечения хронической сердечной недостаточности применяется, чаще всего, пациентам с мерцательной аритмией.
Вспомогательные препараты при хронической сердечной недостаточности применяются в особых клинических ситуациях с осложнением течения ХСН. К ним относятся нитраты, антагонисты кальция, антиаритмические препараты, дезагреганты, негликозидные инотропные стимуляторы.
Дополнительные лекарства при хронической недостаточности: статины, непрямые антикоагулянты.
Для пациентов с диагнозом «хроническая сердечная недостаточность» клинические рекомендации врачей касаются не только приема медикаментов, но и пересмотра образа жизни в целом:
- необходимо отказаться от курения и употребления алкоголя;
- привести в норму свой вес;
- соблюдать бессолевую диету. Питание при ХСН должно быть сбалансированным, содержать достаточное количество белков и витаминов;
- больше гулять на свежем воздухе.

Хроническая сердечная недостаточность: рекомендации по профилактике
Профилактика хронической сердечной недостаточности базируется на основных принципах, которых должен придерживаться каждый человек, особенно после 40-45 лет:
- регулярно заниматься физической активностью;
- контролировать артериальное давление;
- вести образ жизни, который препятствует развитию ИБС;
- нормализовать обмен веществ (снизить избыточный вес, контролировать уровень холестерина, ограничить употребление соли);
- отказаться от частого употребления кофе, алкогольных напитков, бросить курить.
Благодаря четкому и последовательному выполнению вышеперечисленных рекомендаций можно добиться значительного замедления патологического процесса и улучшения качества жизни больного.
Диагностику и лечение ХСН в Москве предлагает клиника терапии Юсуповской больницы – ведущий многопрофильный центр, оснащенный новейшим оборудованием. Применение инновационных методик и огромный опыт команды специалистов клиники – терапевтов, кардиологов, диагностов, позволяют добиться впечатляющих результатов лечения хронической сердечной недостаточности. Каждому пациенту Юсуповской больницы обеспечивается профессиональный сестринский уход. При хронической сердечной недостаточности необходимо не только медикаментозное лечение, но и пересмотр рациона питания, с чем помогают справиться наши квалифицированные специалисты-диетологи, которые разрабатывают специальную схему питания для каждого пациента с ХСН.
Источник