Что такое коронарный инсульт
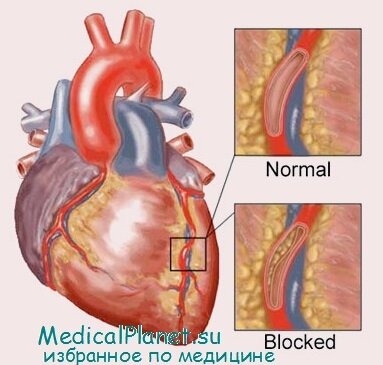
Отличаются ли проявления острого коронарного синдрома (ОКС) у стариков от симптомов этого состояния у лиц более молодого возраста?
Молодые пациенты намного чаще, чем старики. обращаются за медицинской помощью по поводу типичной боли в грудной клетке (загрудинная давящая боль, иррадиирующая в левую руку и/или челюсть). В противоположность этому, проявлениями ОКС у стариков нередко могут служить одышка, потливость, тошнота/рвота или синкопальное состояние. У значительной части больных старческого возраста ИМ бывает «немым», и в таких случаях они вообще не обращаются за медицинской помощью.

В связи с этим ведение больного старческого возраста. страдающего ОКС, представляет большие сложности. При атипичном течении болезни диагноз ОКС выставляется в более поздние сроки, что закономерно способствует задержке начала лечения с доказанной эффективностью. Кроме того, у лиц старческого возраста значительно чаще ИМ развивается на фоне других текущих заболеваний (например, на фоне желудочно-кишечного кровотечения, пневмонии или сепсиса).
Патофизиологические аспекты развития ИМ в таких случаях фундаментально отличаются от механизмов развития ОКС в «типичных случаях», в частности тем, что в таких ситуациях вследствие повышения потребности миокарда в кислороде прежде всего развивается субэндокардиальная ишемия миокарда.
Имеются ли опубликованные руководства по ведению больных старческого возраста, страдающих ОКС без подъема сегмента ST на ЭКГ?
Согласно имеющимся рекомендациям АСС/АНА относительно лечения стариков, страдающих ОКС без подъема ST, всем больным рекомендуется назначать антитромбоцитарные средства (АСК, клопидогрель) и антикоагулянты (эноксапарин, гепарин). У лиц, которым планируется выполнение катетеризации левых камер сердца или ЧKB, также назначаются ингибиторы IIb/IIIa рецепторов тромбоцитов.
Было показано, что у пациентов старческого возраста с ИМ без подъема сегмента ST выполнение ранней реваскуляризации (в течение 48 ч) позволяет улучшить исход заболевания по сравнению с теми больными, которым данное вмешательство выполнялось позже или применялось только при рецидивировании ишемии миокарда. На практике, однако, несмотря на очевидные доказательства преимуществ ранней инвазивной стратегии, пациенты этой возрастной группы, к сожалению, получают такое обоснованное лечение реже, чем оно бывает необходимо. В будущем внимание специалистов в отношении ведения больных старческого возраста с ОКС следует сфокусировать на обеспечении доступности выполнения ранней реваскуляризации и своевременного начала научно обоснованной терапии, хотя подход к лечению каждого из таких больных должен основываться на индивидуальной оценке риска и пользы планируемого вмешательства.
Как можно минимизировать вероятность нежелательных исходов острого коронарного синдрома (ОКС) у лиц старческого возраста?
Лечение больных старческого возраста с использованием современных научно обоснованных режимов антитромбоцитарной и антитромботической терапии в комбинации с ранней инвазивной реваскуляризацией коронарного русла способствует улучшению клинических конечных точек и оказывает более заметное положительное влияние на исход заболевания, чем у молодых больных, имеющих меньший риск.
Тем не менее такое лечение у больного старческого возраста ассоциировано с более высоким риском развития побочных эффектов (например, кровотечений), минимизация которых, вероятнее всего, также будет способствовать улучшению исхода заболевания. Снизить риск геморрагических осложнений позволяет точное дозирование антитромботических средств с учетом массы тела больного и клиренса креатинина. Почечная недостаточность у лиц старческого возраста встречается достаточно часто; поэтому у каждого больного перед началом антитромботического лечения следует выяснить массу тела и рассчитать клиренс креатинина по формуле Кокрофта-Голта.
Беспощадный атеротромбоз: острый коронарный синдром и ишемический инсульт — звенья одной цепи
Мусина Н.П. Драпкина О.М.
14 Февраля 2011
Известно, что проявление атеротромбоза в одном бассейне служит надежным признаком поражения других сосудистых бассейнов. В работе Мусиной Н.П. показано, что наличие острого коронарного синдрома или острого инфаркта миокарда в анамнезе увеличивает вероятность наступления летального исхода или повторного инсульта в 3 раза у больных, перенесших ишемический инсульт.
Цель: определить распространенность острого коронарного синдрома у больных, перенесших ишемический инсульт.
Материалы и методы: В исследование было включено 222 пациента, жители Москвы и Московской области, которые перенесли инсульт по ишемическому типу в сроки с 1970 по 2008 год, из них 127 (57 %) были женского пола, а 95 (43 %) – мужского пола в возрасте от 30 до 100 лет.
Результаты: В нашей популяции инсульту наиболее часто сопутствовали или выступали одной из причин следующие заболевания: артериальная гипертензия (100 %) – один из критериев включения, острый коронарный синдром (ОКС) (79 %), фибрилляция предсердий (41 %), сахарный диабет (36 %). При проведении многомерного статистического анализа наличие ОКС оказывало значимое влияние на риск развития повторного инсульта. Повторный инсульт и смерть – наиболее прогностически неблагоприятные и нередкие исходы у пациентов, перенесших инсульт. С целью более точной оценки риска, учитывающего как общую смертность, так и рецидив инсульта был проведен статистический анализ, нацеленный на выявление риска достижения комбинированной конечной точки, включающей наступление повторного инсульта и/или смерти и была определена предельная точка, – значение, при достижении которого происходит наибольшее увеличение (либо уменьшение) риска повторного инсульта. Было показано, что наличие ОКС или ОИМ в анамнезе увеличивает вероятность наступления летального исхода или повторного инсульта в 3 раза.
Выводы: Учитывая высокую распространенность ОКС и ОИМ у больных, перенесших инсульт, можно заключить, что инсульт и ОИМ – звенья одной цепи, тесно связанные общими аспектами генетической предрасположенности, патогенеза, факторами риска. ОИМ и мозговой инсульт требуют общих мер профилактики и лечения.
Всероссийская образовательная интернет-программа для врачей
В ЕС разрешено применение препарата Ксарелто® для вторичной профилактики после острого коронарного синдрома
• Один из десяти пациентов в течение года после развития острого коронарного синдрома (ОКС) переносит еще одно серьезное атеротромботическое событие (сердечно-сосудистая смерть, инфаркт миокарда или инсульт)
• Прием Ксарелто в дозе 2,5 мг 2 раза в сутки в комбинации с антиагрегантной терапией способствует профилактике атеротромботических явлений, обеспечивая более полную защиту по сравнению с использованием только антиагрегантов
• В настоящее время Ксарелто является единственным антикоагулянтом, одобренным для профилактики такого широкого спектра венозных и артериальных тромботических событий, как первичная и вторичная профилактика венозной тромбоэмболии, лечение тромбозов и вторичная профилактика событий после острого коронарного синдрома.
Берлин, Германия, 24 мая 2013 года
Европейская комиссия разрешила применение инновационного перорального антикоагулянта Ксарелто® (ривароксабан) компании Bayer Healthcare для профилактики атеротромботических событий (сердечно-сосудистая смерть, инфаркт миокарда или инсульт) у взрослых пациентов, перенесших острый коронарный синдром с повышением уровня маркеров повреждения миокарда, в дозе 2,5 мг 2 раза в сутки в сочетании со стандартной антиагрегантной терапией. Это означает, что ривароксабан является единственным инновационным пероральным антикоагулянтом, применение которого разрешено у пациентов, перенесших ОКС с повышением уровня маркеров повреждения миокарда.
Артериальные тромбы, которые могут стать причиной рецидива ОКС, образуются за счет двух механизмов: активации тромбоцитов и образования тромбина. Стандартная антиагрегантная терапия воздействует только на механизм тромбоцитарной активации тромбообразования. Ривароксабан воздействует на Xa фактор — активатор образования тромбина.
«Нам известно, что содержание тромбина остается повышенным в течение долгого времени после ОКС, поэтому пациенты остаются в группе риска. В исследовании ATLAS ACS 2-TIMI 51 мы доказали, что лечение таких пациентов низкими дозами ривароксабаном в сочетании со стандартной антиагрегантной терапией воздействует на оба механизма тромбобразования, благодаря чему достигается более полная длительная защита, в том числе значительно снижается риск смертности, — сообщил С. Майкл Гибсон, магистр наук, председатель исследовательской группы PERFUSE Гарвардской медицинской школы и главный исследователь в исследовании ATLAS ACS. — Получение разрешения на применение препарата Ксарелто очень важно для нас, а также для пациентов, подверженных риску развития вторичного атеротромботического явления».
«Уже сейчас Ксарелто широко используется кардиологами для профилактики инсульта у пациентов с фибрилляцией предсердий. Одобрение Ксарелто способствует подтверждению уже оцененных интересных свойств препарата и повышению его клинической ценности за счет использования для профилактики артериального тромбообразования», — отметил д-р Кемаль Малик, член исполнительного комитета Bayer HealthCare и руководитель отдела глобальных разработок.
Разрешение ривароксабана к применению по данному показанию основывается на важнейших клинических данных, полученными в ключевом исследовании III фазы ATLAS ACS 2-TIMI 51, в котором приняло участие более 15 500 пациентов. В исследовании было доказано, что добавление ривароксабана в дозе 2,5 мг 2 раза в сутки к стандартной антиагрегантной терапии (низкие дозы аспирина с или без тиенопиридином (клопидогрель или тиклопидин)) — достоверно снижало частоту комбинированной первичной конечной точки эффективности (сердечно-сосудистая смерть, инфаркт миокарда и инсульт) у пациентов, недавно перенесших ОКС, по сравнению с группой, получавшей только стандартную антиагрегантную терапию.
Частота эпизодов массивных кровотечений по определению TIMI (Thrombolysis In Myocardial Infarction), не связанных с коронарным шунтированием и внутричерепным кровоизлиянием, была в целом низка, хотя и увеличивалась при добавлении ривароксабана. Тем не менее, важно отметить, что добавление ривароксабана не приводило к увеличению риска смертельных внутричерепных кровоизлияний или смертельных кровотечений в целом.
В соответствии с рекомендациями Европейского общества кардиологов от 2012 года, основанными на результатахклинического исследования ATLAS ACS 2-TIMI 51, рекомедуется применение ривароксабана в дозе 2,5 мг 2 раза в день для лечения пациентов с инфарктом миокарда с подъемом сегмента ST, которые имеют низкий риск кровотечений и получают антиагрегантную терапию аспирином и клопидогрелем.
Источник
Отличаются ли проявления острого коронарного синдрома (ОКС) у стариков от симптомов этого состояния у лиц более молодого возраста?
Молодые пациенты намного чаще, чем старики. обращаются за медицинской помощью по поводу типичной боли в грудной клетке (загрудинная давящая боль, иррадиирующая в левую руку и/или челюсть). В противоположность этому, проявлениями ОКС у стариков нередко могут служить одышка, потливость, тошнота/рвота или синкопальное состояние. У значительной части больных старческого возраста ИМ бывает «немым», и в таких случаях они вообще не обращаются за медицинской помощью.

В связи с этим ведение больного старческого возраста. страдающего ОКС, представляет большие сложности. При атипичном течении болезни диагноз ОКС выставляется в более поздние сроки, что закономерно способствует задержке начала лечения с доказанной эффективностью. Кроме того, у лиц старческого возраста значительно чаще ИМ развивается на фоне других текущих заболеваний (например, на фоне желудочно-кишечного кровотечения, пневмонии или сепсиса).
Патофизиологические аспекты развития ИМ в таких случаях фундаментально отличаются от механизмов развития ОКС в «типичных случаях», в частности тем, что в таких ситуациях вследствие повышения потребности миокарда в кислороде прежде всего развивается субэндокардиальная ишемия миокарда.
Имеются ли опубликованные руководства по ведению больных старческого возраста, страдающих ОКС без подъема сегмента ST на ЭКГ?
Согласно имеющимся рекомендациям АСС/АНА относительно лечения стариков, страдающих ОКС без подъема ST, всем больным рекомендуется назначать антитромбоцитарные средства (АСК, клопидогрель) и антикоагулянты (эноксапарин, гепарин). У лиц, которым планируется выполнение катетеризации левых камер сердца или ЧKB, также назначаются ингибиторы IIb/IIIa рецепторов тромбоцитов.
Было показано, что у пациентов старческого возраста с ИМ без подъема сегмента ST выполнение ранней реваскуляризации (в течение 48 ч) позволяет улучшить исход заболевания по сравнению с теми больными, которым данное вмешательство выполнялось позже или применялось только при рецидивировании ишемии миокарда. На практике, однако, несмотря на очевидные доказательства преимуществ ранней инвазивной стратегии, пациенты этой возрастной группы, к сожалению, получают такое обоснованное лечение реже, чем оно бывает необходимо. В будущем внимание специалистов в отношении ведения больных старческого возраста с ОКС следует сфокусировать на обеспечении доступности выполнения ранней реваскуляризации и своевременного начала научно обоснованной терапии, хотя подход к лечению каждого из таких больных должен основываться на индивидуальной оценке риска и пользы планируемого вмешательства.
Как можно минимизировать вероятность нежелательных исходов острого коронарного синдрома (ОКС) у лиц старческого возраста?
Лечение больных старческого возраста с использованием современных научно обоснованных режимов антитромбоцитарной и антитромботической терапии в комбинации с ранней инвазивной реваскуляризацией коронарного русла способствует улучшению клинических конечных точек и оказывает более заметное положительное влияние на исход заболевания, чем у молодых больных, имеющих меньший риск.
Тем не менее такое лечение у больного старческого возраста ассоциировано с более высоким риском развития побочных эффектов (например, кровотечений), минимизация которых, вероятнее всего, также будет способствовать улучшению исхода заболевания. Снизить риск геморрагических осложнений позволяет точное дозирование антитромботических средств с учетом массы тела больного и клиренса креатинина. Почечная недостаточность у лиц старческого возраста встречается достаточно часто; поэтому у каждого больного перед началом антитромботического лечения следует выяснить массу тела и рассчитать клиренс креатинина по формуле Кокрофта-Голта.
Беспощадный атеротромбоз: острый коронарный синдром и ишемический инсульт — звенья одной цепи
Мусина Н.П. Драпкина О.М.
14 Февраля 2011
Известно, что проявление атеротромбоза в одном бассейне служит надежным признаком поражения других сосудистых бассейнов. В работе Мусиной Н.П. показано, что наличие острого коронарного синдрома или острого инфаркта миокарда в анамнезе увеличивает вероятность наступления летального исхода или повторного инсульта в 3 раза у больных, перенесших ишемический инсульт.
Цель: определить распространенность острого коронарного синдрома у больных, перенесших ишемический инсульт.
Материалы и методы: В исследование было включено 222 пациента, жители Москвы и Московской области, которые перенесли инсульт по ишемическому типу в сроки с 1970 по 2008 год, из них 127 (57 %) были женского пола, а 95 (43 %) – мужского пола в возрасте от 30 до 100 лет.
Результаты: В нашей популяции инсульту наиболее часто сопутствовали или выступали одной из причин следующие заболевания: артериальная гипертензия (100 %) – один из критериев включения, острый коронарный синдром (ОКС) (79 %), фибрилляция предсердий (41 %), сахарный диабет (36 %). При проведении многомерного статистического анализа наличие ОКС оказывало значимое влияние на риск развития повторного инсульта. Повторный инсульт и смерть – наиболее прогностически неблагоприятные и нередкие исходы у пациентов, перенесших инсульт. С целью более точной оценки риска, учитывающего как общую смертность, так и рецидив инсульта был проведен статистический анализ, нацеленный на выявление риска достижения комбинированной конечной точки, включающей наступление повторного инсульта и/или смерти и была определена предельная точка, – значение, при достижении которого происходит наибольшее увеличение (либо уменьшение) риска повторного инсульта. Было показано, что наличие ОКС или ОИМ в анамнезе увеличивает вероятность наступления летального исхода или повторного инсульта в 3 раза.
Выводы: Учитывая высокую распространенность ОКС и ОИМ у больных, перенесших инсульт, можно заключить, что инсульт и ОИМ – звенья одной цепи, тесно связанные общими аспектами генетической предрасположенности, патогенеза, факторами риска. ОИМ и мозговой инсульт требуют общих мер профилактики и лечения.
Всероссийская образовательная интернет-программа для врачей
В ЕС разрешено применение препарата Ксарелто® для вторичной профилактики после острого коронарного синдрома
• Один из десяти пациентов в течение года после развития острого коронарного синдрома (ОКС) переносит еще одно серьезное атеротромботическое событие (сердечно-сосудистая смерть, инфаркт миокарда или инсульт)
• Прием Ксарелто в дозе 2,5 мг 2 раза в сутки в комбинации с антиагрегантной терапией способствует профилактике атеротромботических явлений, обеспечивая более полную защиту по сравнению с использованием только антиагрегантов
• В настоящее время Ксарелто является единственным антикоагулянтом, одобренным для профилактики такого широкого спектра венозных и артериальных тромботических событий, как первичная и вторичная профилактика венозной тромбоэмболии, лечение тромбозов и вторичная профилактика событий после острого коронарного синдрома.
Берлин, Германия, 24 мая 2013 года
Европейская комиссия разрешила применение инновационного перорального антикоагулянта Ксарелто® (ривароксабан) компании Bayer Healthcare для профилактики атеротромботических событий (сердечно-сосудистая смерть, инфаркт миокарда или инсульт) у взрослых пациентов, перенесших острый коронарный синдром с повышением уровня маркеров повреждения миокарда, в дозе 2,5 мг 2 раза в сутки в сочетании со стандартной антиагрегантной терапией. Это означает, что ривароксабан является единственным инновационным пероральным антикоагулянтом, применение которого разрешено у пациентов, перенесших ОКС с повышением уровня маркеров повреждения миокарда.
Артериальные тромбы, которые могут стать причиной рецидива ОКС, образуются за счет двух механизмов: активации тромбоцитов и образования тромбина. Стандартная антиагрегантная терапия воздействует только на механизм тромбоцитарной активации тромбообразования. Ривароксабан воздействует на Xa фактор — активатор образования тромбина.
«Нам известно, что содержание тромбина остается повышенным в течение долгого времени после ОКС, поэтому пациенты остаются в группе риска. В исследовании ATLAS ACS 2-TIMI 51 мы доказали, что лечение таких пациентов низкими дозами ривароксабаном в сочетании со стандартной антиагрегантной терапией воздействует на оба механизма тромбобразования, благодаря чему достигается более полная длительная защита, в том числе значительно снижается риск смертности, — сообщил С. Майкл Гибсон, магистр наук, председатель исследовательской группы PERFUSE Гарвардской медицинской школы и главный исследователь в исследовании ATLAS ACS. — Получение разрешения на применение препарата Ксарелто очень важно для нас, а также для пациентов, подверженных риску развития вторичного атеротромботического явления».
«Уже сейчас Ксарелто широко используется кардиологами для профилактики инсульта у пациентов с фибрилляцией предсердий. Одобрение Ксарелто способствует подтверждению уже оцененных интересных свойств препарата и повышению его клинической ценности за счет использования для профилактики артериального тромбообразования», — отметил д-р Кемаль Малик, член исполнительного комитета Bayer HealthCare и руководитель отдела глобальных разработок.
Разрешение ривароксабана к применению по данному показанию основывается на важнейших клинических данных, полученными в ключевом исследовании III фазы ATLAS ACS 2-TIMI 51, в котором приняло участие более 15 500 пациентов. В исследовании было доказано, что добавление ривароксабана в дозе 2,5 мг 2 раза в сутки к стандартной антиагрегантной терапии (низкие дозы аспирина с или без тиенопиридином (клопидогрель или тиклопидин)) — достоверно снижало частоту комбинированной первичной конечной точки эффективности (сердечно-сосудистая смерть, инфаркт миокарда и инсульт) у пациентов, недавно перенесших ОКС, по сравнению с группой, получавшей только стандартную антиагрегантную терапию.
Частота эпизодов массивных кровотечений по определению TIMI (Thrombolysis In Myocardial Infarction), не связанных с коронарным шунтированием и внутричерепным кровоизлиянием, была в целом низка, хотя и увеличивалась при добавлении ривароксабана. Тем не менее, важно отметить, что добавление ривароксабана не приводило к увеличению риска смертельных внутричерепных кровоизлияний или смертельных кровотечений в целом.
В соответствии с рекомендациями Европейского общества кардиологов от 2012 года, основанными на результатахклинического исследования ATLAS ACS 2-TIMI 51, рекомедуется применение ривароксабана в дозе 2,5 мг 2 раза в день для лечения пациентов с инфарктом миокарда с подъемом сегмента ST, которые имеют низкий риск кровотечений и получают антиагрегантную терапию аспирином и клопидогрелем.
Источник
