Что такое инфаркт нижней стенки

На сегодняшний день специалисты в медицинской области выделяют множество разновидностей опасный сердечных патологий и одна из таких — нижний инфаркт миокарда. Это состояние обусловлено тем, что клетки, находящиеся вдоль нижней стенки сердечной мышцы, погибают в результате кислородного голодания. Развитие заболевания, осложнения, а также методология лечения будет конструироваться от показателей пациента (возраст, особенности организма, хронические отклонения).
Инфаркт является очень серьезным заболеванием, которое происходит по причине остановки насыщения сердца кровью и питательными элементами необходимыми для его работы. Но нижний инфаркт представляет еще большую угрозу, как для здоровья, так и для жизни человека, так как его причиной является атеросклеротическая бляшка, которая отделилась от сердца и преграждающая поступление питательных веществ через артерию.
Опасность состоит в том, что данная патология лишь в крайних случаях сопровождается сильными болевыми ощущениями. Как правило, это зависит от физического здоровья пациента, наличия иных патологий и количества перенесенных инфарктов. Заболевание считается критическим в том плане, что лишь половина пациентов успевает добраться до реанимации, а часть от них умирает прямо в медицинском учреждении.
Возраст, в котором есть риск инфаркта
В основном проявление инфаркта нижней стенки миокарда наблюдается у людей возрастом 35-55 лет. Это обусловлено тем, что у пациента имеется ишемия сердца, которая в свою очередь вызвана отрывом тромба в сосуде или атеросклеротической бляшкой на стенке артерии.
Бляшки заканчивают формироваться приблизительно к 35-40 годам жизни человека. Они преграждают путь насыщения сердца кровью и питательными элементами, а также вызывают кислородный голод в мышечном органе. В результате происходит формирование патологии. Опасность в том, что сердце не выдерживает нагрузки, так как кровообращение не происходит должным образом, а человек продолжает вести прежним образ жизни со всеми соответствующими нагрузками и вредными привычками. Значительно усугубляют ситуацию частое злоупотребление алкогольной продукцией.

Чаще всего возникновение инфаркта нижней стенки миокарда замечается у людей в возрасте 35-55 лет
В ходе медицинских исследований было установлено, что с каждым годом число молодых людей и девушек, подверженных влиянию инфаркта миокарды, неумолимо растет и приближается к критическим показателям. Это обусловлено чрезмерным злоупотреблением жирной и вредной пищей, вследствие чего повышается уровень липидов в крови и откладывается холестерин в сосудах, что может привести к формированию холестериновых бляшек.
Существует несколько общепринятых причин, которые могут спровоцировать заднебазальный инфаркт миокарда:
- наличие вредных привычек;
- генетическая предрасположенность;
- сахарный диабет;
- проблемы с артериальным давлением;
- ненормированное содержание холестерина в крови;
- ишемическое заболевание сердца.
В остальном происхождение болезни может быть вызвано индивидуальными особенностями организма пациента.
Диагностика нижнего инфаркта
Диагностические меры – очень важная часть процедур перед началом лечебной процессии. С помощью диагностики можно установить с максимальной точностью является ли патология нижним инфарктом, так как при определенной разновидности назначается своя методология лечения. На протяжении обследования специалистам предстоит выяснить область отмершей части миокарды, а также назначить необходимые меры по сохранению оставшихся мышечных тканей сердца. В случае, если специалисты столкнулись с крупноочаговым поражением стенки миокарды, необходимо оказать первую экстренную помощь.
Первым делом, пациент проходит обследование, которое проводится без применения какой-либо специальной техники и состоит из следующих процедур:
- сбор общих данных о течение заболевания;
- визуальный осмотр пациента на проявление внешней симптоматики;
- пальпакация. С помощью специальной техники прощупывания пальцами выявляется местоположение точки на груди, вплотную прилегающей к сердцу. При наличии патологии она будет сдвинута вбок на несколько сантиметров;
- прощупывание пульса. Выявляется частотность ударов сердца, а также его наполненность. При нижнем инфаркте пульс ощущается прерывисто, на некоторое время он может и вовсе исчезать;
далее выполняется простукивание в области сердца с целью установки границ. Если границы несколько смещены вбок — это говорит о том, что имеется застой в сердечных клапанах; - в качестве дополнительной диагностики врач производит замер артериального давления. При нижнем инфаркте миокарды показатели будут низкими.
После предварительного визуального и телесного обследования пациента настает черед аппаратной диагностики. Как правило, до её применения доходит далеко не каждый раз, так как для установки полноценного диагноза достаточно уже имеющихся симптомов. Итак, из чего состоит аппаратная диагностика:
- ЭКГ. Наиболее примитивный и распространённый способ установки наличия инфаркта миокарды любой разновидности. При помощи ЭКГ определяется область отмершей зоны на сердце, а также сдвиги его местоположения.
- Эхокардиография. С помощью данной аппаратной манипуляции осуществляется наблюдение за сердечной деятельностью и сердечным ритмом в реальном времени. С помощью данной технологии можно выявить частотность сердечных сокращений, а также определить скорость кровообращения.
- МРТ. Необходимо для того, чтобы выявить область поражения миокарды. При помощи МРТ можно обнаружить даже мельчайшие поражения на любой области сердца.
После всего следует череда лабораторных анализов. У пациента берется кровь для различных анализов (местный, развернутый, на биохимический состав и т.д.). После длительного диагностического ряда специалисты с уверенностью могут установить, имеется ли у пациента инфаркт нижней стенки миокарда.
Первая помощь при внезапном приступе
Бригада скорой помощи может долго ехать к пациенту, а приступ нижнего инфаркта миокарды может начаться внезапно. Очень важно знать, как оказать первую помощь при приступе патологии и как правильно обращаться с сердцем больного, так как это существенно увеличивает шансы больного выжить:
- вызвать скорую помощь;

При внезапном приступе необходимо быстро вызвать скорую помощь
- пациента посадить диван или кресло;
- желательно снять верхнюю одежду, ослабить все ремни и застежки;
- если под рукой имеется нитроглицерин, дать больному одну таблетку под язык;
- при наличии тонометра измерить артериальное давление. При высоких показателях дать понижающее средство;
- если скорая задерживается по каким-либо причинам или не может приехать на данный момент, рекомендуется самостоятельно отвезти больного в стационарное учреждение. Если имеется номер приёмной, заранее позвонить и сообщить им о том, что будет доставлен человек с приступом инфаркта миокарды. К тому времени все необходимые меры будут приготовлены, и специалисты будут ожидать пациента;
- при внезапной остановке сердца можно сделать искусственное дыхание или непрямой массаж. До приезда скорой помощи необходимо стараться стабилизировать состояние пациента всеми возможными способами. В противном случае он может не дожить до приезда в реанимацию.
В целом, это все манипуляции, которые необходимо совершить при внезапном приступе патологии. Категорически запрещается оставлять больного наедине, так как общее состояние может внезапно ухудшиться. Можно дать немного воды, желательно кипяченой. Продукты питания, сигареты и алкоголь запрещается давать пациенту. Также не рекомендуется использоваться спазмалголики и анестетики, и иные разновидности обезболивающих средств. Они могут «смазать» клиническую картину и помешать скорейшему установлению верного диагноза.
Запрещенные действия после пережитого нижнего инфаркта миокарды
После пережитого инфаркта в жизни человека происходят существенные перемены, касающиеся его рациона, режима дня, физической деятельности и т.д. Первым делом больного ограничивают в занятиях физической активностью, так как чрезмерные нагрузки могут спровоцировать различные осложнения. Рекомендуется осуществлять ежедневные прогулки на свежем воздухе, но не более часа в день и размеренным, неспешным шагом.
Любая моральная неурядица, стрессовая ситуация или нервы пагубным образом отображаются на работе сердца. При нервном срыве сердцебиение резко увеличивается, и это вызывает необходимость в большем количестве кислорода для стабилизации деятельности сердца. В результате любая ситуация, провоцирующая нервное потрясение, может обернуться для человека рецидивом инфаркта миокарды.
Что касается рациона, то категорически запрещается употреблять любую обогащенную холестерином пищу. Данные продукты провоцирует развитие атеросклеротических бляшек, которые приводит к закупориванию сосудов. В результате может ограничиться поступление кислорода и питательных веществ к сердцу и произойти новый приступ.

После инфаркта категорически не рекомендуется есть любую обогащенную холестерином пищу
Алкогольная и табачная продукция находиться под строжайшим запретом. Даже незначительная дозировка алкогольной продукции может спровоцировать осложнения. Что касается курения, то больному можно вернуться к пагубной привычке лишь через несколько лет, при этом значительно сократив дозировку потребляемого никотина.
Вероятность рецидива действуют на протяжении нескольких месяцев с момента приступа инфаркта миокарды. При этом некроз локализируется в первичной области поражения. Только в этот раз отмирание тканей будет гораздо масштабнее. Подобное проявление несет гораздо больше опасности в себе, нежели первичный инфаркт.
В течение определенного времени необходимо посещать специальные реабилитационные курсы, проводимые специалистами. На них будут проводиться занятия, на которых рассказывают, как действовать при внезапном приступе, какие разновидности массажа сердца послужат профилактикой и что делать, чтобы вновь не допустить развития патологии.
Профилактика
Профилактические меры имеют особую важность, так как соблюдение всех указаний будет способствовать снижению риска возможности рецидива инфаркта миокарды.

Врачи рекомендуют обязательно соблюдать меры профилактики, чтобы снизить риск возникновения инфаркта
Каждому человеку, пережившему приступ, необходимо знать следующий перечень обязательных действий:
- контролировать показатели артериального давления;
- при наличии гипертонии пройти полный курс лечения под непосредственным наблюдением специалистов;
- при остаточном повышенном содержании холестерина в крови необходимо пройти предварительное очищение от холестериновых бляшек, так как именно они являются провоцирующим фактором возможно приступа;
- сконструировать грамотный рацион питания, употреблять нежирную пищу, принимать больше витаминизированных продуктов. Сахар и соль снизить до минимальной дозировки;
- поддерживать режим дня, ложиться спать вовремя. Длительность сна должна составлять не менее восьми часов;
- избавить себя от нервных потрясений и возможных раздражающих факторов;
- избегать чрезмерных физических нагрузок;
Стоит помнить, что при малейших проявлениях повторного приступа необходимо незамедлительно обратиться за помощью к квалифицированным специалистам, так как вторичный инфаркт миокарда обладает более жестким воздействие на сердечную мышцу.
Источник
Нижний инфаркт миокарда диагностируют, когда из-за недостатка кислорода происходит гибель клеток в сердечной мышце, что приводит к нарушению функций органа. Лечение осуществляют в условиях стационара. Прогноз зависит от своевременности терапии и наличия осложнений.
Особенности
Патологический процесс, сопровождающий инфаркт, может затронуть все слои сердца или один из них.
Стенка сердца состоит из:
- Эндокарда. Он выстилает полость органа. Его полностью составляет соединительная ткань.
- Миокарда. Это слой мышц, отвечающий за сокращение. В его составе находятся кардиомиоциты. Они не только сокращаются, но и отвечают за прохождение электрического импульса.
- Эпикарда. Это слой соединительной ткани, плотно совмещенный с миокардом.
Во время инфаркта в определенные участки сердца не попадает кислород и питательные вещества, из-за чего клетки отмирают. В большинстве случаев страдает зона левого желудочка.
С учетом глубины некротических поражений, инфаркты делят на:
- Трансмуральный. Повреждения пронизывают все слои сердечной мышцы.
- Острый трансмуральный, поражающий заднюю стенку. Он практически всегда сопровождается гибелью больного.
- Нетрансмуральный. Некроз распространяется не на все слои.
- Субэндокардиальный. Очаг располагается в области под эпикардом.
- Интрамуральный. Отмирают ткани в толще сердечной мышцы.
В каком возрасте возникает
Инфаркт нижней стенки чаще всего случается после 40 лет. Это связано с ишемическими нарушениями в сердце, которые проявляются при закупорке коронарной артерии тромбом.
 Основной причиной закупорки сосудов считается атеросклероз. В возрасте 40 лет отложения на стенках сосудов уже настолько сужают просвет, что мешают нормальному току крови. Из-за плохого кровообращения сердце страдает от недостатка кислорода, и его работа нарушается.
Основной причиной закупорки сосудов считается атеросклероз. В возрасте 40 лет отложения на стенках сосудов уже настолько сужают просвет, что мешают нормальному току крови. Из-за плохого кровообращения сердце страдает от недостатка кислорода, и его работа нарушается.
Человек при этом продолжает вести привычный образ жизни, занимается спортом, много трудится, курит или употребляет алкоголь. Это еще больше ухудшает ситуацию и рано или поздно может возникнуть приступ инфаркта.
После 60 лет активность человека снижается, вместе с потребностью в кислороде. Это способствует уменьшению частоты сердечных приступов.
В последние годы наблюдается развитие инфарктов у людей после 30 лет. Это связано с:
- генетической предрасположенностью;
- курением и алкоголизмом;
- гипертонической болезнью;
- недостаточной физической активностью;
- нарушением обменных процессов;
- гиперхолестериномией.
Признаки
Инфаркт нижней стенки левого желудочка обычно протекает в острой форме. Сначала появляются сильные боли в грудной клетке, распространяющиеся на другие части тела. Неприятные ощущения нарастают в течение получаса. Болевой синдром может привести к потере сознания.
 Снизить проявление проблемы можно с помощью Нитроглицерина. Также больные страдают от чувства давления в груди и одышки. Приступ чаще всего возникает ночью или рано утром. При этом человек ощущает сильный страх и панику, повышается потоотделение.
Снизить проявление проблемы можно с помощью Нитроглицерина. Также больные страдают от чувства давления в груди и одышки. Приступ чаще всего возникает ночью или рано утром. При этом человек ощущает сильный страх и панику, повышается потоотделение.
В некоторых случаях боль напоминает симптомы гастрита. И при пальпации замечается напряженность мышц брюшной стенки.
Приступ также иногда проявляется сильным кашлем, заложенностью в груди. Болезненные ощущения появляются не всегда. Известны случаи и бессимптомного течения.
Первая помощь
При первых признаках приступа, необходимо вызвать бригаду медиков и оказать больному доврачебную помощь. Правильные действия помогут спасти человеку жизнь и уменьшат зону поражения.
При развитии инфаркта, необходимо поступить так:
- вызвать скорую помощь;
- придать больному полусидящее положение таким образом, чтобы ноги были немного подогнутыми в коленях;
- освободить пострадавшего от тугой одежды, расстегнуть пуговицы и ремни, обеспечить доступ свежего воздуха;
- положить под язык таблетку Нитроглицерина, если есть возможность, то нужно измерить артериальное давление, так как при показателях ниже 90 мм рт. ст. таблетку давать не следует;
- для уменьшения вязкости крови дать разжевать таблетку Аспирина;
- при потере сознания, нестабильном дыхании или отсутствии пульса, необходимы реанимационные мероприятия в виде массажа сердца и искусственного дыхания.
Диагностика
При диагностике инфаркта миокарда применяют такие методы:
- Физикальные. Обследование начинается со сбора анамнеза, осмотра больного, пальпации тканей для обнаружения точки сердца, плотно прилегающей к груди. Если лимфоузлы увеличены, значит, развивается воспалительный процесс. Также определяют частоту пульса. Во время приступа может произойти полное прекращение сердечных сокращений. Простукивают грудную клетку для уточнения границ органа. Простукивают ритмы и тона с применением стетоскопа, измеряют показатели артериального давления и температуры.
- Аппаратные. Главной методикой определения нарушений является электрокардиография. Нижний инфаркт миокарда на ЭКГ проявляется очень точно. Для оценки состояния сердца проводят ультразвуковое исследование. В его ходе определяют скорость кровотока, наличие тромбов, аневризм, узнают, в каком состоянии сосуды. Обнаружить очаги некроза могут на сцинтиграфии. Сосудистую проходимость проверяют на коронарографии. Если эти манипуляции не дали точной информации, то проводят магниторезонансную томографию.
- Лабораторные. Кровь исследуют на наличие маркеров некроза. Инфаркт сопровождается разрушением кардиомиоцитов, и их разрушенные компоненты попадают в кровоток. Если анализ крови подтвердил их присутствие, то сомнений в диагнозе не остается.
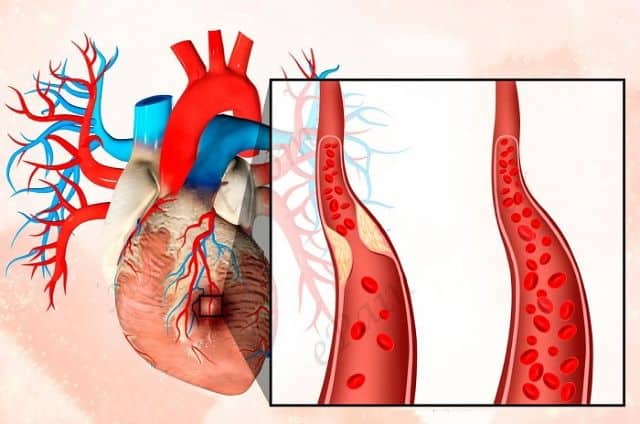
Лечение
Терапия проводится в условиях стационара. В первую очередь при этом применяют тромболитики для препятствия образования тромбов. Также могут понадобиться противоаритмические препараты для купирования нарушений сердечного ритма.
 Для снижения потребности миокарда в кислороде и снятия нагрузки с органа используют бета-адреноблокаторы. Если препараты не помогли восстановить нормальный ток крови в коронарных артериях, то необходимо срочное оперативное вмешательство. В большинстве случаев выполняют ангиопластику для расширения суженных сосудов.
Для снижения потребности миокарда в кислороде и снятия нагрузки с органа используют бета-адреноблокаторы. Если препараты не помогли восстановить нормальный ток крови в коронарных артериях, то необходимо срочное оперативное вмешательство. В большинстве случаев выполняют ангиопластику для расширения суженных сосудов.
Во время острого периода больной должен избегать стрессов, любых физических нагрузок. Важно находиться в полном покое. Когда состояние стабилизируется, больному разрешают немного гулять на свежем воздухе и выполнять комплекс лечебной физкультуры.
Последствия
Перенесенный приступ негативно отражается на состоянии всего организма. В месте очагов некроза на сердечной мышце образуются рубцы. Они состоят из соединительной ткани и не могут сокращаться. Поэтому участок миокарда, на котором они расположены, навсегда теряет свои функции.
Даже правильно проведенная терапия и соблюдение всех рекомендаций в реабилитационном периоде не помогут полностью восстановить работу сердца. У большинства больных после приступа появляются тахикардии и аритмии.
Обширный инфаркт часто сопровождается образованием аневризмы. При этом поврежденная стенка под давлением выпячивается и существует риск ее разрыва. Поэтому без помощи врача не обойтись.
Тяжелыми осложнениями патологии считаются тромбоэмболия, синдром Дресслера, сердечная недостаточность.
Жизнь после
После инфаркта жизнь человека кардинально меняется. Чтобы предупредить осложнения и повторный приступ, больной должен соблюдать правильный режим дня, диету и уровень физической активности.
На состояние здоровья негативно влияют стрессы и эмоциональные нагрузки. Это связано с тем, что сердцебиение в стрессовом состоянии учащается, и потребность миокарда в кислороде растет, из-за чего приступ может повториться.
В такой ситуации категорически противопоказано употреблять продукты, содержащие много холестерина. Они вызывают атеросклероз и трудно перевариваются, перегружая не только желудок и кишечник, но и весь организм.
После инфаркта категорически противопоказано курить и употреблять спиртные напитки.
Опасность повторного приступа будет беспокоить больного всегда. Если инфаркт случается на протяжении двух месяцев после первого, то его считают рецидивом. При этом очаг некроза располагается в том же месте, где и впервые, но площадь поражения значительно увеличивается.
Чтобы избежать развития подобных проблем, необходимо:
- контролировать показатели артериального давления и холестерина;
- периодически проходить обследование;
- лечить атеросклероз, чтобы предупредить нарушение кровообращения.
Инфаркт и осложнения, которые возникают после него, уносят жизни миллионов людей. Поэтому необходимо приложить все усилия, чтобы предотвратить развитие проблемы. Если приступ уже был, то важно в реабилитационном периоде и на протяжении всей жизни соблюдать рекомендации по поводу ведения ее здорового образа. Это позволит прожить еще много лет, даже при наличии поражений сердца.
Источник
