Что следует принимать при инсульте

Итак, мы уже говорили о том, что такое инсульт, о механизмах
его развития и способах предотвращения. Но что же делать, если
не удалось предотвратить его развитие? Об этом и пойдет речь.
Как мы уже говорили, инсульт в переводе с латинского языка означает
“наскок”, что говорит о внезапности его наступления.
Однако, не всегда инсульт возникает внезапно: чаще всего ему
предшествуют различные симптомы. Как правило, это сильные головные
боли, которые чаще всего сопровождаются мельканием “мушек” перед
глазами. Кроме того, может быть головокружение, различные ощущения
по типу онемения кончиков пальцев, покалывания и др. Все эти
симптомы должны насторожить и побудить к действиям.
Прежде всего, необходимо самостоятельно или с помощью близких
людей измерить артериальное давление. Как правило, вышеописанные
симптомы сигнализируют не только о надвигающейся катастрофе
мозга, но и о резком повышении артериального давления (гипертензивный
криз). Как правило, гипертензивные кризы являются индикаторами
плохо подобранного лечения артериальной гипертензии, либо нарушением
режима приема препаратов, снижающих артериальное давление.
Часто приходится слышать, что пациенты, у которых имеется артериальная
гипертензия сами отменяют себе лечение. Каковы их доводы? При
измерении давления перед приемом препарата они обнаруживают
у себя нормальные цифры давления – тогда какой смысл принимать
препарат? Запомните: все современные препараты, применяемые
для лечения артериальной гипертензии необходимо принимать постоянно,
и, как правило, пожизненно. Вопрос о смене препарата, изменении
режима его приема решает только лечащий врач!
Препараты, используемые в современной кардиологии для лечения
больных с повышенным артериальным давлением не только снижают
его, но и контролируют нормальный уровень давления на протяжении
длительного времени, предотвращая тем самым развитие гипертензивных
кризов, исходом которых может быть инсульт. Если в течении длительного
времени уровень артериального давления находится в пределах
нормальных значений (так называемая “нормотензивная зона”),
то врач может снизить дозу применяемых препаратов, но не отменить
препарат. Поэтому никакой самодеятельности в лечении, иначе
вы можете сами спровоцировать наступление инсульта или инфаркта
миокарда.
Что же считать гипертензивным кризом? Возьмем, к примеру,
два случая. У одного пациента давление 150/95 мм рт.ст., а у
второго – 220/110 мм рт.ст. Первого пациента беспокоит сильная
головная боль, мелькание “мушек” перед глазами, тошнота, головокружение,
боли в области сердца, а второй чувствует себя вполне удовлетворительно,
повышенного давления не чувствует. Так вот, гипертензивный криз
имеется у первого пациента с давлением 150/95 мм рт.ст., поскольку
у него имеются признаки того, что мозг и сердце (органы-мишени)
“кричат” о помощи – к ним не поступает достаточное количество
крови и они испытывают кислородное голодание.
Таким образом, не величина артериального давления определяет
развитие гипертензивного криза, а именно сочетание повышенного
давления и клинической симптоматики, свидетельствующей о недокровотоке
в жизненно важных органах – мозге и сердце. Гипертензивный криз
требует срочного или неотложного снижения артериального давления.
В этом случае необходимо срочно вызвать бригаду скорой медицинской
помощи.
До приезда бригады “скорой” можно принять препараты, которые
снижают давление и при этом не нарушают работу органов-мишеней.
К ним относятся такие препараты, как каптоприл (синоним: капотен),
нифедипин (синоним: коринфар), а также всем известный клофелин.
Каптоприл выпускается в таблетках по 25 мг. Следует взять одну
таблетку каптоприла, тщательно разжевать ее и проглотить. Этот
препарат начнет снижать давление примерно через 10 минут, поэтому
не следует ожидать сиюминутного эффекта. Если только через 15-20
минут давление не снижается, можно принять еще одну таблетк
у. В случае, когда нет каптоприла, то эффективен при гипертензивных
кризах нифедепин (коринфар), однако следует помнить, что существуют
две формы этого препарата – короткоживущая (простая) и длительно
действующая (ретардная) формы. Коринфар-ретард подходит только
для лечения артериальной гипертензии, и для купирования гипертензивных
кризов не подходит. А вот простой коринфар (или нифедепин) как
раз используется в современной кардиологии только для купирования
гипертензивных кризов, а для лечения артериальной гипертензии
не подходит ввиду своего короткого действия. Выпускается нифедепин
(или простой коринфар) в таблетках по 10 мг.
В случае гипертензивного криза необходимо взять одну таблетку,
тщательно разжевать ее и проглотить. Начало действия у этого
препарата наступает несколько позднее, чем у каптоприла – в
среднем через 30 минут. Таким образом, если через 40-45 минут
давление не снижается, то можно принять еще одну таблетку.
Если же в домашней аптечке не оказалось ни каптоприла, ни нифедипина,
а есть клофелин, то можно одну таблетку клофелина взять, положить
под язык и рассосать подобно нитроглицерину. Не стремитесь сильно
снизить артериальное давление! Его снижение на 10-15 мм рт.ст.
вполне достаточно для снижения риска возникновения осложнений.
Значительное снижение давления также неблагоприятно для мозга,
как и гипертонический криз и об этом необходимо помнить.
Помимо средств, снижающих артериальное давление необходим прием
препаратов, предотвращающих образование тромбов. К таковым относится
всем известный аспирин. Для того, чтобы аспирин подействовал
как можно раньше, необходимо ? таблетки измельчить (разжевать)
и проглотить, запивая не менее ? стакана кипяченой охлажденной
воды. В том случае, если у вас имеется гастрит или язвенная
болезнь, можно принимать растворимый (“шипучий”) аспирин – например,
УПСА. Растворимый аспирин быстро всасывается в кровь и блокирует
образование тромбов в сосудах.
Таким образом, если у вас имеется артериальная гипертензия,
то вам просто необходимо иметь в ней препараты скорой помощи,
о которых сказано выше. О необходимости иметь тонометр для измерения
артериального давления говорить просто не приходится. На сегодня
существует много моделей тонометров. Это и простые тонометры,
называемые сфигмоманометрами, а также современные полуавтоматические
и автоматические тонометры. О том, как измерять давление при
помощи обычного давления вам расскажет лечащий врач. Как правило,
для измерения давления таким аппаратом требуется посторонняя
помощь, т.к. необходимо при помощи фонендоскопа, входящего в
комплект аппарата уловить специальные звуковые эффекты, по началу
которых судят о величине систолического (или “верхнего”) давления,
а по окончанию – о диастолическом (или “нижнем”) давлении.
Гораздо удобнее в использовании полуавтоматические и автоматические
тонометры, поскольку аппарат сам определяет цифры давления и
выводит их на жидкокристаллический экран. Я бы посоветовал приобрести
полуавтоматический тонометр – он стоит значительно дешевле “автоматов”,
и довольно прост в использовании.
Единственное отличие от автоматических тонометров – это необходимость
самостоятельно “накачать” манжетку, накладываемую на плечо.
В автоматическом тонометре это сделает компрессор, встроенный
в аппарат. Хотелось бы предостеречь вас от покупки автоматического
тонометра, накладываемого на запястье рук – он удобен в применении,
но дает большие погрешности, т.е. неточные цифры давления.
Итак, мы поговорили о предвестниках инсульта. Но не всегда
инсульту предшествуют подобные симптомы. Иногда инсульт может
развиваться при относительном благополучии. Это, как правило,
результат закупорки просвета сосуда тромбом, образовавшегося
на поверхности атеросклеротической бляшки. Такой тромб мгновенно
перекрывает просвет сосуда, тем самым прекращая по нему кровоток.
Это приводит к развитию ишемического инсульта (“ишемия” – малокровие).
Если при резком подъеме артериального давления происходит разрыв
стенки сосуда, чему способствует его атеросклеротическое поражение,
то возникает кровоизлияние, или геморрагический инсульт. Что
же будет отличать ишемический инсульт от геморрагического?
Ишемический инсульт развивается относительно постепенно, в
то время как геморрагический инсульт возникает резко, моментально.
Если больные с ишемическим инсультом могут находиться в сознании,
то геморрагический инсульт протекает с потерей сознания – человек
падает, “как мешок” – это так называемая дроп-атака. Расскажу
о случае ишемического инсульта. Одна больная, проснувшись утром,
почувствовала неловкость в левой руке, онемение в ней. Она связала
это с тем, что “отлежала” руку и стала заниматься домашними
делами. Постепенно появилось онемение в левой ноге, неловкость
в ней. Когда она подошла к мужу, то он заметил также неловкость
речи – “язык заплетался”. Все эти события происходили в течение
4,5 часов. Это типичный случай ишемического инсульта – клиника
заболевания развивалась постепенно.
Как мы уже говорили ранее (см.: “Инсульт: это должен знать
каждый”) симптомы, возникающие во время инсульта, зависят от
того, в каком месте головного мозга развилась катастрофа. Есть
одна небольшая “хитрость”: инсульт развивается на стороне, противоположной
той, на которой имеется клиническая симптоматика. Так, если
имеется неловкость или онемение в правой руке, то сосудистая
катастрофа мозга развилась слева. Что же может быть кроме описанных
выше симптомов?
Афазия -потеря речи. Афазия бывает сенсорной и моторной.
Сенсорная афазия связана с непониманием обращенной к больному
речи. Он становится подобен иностранцу – не понимает то, что
вы ему говорите. При моторной афазии больной не может говорить,
хотя речь он понимает. На вопросы он может отвечать киванием
головой, писать ответы на листке бумаги.
Аграфия – потеря письменной речи. Она также бывает сенсорной
и моторной. При сенсорной аграфии больной теряет способность
к чтению. Подобно маленькому ребенку он будет смотреть в книгу,
но прочитать написанное в ней он не сможет. Моторная аграфия
сопровождается потерей навыков письма. При этом больной может
читать, но записать что-либо он не может, поскольку центр, отвечающий
за письмо поврежден.
Апраксия – потеря навыков, приобретенных в процессе
жизни. Это, например, может быть неспособность самостоятельно
открыть замок, завязать шнурки и т.п. Апраксия, как правило,
связана с поражением правого полушария мозга.
Все описанные выше симптомы характерны для так называемого
“большого” инсульта. Кроме него может развиваться и “малый”
инсульт. Малый инсульт протекает более мягко, чем большой. При
малом инсульте образуются небольшие очаги поражения мозга –
лакунарные инфаркты. Полной потери речи при этом не наблюдается,
а возникают ее качественные изменения – например, нечеткость,
невнятность, скандированность, “телеграфный” стиль.
Полной потери навыков письма также нет, а имеется лишь изменение
почерка – каллиграфический почерк, который имелся до развития
инсульта, превращается в “каракули”. Но лакунарные инсульты
не такие уж и безобидные. Так, многие из них протекают без каких-либо
симптомов. Со временем образуется множество таких “дырок” в
головном мозге, в результате чего начинает страдать психика
– возникает эмоциональная неуравновешенность, дурашливость,
крайняя форма – слабоумие. Лакунарные инфаркты чаще всего являются
следствием неправильно леченной артериальной гипертензии. Следовательно,
важнейшим способом профилактики их возникновения является правильное
лечение артериальной гипертензии.
Итак, мы обсудили, как себя проявляет инсульт. Что же делать,
если несчастье постигло кого-то из близких вам людей? Вы
должны помнить, что можете реально помочь этому человеку. При
инсульте образуется зона поражения, в эпицентре которой нервные
клетки практически сразу гибнут. Но по периферии этой зоны расположены
клетки в состоянии “оглушения” – они сохраняют свою жизнедеятельность,
но путем сведения к минимуму расхода энергии, т.к. имеется дефицит
кислорода.
В результате эти клетки как бы временно “отключаются” и при
благоприятных условиях могут возобновить свою деятельность.
Такая зона получила название “полутени”. Природа нам дала небольшой
срок – около 5-ти часов на восстановление функции этих клеток.
По прошествии этого времени, нервные клетки “полутени” начинают
гибнуть.
Наша задача – как можно быстрее восстановить деятельность этих
клеток. Прежде всего вам необходимо вызвать бригаду скорой
помощи. Что делать до ее приезда? Если больной находится
в состоянии, то необходимо его успокоить. Создайте больному
спокойное удобное положение, лучше лежа на спине, положив под
голову небольшую подушку. Обеспечьте достаточное поступление
кислорода – необходимо открыть форточки, окна. Съемные зубные
протезы из полости рта нужно удалить.
При обильном слюнотечении и выделении слизи осторожно наклоните
голову больного на бок. Не допускайте резких перемещений головы.
Контролируйте артериальное давление. Если оно повышено – поступайте
согласно рекомендациям, данным выше. Не стремитесь значительно
снизить давление! Оптимальное его снижение считается на 10-15
мм рт.ст., не больше. Запомните, что в остром периоде инсульта
противопоказан прием сосудорасширяющих средств таких, как папаверин,
никошпан, но-шпа, никотиновая кислота, поскольку они вызывают
феномен “обкрадывания”: сосуды расширяются в неповрежденных
участках мозга и кровь устремляется туда, в то время как в поврежденных
зонах усугубляется недокровоток.
Существуют специальные препараты, которые способны защитить
нервные клетки, находящиеся в полутени и предотвратить тем самым
их гибель. Это такие препараты, как ноотропил (пирацетам), глицин
и церебролизин. Эти препараты можно дать больному еще до приезда
скорой помощи, поскольку они безопасны и не дают нежелательных
побочных эффектов.
Глицин – необходимо дать больному однократно этот препарат
в дозе 1 грамм – его надо держать во рту до полного рассасывания.
Если человек без сознания, то можно растворить препарат в воде
и осторожно закапать в рот пипеткой.
Ноотропил (пирацетам) применяется в большой дозе (10
грамм) – вводится внутримышечно, но если есть растворимая форма
(фирма UCB, то можно применить его внутрь). Если вы не умеете
делать внутримышечные или внутривенные инъекции, то лучше дождаться
бригаду скорой помощи.
Церебролизин – целесообразно вводить внутримышечно 5
мл этого препарата.
Применение перечисленных препаратов существенно облегчает дальнейшее
течение заболевания, позволяют ограничить зону инсульта, повышают
компенсаторно-приспособительный резерв и облегчают транспортировку
больного. Поэтому данные препараты важно иметь в своей домашней
аптечке больным, страдающим атеросклерозом и артериальной гипертензией.
Когда приедет бригада скорой помощи, то врач оценить состояние
больного, его необходимо уведомить о тех препаратах, которые
вы дали больному до приезда “скорой”. При необходимости врач
введет необходимые препараты, которые описаны выше и обязательно
госпитализирует больного в неврологический стационар. В стационаре
все лечение будет направлено на обеспечение нормализации кровотока
в пораженной зоне.
Для этого используются такие препараты, как кавинтон (винпоцетин),
нимотоп. Для восстановления функции нервных клеток в области
полутени будут использоваться препараты метаболического действия
– ноотропил (пирацетам), церебролизин (церебролизат), энцефабол,
актовегин и др.
В последнее время с успехом применяется новый препарат – болюсы
Хуато. Это основное, или базисное лечение, направленное
на восстановление клеток, сохранивших жизнеспособность, что
позволяет ограничить зону инсульта, а также предотвратить повторные
повреждения. Помимо базисного лечения может потребоваться дополнительное,
направленное на снижение артериального давления и нормализацию
функции сердца.
Таким образом, необходимо предотвратить развитие инсульта на
этапе появления его предвестников, которые являются маркерами
артериальной гипертензии. Следовательно, правильное лечение
артериальной гипертензии значительно снижает риск возникновения
сосудистых катастроф мозга. Если же несчастье избежать не удалось,
то необходимо сделать все усилия для скорейшей госпитализации
больного в стационар и принять меры для защиты нервных клеток
от повреждения.
Если в вашей семье есть больной артериальной гипертензией или
атеросклерозм, то пополните свою домашнюю аптечку препаратами
первой помощи, о которых сказано выше (каптоприл, ноотропил
или пирацетам в ампулах, церебролизин или церебролизат, глицин,
аспирин – желательно, растворимый).
О том, как помочь восстановиться больному с инсультом я расскажу
отдельно. Здесь ваша помощь также окажется очень ценной.
Благодир
Борис
Смотрите также:
У нас также читают:
Источник
Ðàáîòà áûëà íàïèñàíà â 2019 ïîýòîìó, äàííûå ñòàòèñòèêè âêëþ÷àÿ 2018.
Ðàñïðåäåëåíèå óìåðøèõ â Ðîññèè ïî îñíîâíûì êëàññàì ïðè÷èí.
ÁÑÊ – áîëåçíè ñèñòåìû êðîâîîáðàùåíèÿ,
ÍÎ – íîâîîáðàçîâàíèÿ,
ÂÏ âíåøíèå ïðè÷èíû,
ÁÎÏ – áîëåçíè îðãàíîâ ïèùåâàðåíèÿ,
ÁÎÄ – áîëåçíè îðãàíîâ äûõàíèÿ, ÈÏÇ íåêîòîðûå èíôåêöèîííûå è ïàðàçèòàðíûå áîëåçíè,
ÏÏ ïðî÷èå.
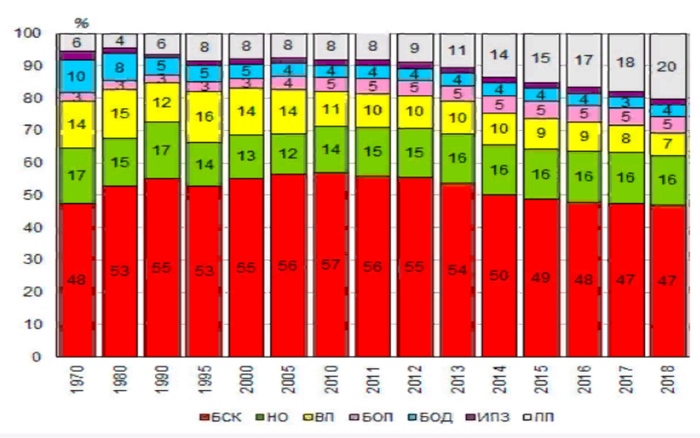
Âèäíî ÷òî áîëåçíè ñèñòåìû êðîâîîáðàùåíèÿ çàíèìàþò 1 ìåñòî, áîëüøå âñåãî – èøåìè÷åñêàÿ áîëåçíü ñåðäöà(ÈÁÑ).
ÈÁÑ ýòî õðîíè÷åñêîå èëè îñòðîå íàðóøåíèå êðîâîñíàáæåíèÿ ìèîêàðäà (ìûøå÷íîãî ñëîÿ ñåðäöà), âîçíèêàþùåå âñëåäñòâèå íåäîñòàòî÷íîãî ñíàáæåíèÿ ñåðäöà êèñëîðîäîì.
Èíûìè ñëîâàìè, ìèîêàðä íóæäàåòñÿ â áîëüøåì êîëè÷åñòâå êèñëîðîäà, ÷åì åãî ïîñòóïàåò ñ êðîâüþ. ÈÁÑ ìîæåò ïðîòåêàòü îñòðî (â âèäå èíôàðêòà ìèîêàðäà), à òàêæå õðîíè÷åñêè (ïåðèîäè÷åñêèå ïðèñòóïû).
Íàïðèìåð åñòü òàêàÿ ôîðìà ÈÁÑ:
Âíåçàïíàÿ ñåðäå÷íàÿ ñìåðòü – âíåçàïíîå ïðåêðàùåíèå ñåðäå÷íîé äåÿòåëüíîñòè, êîòîðîå íàñòóïàåò âñëåäñòâèå ñåðäå÷íîé ïàòîëîãèè â òå÷åíèå 1 ÷àñà îò íà÷àëà ñèìïòîìîâ.  85-90% ñëó÷àåâ âíåçàïíàÿ ñåðäå÷íàÿ ñìåðòü – òÿæ¸ëûé, ìîëíèåíîñíî ïðîòåêàþùèé, âàðèàíò ÈÁÑ.
Ìíîãèõ íå óñïåâàþò ñïàñòè äàæå åñëè ïàöèåíò óæå â ìàøèíå ñêîðîé ïîìîùè.
Áîëåçíü ìîëîäååò, è íå ðåäêîñòü èíôàðêò â 40 è äàæå 30 ëåò.
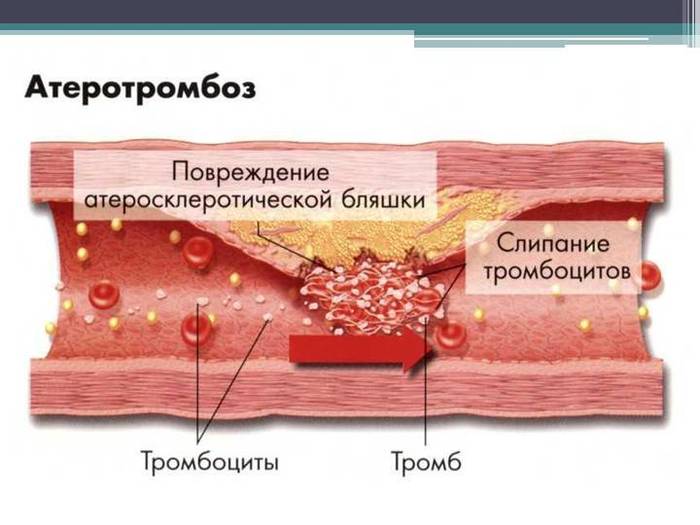
Áîëåå 90% áîëüíûõ ÈÁÑ èìåþò àðòåðèè ïîðàæ¸ííûå àòåðîñêëåðîçîì.
Àòåðîñêëåðîç ïðîòåêàåò ñêðûòíî äëèòåëüíîå âðåìÿ, ïîêà íå ïðèâåä¸ò ê òàêèì îñëîæíåíèÿì, êàê èíôàðêò ìèîêàðäà, ìîçãîâîé èíñóëüò, âíåçàïíàÿ ñìåðòü, ëèáî ê ïîÿâëåíèþ ñòåíîêàðäèè, õðîíè÷åñêîé “ìîçãîâîé” íåäîñòàòî÷íîñòè, ê ïåðåìåæàþùåéñÿ õðîìîòå. Âíåçàïíîå è íåïðåäñêàçóåìîå âîçíèêíîâåíèå ýòèõ îñëîæíåíèé ñâÿçàíî ñ ðàçðûâîì èëè íàäðûâîì îáîëî÷êè àòåðîñêëåðîòè÷åñêîé áëÿøêè, âåäóùèì ê òðîìáîîáðàçîâàíèþ.
Àòåðîñêëåðîç êîðîíàðíûõ àðòåðèé õàðàêòåðèçóåòñÿ ñèìïòîìàìè, êîòîðûå íå âñåãäà ïîáóæäàþò ÷åëîâåêà ñðàçó æå îáðàòèòüñÿ ê âðà÷ó. Ýòè ïðèçíàêè ìîãóò ìàñêèðîâàòüñÿ ïîä äðóãèå çàáîëåâàíèÿ. Î÷åíü âàæíî, êàê ìîæíî ðàíüøå âûÿâèòü èõ è îáðàòèòüñÿ çà ïîìîùüþ.
Òåêñò â êàðòèíêå (ëåíü ïåðåïèñûâàòü).

Äèàãíîñòèêà àòåðîñêëåðîçà.
I. Ëàáîðàòîðíûå ìåòîäû:
Áèîõèìè÷åñêèé àíàëèç êðîâè. Êîëè÷åñòâî îáùåãî õîëåñòåðèíà ñûâîðîòêè êðîâè, òðèãëèöåðèäîâ, õîëåñòåðèíà ëèïîïðîòåèíîâ íèçêîé è î÷åíü íèçêîé ïëîòíîñòè, êîýôôèöèåíòà àòåðîãåííîñòè è ñíèæåíèå õîëåñòåðèíà ëèïîïðîòåèíîâ âûñîêîé ïëîòíîñòè.
Ýëåêòðîôîðåòè÷åñêîå èññëåäîâàíèå ëèïîïðîòåèíîâ ñûâîðîòêè êðîâè (îáû÷íî èñïîëüçóåòñÿ äèñê-ýëåêòðîôîðåç â ïîëèàêðèëàìèäíîì ãåëå) âûÿâëÿåò óâåëè÷åíèå óðîâíÿ ËÏÍÏ è ËÏÎÍÏ è ñíèæåíèå ËÏÂÏ.
Îïðåäåëåíèå ano-B-ïðîòåèíà â ñûâîðîòêå êðîâè âûÿâëÿåò åãî óâåëè÷åíèå.  íîðìå ñîäåðæàíèå àïî-Â-ïðîòåèíà â êðîâè ñîñòàâëÿåò: ó ìóæ÷èí 0.601.38 ã/ë; ó æåíùèí 0.521.29 ã/ë.Ïîâûøåíèå ñîäåðæàíèÿ â êðîâè àïî-Â-ïðîòåèíà àññîöèèðóåòñÿ îáû÷íî ñ âûñîêèì óðîâíåì ËÏÍÏ è ÿâëÿåòñÿ âàæíûì ìàðêåðîì ðèñêà àòåðîñêëåðîçà èëè ïðîÿâëåíèåì óæå ðàçâèâøåãîñÿ àòåðîñêëåðîçà.
Èññëåäîâàíèå êîàãóëîãðàììû ÷àñòî îáíàðóæèâàåòñÿ íàêëîííîñòü ê ãèïåðêîàãóëÿöèè.
II . Èíñòðóìåíòàëüíûå ìåòîäû:
Ýõîêàðäèîãðàôèÿ -äàííûå ýòîãî èññëåäîâàíèÿ âûÿâÿò íàðóøåíèå ñîêðàòèìîñòè ìèîêàðäà.
Óëüòðàçâóêîâîå èññëåäîâàíèå ñåðäöà (ÓÇÈ) – â íîðìå òîëùèíà ñëîÿ èíòèìà-ìåäèà â ñîííûõ àðòåðèÿõ ñîñòàâëÿåò îò 0.6 äî 0.8 ìì, âåëè÷èíà áîëåå 1 ìì ðàññìàòðèâàåòñÿ êàê óòîëùåíèå ýòîãî ñëîÿ, äëÿ èçó÷åíèÿ ñîñòîÿíèÿ êîðîíàðíûõ àðòåðèé ñåé÷àñ ïðèìåíÿåòñÿ âíóòðèêîðîíàðíîå óëüòðàçâóêîâîå èññëåäîâàíèå;
Íàãðóçî÷íûé òåñò (òðåäìèë-òåñò) äëÿ âûÿâëåíèÿ èøåìèè ìèîêàðäà (ïîêîå îíà íå ïðîÿâëÿåòñÿ) è äëÿ îïðåäåëåíèÿ òîëåðàíòíîñòè ê íàãðóçêå;
Ìóëüòèñïèðàëüíàÿ êîìïüþòåðíàÿ òîìîãðàôèÿ äëÿ âûÿâëåíèÿ êàëüöèíîçà êîðîíàðíûõ àðòåðèé;
Êîðîíàðîàíãèîãðàôèÿ «çîëîòîé ñòàíäàðò» â äèàãíîñòèêå èøåìè÷åñêîé áîëåçíè ñåðäöà ýòî èññëåäîâàíèå àðòåðèé ñ ââåäåíèåì êîíòðàñòà äëÿ îïðåäåëåíèÿ ñòåïåíè ñóæåíèÿ ïðîñâåòà ñîñóäà è îáúåìà äàëüíåéøåãî âìåøàòåëüñòâà ïðèì íåîáõîäèìîñòè (àíãèîïëàñòèêà, ñòåíòèðîâàíèå êîðîíàðíûõ àðòåðèé, øóíòèðîâàíèå).
Ýëåêòðîêàðäèîãðàììà -äàííîå èññëåäîâàíèå âàæíî äëÿ âûÿâëåíèÿ ïðèçíàêîâ êîðîíàðíîé íåäîñòàòî÷íîñòè, íàðóøåíèé ðèòìà, ïîñòèíôàðêòíûõ ðóáöîâ è óìåðåííîé ãèïåðòðîôèè.
Ýòî ïåðå÷åíü íåîáõîäèìûõ îáñëåäîâàíèé äëÿ ïðèíÿòèÿ ìåð äëÿ âûÿâëåíèÿ è áîðüáû ñ òàêèì êîâàðíûì íåäóãîì êàê àòåðîñêëåðîç.
Ïîíèìàþ, ÷òî âû óñòàëè.

Äàëüøå áóäåò ïðîùå.
Ôàêòîðû ðàçâèòèÿ ÈÁÑ âêëþ÷àÿ àòåðîñêëåðîç: íåîáðàòèìûå (íåóïðàâëÿåìûå).
Âîçðàñò.
Çàáîëåâàåìîñòü ÈÁÑ âîçðàñòàåò ó ìóæ÷èí ïîñëå 40 -45 ëåò, ó æåíùèí ïîñëå 55 -60 ëåò, â ïîñëåäíèå ãîäû çàáîëåâàíèå ìîëîäååò.
Ïîë.
Äî äîñòèæåíèÿ ïðåêëîííîãî âîçðàñòà ìóæ÷èíû èìåþò çíà÷èòåëüíî áîëüøå øàíñîâ íà âîçíèêíîâåíèå èøåìèè, ÷åì æåíùèíû. Ýòî îáúÿñíÿåòñÿ âûñîêèì óðîâíåì ýñòðîãåíîâ â æåíñêîì îðãàíèçìå, êîòîðûå ïðîòèâîñòîÿò àòåðîñêëåðîòè÷åñêèì èçìåíåíèÿì. Ïîñëå íàñòóïëåíèÿ êëèìàêñà ðàçíèöà â ÷àñòîòå ðàçâèòèÿ çàáîëåâàíèÿ çíà÷èòåëüíî óìåíüøàåòñÿ.
Îòÿãîùåííàÿ íàñëåäñòâåííîñòü.
Èçâåñòíî, ÷òî óâåëè÷åíèå õîëåñòåðèíà â êðîâè ÷àñòî îáíàðóæèâàåòñÿ ó áëèæàéøèõ ðîäñòâåííèêîâ. ýòî áûâàåò ñâÿçàííî ñ îäèíàêîâûìè óñëîâèÿìè æèçíè, ïðèâû÷êàìè ïèòàíèÿ, èíîãäà ïðèîáðåòàåìûìè åù¸ â äåòñòâå. Íî â íåêîòîðûõ ñåìüÿõ ïîâûøåíèå óðîâíÿ õîëåñòåðèíà îáóñëàâëèâàåòñÿ èçìåíåíèÿìè îäíîãî èëè íåñêîëüêèõ ãåíîâ.
Ãèïåðõîëåñòåðèíåìèÿ – õîëåñòåðèí áîëåå 6,2ììîëü/ë, òðèãëèöåðèäû áîëåå 2,9ììîëü/ë, îáóñëîâëåíà íàñëåäñòâåííûìè äåôåêòàìè.
Íàñëåäñòâî áûâàåò ðàçíûì.

Ôàêòîðû ðàçâèòèÿ àòåðîñêëåðîçà: ìîäèôèöèðóåìûå (îáðàòèìûå èëè ÷àñòè÷íî îáðàòèìûå)
Íà ýòî ìû ìîæåì ïîâëèÿòü, è âñå îíè âàæíûå è ìîãóò áûòü ñàìîñòîÿòåëüíîé ïðè÷èíîé èíôàðêòà èëè èíñóëüòà.
Îæèðåíèå, íåðàöèîíàëüíîå ïèòàíèå.
Ñåðäå÷íî-ñîñóäèñòûå ïîðàæåíèÿ ó áîëüíûõ ñ îæèðåíèåì âñòðå÷àþòñÿ â âèäå ñèñòåìíîãî àòåðîñêëåðîçà, íåäîñòàòî÷íîñòè âåíîçíîãî êðîâîîáðàùåíèÿ â íèæíèõ êîíå÷íîñòåé, âûñîêîãî äàâëåíèÿ.
Ýòîìó ñïîñîáñòâóþò âûñîêîå ñòîÿíèå äèàôðàãìû, æèðîâûå îòëîæåíèÿ â ñðåäîñòåíèè, ÷àñòîå ïîâûøåíèå àðòåðèàëüíîãî äàâëåíèÿ.

Íåäîñòàòî÷íîå ïîòðåáëåíèå ïðîäóêòîâ ñîäåðæàùèõ ôîëèåâóþ êèñëîòó, Â12, Â6, ïîâûøàåò óðîâåíü îïàñíîãî áåëêà- ãîìîöèñòåèíà, ñ êîòîðûì ñâÿçàíà ñêëîííîñòü ê òðîìáîçàì è èíôàðêòàì. È òàêîé äåôèöèò – íå ðåäêîñòü ýòî ëþäè, ïåðåíåñøèå îïåðàöèþ íà æåëóäêå, èìåþùèå íèçêóþ èëè íóëåâóþ êèñëîòíîñòü, âåãåòàðèàíöû è îñîáåííî âåãàíû.

Àðòåðèàëüíàÿ ãèïåðòåíçèÿ.
Ïîâûøåííîå àðòåðèàëüíîå äàâëåíèå ÿâëÿåòñÿ íàãðóçêîé íà ñåðäöå, íàðóøàåòñÿ åãî íîðìàëüíàÿ ðàáîòà. Ñåðäöó ïðèõîäèòñÿ äîïîëíèòåëüíî ðàáîòàòü è ýòî ìîæåò ïðèâåñòè ê ãèïåðòðîôèè ìûøö ëåâûõ îòäåëîâ ñåðäöà, ðàçâèòèþ ìûøå÷íîé ñëàáîñòè ñåðäöà, ñåðäå÷íîé íåäîñòàòî÷íîñòè.

Êóðåíèå.
Íèêîòèí, ñîäåðæàùèéñÿ â ñèãàðåòàõ, âûçûâàåò ñïàçì ñîñóäîâ è ïðèâîäèò ê ñíèæåíèþ ýëàñòè÷íîñòè èõ ñòåíîê. À óãàðíûé ãàç òàáà÷íîãî äûìà îáðàçóåò êðåïêóþ ñâÿçü ñ ãåìîãëîáèíîì, îò÷åãî òîò ñòàíîâèòñÿ íåñïîñîáíûì âûïîëíÿòü ñâîè ôóíêöèè. Âñëåäñòâèå ýòîãî êðîâü íàìíîãî õóæå ïåðåíîñèò êèñëîðîä, ÷òî óñóãóáëÿåò èøåìèþ ñåðäå÷íîé ìûøöû.
Ïîýòîìó áîëüíûì ÈÁÑ êóðèòü êàòåãîðè÷åñêè çàïðåùåíî.

Àëêîãîëü.
Îòðèöàòåëüíîå âîçäåéñòâèå àëêîãîëÿ íà ñåðäå÷íî-ñîñóäèñòóþ ñèñòåìó ïðîõîäèò ïî íåñêîëüêèì íàïðàâëåíèÿì:
Âîçäåéñòâóÿ íà ðàñïðåäåëåíèå ýëåêòðîëèòîâ, àëêîãîëü âûçûâàåò íàðóøåíèÿ ðàáîòû êîðîíàðíûõ ñîñóäîâ.
Ïîïàäàÿ â êðîâü, àëêîãîëü âûçûâàåò ãåìîëèç (ðàñïàä ýðèòðîöèòîâ, òåõ ñàìûõ, ÷òî íåñóò êèñëîðîä).
Àëêîãîëü íàðóøàåò ìåõàíèçìû ðåãóëÿöèè ñàõàðà êðîâè, ìåíÿÿ åãî óðîâåíü âïëîòü äî ñîñòîÿíèÿ ãèïîãëèêåìèè.

Ñòðåññû è îòðèöàòåëüíûå ýìîöèè.
Ïñèõîñîìàòè÷åñêèå ôàêòîðû îêàçûâàþò âëèÿíèå íà «ïîâåäåíèå ðèñêà», ïîâûøåíèå ïèùåâîé ïîòðåáíîñòè (íåóìåðåííîå ïîòðåáëåíèå ïðîäóêòîâ ïèòàíèÿ), îæèðåíèå, çëîóïîòðåáëåíèå àëêîãîëåì è êóðåíèåì.
Ïðè ñèëüíûõ ýìîöèÿõ ïðîèñõîäèò ðåçêèé ïîäú¸ì â êðîâè ñîäåðæàíèÿ îñîáûõ ãîðìîíàëüíûõ âåùåñòâ, òàê íàçûâàåìûõ êàòåõîëàìèíîâ, îáëàäàþùèõ âûðàæåííûì äåéñòâèåì íà ñåðäå÷íî-ñîñóäèñòóþ ñèñòåìó. Ïîä âëèÿíèåì ýòèõ âåùåñòâ ðåçêî ó÷àùàåòñÿ ñîêðàòèòåëüíàÿ äåÿòåëüíîñòü ñåðäöà, âîçíèêàþò ñïàçìû ñîñóäîâ, ïîâûøàåòñÿ êðîâÿíîå äàâëåíèå.
Îñíîâíîé ïîñðåäíèê ñòðåññà â îðãàíèçìå ÷åëîâåêà àäðåíàëèí îí îáëàäàåò î÷åíü îïàñíûì ñâîéñòâîì äëÿ îðãàíèçìà – ãåíåðèðóåò àêòèâíûå ôîðìû êèñëîðîäà, êîòîðûå îêèñëÿþò ëèïîïðîòåèí îí ñëèïàåòñÿ, îáðàçóÿ êðóïíûå ÷àñòèöû, êîòîðûå ìîãóò ïðèëèïàòü ê ñòåíêàì ñîñóäîâ è çàêóïîðèâàòü èõ.

Ãèïåðóðèêåìèÿ (ìî÷åâàÿ êèñëîòà áîëåå 0,44ÌÊÌÎËÜ/Ë).
Ïîâûøåíèå ðàñïðîñòðàíåííîñòè ÃÓ ïðåèìóùåñòâåííî ñâÿçàíî ñ ôàêòîðàìè îáðàçà æèçíè, òàêèìè êàê îáèëüíûé ïðèåì áîãàòîé ïóðèíàìè ïèùè (ìÿñà, ãóñèíûõ ïîòðîõîâ, ìîðåïðîäóêòîâ), ôðóêòîçû, çëîóïîòðåáëåíèå àëêîãîëåì, ïðèåì íåáîëüøèõ äîç àöåòèëñàëèöèëîâîé êèñëîòû è ìî÷åãîííûõ òèàçèäîâîãî ðÿäà, ÷òî ìîæåò âûçâàòü ïîäàãðó, êîòîðàÿ òåñíî ñâÿçàíà íå òîëüêî ñ Àà è çàáîëåâàíèÿìè ñîñóäîâ, íî è ñ ñàõàðíûì äèàáåòîì, îæèðåíèåì.
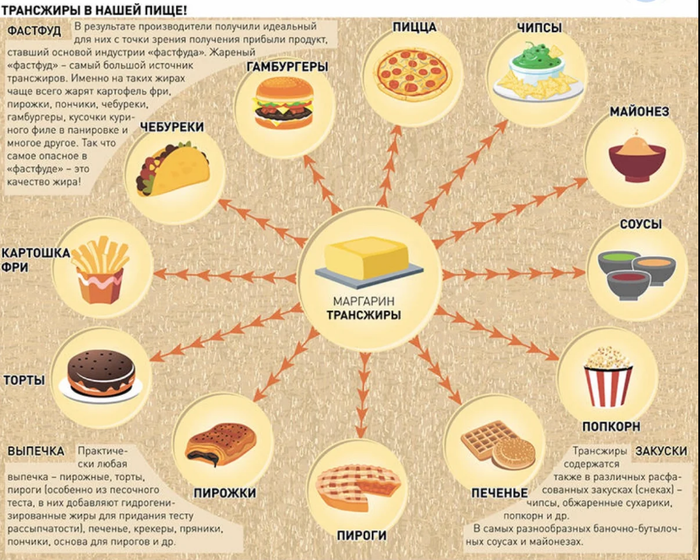
Èñêóññòâåííûå òðàíñæèðû – êîâàðíûå ïðîâîêàòîðû ñåðäå÷íî-ñîñóäèñòûõ çàáîëåâàíèé.
Ïèùåâàÿ ïðîìûøëåííîñòü ïðåâðàùàåò ðàñòèòåëüíûå ìàñëà â òâåðäûå æèðû ïóòåì èõ ãèäðîãåíèçàöèè – ýòî êîãäà ïðè âûñîêèõ òåìïåðàòóðàõ ÷åðåç ðàñòèòåëüíîå ìàñëî ïðîïóñêàåòñÿ âîäîðîä ÷òîáû ñäåëàòü íåíàñûùåííûå ñâÿçè æèðíûõ êèñëîò ìàñëà íàñûùåííûìè. Ãèäðîãåíèçèðîâàííûå èëè ÷àñòè÷íî ãèäðîãåíèçèðîâàííûå ìàñëà ïðèìåíÿþò â ïðîèçâîäñòâå ìàðãàðèíîâ, êóëèíàðíûõ æèðîâ.  ïðîöåññå ãèäðîãåíèçàöèè ó áîëüøîãî ÷èñëà ìîëåêóë ìåíÿåòñÿ ïðîñòðàíñòâåííàÿ ñòðóêòóðà, ïðîèñõîäèò ñìåíà öèñ-êîíôèãóðàöèþ íà òðàíñ-êîíôèãóðàöèþ, òî åñòü îáðàçîâûâàþòñÿ òðàíñèçîìåðû æèðíûõ êèñëîò, êîòîðûå âñòðàèâàþòñÿ â ñòåíêè (ìåìáðàíû) êëåòîê òêàíåé è îðãàíîâ îðãàíèçìà, âêëþ÷àÿ ñòåíêè êëåòêè ãîëîâíîãî ìîçãà, è íàðóøàþò íîðìàëüíîå òå÷åíèå ïðîöåññîâ îáìåíà âåùåñòâ. Ñâÿçü ïîòðåáëåíèÿ òðàíñæèðîâ ñ ðàçâèòèåì èøåìè÷åñêîé áîëåçíè ñåðäöà äîñòîâåðíî óñòàíîâëåíà. Êðîìå òîãî, òðàíæèðû ïîâûøàþò ðèñê äèàáåòà è ðàêà.
 Äàíèè çà 20 ëåò êîëè÷åñòâî ñìåðòåé îò èøåìè÷åñêîé áîëåçíè ñåðäöà ñîêðàòèëîñü íà 50%, áëàãîäàðÿ òîìó, ÷òî íàñåëåíèå Äàíèè åùå â ñåðåäèíå 80-õ ãîäîâ 20 âåêà ñíèçèëî óïîòðåáëåíèå òðàíñ-æèðîâ äî ìèíèìóìà (ñ 6 ãðàììîâ äî 1 ã â ñóòêè).
Ñëåäóåò îòìåòèòü, ÷òî áåçîïàñíîé íîðìû ïîòðåáëåíèÿ òðàíñæèðîâ íå ñóùåñòâóåò, è ÷òî ÂÎÇ ïðèçûâàåò îòêàçàòüñÿ îò ïðîìûøëåííîãî ïðîèçâîäñòâà òðàíñæèðîâ ê 2023 ãîäó, òàê êàê èõ ïîòðåáëåíèå äàæå â ìàëûõ êîëè÷åñòâàõ ìîæåò ïîâûñèòü ðèñê ñåðäå÷íî-ñîñóäèñòûõ è äðóãèõ çàáîëåâàíèé
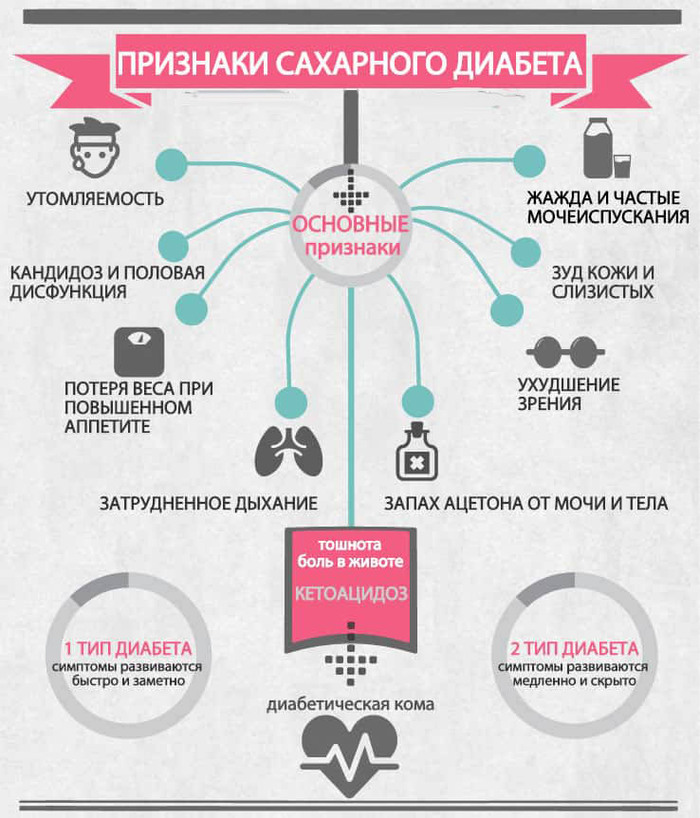
Ñàõàðíûé äèàáåò (ãèïåðãëèêåìèÿ)
Ñàõàðíûé äèàáåò ñ÷èòàåòñÿ «óíèâåðñàëüíîé ìîäåëüþ ðàçâèòèÿ àòåðîñêëåðîçà». Âåäü ó áîëüíûõ äèàáåòîì áåç êîìïåíñàöèè ñàõàðà â êðîâè ïðèçíàêè àòåðîñêëåðîçà ÷àñòî ïðîÿâëÿþòñÿ ñðàçó èíôàðêòîì èëè èíñóëüòîì, è, ê ñîæàëåíèþ, â ìîëîäîì âîçðàñòå. Äàæå äëÿ ýòîé êàòåãîðèè ëþäåé çàëîã ïîëíîöåííîé æèçíè áåç îñëîæíåíèé ýòî êîíòðîëü ñàõàðà â êðîâè, â ýòîì ïîìîæåò èìåííî îãðàíè÷åíèå óãëåâîäû, íî íå íàòóðàëüíûõ æèðîâ.
Ãèïîäèíàìèÿ (íèçêàÿ ôèçè÷åñêàÿ àêòèâíîñòü)
Ñíèæåíèå ôèçè÷åñêîé àêòèâíîñòè ñïîñîáñòâóåò íàðàñòàíèþ ôèçè÷åñêîé ìàññû è ðàçâèòèþ îæèðåíèÿ. Ðåãóëÿðíàÿ ôèçè÷åñêàÿ àêòèâíîñòü ñïîñîáñòâóåò óìåíüøåíèþ õîëåñòåðèíà â êðîâè íå òîëüêî çà ñ÷åò åãî ñæèãàíèÿ, íî è íà ïîñòðîåíèå êëåòî÷íîé ñòåíêè ìûøå÷íîé òêàíè.

Ãèïîòèðåîç
Íåäîñòàòî÷íàÿ âûðàáîòêà ãîðìîíîâ ùèòîâèäíîé æåëåçû. Êàê è â ñëó÷àå ñ ñàõàðíûì äèàáåòîì, ãèïîòèðåîç, ïîìèìî ñâîåãî íåãàòèâíîãî âîçäåéñòâèÿ íà ñîñòîÿíèå êîðîíàðíûõ àðòåðèé, ñïîñîáñòâóåò îæèðåíèþ, ÷òî ÿâëÿåòñÿ, â ñâîþ î÷åðåäü, äîïîëíèòåëüíûì ôàêòîðîì ðèñêà ðàçâèòèÿ èøåìèè è ñâÿçàííûõ ñ íåé îñëîæíåíèé.
Âðåäíûé ðåæèì òðóäà
Ñóùåñòâóåò 2 ãðóïïû îïàñíûõ äëÿ ñåðäöà ïðîôåññèé.
Ïåðâàÿ ãðóïïà ýòî ïðîôåññèè, â êîòîðûõ ñî÷åòàþòñÿ:
Íèçêàÿ ôèçè÷åñêàÿ àêòèâíîñòü.
Ñèòóàöèè, â êîòîðûõ íåîáõîäèìî áûñòðî îöåíèâàòü ïðîèñõîäÿùèå ñîáûòèÿ è ïðèíèìàòü îòâåòñòâåííûå ðåøåíèÿ.
Íåñòè îòâåòñòâåííîñòü çà áîëüøîå êîëè÷åñòâî ëþäåé.
Ñóòî÷íûé ãðàôèê ðàáîòû (ïî 24 ÷àñà â ñóòêè) è íî÷íûå äåæóðñòâà.
Ê ýòîé ãðóïïå ïðîôåññèé îòíîñÿòñÿ: âîäèòåëè, àäìèíèñòðàòîðû, ðóêîâîäèòåëè ñðåäíåãî è âûñøåãî çâåíà, ìíîãî÷èñëåííûå îôèñíûå ðàáîòíèêè è ò.ä.
Êî âòîðîé ãðóïïå – îòíîñÿòñÿ ïðîôåññèè, â êîòîðûõ ñî÷åòàþòñÿ:
Äëèòåëüíîå ïðåáûâàíèå â âåðòèêàëüíîì ïîëîæåíèè (ñòîÿ íà íîãàõ)
Ýìîöèîíàëüíîå íàïðÿæåíèå è êîíöåíòðàöèÿ âíèìàíèÿ.
Âûñîêàÿ ñòåïåíü ëè÷íîé îòâåòñòâåííîñòè ñîòðóäíèêà.
Ñþäà ìîæíî îòíåñòè ïðîäàâöîâ, îõðàííèêîâ, îáñëóæèâàþùèé ïåðñîíàë è âîîáùå ëþáóþ ïðîôåññèþ, ñâÿçàííóþ ñ ïðåäîñòàâëåíèåì óñëóã.
Åñëè ñîîòíåñòè ôàêòîðû ðèñêà ñ “îïàñíûìè äëÿ ñåðäöà ïðîôåññèÿìè” è âîçðàñòîì ëþäåé, çàíÿòûõ â ýòèõ ïðîôåññèÿõ ìîæíî çàìåòèòü, ÷òî â íèõ çàíÿòî ìíîãî ìîëîäûõ. Áèçíåñ â ïîñëåäíåå äåñÿòèëåòèå çíà÷èòåëüíî ïîìîëîäåë. Ñåðüåçíûå è îòâåòñòâåííûå ðåøåíèÿ ñåé÷àñ ïðèíèìàþò ìåíåäæåðû âûñøåãî çâåíà, åäâà äîñòèãøèå 35-ëåòíåãî âîçðàñòà.  îôèñàõ ñóòêàìè ïðîñèæèâàþò ìîëîäûå ëþäè â âîçðàñòå 18-40 ëåò. Ïðè÷åì íè î êàêîé ôèçè÷åñêîé àêòèâíîñòè è ïðàâèëüíîì ïèòàíèè, è ðå÷è íå èäåò.
Çíà÷èòåëüíî óìåíüøèëîñü ïðîèçâîäñòâî, ïîýòîìó òðåòü ìîëîäûõ ëþäåé ðàáîòàåò ïðîäàâöàìè, òðåòü îõðàííèêàìè è åùå òðåòü çàíÿòà â ðàçëè÷íûõ ñôåðàõ îáñëóæèâàíèÿ. Ïîýòîìó ýòî îäíà èç ïðè÷èí ïî÷åìó ÈÁÑ ìîëîäååò.

Î÷àãè õðîíè÷åñêèõ èíôåêöèé è èíôåêöèè (êàðèåñ, âîñïàëåíèå äåñåí, ïî÷åê, íîñîãëîòêå è äð. Âèðóñîì ãåðïåñà, öèòîìåãàëîâèðóñîì).
Âîñïàëèòåëüíûå ïðîöåññû â ï
