Что прокапать при инфаркте

Инфаркт миокарда – это еще не приговор к сердечной смерти. При своевременной диагностике и купировании ишемии, пациенты могут прожить более 20 лет без сердечной недостаточности.
Главное, знать первые признаки инфаркта и возможности оказания первой помощи при патологии. Своевременная помощь спасает до 70% пациентов.
Что такое инфаркт миокарда и каким он бывает
Инфаркт миокарда – это один из типов ишемической болезни сердца, который характеризуется острой коронарной недостаточностью и часто ангинозной, сдавливающей болью в грудной клетке.
Классификация
Инфаркт миокарда с точки зрения клинической диагностики классифицируют следующим образом:
- с элевацией, подъемом сегмента ST на ЭКГ (ST elevation myocardial infarction — STEMI);
- без элевации сегмента ST (non-ST elevation myocardial infarction — NSTEMI);
- неопределенный инфаркт миокарда, тот при котором нельзя сказать об элевации сегментов на ЭКГ;
- внезапная сердечная смерть.
Кроме того, инфаркты миокарда бывают с зубцом Q на ЭКГ или без него.
Выделяют три типа инфаркта миокарда:
- Тип 1. Связан с ишемией вследствие первичного коронарного события: эрозии, разрыва коронарной бляшки.
- Тип 2. Связан с резким повышением потребности миокарда в кислороде. Наиболее частые причины, провоцирующие инфаркт: аритмии, анемии, артериальные гипертензии, спазм коронаров. Чаще такой инфаркт происходит без подъема сегментов на ЭКГ.
- Тип 3. Внезапная сердечная смерть.
- Тип 4. Инфаркт, ассоциированный с оперативными вмешательствами на коронарах или с рестенозом.
- Тип 5. Инфаркт из-за аорто-коронарного шунтирования.
С другими классификациями и стадиями инфаркта можно ознакомиться здесь.
Симптомы
Признаки инфаркта миокарда и у женщин и мужчин сходны. Есть несколько вариантов развития симптоматики:
- Ангинозная форма. Это классический вариант, ведущим симптомом которого является болезненность в области грудной клетки. Боль душащего характера, сопровождается липким потом и страхом смерти, не снимается нитратами. Боль может иррадиировать в область лопатки, левой руки и нижней челюсти.
- Аритмическая форма. Болезненность выражена меньше, чем ощущение перебоев в работе сердца.
- Абдоминальная форма инфаркта миокарда. При этом типе клинической картины преобладают симптомы со стороны ЖКТ. Возможна тошнота и рвота, икота, резкое вздутие живота.
- Астматическая форма. Тип проходит на фоне одышки.
- Атипическая болевая. Боль локализируется в горле, нижней челюсти в плечах.
- Безболезненная. Проходит на фоне «полного клинического благополучия».
Диагностика
Первичная диагностика инфаркта миокарда базируется на том, что при болях в сердце не помогает нитроглицерин.
Затем скорая помощь и врачи в клинике проводят такие диагностические обследования:
-
 ЭКГ признаки инфаркта
ЭКГ признаки инфарктамониторинг ЭКГ;
- измерение артериального давления, часто повышенное;
- пульсоксиметрия, определение сатурации или насыщения крови кислородом, в норме более 95%;
- тропонины Т и І, креатинфосфокиназа с фракцией МВ – специфические маркеры;
- АЛТ, АСТ, калий, натрий, билирубин;
- липидный профиль (холестерин, ЛПНП, триглицериды);
- общий анализ крови и мочи;
- эхокардиография с оценкой фракции выброса из левого желудочка.
Наиболее информативным и быстрым методом является ЭКГ. Специфические маркеры могут появиться в крови спустя 20 минут с начала приступа, что является поздней диагностикой инфаркта.
На ЭКГ
Расшифровкой ЭКГ при инфаркте миокарда занимаются все врачи, в том числе и семейный доктор, фельдшера на скорой помощи, которые должны заподозрить патологию.
 Признаки инфаркта на ЭКГ
Признаки инфаркта на ЭКГ
Крупноочаговый инфаркт или Q-инфаркт проявляется патологическим комплексом QS хотя бы в одном из следующих отведений: aVL, I, II, III, aVF или QR (если Q больше 0,03 сек и Q/R больше 1/3 зубца R во II, III, aVF).
При мелкоочаговых инфарктах Q зубец отсутствует в отведениях aVL и I.
Если наблюдается элевация сегмента СТ (ST) на ЭКГ, то в острейшей стадии можно увидеть феномен «спины выгнутой кошки». Затем сегмент СТ начинает плавно опускаться.
Неотложная помощь
Первая помощь до приезда врача ограничивается самостоятельным приемом таблеток или спрея нитроглицерина, а также в строгом ограничении физической активности. Пациент должен находиться в лежачем положении с приподнятым верхним краем кровати.
Первые действия скорой помощи при инфаркте миокарда по протоколу:
- регистрация ЭКГ и пульсоксиметрия с определением давления кислорода в крови;
- оксигенотерапия в виде наложения кислородной маски;
- обеспечение венозного доступа;
- Нитроглицерин в таблетках каждые 5-10 минут до снижения систолического артериального давления до 90 мм рт. ст.;
- ацетилсалициловая кислота в дозе от 160 до 325 мг или Клопидогрель до 300 мг внутрь;
- морфин по 2-5 мг каждые 20 мин;
- бета-блокаторы (Анаприлин, Метопролол до 25 мг).
Запрещено внутримышечное введение препаратов. После него невозможно нормально провести процедуру тромболизиса. В остром периоде после инфаркта миокарда противопоказаны антикоагулянты, они усиливают риск кровотечения.
Нельзя назначать ненаркотические анальгетики при инфаркте миокарда, то есть препараты из группы НПВС.
Эти же группы препаратов вводят в отделении реанимации и неотложной помощи. Терапия длится в течение 1-3 дней. Дополняют консервативное лечение Аторвастатином в дозировке более 40 мг. Назначают ингибиторы АПФ, например, Каптоприл.
ЭТО ИНТЕРЕСНО! Ингибиторы АПФ положительно влияют на структуру миокарда, они обладают ремоделирующими свойствами. Препараты позволяют уменьшить область постинфарктного рубца.
После медикаментозной помощи при инфаркте миокарда есть 2 варианта развития событий:
-
 Метализе
Метализетромболизисная терапия;
- балонная ангиопластика и стентирование коронарных сосудов.
Тромболизисная терапия подразумевает использование препаратов альтеплазы или тенектеплазы (Актилизе, Метализе). Раньше вводили стрептокиназу, но она вызывает сенсибилизацию и развитие аллергически реакций в организме.
ВНИМАНИЕ! Введение тромболитиков актуально только в терапевтическое окно – 2 первых часа с момента начала приступа боли.
Профилактика
Профилактика инфаркта миокарда заключается в соблюдении здорового образа жизни, отказа от курения, ликвидации малоподвижного образа жизни. Это необходимо сделать даже после перенесенного приступа, чтобы не спровоцировать повторный инфаркт миокарда.
После неотложной помощи необходимо уделить внимание не только лечению в стационаре, но и реабилитации после инфаркта миокарда, важно понимать, когда начинать период восстановления и ЛФК. Об этом подробнее читайте здесь.
=
=
Источник
Острое нарушение питания сердечной мышцы — распространенный патологический процесс.
Согласно статистическим данным, именно некроз считается основной причиной смерти пациентов. Контингент больных — лица за 50, мужского пола. Независимо от характера профессиональной деятельности. Также лица с хроническими заболеваниями сердца, сосудов любого возраста.
Инфаркт миокарда приводит к смерти в 40-50% случаев, бывает больше. Дынные различны. Примерно 30% больных погибает еще до приезда скорой помощи.
Причин тому несколько:
- Во-первых, сам по себе процесс протекает стремительно. В течение считанных минут возможно развитие массивного отмирания клеток. Сократительная способность падает, все органы и системы испытывают голодание.
- Во-вторых. Мало кто имеет достаточные знания о методах неотложной помощи. Низкая медицинская культура присуща в основном постсоветскому пространству, хотя это и не исключительная проблема одного региона.
Качественное восстановление возможно под контролем специалиста. На догоспитальном этапе человек должен приложить усилия для оказания первой помощи, сохранения жизни себе или другому. Что нужно делать при ИМ?
Как отличить инфаркт от стенокардии
Проблема актуальна даже для докторов-кардиологов. Самостоятельно провести дифференциальную диагностику невозможно. Определяются оба процесса только примерно.
Специфические признаки некроза кардиальных структур:
- Острая боль. Дискомфорт крайне интенсивный. Отдает в лопатку, спину вообще, шею, челюсть, предплечье, двигается вплоть до кисти. Сила столь велика, что пациент может потерять сознание.
Есть и более коварный вариант. Когда дискомфорт средний или слабый, но навязчивый, продолжается свыше получаса. Нужно запомнить: при стенокардии боли всегда выраженные, но не невыносимые, длятся до 30 минут максимум.
В любом случае первым действием при обнаружении стойкой сердечной боли должен стать вызов скорой помощи. Своими силами отграничить состояния не получится.
- Действие Нитроглицерина есть. Но на фоне инфаркта миокарда оно неполное, частичное. Дискомфорт стихает, но не проходит. Приступ коронарной недостаточности лучше реагирует на препараты, потому возможна стабильная коррекция состояния пациента. Нужно внимательно прислушаться к самочувствию.
- Выраженная аритмия. Встречается чаще при некрозе сердечной мышцы. Сопровождается типичными нарушениями: замирание в грудной клетке, переворачивание, завязывание узлом, пропускание ударов. Это неспецифические моменты, потому сказать точно, что стало причиной невозможно.
- Обморочные состояния. На фоне инфаркта встречаются также чаще.
- Выраженная одышка. Невозможность набрать воздуха, проблемы с естественным процессом. Нарастает паника, чувство страха.
- Повышенная потливость. Почти не встречается при приступе. На фоне некроза много чаще. Говорит о резком падении артериального давления и ослаблении сердечной деятельности.
- Скорость прогрессирования. Инфаркт протекает агрессивнее, быстрее приводит к нарушениям самочувствия. У представительниц слабого пола развивается постепенно, чем отличается от приступа коронарной недостаточности. У пациенток выявление патологии проходит проще.
В целом же отграничить инфаркт от стенокардии без специальных методов нельзя. Да и большого значения на догоспитальном этапе подобная дифференциация не имеет.
Примерно в 15% случаев неотложное состояние вообще не дает каких-либо симптомов. В группе повышенного риска становления «немого» инфаркта — лица старше 50 лет, больные сахарным диабетом и артериальной гипертензией.
Первая помощь самому себе
Алгоритм действий при подозрениях на некроз кардиальных структур:
- Вызов скорой. Собственное состояние описать четко, кратко и по существу. Приукрашивать не нужно, скрывать что-либо тем более.
Бригады и России и странах СНГ загружены под завязку, врачей и даже фельдшеров не хватает, потому диспетчеры вынужденно ранжируют ситуации по приоритетности. Первыми как раз идут сердечники и дети.
Если не дать понять всю серьезность положения, есть риск, что придется ждать «скорую помощь» в течение нескольких часов. Инфаркт не терпит таких промедлений.
- Открыть форточку или окно. Острый некроз кардиальных структур приводит к невозможности адекватного газообмена.
Легочная артерия и сосуды малого круга стенозируются (сужаются), возникает гипоксия всех тканей организма из-за падения сократительной способности миокарда.
Если в атмосферном воздухе недостаточно кислорода, ситуация будет усугубляться. Ишемия мозга и дальнейшее прогрессирование инфаркта, наиболее вероятные моменты.
- Принять таблетку Нитроглицерина,но только с санкции врача. Препарат и его аналоги частично помогает облегчению болевого синдрома.
Принимать Валидол, Корвалол и фармацевтические средства на основе фенобарбитала не рекомендуется в качестве основных. Они не дадут выраженного эффекта. Не всегда и органические нитраты действуют нужным образом.
Обширный инфаркт — противопоказание к приему Нитроглицирина. Возможно стремительное развитие аритмических нарушений. Если указаний врача нет, то лучшим решением станет не принимать ничего до приезда специалистов.
- Занять удобное положение. Горизонтальная ориентация сопряжена с нарушением нормального дыхания. Может возникнуть асфиксия и прочие проблемы. При потере сознания — рвота. Потому лучше найти устойчивое положение сидя. Всегда учитывается возможность обморока.
- Снять давящую, тугую одежду. Особенно рубашку с воротником, футболку и т.д. Компрессия каротидного синуса, локализованного в области шеи, приведет к рефлекторному падению частоты сердечных сокращений. На фоне текущего инфаркта это почти гарантированная смерть.
- Успокоиться. Неотложное состояние сопряжено с развитием выраженной тревоги, страха. Это так называемая паническая атака. В такие моменты возникают навязчивые мысли, психическое, моторное возбуждение.
Вызывать скорую помощь нужно при любых подозрениях. Признаки инфаркта у женщин описаны здесь, а у мужчин — тут. Ложная скромность стоит жизни. В домашних условиях ни инфаркт, ни стенокардия не лечатся.
Помощь другому человеку
Намного сложнее обстоит дело с первичными мероприятиями для стороннего пациента. Если пострадавший жалуется на сильные боли в груди, нужно немедленно вызывать скорую медицинскую помощь. Рассказать о состоянии, предположить развитие некроза сердечной мышцы.
Далее:
- Помочь усадить человека. Укладывать не рекомендуется по уже названным причинам. Асфиксия на фоне отека легких и/или рвота. Возможен летальный исход до приезда специалистов. Причем вне кардиальных причин.
- Дать Нитроглицерин при незначительной по интенсивности боли. Вообще же от применения средств лучше воздержаться, если не было четкого указания лечащего специалиста по кардиологии. Допустимая дозировка при назначении доктора — 1 таблетка. Возможно дополнительное применение аспирина, опять же по показаниям.
- Открыть форточку, окно. Если пациент находится дома или в помещении. Переместить больного в тепло, когда состояние развилось в зимнее время года. Летом необходимости нет. Но под человека подложить ткань или одежду, чтобы не было прямого контакта с холодной землей, асфальтом.
- Успокоить человека. Не давать интенсивно двигаться. Физические действия сказываются на частоте сердечных сокращений. Избыточная стимуляция кардиальных структур приводит к большему усугублению ишемического процесса.
- При наличии возможности — измерить частоту сердечных сокращений.
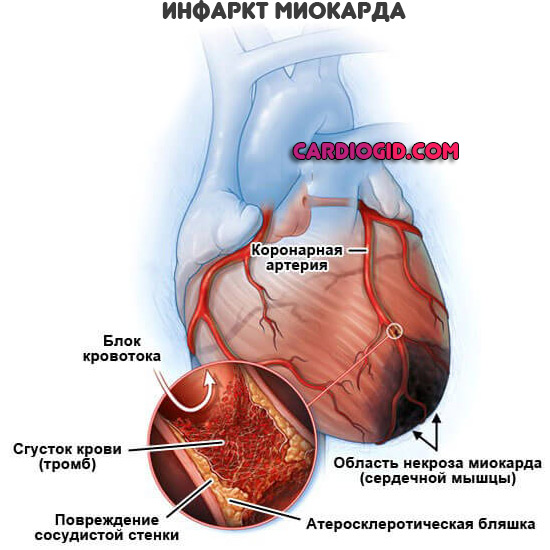
Если пациент без сознания
Алгоритм несколько иной:
- Перенести человека в безопасное место. Например, когда больной находится близко к дороге, трассе.
- Окликнуть, осторожно потрясти за плечо. Попытаться таким образом вывести из синкопального состояния.
- Проверить пульс. На фоне текущего инфаркта колебания сосудов в области запястий, шеи будут минимальны.
- Оценить характер дыхания, его наличие. Нужно наклониться и послушать.
- Освободить язык. В обморочном состоянии он может запасть в горло и перекрыть дыхательные пути.
- Голову осторожно поворачивают на бок. На случай начала рвоты, чтобы пищевые массы и желудочное содержимое не спровоцировало аспирацию и смерть от асфиксии.
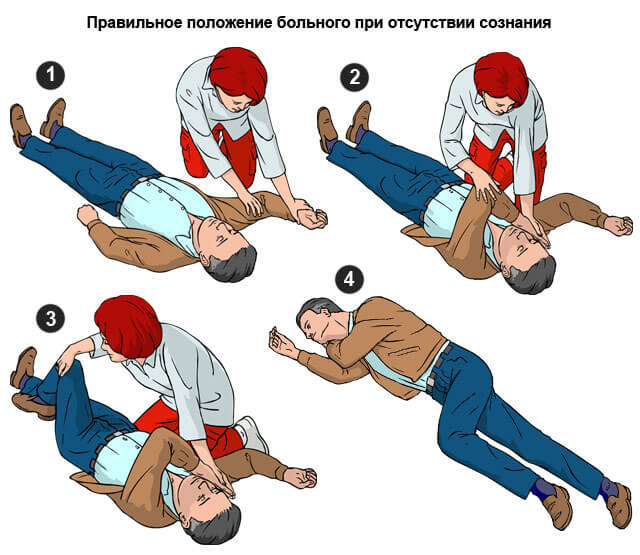
При остановке сердца
Рекомендуется провести прямой массаж.
Раскрытые ладони складывают, помещают друг на друга. Руки кладут на грудную клетку, по центру, в области впадины. Ритмично давить со скоростью 100-120 движений в минуту.
Сила должна быть достаточной для смещения грудной клетки на 5 см вглубь.
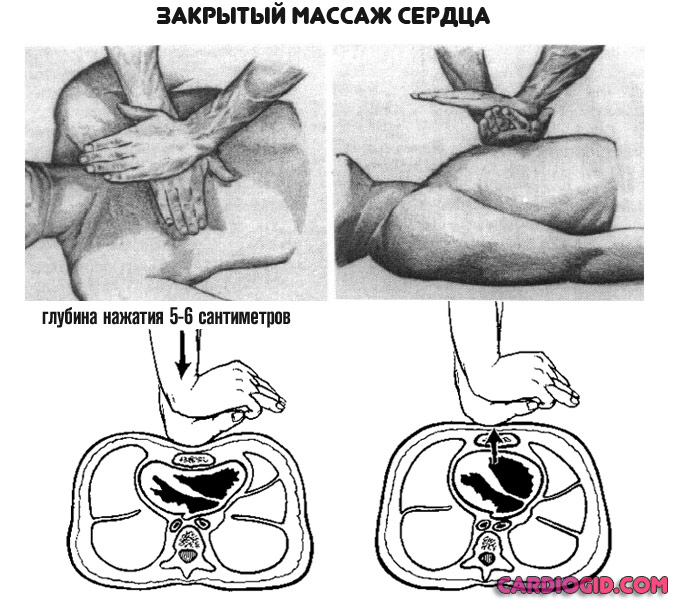
Клинические рекомендации оказания первой помощи говорят о том, что перелом ребер — не основание для прекращения массажа.
Искусственное дыхание лучше не делать. Без отработанного навыка толку от метода не будет, ценное время же потеряется.
Сам по себе массаж физически изнурительный процесс. Каждые 2-3 минуты рекомендуется меняться с окружающими. Получить полезный опыт можно после прохождения соответствующих курсов.
По прибытии бригады реанимационные мероприятия прекращаются. Нужно сообщать медицинскому персоналу данные о состоянии, также, если проводились изменений артериального давления, ЧСС — жизненно важные показатели.
На первичные диагностические мероприятия — оценку сердечной деятельности, дыхания, должно уйти не более 2-3 минут.
Больше не рекомендуется, риски слишком высоки, время уходит. При необходимости возможно сопровождение человека в приемное отделение. Особенно, если это пожилой родственник или психический больной. Вопрос решается в индивидуальном порядке.
Чего делать категорически нельзя
Запрещены следующие действия:
- Заниматься физической активностью. В некоторых случаях инфаркт миокарда проявляет себя брадикардией. Частота сердечной деятельности уменьшается.
Особо инициативные люди начинают приседать, отжиматься. Этого делать категорически нельзя. ЧСС возрастет за счет рефлекторной стимуляции кардиальной активности, но какой ценой?
Сократительная способность миокарда падает, кровоток ослабевает. От повышенной частоты сокращений ситуация станет только хуже. Риск смерти резко возрастет.
- Принимать препараты. Вопрос вероятного экстренного состояния и методов самопомощи обсуждается с кардиологом. Если он разрешает принимать Нитроглицерин — пить его допустимо. В остальных случаях состояние может ухудшиться. То же касается Аспирина и прочих медикаментов.
- Умываться холодной водой. Низкотемпературное воздействие на ткани лица приведет к рефлекторному сужению сосудов. В том числе коронарных. Это естественный ответ организма на интенсивный раздражитель. Питание кардиальных структур ослабнет. Стоит ли говорить, как среагирует сердца на такой процесс? Умываться нельзя и горячей, и даже теплой водой.
- Паниковать, нервничать. Негативный эмоциональный фон приведет к выбросу большого количества кортизола, адреналина и прочих гормонов стресса. В том числе ангиотензина, ренина. Они приведут к стенозу (сужению) сосудов, коронарных артерий. Питание сердца и тканей тела ослабнет. Это повысит вероятность смерти или, как минимум, ускорит прогрессирования инфаркта миокарда.
- Принимать пищу. Есть нельзя потому как вероятно развитие рвоты. При потере сознания возникает рефлекторный процесс. Подобный ответ тела — результат ишемии головного мозга. Возможна аспирация желудочным содержимым и смерть от асфиксии.
- Пытаться справиться самостоятельно. Скорую вызывать необходимо. Это аксиома. При условии, что пациент еще планирует жить. Потому как без госпитализации шансы стремятся к нулю.
- Если пострадал кто-то другой — не стоит трясти человека. Пытаться привести его в чувства, бить по щекам. Такие методы хороши для кинематографа, но строго противопоказаны в реальной жизни. Возможны травмы шейного отдела позвоночника, развитие рвоты, прочие опасные ситуации.
При наличии машины больного перевозят в стационар своими силами. Это целесообразно только, если учреждение находится недалеко или же есть шансы на быструю транспортировку.
Что делают медики в первый момент
Неотложная помощь при инфаркте миокарда — не способ лечения, но путь к поддержанию минимально возможной жизнедеятельности, затормаживания процесса.
Первое, что делают фельдшеры или врачи — оценивают объективное состояние человека. Порой доходит до абсурда, и они пытаются выяснить самочувствие у лиц без сознания, но это скорее исключение из правил.
Измеряется артериальное давление, частота сердечных сокращений. Аускультация предоставляет информацию о шумах в грудной клетке.
Задача номер один для докторов — частично стабилизировать состояние пациента и довезти его до стационара. Затем человека помещают в реанимацию.
Меры по воздействию консервативные. Применяют следующие препараты:
- Эпинефрин, Адреналин. Они искусственно стимулируют сердечную деятельность. Особенно актуальны при критическом падении артериального давления и существенно брадикардии менее 50 ударов в минуту. В остальных случаях применение категорически противопоказано. Возможно усугубление течения патологического процесса.
- Спазмолитики. Снимают избыточную скованность мышц, частично восстанавливают кровоток, устраняют болевые ощущения.
- Бета-блокаторы. Для выравнивания сердечного ритма. Конкретные наименования определяются специалистами. Если больного сопровождает родственник, стоит сообщить о наличии заболеваний кардиального, сосудистого профиля и рассказать о схеме назначенной терапии. Это поможет сориентироваться.
- Антагонисты кальция. Для обеспечения нормальной сократимости миокарда.
- Ненаркотические и наркотические, опиоидные обезболивающие. Анальгетики применяются, если пациент находится в сознании для облегчения состояния. Поскольку оно крайне мучительно переносится человеком.
- Нитроглицерин. Только при отсутствии противопоказаний. Обычно назначается на догоспитальном этапе самими специалистами бригады скорой помощи.
Внимание:
Запрещено применять сердечные гликозиды, антиаритмические медикаменты. Они спровоцируют остановку сердца и смерть. Вероятность осложнений высока, потому требуются приличный опыт и квалификация.
Первая помощь при инфаркте миокарда обеспечивает хороший прогноз течения и исхода патологического процесса. В отсутствии возможности грамотной поддержки шансы на выживание резко падают.
Прохождение специализированных курсов — хорошая инвестиция в будущее. В том числе на случай развития неотложного состояния у самого человека или его близких.
Источник
