Что применяют при гипертоническом кризе с левожелудочковой недостаточностью
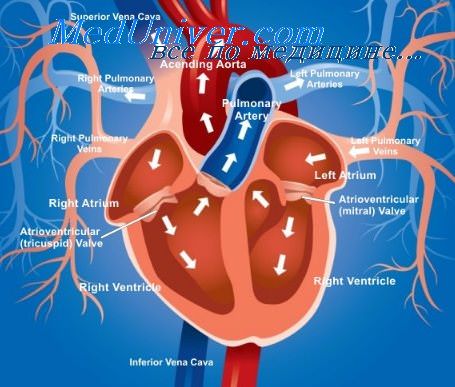
Лечение острой левожелудочковой недостаточности. Терапия левожелудочковой недостаточности
Лечение острой левожелудочковой недостаточности имеет некоторые особенности в зависимости от ее патогенеза. Если острая левожелудочковая недостаточность сочетается с низким центральным венозным давлением (что говорит о гиповолемии), необходимо введение дополнительных объемов жидкости, особенно после обильного диуреза. В этих случаях особого внимания заслуживает динамика ЦВД и застоя в легких. Таким больным для улучшения кровообращения на уровне микрососудов показано введение гемодеза, гепарина и кортикостероидов.
Ранняя стадия острой левожелудочковой недостаточности (гипотонический синдром) является наиболее легким видом расстройств. Лечение в этом случае должно быть осторожным, умеренным. В этой стадии механизмы защиты имеют положительное влияние на стабилизацию гемодинамики. Наблюдение за состоянием последней, направлением ее сдвигов является едва ли не основной задачей. Главное в ситуации — максимально ослабить действие повреждающих миокард факторов (ишемии, перегрузки сердца). В этом случае показаны кислородотерапия, препараты, снижающие возбуждение ЦНС.
Если диурез достаточен, нет признаков тканевого ацидоза, то не следует специально стремиться к повышению АД, так как умеренная гипотензия защищает сердце от перегрузки.
Лечение острой застойной недостаточности кровообращения включает терапию сердечной астмы, отека легких. Отек легких требует максимально быстрой ликвидации, так как создает условия для развития тотальной тканевой гипоксии (“удушения”), включая само сердце и мозг.
Основными задачами терапии являются: 1) снижение гидростатического давления в сосудах легких; 2) увеличение насосной функции ЛЖ; 3) уменьшение пенообразования в легких, которое резко ухудшает аэрацию крови; 4) повышение насыщения крови кислородом. Для разгрузки миокарда с самого начала лечения применяются периферические вазодилататоры. Осторожность в их назначении требуется только при сочетании острой ЛЖН с резкой гипотонией.

В этих случаях вазодилататоры необходимо сочетать с кортикостероидами, симпатомиметиками. Контроль за эффективностью лечения осуществляется по уровню АД, регрессу отека легких, уменьшению одышки, росту диуреза, росту парциального давления кислорода в артериальной крови. Одновременно с периферическими вазодилататорами применяются массивные дозы мочегонных препаратов внутривенно, начиная с 80—120 мг фуросемида, часто повторно. ЭКГ-контроль позволяет своевременно выявить нарушения калиевого обмена и внести соответствующую коррекцию для профилактики аритмий при введении мочегонных. При неожиданно быстром падении ОЦК после мочегонных необходимо введение декстранов.
Важным компонентом лечения отека легких является введение наркотиков. Морфий способствует уменьшению одышки, стабилизации системного кровообращения и разгрузке его малого круга.
Введение эуфиллина внутривенно часто дает положительный эффект, особенно при ОКНК, обусловленной гипертоническими кризами и аортальными пороками сердца, но при инфаркте миокарда, особенно в сочетании с аритмиями, может быть опасным.
Повышение содержания кислорода в артериальной крови обеспечивается применениям пеногасителей б сочетании с ингаляциями кислорода, особенно под повышенным давлением.
Сердечные гликозиды противопоказаны при острой недостаточности кровообращения у яиц с митральным стенозом, обструктивной кардиомиопатией, когда препараты реально усиливают деятельность только правого желудочка, тем самым увеличивая отек легких. При ИМ, как было сказано, они показаны только при тахиаритмиях и высоком ЦВД. Однако и в этих случаях начинать терапию необходимо с разгрузки периферическими вазодилататорами и мочегонными. Необходимо сочетать лечение ОЛЖН с коррекцией аритмий (при их наличии), высокого АД при гипертониях или стабилизацией углеводного обмена у лиц с сахарным, диабетом.
При отеке легких бетаблокаторы противопоказаны. Антагонисты кальция в дозах, не угнетающих миокард, помогают его разгрузке, особенно при исходном высоком АД. Они могут сочетаться с инфузией каптоприла. При нарастающей ОЛЖН и неэффективности медикаментов необходимо подключать вспомогательное кровообращение и искусственную вентиляцию легких. Однако прогноз у таких больных остается неблагоприятным.
– Также рекомендуем “Острая сосудистая недостаточность. Обморок”
Оглавление темы “Недостаточность кровообращения”:
1. Недостаточность кровообращения. Виды недостаточности кровообращения
2. Параметры кровообращения. Нормальные показатели кровообращения
3. Показатели функционирования сердца. Показатели недостаточности кровообращения
4. Механизм развития недостаточности кровообращения. Патогенез недостаточности кровообращения
5. Острая кардиальная недостаточность кровообращения. Клиника острой сердечной недостаточности
6. Сердечная астма. Острая правожелудочковая недостаточность
7. Лечение сердечной астмы. Терапия острой сердечной недостаточности
8. Вазодилататоры при сердечной астме. Инотропная терапия при острой сердечной недостаточности
9. Лечение острой левожелудочковой недостаточности. Терапия левожелудочковой недостаточности
10. Острая сосудистая недостаточность. Обморок
Источник
Оглавление темы “Разрывы миокарда при инфаркте миокарда ( оим, ОИМ ). Осложнение гипертонического криза. Лечение осложнений гипертонических кризов.”: Неотложная помощь при гипертоническом кризе I ( первого ) типа. Принципы лечения криза I типа.1. Дибазол является оптимальным гипотензивным средством для купирования гипертонического криза I типа (вводится 8—10 мл 0,5% или 4—5 мл 1% раствора внутривенно, медленно, в разведении физраствором). Действие препарата начинается через 10— 15 мин. и продолжается не более 3 ч. 2. Купирование психоэмоционального возбуждения хорошо осуществляется использованием рауседила, обладающего гипотензивным и седативным действием (ампулы по 1 мл 0,1% или 0,25% р-ра); его вводят по 1—2,5 мг в/в, эффект наступает через 30—60 мин. (при наличии нарушения мозгового кровообраобращения от введения данного препарата следует воздержаться). Рауседил с успехом можно заменить транквилизатором сибазон (синонимы: ре-ланиум, седуксен). Данный препарат выпускается в ампулах по 2 мл 0,5% раствора, при кризовых состояниях в/в вводится 2—4 мл. 3. Для предупреждения развития острой левожелудочковой недостаточности и отека легких уменьшение объема циркулирующей крови производится путем в/в введения лазикса (синоним: фуро-семид, 2 мл 1% раствора, 20 мг/амп.), в количестве 0,5—1 мг/кг. Во всех случаях (кроме беременности) использовать фуросемид следует вместе с препаратами калия и магния (10 мл панангина в/в медленно, за Ю мин., или перорально 2-4 таблетки).
Если в течение 20—30 мин. после введения дибазола эффект отсутствует, рекомендуется ввести клофелин ( 1 мл 0,01% раствора) или бензогексоний 12,5—25 мг (0,5—1 мл 2,5% раствора), подкожно или внутримышечно. Лечебный эффект наступает в течение 10—30 мин. Для купирования гиперкардиокинетики, особенно характерной для гипертонического криза I типа, можно применять блока-тор адренергических бета-рецепторов обзидан (5—10 мг, медленно, в/в, в разведении на физрастворе). Некоторым больным хорошо помогает клофелин. Данный препарат, воздействуя на адренореактивные системы, оказывает гипотензивное и седативное действие. Применяется клофелин в таблетках сублингвально или внутрь, по 0,3—0,45 мг (до 1,5 мг). При в/в введении используют 0,01% раствор в количестве 0,5—1,5 мл (0,05-0,15 мг), в разведении на физрастворе. Следует помнить, что изредка клофелин на первоначальном этапе своего действия может вызвать транзиторную гипертензию. Ряду больных помогает сублингвальное назначение 10-20 мг нифедипина (коринфар). Данный препарат обладает антигипертензивным, антиангинальным и антиаритмическим эффектом. – Также рекомендуем “Неотложная помощь при гипертоническом кризе II ( второго ) типа. Принципы лечения криза II ( второго ) типа.” |
Источник
МГМСУ им. Н.А. Семашко Национальное научно-практическое общество скорой медицинской помощи, Москва
Резкое внезапное повышение артериального давления (АД) до индивидуально высоких величин при минимальной субъективной и объективной симптоматике рассматривают, как неосложненный гипертонический криз (ГК), а при наличии опасных или бурных проявлений с субъективными и объективными признаками церебральных, сердечно–сосудистых и вегетативных нарушений называют осложненным ГК.
По данным Национального научно–практического общества скорой медицинской помощи, за последние 3 года в целом по РФ число вызовов скорой медицинской помощи (СМП) по поводу гипертонического криза и числа госпитализаций увеличилось в среднем в 1,5 раза. Тем не менее до настоящего времени на догоспитальном этапе нет четкого алгоритма применения лекарственных средств для оказания неотложной помощи при внезапном повышении АД или ГК.
Внезапное повышение АД может провоцироваться нервно–психической травмой, употреблением алкоголя, резкими колебаниями атмосферного давления, отменой гипотензивной терапии и др. При этом главную роль играют два основных патогенетических механизма: сосудистый – повышение общего периферического сопротивления за счет увеличения вазомоторного (нейрогуморальные влияния) и базального (при задержке натрия) тонуса артериол; и кардиальный – увеличение сердечного выброса за счет повышения частоты сердечных сокращений, объема циркулирующей крови (ОЦК), сократимости миокарда.
Клинически ГК проявляется субъективными и объективными признаками. К субъективным признакам относятся головная боль, несистемное головокружение, тошнота и рвота, ухудшение зрения, кардиалгия, сердцебиение и перебои в работе сердца, одышка; к объективным – возбуждение или заторможенность, озноб, мышечная дрожь, повышенная влажность и гиперемия кожи, субфебрилитет, преходящие симптомы очаговых нарушений в ЦНС; тахи– или брадикардия, экстрасистолия; клинические и ЭКГ–признаки гипертрофии левого желудочка; акцент и расщепление II тона над аортой; признаки систолической перегрузки левого желудочка на ЭКГ.
Таким образом, диагностика ГК основывается на следующих основных критериях: внезапное начало; индивидуально высокий подъем АД; наличие церебральных, кардиальных и вегетативных симптомов.
Тактика оказания неотложной помощи зависит от выраженности симптоматики, высоты и стойкости АД, в частности, диастолического, а также от причины, вызвавшей повышение АД и характера осложнений.
В зависимости от особенностей центральной гемодинамики выделяют гипер– и гипокинетические ГК (табл. 1). Наиболее частые осложнения ГК представлены в таблице 2.
Алгоритм купирования гипертонического криза представлен на рисунке 1. При лечении внезапного повышения АД, не сопровождающегося бурной клинической картиной и развитием осложнений, требуется обязательное врачебное вмешательство, которое, однако, не должно быть агрессивным. Следует помнить о возможных осложнениях избыточной гипотензивной терапии – медикаментозных коллапсах и снижении мозгового кровотока с развитием ишемии головного мозга. Особенно постепенно и осторожно (не более чем на 20–25% от исходного в течение 40 мин) следует снижать АД при вертебробазилярной недостаточности и появлении очаговой неврологической симптоматики. Причем больной должен находиться в горизонтальном положении в связи с возможностью более резкого снижения АД. В подавляющем большинстве случаев для лечения внезапного повышения АД возможно сублингвальное применение лекарственных средств.
Рис. 1. Алгоритм купирования гипертонического криза
При отсутствии значительной тахикардии терапию неосложненного криза целесообразно начинать с приема 10–20 мг нифедипина под язык. Препарат отличается хорошей предсказуемостью терапевтического эффекта: в подавляющем большинстве случаев через 5–30 мин начинается постепенное снижение систолического и диастолического АД (на 20–25%) и улучшается самочувствие пациентов, что позволяет избегнуть некомфортного (а иногда и опасного) для пациента парентерального применения гипотензивных средств. Продолжительность действия препарата – 4–5 ч, что позволяет начать в это время подбор плановой гипотензивной терапии. При отсутствии эффекта прием нифедипина можно повторить через 30 мин. Клинические наблюдения показывают, что эффективность препарата тем выше, чем выше уровень исходного АД. Побочные эффекты нифедипина связаны с его вазодилатирующим действием – сонливость, головная боль, головокружение, гиперемия кожи лица и шеи, тахикардия. Противопоказания: синдром «тахи–бради» (как проявление синдрома слабости синусового узла); острая коронарная недостаточность (острый инфаркт миокарда, нестабильная стенокардия); тяжелая сердечная недостаточность; гемодинамически значимый стеноз устья аорты; гипертрофическая кардиомиопатия; повышенная чувствительность к нифедипину. Следует учитывать, что у пожилых больных эффективность нифедипина возрастает, поэтому начальная доза препарата при лечении ГК должна быть меньше, чем у молодых пациентов.
При непереносимости нифедипина возможен прием под язык ингибитора ангиотензинпревращающего фермента (АПФ) каптоприла в дозе 25–50 мг. При сублингвальном приеме гипотензивное действие каптоприла развивается через 10 мин и сохраняется около 1 ч. Побочные эффекты ингибиторов АПФ: ангионевротический отек; аллергические кожные реакции; нарушение почечной функции (у больных из группы риска – повышение уровня мочевины и креатинина, протеинурия, олигурия); сухой кашель (вследствие повышения уровня брадикинина и увеличения чувствительности бронхиальных рецепторов); бронхоспазм; артериальная гипотония, головная боль, головокружение, слабость, утомляемость, обморок, сердцебиение. Противопоказания: двусторонний стеноз почечных артерий; состояние после трансплантации почки; гемодинамически значимый стеноз устья аорты, левого атриовентрикулярного отверстия, гипертрофическая кардиомиопатия. Использование ингибиторов АПФ не показано при беременности, в том числе при эклампсии беременных.
При гиперкинетическом варианте гипертонического криза возможен сублингвальный прием клонидина в дозе 0,075 мг. Гипотензивное действие развивается через 15–30 мин, продолжительность действия – несколько часов. Побочные эффекты: сухость во рту, сонливость, ортостатические реакции. Прием клонидина противопоказан при брадикардии, синдроме слабости синусового узла, атриовентрикулярной блокаде II–III степени; нежелательно его применение при остром инфаркте миокарда, выраженной энцефалопатии, облитерирующих заболеваниях сосудов нижних конечностей, депрессии.
При наличии противопоказаний к применению b–адреноблокаторов назначают магния сульфат в дозе 1000–2500 мг в/в медленно (в течение 7–10 мин и более), а при невозможности обеспечить в/в введение препарата допустимо (как исключение) в/м введение препарата в теплом виде с последующим прогреванием места инъекции. Сульфат магния обладает сосудорасширяющим, седативным и противосудорожным действием, уменьшает отек мозга. Применение его особенно показано при ГК, сопровождающемся развитием судорожного синдрома (в частности, при эклампсии беременных), а также при появлении желудочковых нарушений ритма на фоне повышения АД. Гипотензивный эффект развивается через 15–25 мин после введения. Побочные эффекты: угнетение дыхания (устраняется в/в введением 5–10 мл 10% раствора хлорида кальция), брадикардия, атриовентрикулярная блокада II степени. Противопоказания: гиперчувствительность, гипермагниемия (почечная недостаточность, гипотиреоз), миастения, выраженная брадикардия, атриовентрикулярная блокада II степени.
При лечении осложненного ГК необходимо быстрое (в течение первых минут, часов) снижение АД на 20–30% по сравнению с исходным. Для этого используют главным образом парентеральное введение лекарственных средств.
ГК с гипертонической энцефалопатией требует быстрого и осторожного снижения АД, лечения и профилактики отека мозга и судорожного синдрома. Для этого используют нифедипин п/я в дозе 10–20 мг (разжевать). При недостаточной его эффективности, а также при невозможности использовать сублингвальный прием лекарств (например, при упорной рвоте) целесообразно применение магния сульфата (1000–2500 мг в/в медленно в течение 7–10 мин), в/в введение дибазола. Дибазол (5–10 мл 0,5% раствора) оказывает умеренное гипотензивное действие – резкое снижение АД может в этой ситуации ухудшить состояние больного. Гипотензивный эффект дибазола обусловлен уменьшением сердечного выброса и расширением периферических сосудов вследствие его спазмолитического действия, после внутривенного введения он развивается через 10–15 мин и сохраняется 1–2 ч. Побочные эффекты: парадоксальное кратковременное повышение АД; иногда – повышенная потливость, чувство жара, головокружение, головная боль, тошнота, аллергические реакции. Противопоказания: тяжелая сердечная недостаточность, повышенная чувствительность к препарату.
В зависимости от выраженности соответствующей симптоматики показано дополнительное введение 10 мл 2,4% раствора теофиллина в/в медленно (в течение 5 мин), 10 мг диазепама в/в; в/в инфузия маннитола в дозе 0,5–1,5 г/кг (до 40 г) с последующим в/в введением фуросемида; возможно использование дексаметазона (4–8 мг в/в).
При ГК с инсультом необходима стабилизация АД на уровне, превышающем на 5–10 мм рт.ст. привычный для больного уровень АД. Для этого используют медленное (в течение 7–10 мин и более) в/в введение магния сульфата в дозе 1000–2500 мг (как исключение, допустимо в/м введение препарата в теплом виде с последующим прогреванием места инъекции). При наличии противопоказания к применению магния сульфата показан нифедипин в дозе 5–20 мг п/я (разжевать), а при невозможности использовать такой путь введения (например, при коме) – дибазол в/в (в/м) в дозе 30–40 мг.
В случае ГК с острой левожелудочковой недостаточностью показано применение наркотических анальгетиков (1 мл 1% раствора морфина в/в струйно дробно), в/в капельное введение нитратов (нитроглицерина либо изосорбид–динитрата внутривенно капельно со скоростью 50–100 мкг/мин, не более 200 мкг/мин). Гипотензивное действие развивается через 2–5 мин от начала инфузии. Фуросемид вводят в/в в дозе 60–80 мг (до 200 мг). Гипотензивное действие развивается через 2–3 мин после введения и обусловлено на первом этапе вазодилатирующими свойствами препарата (расширяет периферические вены, снижает преднагрузку), а уже затем диуретическим действием и снижением ОЦК. Мочегонные препараты не заменяют действие других гипотензивных средств (поскольку в большинстве случаев гипертонический криз обусловлен вазоконстрикцией при нормальном или даже сниженном ОЦК), а дополняют и усиливают их эффект. Следует помнить, что применение нитратов и мочегонных средств не показано при развитии на фоне криза мозговой симптоматики, эклампсии.
При ГК с развитием тяжелого приступа стенокардии или инфаркта миокарда также показано внутривенное введение наркотических анальгетиков (морфина гидрохлорида в/в струйно дробно) и нитратов (нитроглицерина или изосорбид–динитрата п/я или в/в капельно). При развитии на фоне гипертонического криза ангинозного статуса, тахикардии и нарушений ритма и при отсутствии признаков сердечной недостаточности целесообразно также внутривенное введение b–адреноблокаторов (пропранолола). Необходимое условие – возможность тщательного мониторирования АД, частоты сердечных сокращений и ЭКГ (в связи с опасностью развития брадикардии, атриовентрикулярной блокады и др.).
При ГК с расслаиванием аорты параллельно с купированием болевого синдрома морфином или морфином с дроперидолом необходимо уменьшение сократимости миокарда и быстрое снижение АД до оптимального уровня (100–120 мм рт.ст. для систолического и не более 80 мм рт.ст для диастолического). Препаратами выбора служат пропранолол (по 1 мг каждые 3–5 мин до достижения ЧСС 50–60 в 1 мин, уменьшения пульсового давления до уровня менее 60 мм рт.ст., или до достижения общей дозы 0,15 мг/кг, или до появления побочных эффектов) и нитропруссид натрия, при его отсутствии – нитраты (нитроглицерин, изосорбид-динитрата). Приемлемо сублингваль ное применение нифедипина (10–20 мг п/я, разжевать). Введение b–адреноблокаторов должно предшествовать введению любых лекарственных средств, способных вызвать тахикардию; при наличии противопоказаний к применению b–адреноблокаторов используют верапамил в дозе 5–10 мг в/в струйно (вводят в течение 2–3 мин); при необходимости возможно повторное введение 5 мг препарата через 5–10 мин.
При ГК с выраженной вегетативной и психоэмоциональной окраской (вариант панической атаки) следует избегать парентерального введения препаратов, сублингвально применяют пропранолол (20 мг) и диазепам (5–10 мг).
При ГК в результате прекращения приема клонидина b–адреноблокаторы противопоказаны. Применяют клонидин п/я в дозе 0,075–0,15 мг с повторением каждый час (до получения клинического эффекта или до достижения общей дозы 0,6 мг) или в/в (менее целесообразно в/м) в дозе 0,15 мг.
Следует отметить, что до настоящего времени для лечения ГК на догоспитальном этапе наиболее часто применяют парентеральное применение клонидина, сернокислой магнезии, а также дибазола, дроперидола. В то же время, при внезапном повышении АД в большинстве случаев необходимым и достаточным является сублингвальное применение лекарственных средств, в частности, нифедипина. Использование клонидина ограничивает плохая предсказуемость эффекта (независимо от дозы препарата, помимо коллапса, возможно даже повышение АД за счет первоначальной стимуляции периферических b–адренорецепторов) и высокая вероятность развития побочных эффектов. Внутримышечное введение магния сульфата болезненно и некомфортно для пациента, а также чревато развитием осложнений, наиболее неприятное из которых – образование инфильтратов ягодицы. Дибазол не обладает выраженным гипотензивным действием, его применение оправдано только при подозрении на нарушение мозгового кровообращения. Внутривенное введение пропранолола требует от врача определенного навыка в связи с возможностью серьезных осложнений. Применение диазепама и дроперидола показано только при выраженном возбуждении больных. Следует учитывать, что седативные и снотворные средства могут «смазывать» неврологическую клинику, затрудняя своевременную диагностику осложнений ГК, в частности, нарушения мозгового кровообращения. Применение препаратов, обладающих недостаточным гипотензивным действием (но–шпы, папаверина и т.п.), при ГК, безусловно, не оправдано.
Показания к госпитализации сформулированы в национальных рекомендациях по диагностике и лечению артериальной гипертензии (Всероссийское общество кардиологов, секция артериальной гипертензии, 2001). Экстренная госпитализация показана в следующих случаях: ГК, не купирующийся на догоспитальном этапе; ГК с выраженными проявлениями гипертонической энцефалопатии; осложнения, требующие интенсивной терапии и постоянного врачебного наблюдения (инсульт, субарахноидальное кровоизлияние, остро возникшие нарушения зрения, отек легких).
Источник

