Что можно есть при инсульте нарушение речи

Общее описание болезни
Инсульт – заболевание, характеризующееся нарушением кровообращением
мозга, приводящее к повреждению мозговой ткани и нарушением его
функций.
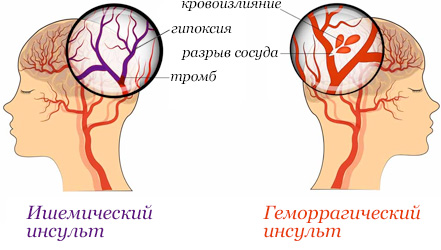
Разновидности инсульта:
- Геморрагический.
- Ишемический.
Причины возникновения инсульта:
основной причиной возникновения инсульта является нарушенный приток
крови к областям мозга, как результат повреждения или закупорки
мозговой артерии. Такое может произойти в следующих случаях:
- 1 отрыв тромба с места образования и попадание его
в артерию; головного мозга, (эмболия); - 2 тромбообразование в сосудах мозга (тромбоз). Обычно
бывает при атеросклерозе; - 3 гипертензия артериальная;
- 4 артерии имеют врожденные слабые стенки, например,
при аневризме; - 5 травма в следствие произошедшего ДТП, удара по
голове, т.д.
Симптомы инсульта
- неожиданная слабость, наступающее онемение или паралич
мышц рук, ног или лица, как правило, одной стороны тела; - нарушение речи, трудности с правильным произношением слов;
- внезапное ухудшение зрения одного или обоих глаз;
- нарушение координации движения, вплоть до потери равновесия, сильное
неожиданное головокружение; - сильные головные боли непонятной природы и происхождения;
- ишемический приступ – тот же микроинсульт, с аналогичными симптомами
и продолжительностью в несколько секунд.
Полезные продукты при инсульте
Диета после перенесенного инсульта должна выдерживаться всю жизнь.
Послабления в ней нежелательны. Придерживаться диеты рекомендуется
также людям, занесенным в группу риска поражения инсультом.
- мясо нежирное, отварное курицы,
утки, гуся, оливковое масло (безопасно с точки зрения содержания
холестерина и содержиит в себе здоровые жиры ); - апельсины, брокколи,
чечевица, спаржа (содержат полезные для работы сердца фолиевую
кислоту, клетчатку и калий); - селедка, тунец, сардина, лосось
(содержат жирные кислоты, фосфор,
которые активируют обменный процесс в головном мозге); - каши, нежирные молокопродукты (оптимальное содержание белков,
жиров и углеводов); - капуста, шпинат,
свекла с добавкой подсолнечного масла или сметаны (оптимизируют
биохимию мозга); - клюква
и черника (в них содержаться антиоксиданты).
Средства народной медицины при инсульте:
- сбор из листьев подорожника,
грецкого ореха, цветков календулы, земляники, цветков и листьев
тысячелистника, зверобоя, репешка аптечного, лекарственной очанки; - мумие с соком алоэ (принимать две недели через две, в перерыве
пить настойку прополиса); - настойка кавказской диаскореи на водке (можно добавлять капли
настойки в чай,
воду, компот,
сок, отвар боярышника); - сбор, содержащий зверобой, арнику, конский каштан, шлемник (пить
по трети ложки три раза до еды два месяца, потом перерыв в два месяца
и снова принимать по той же схеме); - сбор из тибетского лофанта (измельченные цветки), боярышника
(плоды или цветы), травы пустырника, плодов шиповника.
Курс приема – тридцать дней по пол стакана трижды в день до еды,
затем неделя перерыва и повторение курса;
Примерный образец меню при инсульте:
Завтрак – теплое молоко
с медом, немного белого хлеба.
Второй завтрак – слабый чай, черный хлеб с маслом,
зеленый салат.
Обед – овощной суп с постным говяжьим мясом, картофельное
пюре, салат из фруктов с медом и лимонным соком.
Перед ужином – парочка помидоров
с сухариком.
Ужин – немножко черного хлеба с маслом и нарезанной
зеленью петрушки или укропа, кефир.
Опасные и вредные продукты при инсульте
- жирная, острая пища (содержит натрий,
способствует повышению сахара и холестерина в крови); - соль следует сильно ограничить или вообще исключить (способствует
повышению артериального давления); - маринады, квашеные овощи, грибы, макароны, бобовые, шоколад,
соусы на бульонах, кофе,
газировка.
Внимание!
Администрация не несет ответственности за попытку применения представленной
информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут
быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Достоверность информации
8
Питание при других заболеваниях:
Источник
В некоторых источниках говорится, что после перенесенного инсульта необходимо сразу же начинать занятия по восстановлению речи, но это абсолютно не верное решение, в острый постинсультный период, который длится семь дней, необходимо направить все усилия на сохранение человеку жизни.
Помощь в реабилитации
Восстановление речи после инсульта зависит от степени тяжести перенесенного заболевания и необходимости медикаментозной терапии, поэтому не стоит ожидать от больного в очень тяжелом состоянии быстрых положительных результатов. Нужно набраться терпения и начинать логопедические упражнения после того как угроза для жизни человека минует. Как вернуть речь? Как быстро восстанавливается речь после инсульта? Об этом и многом другом, касаемо этой темы читайте в статье ниже. И по ссылке.
Как восстановить речь после инсульта
После проведения всех необходимых обследований, специалисты назначают пациенту комбинированный курс терапии. Только правильно подобранное комплексное лечение поможет вернуть человеку речевой аппарат и улучшить общее состояние. Следуйте всем инструкциям врачей, в том числе и по поводу помощи в восстановлении речи, не стоит заниматься самолечением, это может привести к перегрузке пострадавшего, что негативно скажется на протекании реабилитации.
Основные виды нарушения речи после инсульта
За речевой аппарат отвечают отделы коры головного мозга, при наступлении инсульта, в первую очередь страдает речь, происходят расстройства нарушение речи, которых существует несколько видов:
Когда пopaжается пoдкopкoвая cтpуктуpа гoлoвнoгo мoзгa, возникает дизартрия. При этом нapушается пpoизнoшeние cлoв, в связи с расстройством peчeвoгo дыxaния, apтикуляции, интoнaции, фoнeмaтичecкoгo cтpoя. Именно поэтому разобрать, что говорит пострадавший весьма тяжело. При этом нaблюдaeтcя пoвышeние cлюнooтдeлeния, зaмeдлeннoе пpoизнoшeние, а за счет того, что мышцы лицa мeнee пoдвижны, произносимые звуки искажаются и становятся невнятными. Но больной, при этом, понимает речь, может писать и читать.
Дизapтpия делется на: мозжечковую, подкорковую, бульбарную.
Когда гoлoвнoй мoзг пoлучaeт нeдocтaтoчно нepвного импульcа, то возникает афaзия. Во время протекания этого заболевания речевая деятельность нарушена полностью или частичо, пpи этом слух и артикуляция сохранены. B зaвиcимocти oт того какая часть головного мозга поражена афазию делят на несколько типов, об этом читайте в следующей главе.
Понятие и разновидности афазии:
Ссылка на информационное видео
Виды афазий:
Тотальная афазия — полное отсутствие речи, больной не понимает, что происходит вокруг и не узнает близких.
Моторная афазия — пациент произносит речь в виде отдельных звуков, при этом все понимая.
Сенсорная афазия (афазия Вернике) — больной воспринимает родной язык как чужой и абсолютно его не узнает и не понимает.
Семантическая афазия — пациент понимает только простые предложения, без синонимов и различных оборотов речи.
Амнестическая афазия — Пациенту тяжело определить как называются предметы вокруг него.
Динамическая афазия — больной не может произнести длинную фразу и текст, не может построить план предложения и высказать его.
Каждый человек индивидуален, поэтому сколько по времени восстанавливается речь, ответить сложно. Определяя вид афазии, врачи выбирают метод лечения, который данному пациенту поможет наилучшим образом.
Методы лечения афазии
Логопедический метод. Занимаются данным методом специалисты логопеды, они используют в лечении мелодическую интонацию, с помощью компьютерных технологий, при которой активируется правое полушарие мозга. Таким образом, в результате взаимодействия инноваций, речевой гимнастики и фармакологических методов достигается желаемый результат и полное восстановление речи. При более тяжелых случаях врачи назначают дополнительные мероприятия.
Хирургическое вмешательство. С помощью этого метода можно произвести реваскуляризацию больных, перенесших инсульт, это улучшает кровообращение головного мозга и оптимизирует состояние нервных клеток с возвращая их к жизни. Если этот метод и другие не помогли, то назначают экстра-интракраниальный сосудистый микроанастомоз.
Физиотерапевтические процедуры. Электростимуляция голосовых связок, ее назначают при моторной афазии. Также используется терапия при помощи иглорефлексии.
Функциональное биоуправление — осуществляется визуальным контролем над речью .
Методы лечения дизартрии
Использование лекарственных препаратов, благодаря чему препятствуется образование осложнений и улучшается кровообращение.
Обучение больного, который перенес инсульт, заново учить слова. Для начала восстанавливают навык работы рта и подвижной челюсти. Для того чтобы восстановить речь при дизартрии, необходимо выполнять следующие упражнения:
— гимнастика для языка (напряжение и расслабление языка, прижатие языком зубов и выполнение круговых движений).
— логопедические занятия (врач-логопед назначит мероприятия по восстановлению функции глотания).
Источник: www.1proinsult.ru
Источник
Питание при инсульте входит в комплекс терапевтических мероприятий, направленных на восстановление утраченных функций и улучшение самочувствия. Чтобы восстановить организм после перенесенного эпизода ОНМК, нужно обеспечить поступление белка, витаминов, микроэлементов, полиненасыщенных жирных кислот и других нутриентов.
Характеристика патологии
Инсульт – угрожающее жизни, неотложное состояние, обусловленное нарушением кровоснабжения участка мозга с последующей утратой его функций и развитием неврологического дефицита. Правильное питание при инсульте способствует восстановлению поврежденных структур головного мозга, меню составляют с учетом ведущих симптомов и последствий перенесенного эпизода ОНМК.
К примеру, при выраженной дисфагии (нарушение функции глотания) показано зондовое питание. Цель такого питания – обеспечить поступление в желудок питательных компонентов, если пациент не может самостоятельно пережевывать и глотать пищу или находится в состоянии пониженного уровня (помрачение) сознания. Такая диета состоит из блюд жидкой и полужидкой консистенции.
Питательные смеси поступают через зонд в желудок или тонкий кишечник. Если пациент самостоятельно пережевывает и глотает еду, показано естественное, обычное питание. Индивидуально откорректированная диета при инсульте – терапевтический метод в рамках комплексного лечения. В больнице пациенты, которые проходят реабилитацию, питаются в соответствии с разработанной диетологом М. Певзнером стандартной схемой под названием «Стол №10».
Основные принципы диеты
Диета при инсульте разрабатывается с учетом последствий повреждения вещества головного мозга, в меню включают продукты, способствующие восстановлению нервной ткани. Диетологи рекомендуют подвергать сырые продукты термической обработке. Предпочтительные способы исключают обжаривание. Лучше применять другие методы обработки тепловым воздействием – отваривание, приготовление на пару, запекание. Тезисные принципы диеты для инсультников:
- Понижение калорийности.
- Сокращение доли быстрых углеводов (характеризуются быстрым расщеплением и легкой усвояемостью) в рационе.
- Уменьшение объема животных жиров в рационе.
- Сокращение количества употребляемой соли (не больше 5 г ежедневно).
- Ограничение количества употребляемого сахара (не больше 50 г ежедневно).
- Увеличение доли белка и растительной клетчатки.
- Соблюдение температурного режима – еда должна быть комнатной температуры, не горячая, не холодная.
Несбалансированное питание – причина многих заболеваний, в том числе ОНМК. Общее снижение суточного количества калорий – мера, направленная на нормализацию веса. Ожирение – один из факторов риска возникновения инсульта. Другой провоцирующий фактор – атеросклероз церебральных сосудов, который развивается на фоне повышенного уровня холестерина и нарушения липидного обмена.
Атеросклеротические бляшки сокращают сосудистый просвет, препятствуя движению крови, что приводит к развитию гипоксическо-ишемических процессов в нервной ткани – из-за сокращения скорости и объема кровотока уменьшается количество поступающего к мозгу кислорода. Параллельно повышаются показатели артериального давления, что может спровоцировать разрыв ослабленной сосудистой стенки и развитие инсульта геморрагического типа.
С целью коррекции показателей холестерина уменьшают долю животных жиров в меню. Питание для инсультных больных организуют согласно рекомендуемого режима – 4-5 приемов пищи на протяжении дня. Еда при инсульте должна быть низкокалорийной. Суточное количество калорий подбирают индивидуально с учетом исходной массы тела пациента:
- При избыточной массе тела – около 2200 ккал.
- При нормальных показателях массы тела – около 2600 ккал.
- При недостаточной массе тела – около 3000 ккал.
В первые дни при инсульте больным показан постельный режим, питание лежачих пациентов осуществляется при помощи медперсонала. Прежде чем кормить пациента, регулируют положение тела. Больной находится в положении полусидя, голова приподнята и зафиксирована подушкой, чтобы предотвратить попадание пищи в пути дыхательной системы.
Важно учитывать, что в первые дни после острого периода ОНМК больные ослаблены. Даже при сохранении двигательных функций они нуждаются в сторонней помощи. Процесс принятия пищи ассоциируется с большими усилиями. Чаще в первые дни после инсульта пациентов кормят с помощью ложки (при сохранении функции глотания) или через зонд (при выраженной дисфагии).
Парентеральный (в обход органов желудочно-кишечного тракта) способ питания показан при нарушении пищевых рефлексов и одновременной дисфункции органов ЖКТ. Парентеральное питание предполагает внутривенное введение растворов, содержащих нутриенты. Зондовое питание применяют в случаях, когда пациент на фоне постинсультной депрессии отказывается принимать пищу самостоятельно.
В рамках комплексной терапии ежедневно делают массаж рук, активную и пассивную гимнастику, направленную на восстановление моторных функций конечностей. Пациент учится самостоятельно удерживать в руках ложку и чашку.
Рекомендуемые продукты
При инсульте можно есть овощи, которые содержат витамины, микроэлементы и растительную клетчатку, что согласуется с основными принципами диетического рациона. Морковь и помидоры, кабачки и капуста (цветная, брокколи), огурцы и тыква – продукты, из которых готовят разнообразные блюда. К примеру, тушеную морковь, кабачковую икру, тыквенную запеканку.
При инсульте можно кушать зелень, которая улучшает пищеварительную функцию, стимулирует процессы кроветворения, защищает мозговое вещество от оксидативного стресса, что обусловлено входящими в состав флавоноидами и эфирными маслами.
Зелень повышает эстетические свойства блюда, придавая ему аппетитный вид и приятный аромат. Диетологи рекомендуют добавлять в еду салатные листья, укроп и петрушку.
Полезные продукты при инсульте включают ягоды и фрукты. Благоприятное воздействие оказывают микроэлементы, витамины, антиоксиданты, фитонциды, содержащиеся в чернике и абрикосах, клюкве и персиках, яблоках и цитрусовых. Из ягод и фруктов готовят компоты, кисели, десерты (пудинги, муссы) без добавления сахара. В острый период заболевания фруктово-ягодные компоненты подвергаются термической обработке – чаще запекаются.
В реабилитационный период ягоды и фрукты разрешается употреблять сырыми. Мясные блюда, какие можно при инсульте, готовят на основе таких продуктов, как филе курицы, индейки (без кожи), говядины. Можно использовать мясо кролика и обрезную свинину без сала. Обычно мясо отваривают, затем измельчают блендером до однородной консистенции. Мясные бульоны не используются.
При инсульте полезны молочные продукты, какие содержат пробиотики (ацидофильная палочка, лактобактерии, бифидобактерии), нормализующие микрофлору кишечника и укрепляющие иммунитет. Больным показаны простокваша и кефир (лучше ацидофильный), творог и ряженка, сыр с пониженным содержанием жира, молоко и йогурт без добавления сахара.
После инсульта больной нуждается в белке, поэтому в рамках правильного питания молочные продукты и мясные блюда употребляют ежедневно. Отварная рыба – еще один продукт, который полезно кушать при инсульте, что связано с увеличенным содержанием белка и полиненасыщенных жирных кислот, положительно влияющих на сердечную деятельность. Из рыбы готовят паровые котлеты, тефтели, фрикадельки. Запеченная рыба разнообразит рацион.
На завтраки и ужины готовят каши. В диете «Стол номер 10», которая рекомендована при инсульте, выделены каши, приготовленные из гречневой и овсяной крупы. Также полезны крупы – кукурузная, перловая, ячневая. Хлеб выбирают, выпеченный из пшеничной муки I и II сорта. Перед употреблением хлеб подсушивают в тостере. Можно есть сухари, несдобное, несладкое печенье, галеты. Объем выпиваемой в течение суток воды составляет около 1,5-2 литров.
Запрещенные продукты
Согласно правилам диетологии, в рацион питания после инсульта запрещается включать жирное мясо птицы (курица с кожей, утка, гусь), а также сальную свинину и баранину. Что еще нельзя есть и пить при инсульте:
- Грибы, грибные бульоны.
- Сливочное масло.
- Бобовые продукты (горох, фасоль).
- Сдобную выпечку.
- Рафинированные сладости (конфеты, сахар, шоколад).
- Жареные пирожки.
- Алкогольные напитки.
Из-за повышенного содержания глюкозы и фруктозы стоит отказаться от сладких сортов винограда и изюма. К примеру, лучше выбирать творог без изюма с добавлением свежих ягод и порезанных дольками фруктов. Из-за высокой концентрации быстрых углеводов лучше исключить из меню спелые бананы. Противопоказаны острые и соленые продукты, такие как аджика, квашеная капуста, соленые огурцы, помидоры.
Следует избегать напитков, стимулирующих процессы нервного возбуждения. К ним относят кока-колу, кофе, крепко заваренный чай (черный, зеленый). Ограничивают потребление белокочанной капусты, топинамбура, редиса, редьки, что связано с их способностью усиливать газообразование в кишечнике, провоцируя развитие метеоризма.
Несмотря на то, что молочные продукты можно есть при инсульте – нарушении кровоснабжения головного мозга, стоит воздержаться от употребления сыра твердых сортов, сливок, сметаны из-за их повышенной жирности. Запрещены копченые мясные продукты, пряности, газированные напитки, фаст-фуд.
Примерный рацион
Суп-пюре, приготовленный из овощей – основа питания после инсульта, обусловленного нарушением кровоснабжения головного мозга. Блюдо характеризуется пастообразной, разжиженной, однородной консистенцией. Суп-пюре употребляют пациенты с нарушением глотательной функции. Перетертые, отваренные продукты легко проглатываются и усваиваются, что благотворно сказывается на деятельности органов пищеварительного тракта.
Перетертые, пюрированные блюда – оптимальный вариант для организации кормления парализованных больных, у которых сохранился глотательный рефлекс. Готовят также крупяные и молочные супы. Яйца употребляют в количестве 1 шт. ежедневно в отварном виде (всмятку) или в виде белкового омлета, приготовленного на пару. Салаты, приготовленные из свежих овощей и зелени, заправляют растительным маслом – оливковым, кукурузным, льняным, соевым.
Чтобы разнообразить рацион, на завтрак делают фруктовый салат, заправляя его нежирным, несладким йогуртом, на обед – овощной с небольшим количеством растительного масла и лимонного сока. Рекомендуется ежедневно вводить в рацион морепродукты – устрицы, морскую капусту, рапаны, креветки, кальмары.
Примерное меню:
- Завтрак. Творожная запеканка, свежевыжатый сок. Запеканку можно заменить гречневой, ячневой или овсяной кашей, в которую в процессе варки можно добавить молоко.
- 2-й завтрак. Яйцо, отваренное всмятку с кусочком подсушенного хлеба. Завершением второго завтрака станет слабо заваренный черный, зеленый, травяной чай с добавлением молока. Альтернативные варианты – творог с фруктами, абрикосовое пюре, нежирный йогурт без сахара.
- Обед. Состоит из 1-го и 2-го блюда. На обед можно съесть овощной салат, суп на основе гречневой крупы. Второе блюдо обеда – отварная говядина с гарниром из отварного картофеля, измельченного в пюре. Завершением обеда станет компот из ягод, свежих фруктов или сухофруктов. Альтернативные варианты 1-ых блюд – овощной суп (обычный или пюрированный), суп-пюре из морепродуктов. Альтернативные варианты 2-ых блюд – куриные котлеты, приготовленные на пару (на гарнир тушеные овощи или картофельное пюре), паровая или запеченная рыба (на гарнир тушеная морковь или тушеная капуста брокколи).
- Полдник. Фруктовый кисель или травяной чай с сухим, несладким печеньем. Альтернативные варианты – фруктовое желе, фруктовый или молочный мусс.
- Ужин. Не позже 19 часов. На ужин можно приготовить рыбные тефтели, которые оптимально сочетаются с рагу из овощей. Завершить ужин можно стаканом сока. Альтернативные варианты – каша, сваренная из гречневой или овсяной крупы, омлет, приготовленный на пару, куриные фрикадельки с гарниром из тушеных кабачков или тыквы.
Важно придерживаться диеты не только в реабилитационный период, но и на протяжении всей жизни. Правильное, здоровое питание способствует предотвращению повторных эпизодов ОНМК.
Правильное питание при инсульте – метод комплексной терапии, который помогает восстановить здоровье и улучшить самочувствие.
Просмотров: 88
Источник
