Целевой уровень холестерина лпнп у пациентов перенесших инфаркт миокарда
Холестерин: хороший, плохой, общий
Холестерин (сложный жир) содержится во всех клеточных стенках живых организмов, принимая непосредственное участие в синтезе жизненно важных веществ. Человек получает много холестерина из еды, но большая его доля синтезируется в печени.
Новышенные показатели холестерина в крови не сопровождаются симптомами, и обнаружить патологию можно лишь с помощью специального обследования.
Вопреки общественному мнению, сложный жир в малых дозах не вреден, а наоборот полезен. Хорошим холестерином принято считать соединение жирных кислот с частицами сложных белковых соединений ЛПВП (липопротеинами).
Плохой же холестерин находится в крови в виде больших частиц ЛПНП (липопротеиды низкой плотности).
Они склонны к закупориванию сосудов вследствие выпадения частиц в осадок. Какая норма холестерина в крови, определяется общей концентрацией разного жира в организме.
При проведении исследования липидного профиля крови показатели холестерина разделяют — это позволяет проверять их количество и необходимый баланс.
Холестерин (ХС) – это вещество, из которого в организме человека формируются атеросклеротические бляшки. Именно они являются причиной проявления атеросклероза, являющегося очень опасной болезнью.
Что такое холестерин, можно судить и по значению этого слова, которое с греческого языка переводится как «твердая желчь».
Вещество, относящееся к классу липидов, поступает с продуктами питания. Однако таким образом только незначительная часть Хс попадает в организм – примерно 20% Хс человек получает в основном с продуктами животного происхождения. Остальная, более значительная часть этого вещества (примерно 80%), продуцируется в печени человека.
Это вещество в организме является важнейшим строительным элементом для клеток, оно задействовано в обменных процессах, так как входит в мембраны клеток. Также он важен для процесса продукции половых гормонов – эстрогенов, тестостерона, а также кортизола.
В организме человека чистый Хл присутствует только в малых количествах, входя в состав липопротеидов. Эти соединения могут иметь низкую плотность (так называемый плохой холестерин ЛПН) и высокую плотность (так называемый хороший холестерин ЛПВ).
Каким должен быть нормальный уровень холестерина в крови, а также хороший и плохой холестерин – что это такое, можно узнать из данной статьи.
О том, что если показатели Хс выше нормы, это вредно, говорят очень часто и активно. Поэтому у многих людей есть впечатление о том, что чем холестерин ниже, тем лучше. Но для того чтобы все системы в организме нормально функционировали, это вещество очень важно. Важно, чтобы у человека холестерин в норме оставался на протяжении жизни.
Принято выделять так называемый плохой и хороший холестерин. Низкий холестерин (плохой) – тот, который оседает на стенках внутри сосудов и образует бляшки. Он имеет низкую или очень низкую плотность, соединяется с особыми видами белка – апопротеинами. В итоге образуются жиробелковые комплексы ЛПОНП.
ЛПОНП – что это такое, норма этого показателя – всю эту информацию можно получить у специалиста.
Сейчас норма ЛПНП у мужчин и норма ЛПНП у женщин после 50 лет и в более молодом возрасте определяется путем проведения анализов на холестерин и выражается разными лабораторными методами, единицы определения – мг/дл или ммоль/л. Нужно понимать, определяя ЛПНП, что это такое значение, которое должен проанализировать специалист и назначить соответствующее лечение, если холестерин ЛПНП повышен. Что это значит, зависит от показателей. Так, у людей здоровых нормальным данный показатель считается при уровне ниже 4 ммоль/л (160 мг/дл).
Если анализ крови засвидетельствовал, что повышен холестерин, что делать, необходимо спрашивать у врача. Как правило, если повышено значение такого холестерина, это значит, что пациенту будет назначена диета, либо это состояние следует лечить медикаментозными препаратами.
Неоднозначным является вопрос о том, нужно ли принимать таблетки от холестерина. Необходимо учесть, что статины не устраняют те причины, в связи с которыми повышается холестерин. Речь идет о диабете, низкой подвижности, ожирении. Статины только подавляют продукцию этого вещества в организме, но при этом они провоцируют многочисленные побочные эффекты. Иногда кардиологи говорят о том, что применение статинов более опасно для организма, чем повышенные показатели холестерина.
- У людей, страдающих ИБС, стенокардией, перенесших инсульт либо инфаркт миокарда, показатели холестерина должны быть ниже 2,5 ммоль/л либо 100 мг/дл.
- Тем, кто не страдает болезнями сердца, но при этом имеет больше двух любых факторов риска, нужно поддерживать Хс на уровне 3,3 ммоль/л либо ниже 130 мг/дл.
Плохому холестерину противостоит так называемый хороший – ЛПВП холестерин. Что это такое – холестерин липопротеинов высокой плотности? Он является незаменимым для организма веществом, так как собирает плохой холестерин со стенок сосудов, после чего способствует его выведению в печень, где он уничтожается.
Именно поэтому наиболее нежелательный вариант у взрослых людей – это когда увеличен уровень плохого Хс и понижен – полезного. Согласно со статистикой, примерно у 60% людей зрелого возраста отмечается такое сочетание показателей. И чем раньше удается определить такие показатели и правильно провести лечение, тем меньший риск развития опасных болезней.
Хороший холестерин, в отличие от плохого, вырабатывает только организм, поэтому повысить его уровень, потребляя определенные продукты, не получится.
Норма хорошего Хс у женщин немного выше, чем нормальный холестерин ЛПВП у мужчин. Наиболее важная рекомендация по поводу того, как повысить в крови его уровень, следующая: необходимо практиковать физические нагрузки, в процессе которых увеличивается его продукция. Даже если делать каждый день обыкновенную зарядку в домашних условиях, это поможет не только повысить ЛВНП, но и снизить показатели плохого холестерина, который в организм поступает с пищей.
Если человек принимал пищу, в которой содержание холестерина очень высокое, для активизации его выведения нужно обеспечить активную работу мышц всех групп.
Таким образом, тем, кто стремится, чтобы норма ЛПНП и ЛПВП восстановилась, необходимо:
- больше двигаться (особенно тем, кто перенес инфаркт, инсульт);
- умеренно заниматься зарядкой;
- практиковать усиленные физические нагрузки (при отсутствии противопоказаний).
Также повысить уровень хорошего Хс можно, приняв небольшую дозу спиртного. Однако она ни в коем случае не должна быть больше одного бокала сухого вина в сутки.
Важно учесть, что чрезмерная нагрузка грозит подавлением синтеза Хс.
Чтобы правильно расшифровать анализ крови, следует учесть, какая норма холестерина в крови у человека.
Существует таблица норм холестерина у женщин по возрасту, из которой, при необходимости, можно узнать, какая норма холестерина у женщин после 50 лет, какой считается норма у женщин в молодом возрасте. Соответственно, пациента может определить самостоятельно, повышенный у нее или пониженный холестерин и обратиться к врачу, который поможет узнать причины низкого или высокого его уровня. Именно доктор определяет, каким должны быть лечение, диета.
- Норма уровня холестерина в крови для женщин и мужчин по ЛПВП, если состояние сердца и сосудов в норме, составляет выше 1 ммоль/л либо 39 мг/дл.
- У людей с ИБС, перенесших инсульт либо инфаркт, показатель должен быть равным 1-1,5 ммоль/л либо 40-60 мг/дл.
В процессе анализа также определяется норма общего холестерина у женщин и мужчин, то есть то, как соотносится хороший и плохой Хс.
Общий холестерин в крови должен составлять не более 5,2 ммоль/л либо 200 мг/дл.
Если норма у мужчин молодого возраста даже незначительно превышена, то это необходимо считать патологией.
Также существует таблица норм холестерина у мужчин по возрасту, по которой легко определяется норма холестерина у мужчин, его показатели в разном возрасте. Из соответствующей таблицы можно узнать, какая норма hdl-холестерина считается оптимальной
Тем не менее, чтобы определить, на самом ли деле нормальный уровень у мужчин и женщин по этому показателю, прежде всего, нужно сделать анализ крови, который дает возможность узнать содержание общего Хс, а также содержание других показателей – низкий или высокий сахар и др.
Ведь даже если норма общего холестерина заметно превышена, то определить симптомы или особые признаки такого состояния невозможно. То есть человек даже не догадывается, что норма превышена, и у него забиты или сужены сосуды, до того времени, пока не начинает отмечать, что у него бывают боли в сердце, или же пока не происходит инсульт либо сердечный приступ.
Поэтому даже здоровому человеку любого возраста важно сдавать анализы и контролировать, не превышена ли допустимая норма холестерина. Также каждый человек должен осуществлять профилактику увеличения этих показателей, чтобы в будущем избежать развития атеросклероза, иных серьезных недугов.
Холестерин: хороший, плохой, общий
Пациенты часто спрашивают у докторов: «Не навредит ли холестерин 5,5 ммоль/л, указанный в результате биохимического анализа крови?» Большинство людей считает, что абсолютно все липиды вредны для организма, что нужно соблюдать жесткую диету и ограничивать употребление всех продуктов, где есть малейшее упоминание о жирах.
Первый тип в необходимых количествах циркулирует в крови, регулирует обменные процессы и не вызывает особых осложнений даже при значениях чуть выше нормы. Сюда можно отнести такой жиробелковый комплекс, как липопротеин высокой плотности.
«Плохой» появляется в результате воздействия эндогенных и экзогенных негативных факторов. К нему относятся липопротеины низкой и очень низкой плотности. Они способны менять вязкость крови, накапливаться в стенках сосудов, образовывать атеросклеротические бляшки, которые являются механическим препятствием для тока крови.
Нормы у женщин
Но особенно важно регулярно проверять уровень липопротеинов группам лиц, страдающим от следующих заболеваний:
- При гипертонии — состоянии, при котором у человека показатели артериального давления выше нормы.
- При заболеваниях печени — циррозе, гепатите.
- При стенокардии, ишемии и инфаркте миокарда — заболеваниях, сопровождающихся недостаточным питанием сердечной мышцы.
Следить за биохимическими изменениями необходимо также людям, которые имеют наследственную отягощенность, ведут пассивный образ жизни, курят, употребляют алкоголь, употребляют в большом количестве вредную пищу.
Регулярно контролировать повышенный уровень жиров должны лица пожилого возраста, то есть женщины и мужчины старше пятидесяти — шестидесяти лет.
Анализ крови на липиды называется липидограмма. В процессе исследования фиксируется количество каждого вида липопротеина и общего холестерина. В качестве единицы измерения используют отношение миллимоль на один литр крови. Каждый показатель имеет крайние значения: минимальную и максимальную концентрацию. Выход за пределы предложенных величин говорит о явных нарушениях в организме.
Величины зависят от возраста и пола пациента. Например, принято считать, что у взрослого мужчины 30-40 лет уровень общего холестерина в норме не должен превышать 5,0 ммоль/литр, его увеличение свидетельствует о гиперлипидемии и возможном течении атеросклеротического процесса. О подобных изменениях также говорит низкий уровень липопротеинов высокой плотности.
Стоит отметить, что во многих источниках триглицериды относятся к второстепенным показателям, хотя это далеко не так. Рост концентрации данного типа жиров может стать поводом для поставки таких диагнозов, как:
- ишемия миокарда;
- сахарный диабет;
- панкреатит;
- микседема (гипотиреоз);
- подагра;
- гепатит;
- цирроз печени.
https://www.youtube.com/watch?v=wWaGZwlpEuU
Повышение холестерина в организме и триглицеридов также возможно при использовании противозачаточных и гормональных медикаментов, что является побочным действием препаратов.
Биохимическое исследование проводится с утра натощак. Кровь должна быть венозной, поэтому шприц вводится непосредственно в сосуд. Перед сбором крови необходимо оградить себя от физической нагрузки, тяжелой жирной еды.
Каждые пять лет в зависимости от распространенности заболевании и прочих данных статистики показатели холестерина меняются. Кроме того, существует возрастная градация. Вот средний уровень холестерина в норме для мужчины двадцати — сорока лет:
- холестерин общий — от 3,61 до 5,21 ммоль/литр;
- липопротеины низкой плотности — от 2,25 до 4,82 ммоль/литр;
- липопротеины высокой плоскости — от 0,71 до 1,71 ммоль/литр.
Для нормального состава крови холестерин в продуктах не должен превышать трехсот миллиграмм. Для этого необходимо:
- Готовить из нежирных сортов рыбы, мяса, птицы.
- По мере возможности заменять растительным маслом сливочное.
- Ограничить употребление острых и жареных блюд, перейти на вареную пищу или приготовленную в духовой печи
- Ввести в собственный рацион фрукты, способствующие снижению жиров. К таким относится грейпфрут, ананас.
- Употреблять много бобовых, злаковых, которые увеличивают содержание липопротеинов высокой плотности в крови человека.
- Избавиться от вредных привычек, так как курение в частности является провоцирующим фактором для начала формирования атеросклеротических бляшек, а алкоголь уничтожает клетки печени, органа, регулирующего обмен липидов.
Какой уровень холестерина считается нормой для лиц женского пола? Показатели холестерина в крови у женщин имеют немного другие границы:
- холестерин общий — от 2,89 до 7,84 ммоль/литр;
- липопротеины низкой плотности — от 1,2 до 5,6 ммоль/литр;
- липопротеины высокой плоскости — от 1,1 до 1,9 ммоль/литр.
При повышении липопротеинов низкой и очень низкой плотности возрастает густота крови, увеличивается риск формирования тромботических масс. Количество выше 7,85 ммоль/литр в течение длительного времени является угрожающим жизни состоянием. Холестерин
Источник
В обзоре приводится анализ основных характеристик, клинической эффективности и безопасности фиксированных комбинаций современных липидснижающих препаратов, показаны перспективы комбинированной терапии с использованием эзетимиба
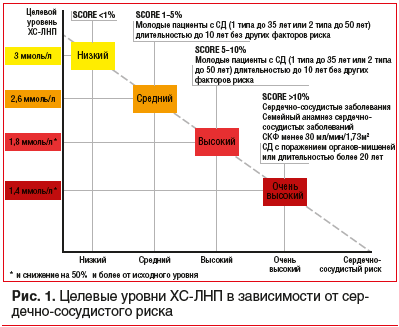
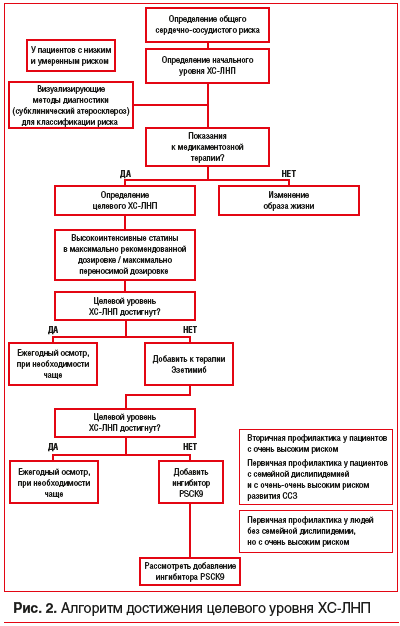
Целевые уровни ХС-ЛНП в современных рекомендациях
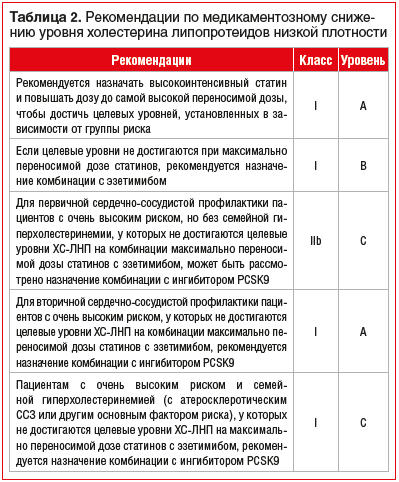
Сердечно-сосудистые заболевания (ССЗ) занимают первое место среди причин заболеваемости и смертности во всем мире [1]. Снижение уровня холестерина липопротеинов низкой плотности (ХС-ЛНП) с использованием ингибиторов ГМГ-КоА-редуктазы — краеугольный камень первичной и вторичной профилактики неблагоприятных сердечно-сосудистых исходов [2–8]. Согласно рекомендациям Европейского общества кардиологов 2019 г. пациентам с дислипидемией рекомендуется назначать высокоинтенсивный статин (например, аторвастатин или розувастатин), обеспечивающий необходимое снижение уровня ХС-ЛНП, и повышать дозу до максимальной переносимой, чтобы достичь целевых уровней ХС-ЛНП, установленных в зависимости от группы риска (табл. 1, 2). Целевые уровни ХС-ЛНП в зависимости от сердечно-сосудистого риска и алгоритм их достижения представлены на рисунках 1 и 2. У части пациентов, несмотря на использование высоких доз даже высокоинтенсивных статинов, не удается достичь целевых уровней ХС-ЛНП на фоне монотерапии. Даже при доказанности тезиса «чем ниже уровень ХС-ЛНП, тем ниже риск сердечно-сосудистой заболеваемости и смертности», несмотря на наличие четких клинических рекомендаций, показатели достижения целевого ХС-ЛНП среди пациентов, принимающих статины, составляют 33,7%, при этом у тех, кто получает статины для вторичной профилактики, — 58% [10], и им требуется комбинированная терапия с применением эзетимиба [11–15]. Прием фиксированной комбинации статина и эзетимиба повышает эффективность каждого препарата из пары (за счет синергического эффекта), увеличивает приверженность терапии и в некоторых случаях может быть более выгодным для пациента в экономическом отношении [16]. Целью данного обзора является анализ основных характеристик, клинической эффективности и безопасности фиксированных комбинаций современных липидснижающих препаратов для повышения возможности достижения целевого уровня ХС-ЛНП в соответствии с современными рекомендациями.


Симвастатин и эзетимиб
Первой фиксированной комбинацией статина и эзетимиба стала комбинация на основе симвастатина. Симвастатин 10–40 мг/сут снижает уровень ХС-ЛНП на 18–41% меньше, чем аторвастатин или розувастатин [17], что ограничивает его использование в случаях, когда требуется достижение современных целевых значений ХС-ЛНП. Биодоступность симвастатина составляет около 5%, время полувыведения — примерно 1–3 ч [18]. В целом препарат хорошо переносится, повышение уровня печеночных трансаминаз встречается у 1% пациентов [19].
Эзетимиб снижает уровень ХС-ЛНП, блокируя всасывание холестерина в тонком кишечнике и усиливая выделение холестерина с желчью. Множество исследований неоднократно демонстрировали синергический эффект назначения препаратов из класса статинов и эзетимиба [22–24].
Эффективность терапии эзетимибом и симвастатином была показана в рандомизированном двойном слепом плацебо-контролируемом исследовании IMProved Reduction of Outcomes: Vytorin Efficacy International Trial (IMPROVE-IT). Дизайн исследования был основан на сравнении монотерапии симвастатином (40 мг) и комбинированной терапии симвастатином и эзетимибом (40+10 мг) у пациентов после перенесенного инфаркта миокарда. В группе комбинированной терапии достигнутый уровень ХС-ЛНП был достоверно ниже (53,7 мг/дл против 69,5 мг/дл в группе монотерапии). Также было продемонстрировано уменьшение числа инфарктов и инсультов в группе комбинированной терапии (р<0,05) [25]. Интересны также результаты исследования 2017 г., которые показали, что протективный эффект комбинированной терапии был выше в группе с СКФ менее 45 мл/мин/1,73м2 [26].
Одновременный прием симвастатина и эзетимиба не увеличивал риск развития побочных эффектов статинов — миопатии и повышения уровня печеночных трансаминаз [27]. Более того, было показано, что комбинированный прием не увеличивает риск развития сахарного диабета 2 типа, что иногда наблюдается при терапии статинами в высоких дозах [28, 29].
Аторвастатин и эзетимиб
Аторвастатин в дозе 10–80 мг/сут снижает уровень ХС-ЛНП на 37–51%, уменьшает риск развития сердечно-сосудистых и цереброваскулярных осложнений, продемонстрировал свою эффективность при проведении как первичной, так и вторичной профилактики в серии клинических исследований и метаанализов [30].
Метаанализ, включивший 17 исследований, показал, что комбинированная терапия аторвастатином и эзетимибом снижает уровень ХС-ЛНП и триглицеридов и повышает уровень ХС-ЛВП (р<0,05) [31]. Комбинированная терапия продемонстрировала уменьшение атеросклероза коронарных артерий, по данным внутрисосудистого ультразвука, в сравнении с монотерапией аторвастатином [32]. Исследования показали сопоставимую частоту нежелательных реакций при комбинированной терапии аторвастатином и эзетимибом и монотерапии аторвастатином или эзетимибом, с единичными случаями повышения уровня печеночных трансаминаз, развитием миопатии или раздражением кишечника [33].
Розувастатин и эзетимиб
Розувастатин в дозе 5–40 мг/сут снижает уровень ХС-ЛНП на 46–55%, среднее снижение уровня холестерина и ХС-ЛНП — выше, чем у других препаратов из этой группы в эквивалентной дозировке. Биодоступность розувастатина составляет 20% (сопоставима с биодоступностью аторвастатина), время полувыведения — 19 ч. Большая часть препарата выделяется с желчью (72%), оставшаяся часть — с мочой. Препарат не метаболизируется системой цитохромов печени, в связи с этим практически не взаимодействует с другими препаратами. Такие побочные эффекты, как миопатия и рабдомиолиз встречаются редко (менее 0,1% и менее 0,01% соответственно) [19].
Эффективность и безопасность розувастатина были продемонстрированы в исследовании The Justification for the Use of statins in Prevention: an International Trial Evaluating Rosuvastatin (JUPITER) trial [33]. Назначение розувастатина снижало риск развития инфаркта, инсульта, уменьшало необходимость в реваскуляризации и госпитализации по поводу нестабильной стенокардии, а также риск смерти от всех причин на 44% по сравнению с плацебо (р<0,00001). Результаты исследования HOPE-3 (Heart Outcomes Prevention Evaluation 3) показали, что терапия розувастатином в сравнении с плацебо снижала риск развития сердечно-сосудистых осложнений у пациентов из группы со средним риском, в то время как только антигипертензивная терапия (кандесартаном) в сравнении с плацебо не приводила к снижению риска [35]. По сравнению с симвастатином и аторвастатином использование розувастатина уже в дозе 10 мг превосходит симвастатин в максимальной дозе 40 мг и эквивалентно применению аторвастатина 40 мг по способности снижать уровень ХС-ЛНП [1].
Эффективность комбинации розувастатина c эзетимибом была продемонстрирована в исследовании, включавшем 469 пациентов с высоким риском ССЗ, которые в течение 6 нед. получали либо монотерапию розувастатином (40 мг), либо комбинированную терапию розувастатином и эзетимибом (40+10 мг). Комбинированная терапия показала снижение уровня ХС-ЛНП на дополнительные 12% в сравнении с монотерапией (-69,8% против -57,1%). Более того, пациенты в группе комбинированной терапии чаще достигали целевого уровня ХС-ЛНП. Так, например, в группе с очень высоким риском 79,6% участников достигли целевых цифр (ХС-ЛНП менее 70 мг/дл), в то время как в группе монотерапии это удалось только в 35% случаев [36].
Безопасность и эффективность приема комбинированного препарата (эзетимиб 10 мг и розувастатин в дозе 5, 10 или 20 мг) были продемонстрированы в исследовании The Multiceneter Randomized Study of Rosuvastatin and Ezetimibe (MRS-ROSE). В ходе исследования сравнивалась эффективность комбинированного препарата с эффективностью монотерапии розувастатином в течение 8 нед. В зависимости от дозы розувастатина в комбинированном препарате уровень ХС-ЛНП снижался на 56–63%, что превышало эффективность монотерапии розувастатином в той же дозировке. Кроме того, у пациентов с сахарным диабетом или метаболическим синдромом отмечалось более значимое снижение уровня ХС-ЛНП, триглицеридов и общего холестерина среди получавших терапию комбинированным препаратом [37].
Исследование The Ildong Rosuvastatin & Ezetimibe for Hypercholestelomia (I-ROSETTE) показало, что безопасность и переносимость комбинированной терапии были сопоставимы с таковыми при монотерапии розувастатином [38].
Более высокая эффективность и благоприятный профиль безопасности комбинированной терапии розувастатином и эзетимибом по сравнению с увеличением дозы розувастатина были показаны в многоцентровом рандомизированном двойном слепом исследовании, проведенном в странах Северной и Южной Америки и Европы. 440 участников исследования были разделены на 2 параллельные группы (в зависимости от дозировки розувастатина), каждая из которых, в свою очередь, также разделялась на 2 группы: прием комбинированного препарата или увеличение дозы розувастатина (с 5 до 10 мг или с 10 до 20 мг, а в комбинированной терапии доза статина оставалась прежней). Целевого уровня ХС-ЛНП от 70 до 100 мг/дл достигли 59,4% пациентов, получавших комбинированную терапию, и только 30,9% при увеличении дозы розувастатина [39].
В январе 2019 г. в России зарегистрирован первый препарат фиксированной комбинации розувастатина и эзетимиба Розулип® Плюс. Препарат Розулип® Плюс показан в дополнение к диете пациентам с первичной гиперхолестеринемией (за исключением гетерозиготной семейной гиперхолестеринемии). Розулип® Плюс назначается в качестве заместительной терапии пациентам, липидный профиль которых адекватно контролировался одновременным применением отдельных препаратов розувастатина и эзетимиба в дозах, эквивалентных соответствующим дозам в фиксированной комбинации.
Перспективы комбинированной терапии с использованием эзетимиба
Бемпедоевая кислота — это липидснижающий препарат нового поколения, который способен снизить уровень ХС-ЛНП на 40%. Бемпедоевая кислота — это пролекарство, которое в печени превращается в бемпедоевый ацетил-коэнзим А, являющийся ингибитором фермента АТФ-цитрат липазы. В соответствии со своим механизмом действия этот препарат не только снижает уровень ХС-ЛНП, но и блокирует синтез жирных кислот [40–42].
Кoмбинация бемпедоевой кислоты (120 или 180 мг/сут) и эзетимиба (10 мг/сут) у пациентов с непереносимостью статинов и у тех, кто мог получать терапию статинами, привела к снижению уровня ХС-ЛНП на 43,1% и 47,7% соответственно в зависимости от дозировки препарата. Монотерапия бемпедоевой кислотой снижает уровень ХС-ЛНП на 27,5% и 30,1% (соответственно указанной дозе) и хорошо переносится [43]. В клиническом исследовании III фазы добавление этого препарата к терапии статинами и эзетимибом у пациентов с высоким и очень высоким риском развития ССЗ снижало уровень ХС-ЛНП на 28%, а риск развития ССЗ — на 33% [44]. Комбинация бемпедоевой кислоты и эзетимиба продолжает исследоваться как перспективная комбинация.
Заключение
Эзетимиб часто используется в качестве второго препарата для достижения целевого уровня ХС-ЛНП. Убедительно доказано, что комбинация статинов и эзетимиба эффективна и безопасна. В свете обновленных рекомендаций Европейского общества кардиологов 2019 г. комбинированная терапия розувастатином и эзетимибом привлекает особое внимание ввиду снижения рекомендуемых целевых значений ХС-ЛНП у пациентов с очень высоким риском менее 1,4 ммоль/л и снижения уровня ХС-ЛНП на 50% и более. Исследования продемонстрировали, что комбинация высокоинтенсивного статина (такого, как розувастатин) и эзетимиба снижает уровень ЛНП в среднем на 65% от исходного [9]. Достижение целевых значений ЛНП снизит риск развития сердечно-сосудистых осложнений, а видимый результат увеличит приверженность пациента терапии.
Препараты нового поколения на основе бемпедоевой кислоты демонстрируют многообещающие результаты по снижению уровня ХС-ЛНП как в монотерапии, так и в комбинации с другими препаратами (например, с эзетимибом) и интересны с точки зрения расширения возможностей достижения целевого ХС-ЛНП у пациентов, которые не могут принимать статины по разным причинам. Фиксированные комбинации липидснижающих препаратов позволяют уменьшить частоту нежелательных побочных реакций (например, уже доказано, что при совместном приеме эзетимиба со статинами снижается риск развития сахарного диабета), за счет синергического эффекта отмечается более значимое снижение уровня ХС-ЛНП и риска развития сердечно-сосудистых осложнений, более того, значительно повышается приверженность длительной липидснижающей терапии.
Источник
