Боль в животе перед инфарктом
Сердечный инфаркт – не всегда вызывает боль в груди. Иногда он проявляется тошнотой, рвотой, расстройством пищеварения, болями в животе. Что заставляет нас задуматься о первопричине таких жалоб. Абдоминальная форма инфаркта миокарда. Стоит ли делать кардиограмму при болях в животе?

Почему болит живот, а умирают сердечные клетки
Причины развития нетипичного инфаркта ничем не отличаются от классического: прогрессирующий атеросклероз, высокий холестерин, сужение сосудов, высокие цифры давления. Откуда же берутся боли в животе? Оказывается, болевой синдром вызван поражением нижней стенки сердечной мышцы, которая расположена близко к диафрагме. Это и объясняет, почему боль отдает в живот. Через несколько дней некроз (омертвение) настолько распространяется по сердечной мышце, что давление падает, а боль переходит на грудную клетку. Название же абдоминальной формы напрямую связано с болями в животе (от лат. аbdomen – живот).
Холецистит, панкреатит, диарея… Как не пропустить инфаркт
Самый понятный вариант, когда боли в животе возникли впервые при погрешностях в питании. Мы подозреваем гастрит и ищем причину. Сложнее, если хронический гастрит, холецистит, панкреатит или язва выявлены давно. Тогда привычные обезболивающие препараты идут в ход, несмотря на отсутствие эффекта. Выпив за несколько суток запас недельных медикаментов, бледные из-за низкого давления они только тогда обращаются за медицинской помощью.
Если на первый план выходят расстройства пищеварения (жидкий стул, рвота, боли в животе), пациенты могут обращаться в инфекционное отделение с подозрением на отравление.

Задумайтесь об инфаркте при расстройствах пищеварения
При абдоминальной форме инфаркта болит верхняя часть живота (под ложечкой, правая половина, особенно правое подреберье). Боли сильные, внезапно начинающиеся, жгучие, сопровождаются тошнотой, рвотой, вздутием живота, жидким стулом.
Настораживает то, что провоцируются они, помимо физических нагрузок и стресса, приемом пищи. Боль меняется по характеру: она усиливается, хуже переносится, становится давящей, меняет расположение, удлиняется (постепенно нарастая, достигает своего пика в течение часа), заставляет паниковать и пугаться смерти. Эффект от нитроглицерина кратковременный, иногда его нет вовсе.
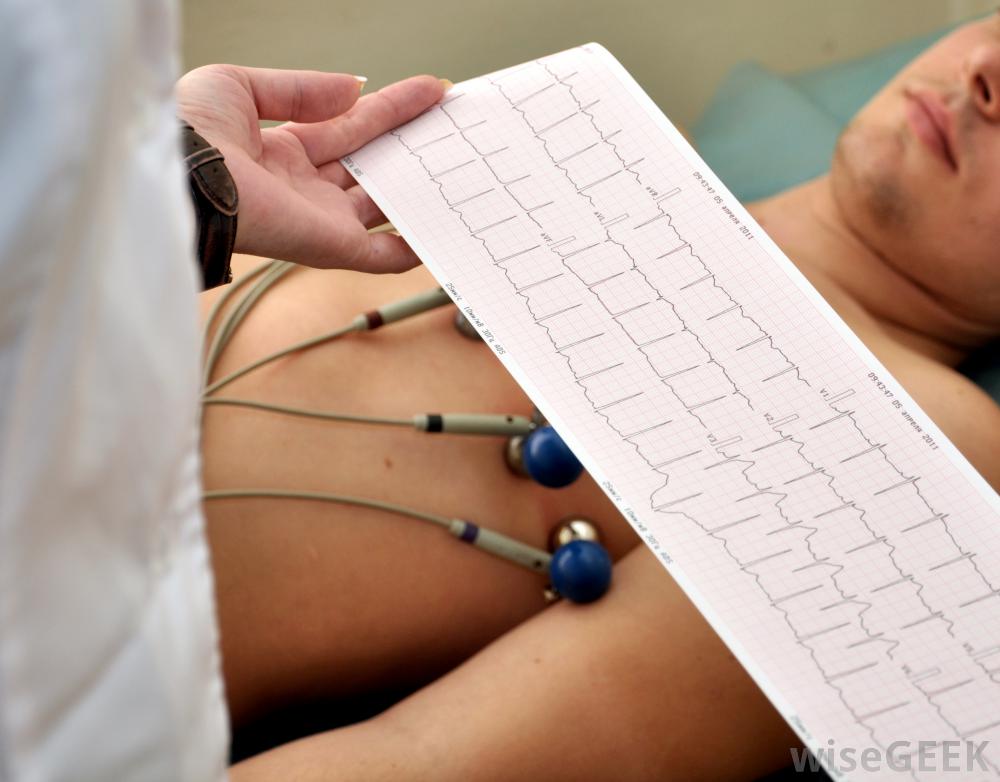
Не забудьте про электрокардиограмму при боли в животе
Внезапно возникшие сильные боли в животе – показание для снятия электрокардиограммы до назначения таблеток и уколов. Поэтому при появлении нетипичных болей в животе, отдающих в середину грудной клетки, правильнее будет все-таки обратиться в медицинское учреждение для проведения этого метода исследования.
Что делать до приезда бригады скорой помощи
Лечение абдоминальной формы инфаркта проводится в стационаре. Но как быть с неотложной медицинской помощью до поступления в больницу, если боли возникли дома? Не станете же вы всякий раз разжевывать аспирин при появлении боли в животе или тошноты. Через 5-6 таких попыток желудок ответит вам язвой, с которой вы уж точно попадете в руки врачей. Если приступ затянулся и давление позволяет (цифры больше 140/80 мм рт ст), примите таблетку или спрей нитроглицерина и прислушайтесь к боли. Если она притупится, вызывайте бригаду скорой помощи и положитесь на их профессионализм.
Чем опасна боль в животе, связанная с инфарктом
Прогноз любого инфаркта всегда хуже, если время от возникновения первых симптомов до оказания медицинской помощи и поступления в больницу затягивается. В случае абдоминальной формы вероятность опоздать с лечением высока. Пациент, конечно, не умрет, но погибшие сердечные клетки уже не воскресить.
Врач-кардиолог поликлиники Лутик Ирина
Источник
Абдоминальной формой инфаркта миокарда называется сердечно-сосудистое заболевание, характеризующееся острым нарушением кровоснабжения сердечной мышцы и протекающее с атипичной клинической картиной. По характеру течения болезнь напоминает патологию органов пищеварения. Главный симптом — боль в животе.
Причины возникновения
Абдоминальный инфаркт обусловлен внешними и внутренними факторами. Нарушение кровоснабжения и гибель клеток могут спровоцировать:
- Поражение венечных (коронарных артерий) сердца атеросклеротическими бляшками. Эта патология часто развивается на фоне высокого уровня в крови липопротеидов низкой плотности. Липиды откладываются на стенках артерий, затвердевают и увеличиваются в размерах. Бляшки могут перекрывать просвет сосуда, затрудняя кровоток.
- Курение. Способствует повреждению сосудов и развитию атеросклероза.
- Ожирение.
- Гипертония.
- Наличие стенокардии.
- Регулярное употребление алкоголя в течение длительного времени.
- Эндокринные нарушения (сахарный диабет).
- Погрешности в питании (преобладание в рационе жирных блюд и продуктов, богатых простыми углеводами).
- Воспалительные заболевания (артериит).
- Закупорка венечных артерий тромбом или эмболом.
- Аномалии развития сосудов, питающих сердце.
- Стресс.
- Гиподинамия (недостаток двигательной активности).
Симптомы
При абдоминальной форме инфаркта миокарда симптомы неспецифичны. Главный отличительный признак — отсутствие выраженного болевого синдрома за грудиной, характерного для простых форм заболевания. Для этой сердечной патологии характерны следующие признаки:
- Боль. Она ощущается в эпигастральной зоне или правом подреберье. Боль интенсивная, длится более 30 минут, острая, давящая, жгучая или колющая. Болевой синдром не связан с пищей (в отличие от гастрита, панкреатита, холецистита и язвенной болезни) и не исчезает после приема нитратов внутрь. Сопровождаться болью может инфаркт задней стенки сердечной мышцы.
- Болезненность живота при пальпации.
- Тошнота.
- Рвота.
- Напряжение мышц брюшного пресса.
- Потливость.
- Бледность кожи лица.
- Резкая слабость.
- Психоэмоциональное возбуждение.
- Одышка.
- Ощущение страха.
- Повышение артериального давления. Наблюдается в острейшем периоде инфаркта. Постепенно давление падает.
- Учащенное сердцебиение.
- Повышение температуры тела. Возможно в остром периоде заболевания. Лихорадка нередко длится 3-5 дней и более. Причинами повышения температуры являются некроз и воспалительный процесс.
- Помрачение сознания.
- Головная боль и головокружение. Появляются в результате нарушения сердечной деятельности и гипоксии мозга.
Частыми признаками абдоминальной формы инфаркта являются вздутие живота и отрыжка. Постепенно симптоматика ослабевает. Она наиболее сильно выражена первые 2 часа с начала приступа, что соответствует острейшему периоду инфаркта.
Дифференциальная диагностика
При подозрении на инфаркт нужно исключить следующие патологии:
- Язву. Отличительными признаками являются сильная болезненность в подложечной области, признаки внутреннего кровотечения (падение АД, рвота и стул с примесью крови). Боль при язве желудка возникает практически сразу после приема пищи, а при поражении 12-перстной кишки — через 2-3 часа после еды. Возможен болевой синдром на голодный желудок и в ночное время.
- Острое воспаление желчного пузыря (холецистит). При нем боль ощущается в подреберье справа возле печени и иррадиирует в спину и лопатку. Приступ могут вызвать прием алкоголя, погрешности в питании и стресс. В рвотных массах может присутствовать желчь, что не характерно для инфаркта. При образовании камней возникает желтуха и наблюдается потемнение мочи.
- Острый панкреатит. Боль при нем ощущается в эпигастрии, левом подреберье или вокруг поясницы. Панкреатит могут вызвать прием жирной пищи и алкоголя.
- Аппендицит.
- Гастрит. При гиперацидном гастрите боль возникает на голодный желудок, ночью или после погрешностей в питании. Болевой синдром уменьшается или исчезает при приеме антацидов (Фосфалюгеля) и блокаторов протонной помпы (Омеза).
Для постановки верного диагноза понадобятся:
- УЗИ (проводится для исключения патологий органов брюшной полости);
- ФЭГДС;
- электрокардиография (при инфаркте возможны отрицательный зубец T, изменение комплекса QRS и патологический зубец Q);
- эхография;
- общий и биохимический анализы крови (повышаются КФК, миоглобин, ЛДГ, СОЭ, тропонин, АСТ и АЛТ);
- общий анализ мочи;
- коагулограмма;
- липидограмма;
- сцинтиграфия;
- физикальный осмотр (пальпация живота, выслушивание легких и сердечных шумов);
- анализ кала (для исключения панкреатита).
Лечение
При инфаркте миокарда (абдоминальной форме) лечение начинается незамедлительно после уточнения диагноза. Терапия направлена на снижение потребности миокарда в кислороде, восстановление проходимости сосудов, устранение факторов риска, купирование болевого синдрома и предупреждение осложнений. Больных с инфарктом госпитализируют.
Терапевтическим способом
Главными аспектами терапии являются:
- Прием лекарств.
- Облегчение дыхания.
- Сердечно-легочная реанимация. Требуется при отсутствии сознания, исчезновении пульса и остановке дыхания.
- Дефибрилляции. Проводится при остановке сердца.
- Снятие болевого синдрома.
- Хирургическое вмешательство.
- Соблюдение строгой диеты. При атеросклерозе из меню исключаются жирные блюда и продукты, сладости, майонез, соления, копчености и алкоголь.
- Реабилитационные мероприятия (гимнастика, массаж, физиопроцедуры).
Медикаментозным
При брюшном (абдоминальном) инфаркте миокарда применяются:
- Наркотические обезболивающие (Фентанил).
- Нейролептики (Дроперидол).
- Нитраты. Их нужно вводить внутривенно.
- Бета-адреноблокаторы (лекарства на основе метопролола, бисопролола и атенолола). Показаны при повышении АД и нарушении сердечного ритма.
- Статины. Назначаются при инфаркте на фоне дислипидемии и атеросклероза.
- Тромболитики (Стрептокиназа).
- Ингибиторы АПФ (Каптоприл, Энап).
- Антагонисты кальция (Верапамил).
- Антиаритмические средства (Лидокаин, Амиодарон).
- Препараты калия (Панангин) и магния. Панангин назначается после перенесенного инфаркта.
- Антиагреганты и антикоагулянты.
Операция
В тяжелых случаях при абдоминальной форме инфаркта требуется установка металлических конструкций (стентов) в просвет коронарных артерий или шунтирование. При образовании аневризм требуется их иссечение. В случае грубых нарушений сердечного ритма человеку устанавливается водитель ритма.
Профилактика заболевания
Профилактика абдоминального варианта инфаркта миокарда сводится к отказу от сигарет и алкоголя, ограничению в меню жирной и сладкой пищи, своевременному лечению атеросклероза и тромбоза, нормализации веса, исключению стресса и стабилизации артериального давления.
Источник
Когда у тебя болит желудок, это может вовсе не означать, что болит именно он. С этим я столкнулась, когда моя мама вдруг стала жаловаться на сильные боли в этом органе. Не помогали никакие желудочные лекарства и спазмолитики. Вызванный участковый терапевт высказала предположение, что таково начало язвенной болезни, и посоветовала вызвать скорую. Промучившись двое суток, мама, наконец, сдалась моим уговорам.
Приехавшая бригада, к моему удивлению, сразу развернула электрокардиограф, а сняв показания, молодой фельдшер повернулся ко мне: «У вашей мамы инфаркт. Зовите мужчин, чтобы помогли вынести ее к машине».
Сей диагноз был шоком не только для мамы, но и для меня. Обычно инфаркт, в моем понимании, связывается с плохим самочувствием и потерей сознания, с посинением, хрипами и одышкой. В нашем случае все было вполне обыденно – просто сильные боли в области желудка, как при остром гастрите.
Когда маму поместили в реанимацию, я отыскала врача, чтобы поговорить с ним. Вполне возможно, диагноз скорой был неточным, ведь переносная аппаратура могла дать сбой и показать неверный результат. Но врач подтвердил то, что сказал мне фельдшер скорой: инфаркт. И из-за того, что помощь не была оказана сразу, а только через двое суток, инфаркт разросся и стал крупноочаговым.
Но я все же недоумевала: как ярко выраженные желудочные боли могли оказаться сердечными? Ведь нас в школе учили, что при инфаркте боль отдается за грудину, в левую руку или даже в шею с левой стороны. А здесь – желудок. И состояние острого гастрита все мы хотя бы раз в жизни испытывали, а значит, в состоянии идентифицировать болевые ощущения.
Оказалось, что инфаркт может маскироваться под разные недуги, в том числе его абдоминальная форма как раз напоминает начало гастрита. С тем лишь отличием, что обычные средства, которые позволяют снять боли в желудке, при абдоминальной форме инфаркта оказываются бессильны, либо дают незначительное снижение неприятных ощущений на небольшой период времени. Поэтому при таком раскладе нужно немедленно вызывать скорую.
Комментарий специалиста
«Абдоминальная форма – очень редкая форма инфаркта: по статистике на нее приходится менее 15% всех случаев, однако в силу смазанной симптоматики снижать ее опасность нельзя, – говорит кардиолог Анастасия Беленькая. – Чаще боли возникают внезапно после физических или эмоциональных перенапряжений, по времени могут совпадать с приемом пищи. При этом болевые ощущения носят волнообразный характер, с постепенным нарастанием и становятся нестерпимыми через 30–60 минут от начала приступа.
Локализация боли наблюдается в верхней половине живота, особенно при заднем инфаркте миокарда, боль, как правило, нарастающая. Временное облегчение может давать прием нитроглицерина. Приступ может сопровождаться тошнотой и даже рвотой, может возникать паника, страх смерти.
Больной обычно бывает бледен, у него появляется цианоз губ, одышка, кожа становится влажной и холодной, а язык остается чистым и влажным. Артериальное давление чаще понижено, но в первые часы приступа может быть и нормальным. При осмотре живота особое внимание надо обратить на напряжение мышц брюшной стенки, наличие печеночной тупости, вздутие, участие в акте дыхания, наличие признаков раздражения брюшины.
Со стороны сердечно-сосудистой системы обычно наблюдается тахикардия с различного рода аритмиями, при этом тоны сердца значительно приглушены, вплоть до исчезновения».
Источник
Как начинается
Начало болевых ощущений совпадает с появлением общей слабости, выделения обильного и липкого пота, учащается сердечный ритм и появляется страх смерти. Физикальное обследование выявляет:
- Бледность кожных покровов.
- Тахикардию.
- Одышку в состоянии покоя.
- Артериальное давление в первые минуты приступа повышается, а потом резко падает.
- Тоны сердца приглушены.
- Дыхание становится жестким, появляются хрипы.
На фоне некроза тканей сердечной мышцы поднимается температура тела до 38 градусов и выше, все зависит от размеров некротического участка.
При микроинфаркте симптоматика более сглажена, течение патологии не такое четкое. Появляется умеренная тахикардия, сердечная недостаточность развивается редко.
Боль при инфаркте миокарда чаще всего появляется рано утром или в ночные часы. Это происходит внезапно. Явным признаком инфаркта является отсутствие эффекта при приеме «Нитроглицерина».
Причины инфаркта желудка
К одним из атипичных проявлений инфаркта миокарда относят абдоминальную (брюшную) форму. Она характеризуется иной локализацией и природой боли, проявляющейся при инфаркте.
Чаще всего атипичные формы пытаются мимикрировать (иметь схожесть, маскироваться) под различны заболевания внутренних органов, именно поэтому пациент обращается за помощью в медицинские учреждение на поздних стадиях развития болезни.
При абдоминальной форме человек может чувствовать острую боль, основной локализацией которой является верхняя часть живота. Дополнительные симптомы:
- рвота/тошнота;
- интенсивная икота;
- понос;
- вздутие живота;
- образование тромба.
Данная форма считается редкой и встречается у 3-х% пациентов, чаще всего встречается у представительниц женского пола.
Из-за того, что сердце расположено близко к желудку (их разделяет только диафрагма), развитие инсульта на задней стенке сердца может дать осложнение на брюшную полость. Болевой импульс поступает сперва в мозг, а оттуда — в подложечную область. Из-за специфики строения организма, пациенту трудно определить, какой именно орган его беспокоит.
Специалисты отмечают нарастающий характер боли, с которым не всегда справляются обезболивающие средства. По причине столь трудного и неопределенного протекания болезни (каждый случай индивидуален и не схож с остальными), пациент испытывает чувство страха, подвергается депрессии, теряет психологический контроль.
Особенностью проявления боли можно считать ее внезапную активизацию после эмоционального либо физического перенапряжения.
Давящая боль в грудной клетке может носить временный или постоянный характер. Этот симптом стал основной причиной обращения к врачу.
Болеть, может, в области подреберья, на небольшом участке грудной клетки или по всей груди. Болезненные ощущения могут отдавать в плечо, руку, под лопатку, в живот и даже челюсть.
Длительность также бывает разной, приступ давящей боли длится 2–3 минуты, а может не проходить часами. Любые проявления и давящая боль в области сердца говорят о нарушении в работе сердца или органов, расположенных рядом.
Чтобы избежать осложнений и последствий важно выяснить причину, поставить диагноз и своевременно начать лечение.
Здоровое сердце функционирует так, что его владелец не замечает этого. Однако каждый взрослый человек хотя бы раз в жизни испытывал дискомфорт в левой части груди.
Боль в сердце может быть разной — кто-то испытывает сжатие и давление, или жжение и покалывание. Интенсивность боли также может отличаться.
На характер болезненных ощущений влияет физическая нагрузка и интенсивность стресса. Чаще всего люди испытывают боль, которая отдает в левую лопатку или руку, и этому явлению есть свои объяснения.
Причины
Спровоцировать такую патологию могут многие причины, но специалисты чаще всего выделяют следующие:
- Атеросклероз. Атеросклеротические бляшки на стенках сосудов провоцируют развитие ишемии. На этом фоне просвет сосудов сужается до критических значений, и миокард страдает от нехватки кислорода и питания.
- Тромбообразование. Нарушается кровоснабжение сердечной мышцы, если происходит закупорка сосуда тромбом.
- Эмболия редко провоцирует инфаркт, но в некоторых случаях может стать причиной развития острой ишемии.
- Врожденные и приобретенные пороки сердца. Боль при инфаркте в этом случае появляется из-за органического поражения сердечной мышцы.
- Хирургическая обтурация, которая возможна во время механического вскрытия артерии или перевязки при ангиопластике.
Чаще всего врачи сталкиваются с ситуациями, когда одновременно несколько причин становятся провокаторами развития инфаркта.
Как отличить инфаркт от других сердечных патологий
Распознать момент, когда человеку необходимо экстренная помощь, можно по следующим симптомам, которые появляются одновременно:
- Боль в грудине и чувство сдавливания.
- Появляется головная боль.
- Тошнота с рвотой.
- Одышка и обильное потоотделение.
- Нарушение работы желудочно-кишечного тракта.
- Болевой синдром в руке, плече, спине.
- Нарушение сердцебиения.
- Общее недомогание.
Локализация болей при стенокардии и инфаркте миокарда одинаковое, но отличить эти две патологии можно. Для инфаркта характерно:
- Интенсивная боль.
- Продолжается болевой синдром более 15 минут.
- Купировать боль при инфаркте миокарда «Нитроглицерином» невозможно.
При подозрении на инфаркт необходимо срочно вызвать бригаду скорой помощи, чтобы снизить вероятность развития осложнений.
Разновидности боли
| Тип инфаркта | Описание |
| Астматический | Нетипичное заболевание, схожее с приступами бронхиальной астмы. Симптом: заложенность груди, сухой кашель. |
| Гастритический | Проявляется боль в надчеревной зоне, она похожа на приступы при гастрите. При пальпаторном обследовании пациент ощущает дискомфорт из-за напряжения в передней брюшной стенке. Характерным является нарушение работы в нижних отделах миокарда. |
| Безболевой | Нарушение сна, кошмары, бессонница, депрессия, повышенное потоотделение, жжение в груди. Осложнением является сахарный диабет. Категория риска: люди старшего возраста. |
| Мозговой | Проявление нестерпимых головных болей с полной/частичной потерей зрения, параличом. |
| Аритмический | Непредсказуемое изменение сердечного ритма, тахикардия, блокада атриовентрикулы, потеря сознания. |
| Атипичный | Иррадиирущий болевой синдром, проявляющийся в любой части тела. |
Предрасполагающие факторы к развитию инфаркта миокарда
К наиболее распространенным факторам риска развития инфаркта относят:
- возрастную характеристику (по статистике большой процент инфарктов приходится на пожилую категорию граждан);
- уже перенесенный инфаркт;
- сахарный диабет;
- повышенное артериальное давление;
- завышенные показатели холестерина;
- употребление табака и вдыхание табачного дыма;
- лишние килограммы.
Если болит сердце после инфаркта, то симптомы не должны оставаться без внимания. Осложнений данной патологи достаточно много, и каждый пациент должен знать об этом. После перенесенного удара начинается совершенно другая жизнь. Человек должен понять это и постоянно следить за своим здоровьем.
Самыми распространенными осложнениями этой болезни считаются:
- Аритмия сердца.
- Хроническое нарушение работы сердца.
- Гипертензия.
- Различные механические повреждения сердечной мышцы.
- Периодические боли в груди.
- Постинфарктный синдром.
Признаки приближающегося инфаркта, причины возникновения
Описываемое поражение сердца проявляется характерными симптомами. Наиболее распространенные из них следующие:
- Продолжительная боль, локализующая предпочтительно в области грудной клетки. Дискомфортные, ноющие ощущения не отступают на протяжении нескольких дней, принимаемый при этом Нитроглицерин не оказывает должного эффекта. Человек в подобном состоянии не может глубоко и равномерно дышать, остро чувствует нехватку воздуха. В некоторых случаях происходит повышение температуры тела, а болевой приступ длится от нескольких дней до нескольких недель, все зависит от обширности зоны поражения.
- При инфаркте миокарда проявляется гипотония, степень прогрессирования которой зависит от сложности протекающего заболевания.
- Уже по истечении одного часа после произошедшего приступа в анализе крови можно обнаружить повышенное количество лейкоцитов, этот показатель сохраняется на протяжении нескольких дней от начала болезни.
- Ускоренная реакция оседания эритроцитов, что характерно уже для второй фазы патологии.
- Резкий скачок сахара в крови, который в последующую неделю обычно приходит в норму. Если улучшения не наступают, больному может быть диагностирован сахарный диабет.
- Изменение в показателях электрокардиограммы сердца. Чтобы точно определить наличие инфаркта миокарда, пациенту проводится несколько процедур ЭКГ.
Главную причину описываемой патологии (тромб) человек самостоятельно не может определить, поскольку отсутствуют явные и конкретные симптомы ее проявления. При ухудшении состояния в дальнейшем и развития осложнений с большой вероятностью может появиться стенокардия.
Симптоматика
Помимо серьезного дискомфорта в грудине, пациенты могут ощущать перебои в работе сердца, слабость и чрезмерное потоотделение, ощущение недостатка воздуха. При осмотре врач обнаруживает бледность кожи пациента, синюшную окраску губ, ушей, носа и ногтевых валиков.
Частота дыхания может увеличиться. Врач исследует работу сердечно-сосудистой системы пальпаторно, выявляя изменения, связанные с характером и обширностью нарушения:
- при обширном трансмуральном инфаркте во время пальпации обнаруживают пресистолическую пульсацию, которая синхронизируется с IV тоном, что объясняется сокращением левого предсердия. Такая картина говорит врачу о том, что податливость пораженного ишемией левого желудочка сердца снижена;
- если во время пальпации пульсация ощущается в верхней части сердца в фазе диастолы, которая соответствует по времени III тону, это говорит врачу о систолической дисфункции сердечной мышцы в области левого желудочка;
- когда систолическая пульсация определяется слева от грудины в области III, IV, V межреберья, это говорит о дискинезии боковых или передних отделов в левом желудочке сердца.
Если инфаркт неосложненный, то границы сердца будут в норме. На фоне атеросклероза аорты часто обнаруживают расширение тупости пучка сосудов в области II межреберья.
Границы сердца могут резко расшириться на фоне осложнений, к этому состоянию приводит аневризма в левом желудочке, острая митральная недостаточность по причине экссудативного перикардита или разрыва сосочковых мышц, разрыв межжелудочковой перегородки в сердце.
Другой причиной, вызывающей расширение границ сердца, может быть отмирание обширного участка миокарда.
Симптомы мезентерального тромбоза позволяют избежать летального исхода и вовремя госпитализировать больного. Однако нужно поспешить, так как явные признаки говорят о скором прогрессировании недуга.
Основные симптомы:
- болит живот;
- больного тошнит, и он рвёт с кровью;
- скачет кровяное давление;
- кожа бледнеет;
- в испражнениях присутствует кровь;
- температура тела повышается;
- живот становится плотным и вздутым.
Болезнь может проявляться по-разному, в зависимости от того, где расположены кровяные сгустки. Даже наркотические препараты не могут ослабить признаки болезни.
Тромбообразование сопровождается сильной болью, которую тяжело терпеть. Мезентеральный тромбоз, при котором закупоривается нижняя артерия, рвотой не сопровождается. Основной признак: испражнения с обильным кровотечением (до 1 литра).
Характер боли и ее интенсивность во время приступа зависят от нескольких моментов:
- Размера некротического поражения.
- Расположения патологического участка.
- Стадии инфаркта.
- Формы заболевания.
- Индивидуальных особенностей организма.
- От состояния сосудистой системы.
Протекать заболевание может в двух формах: типичной и атипичной.
Инструментальная диагностика
Диагностировать инфаркт можно с помощью трех критериев:
- Пациент жалуется на острую боль в груди, особенно слева. Нитроглицерин только на некоторое время может снять тяжесть, затем симптомы повторяются. Больному недостаточно кислорода, выступает холодный пот, давление резко поднимается. В такой ситуации срочно нужно вызвать скорую помощь и указать на симптомы.
- ЭКГ показывает изменения в показаниях.
- При проведении анализа крови врач может выявить присутствие кардиоспецифических маркеров.
При подозрении на инфаркт необходимо предпринять правильные действия.
Таким образом можно спасти человеку жизнь:
- Больной укладывается головой на подушку (голова должна быть запрокинута.
- Дать нитроглицерин или аспирин.
- Положить грелку на грудь.
- Вызвать неотложку.
Шанс выжить есть у каждого пациента с инфарктом. Главное, правильно оказать помощь в первые минуты. Помимо запрокинутой головы, необходимо позаботиться о том, чтобы все посторонние предметы изо рта были изъяты (протезы и другое). Обязательно стоит проверить дыхание. Если таковое отсутствует нужно делать искусственное. В целях гигиены можно использовать марлю или чистый носовой платок.
При отсутствии пульсирования сонной артерии необходимо провести непрямой массаж сердца, сочетая его с искусственным дыханием. Во время всех манипуляций нужен контроль их эффективности. Кожа пациента приобретает розовый оттенок, а зрачки реагируют на свет. Если есть эффект, нужно продолжать свои действия, пока не приедет скорая помощь.
Причины
Основные критерии при постановке диагноза при инфаркте:
- Изменения на кардиограмме.
- Сдвиги ферментативной активности в сыворотке крови.
Для уточнения диагноза проводится лабораторная и инструментальная диагностика.
Предполагает проведение:
- Электрокардиограммы. Врач отмечает появление отрицательного зубца Т или его двухфазность, отклонения в комплексе QRS и признаки аритмии, нарушение проводимости.
- Рентгенографическое исследование обычно не назначается из-за плохой информативности.
- Через день-два проводят коронарографию, которая помогает выявить место непроходимости артерии.
После выявления обширности и локализации некроза и оценки сократительной способности сердца врач назначает терапию.
Терапия
Пациент с подозрением на инфаркт доставляется в реанимационное отделение кардиологии. Чем быстрее начнутся лечебные действия, тем благоприятнее прогноз. Целью лечебных мероприятий является:
- Купировать болевой синдром.
- Ограничить некротический участок.
- Предупредить развитие осложнений.
Используют препараты нескольких групп для проведения различной терапии:
- Для устранения болевых ощущений «Нитроглицерин» вводят внутривенно капельным путем, дают «Морфин» и «Атропин» внутривенно.
- Тромболитическая терапия подразумевает сокращение зоны некроза. Для этих целей проводится процедура тромболизиса и назначаются фибринолитики («Стрептокиназа»), антиагреганты («Тромбо-АСС»), антикоагулянты («Гепарин», «Варфарин»).
- Для нормализации сердечного ритма и устранения сердечной недостаточности прописывают «Бисопролол», «Лидокаин», «Верапамил».
- Терапия острой сердечной недостаточности проводится с применением сердечных гликозидов: «Коргликон», «Строфантин».
- Нейролептики и седативные препараты помогают устранить повышенное нервное возбуждение.
Прогноз для пациента зависит от скорости оказания помощи и своевременно проведенных реанимационных действий.
Первая помощь при инфаркте желудка
После диагностики инфаркта миокарда (в соответствии с его формой проявления) следует немедленно начать купирование заболевания. Внутренние органы подвергаются серьезным повреждениям (на месте пораженных участков формируется тромб, который провоцируют дополнительный дискомфорт).
Важно: отсутствие своевременного лечения приводит к кардиогенному шоку и летальному исходу.
Первая помощь заключается в том, чтобы ограничить человека от панических мыслей/нервного состояния. Если пациент начинает нервничать, увеличивается потребность в количестве кислорода, потребляемого организмом.
Поскольку нормальное функционирование органа нарушено, подобная потребность не может быть выполнена. Вследствие такого процесса начинается формирование тромбов, некроз (омертвение) тканей.
Первая помощь состоит из таких действий:
- Определите симптомы, на которые жалуется пациент.
- Положите его на плоскую поверхность. Верхняя часть тела должна быть немного приподнята (для сокращения боли). Если человек ощущает дискомфорт в положении лежа, попросите его принять удобную для него позицию.
- Примените настойку из лекарственных трав, чтобы снять стресс у пациента (возможно использование медикаментозных средств, совместимых с заболеванием, индивидуальными потребностями человека).
- Примените любое медикаментозное средство, которое способно снять болевой приступ.
- Введите внутривенно либо внутримышечно анальгин (4 мл препарата) для разжижения крови и уменьшения возможности дальнейшего образования тромбов. К тому же, анальгин способен разрушить уже сформированный тромб.
- Вызовите скорую помощь.
Прогноз для пациента при инфаркте зависит от скорости и правильности оказания первой помощи. После вызова скорой действия должны быть следующими:
- Уложить человека на ровную поверхность и голову немного приподнять. Если имеется одышка, то можно занять положение сидя с опущенными ногами.
- Обеспечить доступ воздуха: открыть окно, расстегнуть верхние пуговицы одежды.
- Если отсутствует аллергия, то пациенту надо дать таблетку «Аспирина», который способствует рассасыванию тромба. Препарат не дает лечебного эффекта, но интенсивность боли снижает.
- «Нитроглицерин» не снижает болевой синдром, но помогает убрать одышку. Давать препарат необходимо через 15-20 минут, но не более 3 таблеток.
- Если во время приступа инфаркта миокарда появились эпигастральные боли, то можно дать обезболивающее средство, для устранения изжоги принять содовый раствор.
Принятые лекарственные средства могут и не улучшить состояние человека, но помогут бригаде скорой помощи легче поставить диагноз.
Профилактические меры
Для профилактики существует простой метод ИБС:
- Избавится от курения.
- Быть активным.
- Сбросить лишние килограммы.
Для предупреждения рецидива важно соблюдать следующие рекомендации:
- Регулярно проходить поддерживающее лечение.
- Строго выполнять все рекомендации лечащего доктора.
- Подкорректировать рацион питания: исключить жирную пищу, фастфуды.
- Обеспечить дозированную физическую нагрузку.
