Блокады сердца и инфаркт

Оглавление темы “Аритмии при инфаркте миокарда.”:
- Классификация аритмий при инфаркте миокарда
- Фибрилляция желудочков (ФЖ) при инфаркте миокарда
- Желудочковая тахикардия (ЖТ) при инфаркте миокарда
- Фибрилляция предсердий (ФП) при инфаркте миокарда
- Брадикардия при инфаркте миокарда
- Атриовентрикулярная блокада при инфаркте миокарда
Атриовентрикулярная блокада при инфаркте миокарда
Лечение АВ-блокады и дальнейший прогноз при нижнем и переднем инфаркте миокарда (ИМ) существенно различаются.
Атриовентрикулярная блокада при нижнем инфаркте миокарда
При нижнем инфаркте миокарда (ИМ) АВ-блокада наблюдается довольно часто и нередко обусловлена ишемией АВ-узла. Необратимое поражение АВ-узла встречается лишь в исключительных случаях. Прогноз при нижнем ИМ считается относительно благоприятным, однако некоторые исследования указывают на увеличение госпитальной летальности.
АВ-блокада I степени и АВ-блокада II степени типа Мобитц 1 (блокада Венкебаха) не требуют каких-либо действий за исключением прекращения приема лекарственных средств, которые могут ухудшить АВ-проводимость (в частности, верапамила, дилтиазема, БАБ).
При развитии полной АВ-блокады ритм желудочков контролируется замещающими водителями ритма, локализующимися в пучке Гиса. Обычно эти водители ритма работают с адекватной частотой. Однако иногда частота сокращений желудочков падает до очень низких значений (ниже 40 уд./мин) с возможным развитием артериальной гипотензии, олигурии или желудочковых аритмий.
В такой ситуации требуется проведение временной ЭКС. Не следует применять стероиды или катехоламины, при этом в течение первых 6 часов эффективным может оказаться атропин.
Почти всегда АВ-блокада разрешается в течение 3 нед. после инфаркта. Необходимость постоянной ЭКС маловероятна.
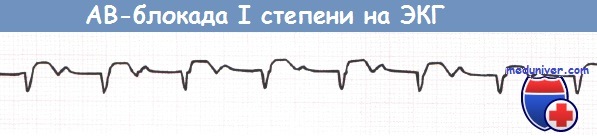
АВ-блокада I степени (отведение aVF).
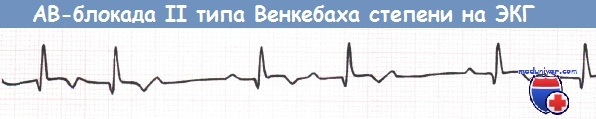
АВ-блокада II степени типа Венкебаха при нижнем ИМ (отведение aVF).
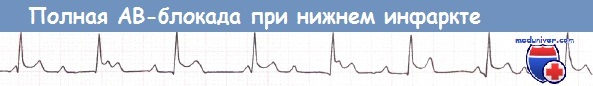
Нижний ИМ, осложнившийся полной АВ-блокадой (отведение II).
Атриовентрикулярная блокада при переднем инфаркте миокарда
При переднем инфаркте миокарда (ИМ) повреждению чаще подвергаются ножки пучка Гиса, а не АВ-узел. АВ-блокада более серьезна, чем при нижнем инфаркте, по двум причинам. Во-первых, водители ритма следующего порядка, располагающиеся ниже уровня блокады, в таких случаях локализуются в дистальных отделах проводящей системы сердца и функционируют с меньшей частотой и менее надежны. Таким образом, часто наблюдается гипотензия, обусловленная низкой частотой сокращений желудочков, нередко возникает асистолия.
Во-вторых, для повреждения обеих ножек пучка Гиса инфаркт должен быть достаточно обширным. Прогноз после ИМ зависит от объема повреждения. Следовательно, пациенты с передним ИМ, осложнившимся АВ-блокадой, имеют более тяжелый прогноз.
Признаки билатерального повреждения ножек пучка Гиса (альтернирующая блокада ЛНПГ и ПНПГ или блокада ПНПГ в сочетании с блокадой передней или задней ветви ЛНПГ) часто предшествуют развитию АВ-блокады II степени типа Мобитц 2 или полной АВ-блокады. Вероятность прогрессирования билатерального повреждения ножек пучка Гиса до АВ-блокады II или III степени составляет около 30%.
Причем первым проявлением этих блокад более высокой степени может служить асистолия желудочков. Поэтому при появлении признаков билатерального повреждения ножек пучка Гиса (на фоне острого переднего ИМ. – Прим. ред.) следует рассмотреть вопрос о временной ЭКС, но только при наличии опытного оператора – в противном случае риск процедуры превышает ее потенциальную пользу.
АВ-блокада II или III степени, развившаяся на фоне переднего инфаркта миокарда (ИМ), всегда является показанием для временной ЭКС. Нередко через несколько дней восстанавливается синусовый ритм, однако в некоторых случаях сохраняющаяся АВ-блокада может потребовать постоянной ЭКС.
Летальность высока в течение первых 3 недель переднего инфаркта миокарда (ИМ), осложненного АВ-блокадой, поэтому до истечения этого срока имплантацию постоянного ЭКС проводить не следует.
Несмотря на восстановление синусового ритма, бифасцикулярная блокада часто сохраняется. Полная АВ-блокада может рецидивировать через несколько недель или даже месяцев после ИМ. Тем не менее нет убедительных доказательств того, что имплантация ЭКС улучшит прогноз. Это связано с тем, что обширное поражение миокарда, имеющее место в таких случаях, само по себе способствует развитию ФЖ или прогрессированию сердечной недостаточности.
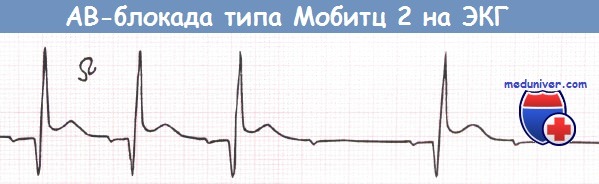
Интермиттирующая АВ-блокада типа Мобитц 2 у пациента с бифасцикулярной блокадой на фоне переднего инфаркта миокарда (ИМ) (отведение V2).
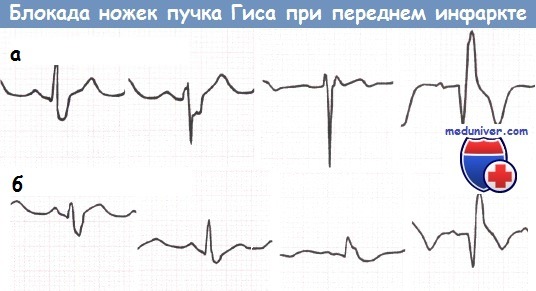
а – Блокада передней ветви ЛНПГ и блокада ПНПГ у пациента с передним ИМ (отведения I, II, III, V1).
б – Блокада задней ветви ЛНПГ и блокада ПНПГ у пациента с передним ИМ (отведения I, II, III, V1).
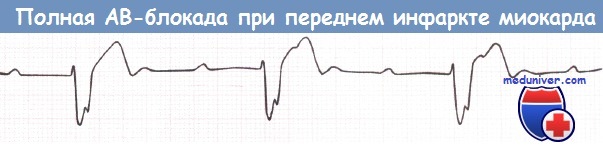
Полная АВ-блокада у пациента с передним инфарктом миокарда (ИМ).
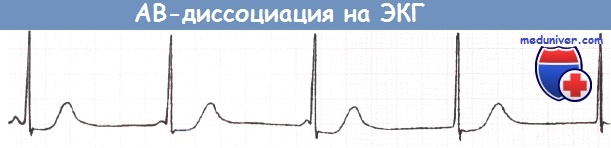
Атриовентрикулярная диссоциация
В отличие от полной АВ-блокады, при АВ-диссоциации ритм предсердий медленнее ритма желудочков. Специального лечения не требуется.
Учебное видео выявления АВ-блокады и ее степеней на ЭКГ
При проблемах с просмотром скачайте видео со страницы Здесь
– Вернуться в оглавление раздела “Кардиология.”
Источник
Почему развивается нарушение
Существует множество различных состояний, способных нарушить проведение электрического импульса по миокарду. Мы не всегда можем точно установить причину такого явления. Зачастую нам остается только предполагать, почему возникла блокада, и пытаться затормозить прогрессирование процесса.
В клинической кардиологии принято выделять две группы нарушений проводимости и возбудимости сердца:
- Кардиальные, то есть вызванные патологическими процессами, происходящими в сердечной мышце. Это может быть ишемическая болезнь сердца (ИБС) или перенесенный инфаркт миокарда, воспалительные заболевания, кардиомиопатии. Нередко источником проблемы становятся врожденные и приобретенные пороки сердечных клапанов. Сбой в работе проводящей системы может быть вызван травматизацией тканей во время операции.
- Некардиальные – причина таких нарушений кроется вне миокарда. Чаще всего нам приходится иметь дело с эндокринными заболеваниями – сахарным диабетом и патологией щитовидной железы. Среди возможных причин также стоит выделить гипертоническую болезнь, хронический бронхит, астму и иные состояния, приводящие к развитию гипоксии. У женщин сбой нередко регистрируется при беременности, с наступлением климакса.
Важно понимать: возникновение блокады не всегда связано с органическими изменениями миокарда или серьезными внесердечными заболеваниями. Сбой работы сердца может быть временным явлением на фоне стресса или физической нагрузки. Выяснить характер нарушений можно при обследовании пациента.
Механизм возникновения
В норме электрические импульсы проходят по миокарду с определенной скоростью и в строго установленной последовательности. Путь сигнала начинается в ушке правого предсердия – в синусовом узле. Отсюда возбуждение постепенно распространяется по тканям предсердий и ненадолго замедляется в атриовентрикулярном узле. Далее импульс растекается по ветвям пучка Гиса, что охватывают правый и левый желудочек. Заканчивается проводящая система мелкими волокнами Пуркинье.
Проблема возникает тогда, когда проведение импульса замедляется или полностью блокируется в определенной точке. Причиной могут выступать функциональные и органические изменения. В первом случае импульс достигает клеток, которые находятся в рефрактерной (неактивной) фазе – и дальнейшее его прохождение нарушается. Следующий сигнал может пройти по тканям без препятствий. При органических изменениях (например, в случае образования рубца после инфаркта) импульс будет «спотыкаться» о преграду, и сбой станет стойким.
Если говорить о патофизиологии нарушений, то нужно отметить работу Na+-каналов кардиомиоцитов. Пока эти пути открыты, импульс может без препятствий проникать в клетки. Но, если каналы инактивируются, проведение сигнала замедляется или приостанавливается. Такое случается, например, в зоне ишемии миокарда – там, где прекращается кровоснабжение тканей.
Признаки блокады сердца неспецифические и не всегда заметны без специального обследования. Выявить проблему можно на ЭКГ. На пленке видно, как проходит импульс по сердечной мышце, есть ли препятствия для возбуждения тканей, и в какой зоне они локализуются. Электрокардиография – это основной метод, позволяющий выставить диагноз и назначить лечение.
Возможные симптомы
Клинически блокады сердца не всегда проявляются. При легких нарушениях больной может не предъявлять никаких жалоб. Сбой в функционировании сердца выявляется только на электрокардиограмме.
При прогрессирующем нарушении проводимости возникают такие симптомы:
- беспричинная слабость;
- затрудненное дыхание;
- одышка;
- перебои в работе сердца;
- замедление ЧСС;
- головокружение.
Если несколько импульсов подряд не проходят по тканям сердца, возможна потеря сознания. Со временем болезнь прогрессирует, состояние больного ухудшается, и такие приступы случаются чаще.
Виды блокад и их признаки на ЭКГ
В кардиологии предлагаются различные классификации нарушений проводимости сердца. На практике нам кажется удобным разделение всех патологических процессов по месту локализации. Выделяют такие варианты блокады:
- Синоатриальные. Сбой локализуется в области синусового узла – в самом начале пути проведения импульса.
- Межпредсердные. Прохождение сигнала замедляется между предсердиями.
- Атриовентрикулярные (АВ-блокады). Замедляется или останавливается передача импульса между предсердиями и желудочками.
- Внутрижелудочковые. Наблюдается сбой в проведении сигнала по ветвям пучка Гиса в желудочках сердца.
Отличить эти состояния можно на ЭКГ. Характерные признаки патологии представлены в таблице.
Вид блокады | Признаки на ЭКГ |
Синоатриальная | Синусовый ритм неправильный. Отмечаются длительные паузы и выпадение отдельных сокращений сердца. Характерно появление брадикардии |
Межпредсердная | Изменение зубца P – расширение более 0,12 сек., деформация. Может сочетаться с удлинением PQ-интервала |
Атриовентрикулярная | Удлинение интервала PQ, выпадение комплекса QRS |
Внутрижелудочковая | Расширение и деформация комплекса QRS |
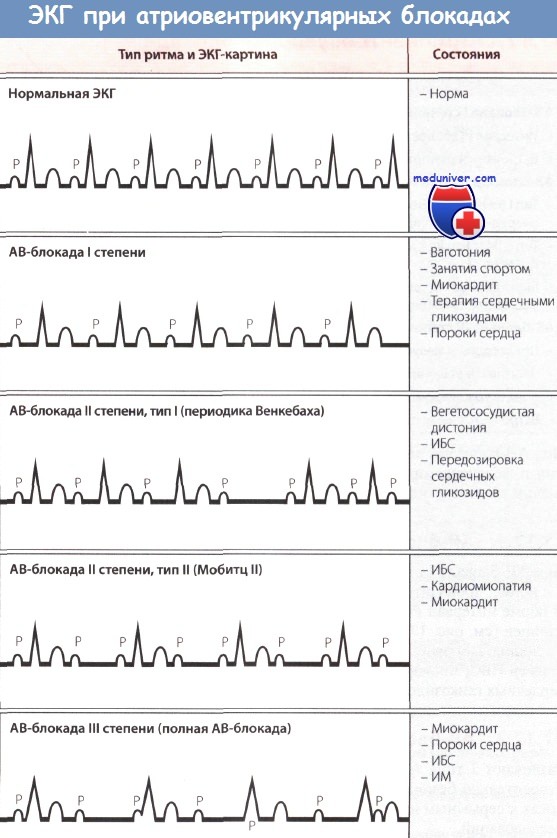
Остановимся подробнее на атриовентрикулярных блокадах. По клиническому течению принято выделять 3 стадии развития процесса.
Блокада сердца I степени характеризуется замедленным прохождением электрического импульса от предсердий к желудочкам. На ЭКГ видно расширение интервала PQ до 0,2 сек. – он отражает скорость проведения сигнала по предсердиям. Это самое частое нарушение АВ-проводимости. Оно встречается преимущественно в пожилом возрасте на фоне органической патологии – перенесенного инфаркта, при миокардите, пороках сердца.

Блокада сердца II степени возникает при прогрессировании процесса. Не все импульсы проходят к желудочкам. Изменения на ЭКГ определяются типом блокады:
- АВ-блокада по типу Мобитц 1 ведет к выпадению сокращений желудочков. На кардиограмме это видно по удлинению интервала PQ, причем изменения прогрессируют с каждым комплексом. Далее фиксируется только зубец P, а QRS – маркер работы желудочков – выпадает. Такие симптомы наблюдаются при инфаркте, передозировке сердечных гликозидов и др.
- АВ-блокада по типу Мобитц 2 на ЭКГ отображается выпадением QRS. Интервал PQ удлиняется, но его нарастание не прогрессирует. Такой симптом говорит о серьезном поражении сердечной мышцы и грозит развитием полной блокады сердца.
Если процесс продолжает прогрессировать, блокируются несколько сокращений желудочков подряд, и выпадают комплексы QRS два и более раза. У больного наблюдаются приступы Морганьи-Адамса-Стокса (МАС) с потерей сознания.


Нарушения III степени – это полная поперечная блокада сердца. Сигнал не проходит от предсердий к желудочкам. Фиксируется отдельное возбуждение верхних и нижних отделов сердца. Изменения на ЭКГ хаотичны, видна диссоциация между маркерами предсердных и желудочковых сокращений – PQ и QRS. Нередко такое состояние сочетается с внутрижелудочковой блокадой.

Советы врача: как правильно наблюдаться у врача, если есть блокада
После установки диагноза больной остается на амбулаторном лечении или госпитализируется в стационар. Тактика определяется тяжестью блокады. После достижения ремиссии пациент не должен оставаться без наблюдения специалиста. Мы рекомендуем:
- При стабильном состоянии и отсутствии жалоб посещать кардиолога и делать ЭКГ каждые 6 месяцев.
- Если состояние ухудшается, появляются новые жалобы или прогрессируют уже имеющиеся нарушения – записаться на прием к врачу как можно скорее.
Если врач назначает медикаментозную терапию, ее следует придерживаться и не нарушать график приема препаратов. Самостоятельная отмена лекарства недопустима – это ведет к развитию осложнений.
Если пациенту был установлен кардиостимулятор, тактика наблюдения меняется. Через 3, 6 и 12 месяцев после операции следует посетить врача и убедиться в том, что прибор работает без сбоев. Дальнейший график наблюдений будет зависеть от состояния пациента.
Подходы к лечению
При выборе схемы терапии мы ориентируемся на принятые Министерством здравоохранения протоколы, клинические рекомендации отечественных и зарубежных сообществ. Лечение должно быть комплексным и рациональным. Нужно не только убрать симптом, но и устранить возможную причину проблемы – и предупредить развитие осложнений.
Умеренные нарушения внутрипредсердной и внутрижелудочковой проводимости лечения не требуют. Мы предлагаем пациенту регулярно наблюдаться у кардиолога, следить за самочувствием, вести здоровый образ жизни. Медикаментозная терапия назначается при явной клинической симптоматике – появлении перебоев в работе сердца, одышки, головокружения и иных состояний, которые мешают вести привычный образ жизни. При развитии опасных осложнений показано хирургическое лечение.
Остановимся подробнее на терапии АВ-блокады. Схема лечения будет зависеть от тяжести состояния пациента. Если после проведенной диагностики по ЭКГ выявлена АВ-блокада I степени, терапия не показана. Рекомендуется только наблюдение у специалиста – визиты к врачу не реже одного раза в год.
При выявлении АВ-блокады II степени по типу Мобитц 1 лечение должно быть комплексным. Для стабилизации проводящей системы сердца назначаются антиаритмические препараты. Одновременно с этим проводится лечение основного заболевания, ставшего причиной сбоя в работе сердца. Специфической терапии здесь не предусмотрено. Мы подбираем медикаменты, исходя из ведущих симптомов и сопутствующих заболеваний.
АВ-блокада II степени Мобитц 2 и полная блокада сердца – повод для хирургического лечения. Проводится имплантация кардиостимулятора. Прибор регулирует сердечный ритм, обеспечивает полноценное проведение сигналов и бесперебойную работу миокарда. Кардиостимулятор может быть предложен и пациенту с АВ-блокадой по типу Мобитц 1 при наличии выраженной симптоматики.
Неотложная помощь показана при развитии синдрома МАС, полной блокаде сердца. Больной обязательно госпитализируется в стационар. Проводится непрямой массаж сердца, назначаются препараты, поддерживающие стабильный ритм. Показана установка кардиостимулятора.
Образ жизни и меры предосторожности
Лечение и профилактика нарушений в работе сердца – это не только прием медикаментов или операция. Мы рекомендуем пациенту полностью поменять свое отношение к жизни. Чтобы не допустить прогрессирования болезни и избежать нежелательных последствий, следует:
- Изменить рацион. В ежедневном меню должно быть меньше жареной, острой и соленой пищи. Рекомендуется добавить продукты растительного происхождения, сделать акцент на свежих овощах и фруктах. Запрещается фастфуд и быстроусвояемые углеводы – они негативно влияют на обмен веществ и провоцируют развитие сердечно-сосудистой патологии.
- Заниматься спортом. Показаны аэробные нагрузки, занятия йогой, плавание. Если нет возможности посещать фитнес-клуб или спортзал, можно ежедневно гулять на свежем воздухе – не менее 30 минут в день.
- Не перенапрягаться. Работа «на износ» не пойдет на пользу сердцу. Стоит пересмотреть свой режим дня. Ночной сон должен быть не менее 8 часов.
- Избегать стрессов. Излишние переживания негативно влияют на работу всех внутренних органов, и сердце не становится исключением.
- Следить за весом. При избыточной массе тела и ожирении стоит обратиться к эндокринологу, составить диету.
- Отказаться от вредных привычек. Курение – под запретом. Не стоит злоупотреблять алкоголем.
Прогноз заболевания зависит от тяжести состояния пациента. Соблюдение всех рекомендаций врача и своевременная установка кардиостимулятора продлевают жизнь и сохраняют здоровье.
Случай из практики
Больной Р., 75 лет, обратился к участковому врачу с жалобами на перебои в работе сердца. При осмотре и сбора анамнеза выяснилось, что пациента также беспокоят головные боли, приступы головокружения, одышка при физической нагрузке и в покое. Считает себя больным в течение 10 лет. Перенес инфаркт миокарда в возрасте 67 лет. Наблюдается у кардиолога с диагнозом: ИБС. Постинфарктный кардиосклероз.
После дообследования на ЭКГ выявлены признаки АВ-блокады II степени, на эхоКГ –гипертрофия левого желудочка. После консультации кардиолога пациент был направлен в кардиохирургический центр. Проведена установка кардиостимулятора. Пациент выписан с улучшением состояния. Рекомендовано наблюдение у кардиолога.
Источник
Как работает и почему может дать сбой проводящая система сердца
Проводящая система сердца представлена специальными клетками сердечной мышцы, обладающими способностью генерировать и проводить нервные импульсы. Скопления таких клеток формируют синусовый и атриовенрикулярный узлы, а также пучок Гиса.
За счет их работы обеспечивается нормальное сокращение сердца и выполнение его непосредственных задач. В норме в синусовом узле формируется импульс, который передается на атриовентрикулярный узел, а далее распространяется по ветвям пучка Гиса, задавая основной ритм сердцу.
Блокада сердца — это собирательное название различных нарушений проводящей системы, которые возникают на фоне стенокардии, инфаркта миокарда, кардиомиопатии и других заболеваний сердца, как последствие травмы или осложнение оперативного вмешательства и в силу других причин.
Так, гипертрофия (увеличение) миокарда под влиянием тяжелых физических нагрузок и передозировка некоторых лекарственных средств и алкоголя также могут послужить причиной развития блокады.
Классификации блокад сердца
В зависимости от уровня поражения блокада сердца может быть синоатриальной (когда нарушается проведение импульса между синусовым узлом и предсердиями), атриовентрикулярной (предсердно-желудочковой) или же блокадой правой, левой или обеих ножек пучка Гиса.
Если импульсы проводятся с задержкой, диагностируют блокаду сердца первой степени. При неполной блокаде не проходит часть импульсов, при полной — импульсы не проводятся вовсе.
Блокады могут носить постоянный характер, либо быть преходящими. Последние довольно сложно «поймать» на ЭКГ, так как они носят кратковременный характер.
Чем опасны блокады сердца
Часть блокад может вообще никаким образом не беспокоить своего обладателя, либо проявляться различными неспецифическим симптомами, такими как общая слабость, головокружения, ощущение сердцебиения, шум в ушах, обморок и другие.
В ином случае блокада может стать причиной развития сердечной недостаточности, инсульта, тромбоэмболии (закупорки сосудов сгустками крови) и даже внезапной сердечной смерти. Цвет кожи при этом может изменять оттенок на красноватый или синюшный. Такая патология часто сопровождается тревожным состоянием.
Диагностика блокады сердца
Часто нарушения проведения являются случайной находкой на ЭКГ. Это обследование — ведущий способ диагностики данной патологии.
При подозрении на преходящий характер блокады эффективно проведение холтеровского мониторирования. При отсутствии противопоказаний, одним из которых является полная атриовентрикулярная блокада, врачу могут потребоваться результаты тредмил-теста (ЭКГ при физической нагрузке).
Показанием к проведению электрокардиографии, в том числе и для своевременного выявления нарушений в работе проводящей системы сердца, является наличие симптомов, которые могут свидетельствовать о сердечной патологии. К ним относятся головокружения, обмороки, одышка и учащенное сердцебиение, не связанные с физической нагрузкой или эмоциональными переживаниями.
Регулярное проведение ЭКГ показано людям старше 45 лет, которые перенесли инфекционное заболевание и имеют факторы риска, к которым относятся курение, злоупотребление алкоголем, терапия некоторыми препаратами и наследственная предрасположенность.
Обязательное регулярное обследование необходимо больным кардиологического, пульмонологического и эндокринологического профилей, а также в качестве подготовки к госпитализации и оперативному вмешательству.
Лечение блокады сердца
При наличии этого диагноза терапия подбирается врачом индивидуально в зависимости от уровня и степени блокады.
При блокаде первой степени и бессимптомном течении кардиологом могут быть рекомендованы общеукрепляющие препараты, диета с ограничением жирной, соленой пищи, ограничением физической активности (при тяжелой нагрузке) либо ее незначительным увеличением (при малоподвижном образе жизни).
При необходимости врач назначает кардиологические препараты с целью симптоматической терапии для компенсации течения заболевания.
При тяжелом течении заболевания и неэффективности медикаментозной терапии рекомендуется проведение хирургического лечения — установка электрокардиостимулятора, прибора, который генерирует импульсы, обеспечивая правильный сердечный ритм.
При любых нарушениях в работе проводящей системы сердца необходимо наблюдение кардиолога с периодическим проведением ЭКГ. Попытки самостоятельного лечения могут усугубить течение заболевания и спровоцировать развитие самых неблагоприятных последствий.
Источник
