Атриовентрикулярные блокады при инфаркте миокарда
Оглавление темы “Аритмии при инфаркте миокарда.”:
- Классификация аритмий при инфаркте миокарда
- Фибрилляция желудочков (ФЖ) при инфаркте миокарда
- Желудочковая тахикардия (ЖТ) при инфаркте миокарда
- Фибрилляция предсердий (ФП) при инфаркте миокарда
- Брадикардия при инфаркте миокарда
- Атриовентрикулярная блокада при инфаркте миокарда
Атриовентрикулярная блокада при инфаркте миокарда
Лечение АВ-блокады и дальнейший прогноз при нижнем и переднем инфаркте миокарда (ИМ) существенно различаются.
Атриовентрикулярная блокада при нижнем инфаркте миокарда
При нижнем инфаркте миокарда (ИМ) АВ-блокада наблюдается довольно часто и нередко обусловлена ишемией АВ-узла. Необратимое поражение АВ-узла встречается лишь в исключительных случаях. Прогноз при нижнем ИМ считается относительно благоприятным, однако некоторые исследования указывают на увеличение госпитальной летальности.
АВ-блокада I степени и АВ-блокада II степени типа Мобитц 1 (блокада Венкебаха) не требуют каких-либо действий за исключением прекращения приема лекарственных средств, которые могут ухудшить АВ-проводимость (в частности, верапамила, дилтиазема, БАБ).
При развитии полной АВ-блокады ритм желудочков контролируется замещающими водителями ритма, локализующимися в пучке Гиса. Обычно эти водители ритма работают с адекватной частотой. Однако иногда частота сокращений желудочков падает до очень низких значений (ниже 40 уд./мин) с возможным развитием артериальной гипотензии, олигурии или желудочковых аритмий.
В такой ситуации требуется проведение временной ЭКС. Не следует применять стероиды или катехоламины, при этом в течение первых 6 часов эффективным может оказаться атропин.
Почти всегда АВ-блокада разрешается в течение 3 нед. после инфаркта. Необходимость постоянной ЭКС маловероятна.
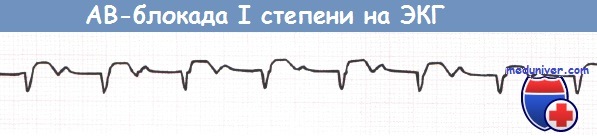
АВ-блокада I степени (отведение aVF).
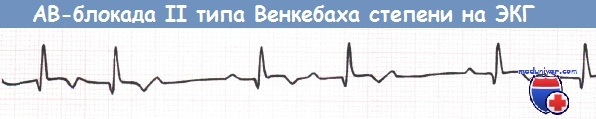
АВ-блокада II степени типа Венкебаха при нижнем ИМ (отведение aVF).
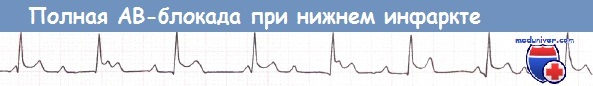
Нижний ИМ, осложнившийся полной АВ-блокадой (отведение II).
Атриовентрикулярная блокада при переднем инфаркте миокарда
При переднем инфаркте миокарда (ИМ) повреждению чаще подвергаются ножки пучка Гиса, а не АВ-узел. АВ-блокада более серьезна, чем при нижнем инфаркте, по двум причинам. Во-первых, водители ритма следующего порядка, располагающиеся ниже уровня блокады, в таких случаях локализуются в дистальных отделах проводящей системы сердца и функционируют с меньшей частотой и менее надежны. Таким образом, часто наблюдается гипотензия, обусловленная низкой частотой сокращений желудочков, нередко возникает асистолия.
Во-вторых, для повреждения обеих ножек пучка Гиса инфаркт должен быть достаточно обширным. Прогноз после ИМ зависит от объема повреждения. Следовательно, пациенты с передним ИМ, осложнившимся АВ-блокадой, имеют более тяжелый прогноз.
Признаки билатерального повреждения ножек пучка Гиса (альтернирующая блокада ЛНПГ и ПНПГ или блокада ПНПГ в сочетании с блокадой передней или задней ветви ЛНПГ) часто предшествуют развитию АВ-блокады II степени типа Мобитц 2 или полной АВ-блокады. Вероятность прогрессирования билатерального повреждения ножек пучка Гиса до АВ-блокады II или III степени составляет около 30%.
Причем первым проявлением этих блокад более высокой степени может служить асистолия желудочков. Поэтому при появлении признаков билатерального повреждения ножек пучка Гиса (на фоне острого переднего ИМ. – Прим. ред.) следует рассмотреть вопрос о временной ЭКС, но только при наличии опытного оператора – в противном случае риск процедуры превышает ее потенциальную пользу.
АВ-блокада II или III степени, развившаяся на фоне переднего инфаркта миокарда (ИМ), всегда является показанием для временной ЭКС. Нередко через несколько дней восстанавливается синусовый ритм, однако в некоторых случаях сохраняющаяся АВ-блокада может потребовать постоянной ЭКС.
Летальность высока в течение первых 3 недель переднего инфаркта миокарда (ИМ), осложненного АВ-блокадой, поэтому до истечения этого срока имплантацию постоянного ЭКС проводить не следует.
Несмотря на восстановление синусового ритма, бифасцикулярная блокада часто сохраняется. Полная АВ-блокада может рецидивировать через несколько недель или даже месяцев после ИМ. Тем не менее нет убедительных доказательств того, что имплантация ЭКС улучшит прогноз. Это связано с тем, что обширное поражение миокарда, имеющее место в таких случаях, само по себе способствует развитию ФЖ или прогрессированию сердечной недостаточности.
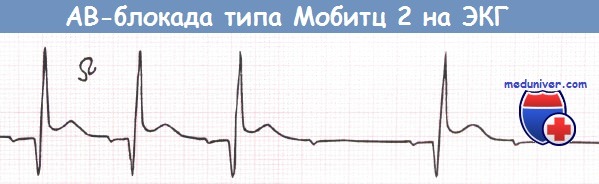
Интермиттирующая АВ-блокада типа Мобитц 2 у пациента с бифасцикулярной блокадой на фоне переднего инфаркта миокарда (ИМ) (отведение V2).
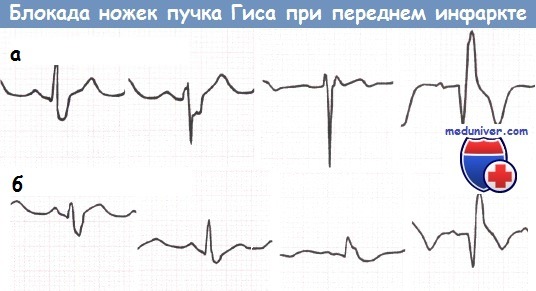
а – Блокада передней ветви ЛНПГ и блокада ПНПГ у пациента с передним ИМ (отведения I, II, III, V1).
б – Блокада задней ветви ЛНПГ и блокада ПНПГ у пациента с передним ИМ (отведения I, II, III, V1).
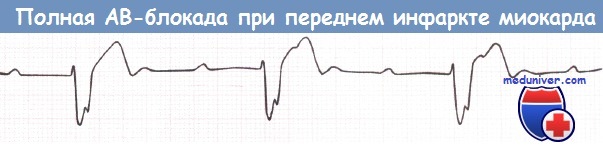
Полная АВ-блокада у пациента с передним инфарктом миокарда (ИМ).
Атриовентрикулярная диссоциация
В отличие от полной АВ-блокады, при АВ-диссоциации ритм предсердий медленнее ритма желудочков. Специального лечения не требуется.
Учебное видео выявления АВ-блокады и ее степеней на ЭКГ
При проблемах с просмотром скачайте видео со страницы Здесь
– Вернуться в оглавление раздела “Кардиология.”
Источник
Ишемическое повреждение может привести к развитию блокады проведения на любом уровне атриовентрикулярной или внутрижелудочковой системы проведения. Такие блокады могут появиться на уровне АВ-узла и пучка Тиса, обусловливая различные степени АВ-блокады, а также в передней и задней ветвях левой ножки пучка Гиса с формированием соответствующей блокады. Нарушения проведения могут развиваться в различных комбинациях.
Клинические признаки проксимального и дистального нарушений АВ-проводимости у больных ИМ↑ST обобщены в таблице ниже.
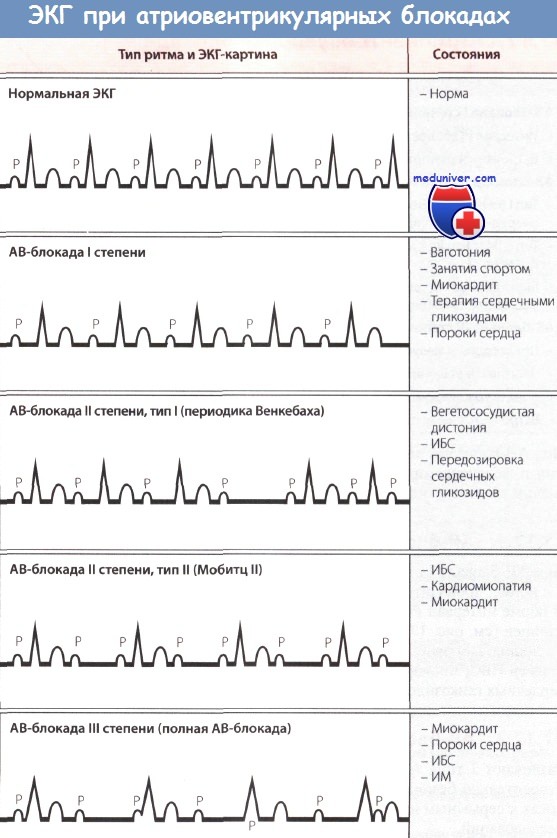
а) Атриовентрикулярная блокада I степени при инфаркте миокарда. При АВ-блокаде I степени, как правило, специальное лечение не нужно. бета-АБ и антагонисты кальция (кроме нифедипина) замедляют АВ-проведение и могут вызвать АВ-блокаду I степени.
Однако прекращение приема этих препаратов у больных ИМ↑ST может стать причиной учащения приступов ишемии и ишемических повреждений, поэтому на практике лучше не прекращать прием препаратов до тех пор, пока интервал PR не превысит 0,24 сек. Терапию следует прекратить только при развитии блокады высокой степени с нарушением гемодинамики.
В случае развития блокады на фоне увеличенной ваготонии, сопровождаемой синусовой брадикардией и гипотонией, можно ввести атропин, который может оказать положительный эффект. Для исключения прогрессирования блокады до более высокой степени таким больным рекомендуется постоянное мон итерирование ЭКГ.
б) Атриовентрикулярная блокада II степени при инфаркте миокарда. Было показано, что АВ-блокада I степени и АВ-блокада II степени типа 1 не влияют на выживаемость и, как правило, развиваются на фоне окклюзии ПКА и ишемии в АВ-узле. Специального лечения АВ-блокады II степени типа 2 не нужно, если ЧСС > 50 уд/мин и отсутствуют ПЖК, СН и блокады ножек пучка Гиса. Однако если данные осложнения есть или пульс падает < 50 уд/мин и появляются симптомы, показано незамедлительное введение атропина в дозе от 0,3 до 0,6 мг.
Использование временного искусственного водителя ритма почти никогда не показано при лечении такого типа аритмии.
АВ-блокада II степени типа 2, как правило, развивается на фоне повреждения проводящей системы ниже пучка Гиса. Опасность блокады II степени типа 2 заключается в том, что она может привести к развитию полной блокады, в связи с этим при развитии блокады типа 2 показано проведение внешней или трансвенозной кардиостимуляции с частотой 60 уд/мин.
в) Полная атриовентрикулярная блокада при инфаркте миокарда. Полная АВ-блокада (АВ-блокада III степени) наблюдается у больных как с передним, так и с нижним ИМ. Полная АВ-блокада у больных с нижним ИМ, как правило, развивается на фоне повреждения внутри АВ-узла или над ним, часто наблюдается постепенное развитие полной АВ-блокады из АВ-блокады I степени или II степени типа 1. На фоне блокады, как правило, наблюдается стабильный замещающий ритм частотой > 40 уд/мин, часто узловой, без асистолии и с узкими комплексами QRS в 70% случаев, иногда наблюдается другой ритм, с меньшей частотой и широкими комплексами QRS.
Данная форма АВ-блокады в основном преходяща, поддается терапии аденозином и метилксантинами и регрессирует у большинства пациентов в течение нескольких дней.
У больных с передним ИМ полная АВ-блокада часто развивается внезапно в течение 12-24 час от начала ИМ. Как правило, до развития полной АВ-блокады наблюдается внутрижелудочковая блокада или АВ-блокада типа 2 (не I степени или типа 1). У таких пациентов отмечается нестабильный замещающий ритм частотой < 40 уд/мин с широкими комплексами QRS, внезапно может развиться асистолия желудочков.
У больных с передним ИМ АВ-блокада, как правило, развивается на фоне распространенного некроза МЖП, поражающего ножки пучка Гиса.
В этой группе больных при распространенном ИМ с развитием острой левожелудочковой недостаточности и кардиогенном шоке отмечаются медленный идиовентрикулярный ритм с широкими комплексами и высокая смертность.
У пациентов с нижним ИМ часто наблюдается ишемия или инфаркт в области АВ-узла, развивающийся вторично на фоне нарушения перфузии коронарной артерии (КА) АВ-узла, но система Гиса-Пуркинье, как правило, остается интактной. У пациентов с нижней локализацией ИМ↑ST, у которых развивается АВ-блокада, чаще всего поражаются и ПКА, и ЛПНА.
Кроме того, у больных с нижним ИМ↑ST и АВ-блокадой зона ИМ больше и отмечаются более выраженные нарушения функции ЛЖ и ПЖ, чем у больных с нижним ИМ и отсутствием АВ-блокады. Как отмечалось ранее, у таких больных развивается замещающий узловой ритм с узкими комплексами QRS.
Несмотря на имеющиеся данные, что полная АВ-блокада не является независимым ФР смерти, остается неясным, влияет ли на выживаемость больных с передним ИМ↑ST временная трансвенозная кардиостимуляция.
Некоторые исследователи считают, что проведение ЭКС у больных с истинной полной АВ-блокадой на фоне переднего ИМ бесполезно ввиду плохого прогноза независимо от проводимого лечения.
Тем не менее ЭКС позволяет предупредить развитие гипотонии, при которой существует дополнительный риск распространения зоны ИМ и развития злокачественных аритмий. Также ЭКС позволяет предотвратить развитие асистолии, что особенно важно у больных с передним ИМ и блокадой ниже уровня АВ-узла.
Улучшение выживаемости при ЭКС возможно лишь среди небольшой группы больных с полной АВ-блокадой и ИМ передней стенки, поскольку распространенное повреждение миокарда, которое почти всегда наблюдается при данном виде ИМ, связано с высокой смертностью даже у тех больных, которым выполняют ЭКС.
Исходя из данных соображений, временная ЭКС в больших группах пациентов приведет лишь к незначительному снижению показателя смертности. Однако отсутствие данных, подтверждающих этот эффект, не исключает возможности того, что он может присутствовать.
Обычно пациентам с нижним ИМ, при котором АВ-блокада бывает транзиторной и недолговременной, ЭКС не требуется. Показаниями для назначения ЭКС являются низкая частота желудочковых сокращений (< 40-50 уд/мин), наличие желудочковых аритмий или гипотонии, а также недостаточность насосной функции желудочка, на фоне которых введение атропина неэффективно.
Атропин может дать положительный эффект и вызвать замещающий ритм только в случае развития полной АВ-блокады не позднее 6 час от начала ИМ.
В таком случае АВ-блокада, как правило, носит транзиторный характер и обусловлена повышенной активностью блуждающего нерва.
Учебное видео выявления АВ-блокады и ее степеней на ЭКГ
При проблемах с просмотром скачайте видео со страницы Здесь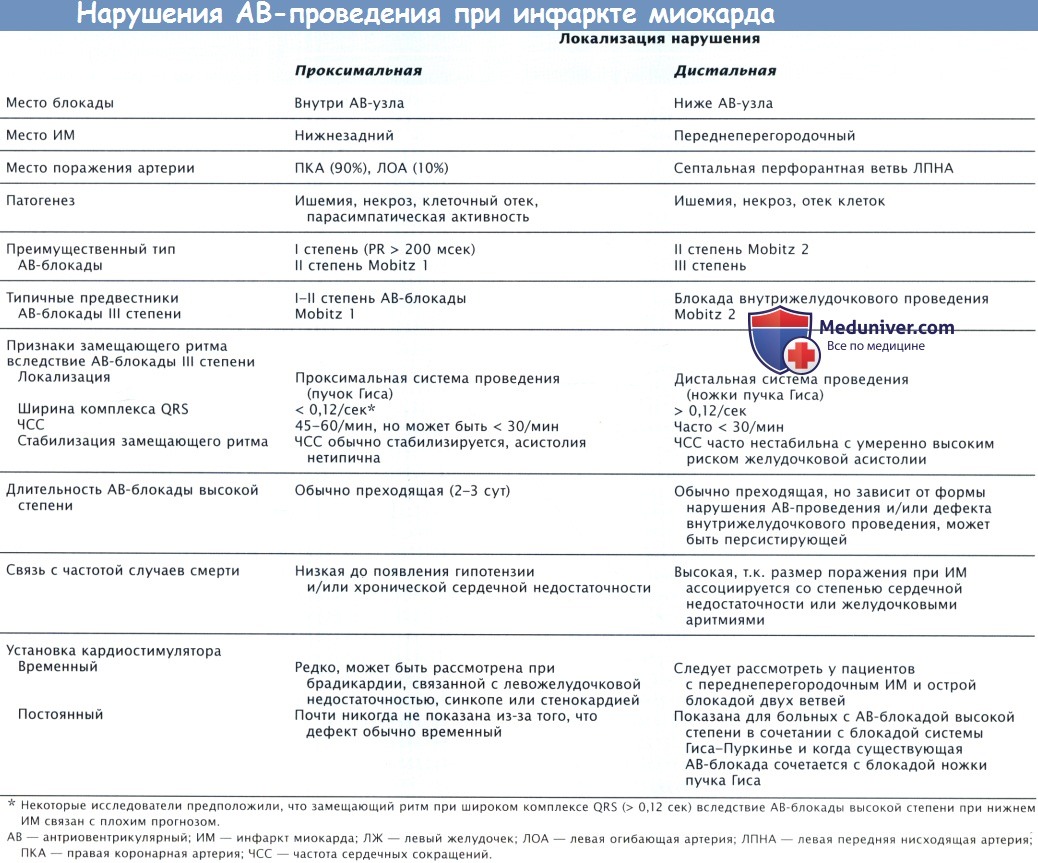
– Читать “Блокада пучка Гиса при инфаркте миокарда и ее лечение”
Оглавление темы “Нарушения ритма сердца при инфаркте миокарда.”:
- Фибрилляция желудочков при инфаркте миокарда – прогноз, лечение
- Синусовая брадикардия при инфаркте миокарда и ее лечение
- Атриовентрикулярная блокада (АВ-блокада) при инфаркте миокарда и ее лечение
- Блокада пучка Гиса при инфаркте миокарда и ее лечение
- Показания для электрокардиостимулятора (ЭКС) при инфаркте миокарда
- Синусовая тахиркадия при инфаркте миокарда и ее лечение
- Фибрилляция, трепетание предсердий при инфаркте миокарда и их лечение
- Боль и дискомфорт в груди после инфаркта миокарда
- Выпот в перикарде, перикардит после инфаркта миокарда
- Синдром Дресслера (Dressler) после инфаркта миокарда
Источник
Оглавление темы “Осложнения инфаркта миокарда (ОИМ), требующие неотложной помощи. Нарушения сердечного ритма и проводимости. Острая сердечно-сосудистая недостаточность. Тромбоэмболические осложнения инфаркта миокарда ( оим, ОИМ ).”: Нарушения проводимости при инфаркте миокарда ( оим, ОИМ ). Атриовентрикулярных блокада при инфаркте миокарда ( оим, ОИМ ). Неотложная помощь при атриовентрикулярной блокаде.Нарушения проводимостиНаиболее частый вариант нарушения проводимости при ОИМ — это появление атриовентрикулярных блокад (A-V блокада) различной степени. Данный вид патологии наиболее характерен для заднедиафрагмального ОИМ, особенно при его распространении на правые отделы сердца.
Неотложная помощь требуется при полной A-V блокаде. Ее предвестником может быть появление у больного A-V блокады I—II степени, однако возможно и внезапное развитие данного грозного осложнения. Клинически полная A-V блокада проявляется головокружением, потерей сознания (приступ Морганьи-Эдемса-Стокса (МЭС). Кожные покровы приобретают синюшный оттенок, отмечается резко выраженная брадикардия — ЧСС уменьшается до 30 и менее, на ЭКГ отмечаются признаки полной A-V блокады, которая, в свою очередь, может спровоцировать фибрилляцию желудочков. Наиболее эффективным методом лечения при приступе МЭС является срочная трансторакальная кардиостимуляция, затем трансвенозная и чрезпишеводнаяя и наименее эффективная — накожная. Широко использовавшиеся ранее инъекции атропина следует признать неэффективными, незначительный положительный клинический эффект может дать использование изадрина (табл. 5 мг под язык) или алупента (1 мл 0,05% раствора в/м или в/в). – Также рекомендуем “Синдром Вольфа-Паркинсона-Уайта (W-P-W). Неотложная помощь при синдроме Вольфа-Паркинсона-Уайта.” |
Источник
Прогноз
Прогноз при АВ-блокадах определяется прежде всего уровнем блокады и, в меньшей мере, степенью блокады.
Прогноз также зависит от этиологии АВ-блокады и тяжести сопутствующих заболеваний сердца.
Типичным примером разного прогноза при АВ-блокадах могут служить предсердно-желудочковые блокады при остром инфаркте миокарда задней и передней локализации. В первом случае они являются проксимальными и сопровождаются меньшим объемом поражения миокарда, а во втором — локализуются в более дистальных отделах проводящей системы сердца и сочетаются с более распространенным инфарцированием миокарда. Летальность в таких случа¬ях составляет соответственно 30% и 80%.
Узловая предсердно-желудочковая блокада I степени, будучи в большинстве случаев обусловленной повышением тонуса блуждающего нерва, не сопровождается органическими заболеваниями сердца и не отягощает прогноз. В то же время дистальная предсердно-желудочковая блокада часто сопряжена с повышенным риском внезапного перехода в блокаду высокой степени или полную блокаду с развитием приступов Морганьи — Адамса — Стокса.
Предсердно-желудочковая блокада II степени I типа более чем в 70 % случаев возникает на уровне атриовентрикулярного узла вследствие ваготонии у здоровых лиц, а также при остром инфаркте миокарда задней стенки левого желудочка, и имеет благоприятный прогноз.
Прогноз существенно хуже при поражении дистальных отделов проводящей системы сердца в связи с опасностью развития полной блокады с редким желудочковым ритмом. Это справедливо для предсердно-желудочковой блокады II типа и высокой степени, которая у подавляющего большинства больных имеет дистальную локализацию. Такие АВ-блокады протекают с выраженной брадикардией, что ухудшает насосную функцию сердца.
До внедрения в клиническую практику
электрокардиостимуляции
прогноз у больных с симптоматичной приобретенной АВ-блокадой III степени был неблагоприятным, независимо от характера сопутствующего заболевания сердца. Однолетняя выживаемость после первого приступа Морганьи – Адамс — Стокса составляла менее 50 %. В настоящее время, благодаря возможности ранней имплантации электрокардиостимуляторов и их совершенству, исходы значительно улучшились и определяются в основном тяжестью органической кардиальной патологии. Так, например, у больных с полной предсердно-желудочковой блокадой после перенесенного инфаркта миокарда передней стенки левого желудочка прогноз неблагоприятный, тогда как у больных с изолированным идиопатическим фиброзом ножек пучка Гиса он не хуже, чем у лиц того же возраста без предсердно-желудочковой блокады.
При врожденной полной предсердно-желудочковой блокаде прогноз значительно лучше, чем при приобретенной. При отсутствии других врожденных аномалий ЧСС может значительно увеличиваться при физической нагрузке, и такие больные даже могут заниматься спортом. У тех из них, у которых ЧСС в покое составляет менее 50 в 1 минуту, в зрелом возрасте, однако, появляются обмороки и другие симптомы.
Прогноз у больных с предсердно-желудочковыми блокадами ухудшается при присоединении желудочковых аритмий. Кроме повышенного риска развития стойкой желудочковой тахикардии, это связано с возможностью постэкстрасистолического урежения идиовентрикулярного ритма, вплоть до асистолии желудочков.
Вернуться к оглавлению
Источник
