Атриовентрикулярная блокада при инфаркте миокарда
Оглавление темы “Аритмии при инфаркте миокарда.”:
- Классификация аритмий при инфаркте миокарда
- Фибрилляция желудочков (ФЖ) при инфаркте миокарда
- Желудочковая тахикардия (ЖТ) при инфаркте миокарда
- Фибрилляция предсердий (ФП) при инфаркте миокарда
- Брадикардия при инфаркте миокарда
- Атриовентрикулярная блокада при инфаркте миокарда
Атриовентрикулярная блокада при инфаркте миокарда
Лечение АВ-блокады и дальнейший прогноз при нижнем и переднем инфаркте миокарда (ИМ) существенно различаются.
Атриовентрикулярная блокада при нижнем инфаркте миокарда
При нижнем инфаркте миокарда (ИМ) АВ-блокада наблюдается довольно часто и нередко обусловлена ишемией АВ-узла. Необратимое поражение АВ-узла встречается лишь в исключительных случаях. Прогноз при нижнем ИМ считается относительно благоприятным, однако некоторые исследования указывают на увеличение госпитальной летальности.
АВ-блокада I степени и АВ-блокада II степени типа Мобитц 1 (блокада Венкебаха) не требуют каких-либо действий за исключением прекращения приема лекарственных средств, которые могут ухудшить АВ-проводимость (в частности, верапамила, дилтиазема, БАБ).
При развитии полной АВ-блокады ритм желудочков контролируется замещающими водителями ритма, локализующимися в пучке Гиса. Обычно эти водители ритма работают с адекватной частотой. Однако иногда частота сокращений желудочков падает до очень низких значений (ниже 40 уд./мин) с возможным развитием артериальной гипотензии, олигурии или желудочковых аритмий.
В такой ситуации требуется проведение временной ЭКС. Не следует применять стероиды или катехоламины, при этом в течение первых 6 часов эффективным может оказаться атропин.
Почти всегда АВ-блокада разрешается в течение 3 нед. после инфаркта. Необходимость постоянной ЭКС маловероятна.
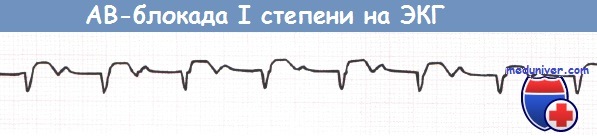
АВ-блокада I степени (отведение aVF).
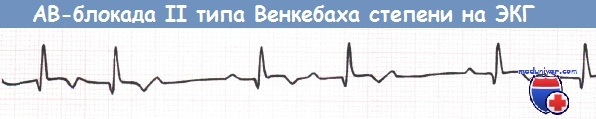
АВ-блокада II степени типа Венкебаха при нижнем ИМ (отведение aVF).
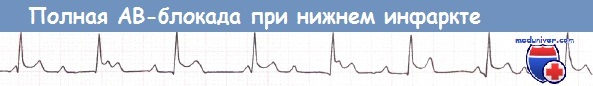
Нижний ИМ, осложнившийся полной АВ-блокадой (отведение II).
Атриовентрикулярная блокада при переднем инфаркте миокарда
При переднем инфаркте миокарда (ИМ) повреждению чаще подвергаются ножки пучка Гиса, а не АВ-узел. АВ-блокада более серьезна, чем при нижнем инфаркте, по двум причинам. Во-первых, водители ритма следующего порядка, располагающиеся ниже уровня блокады, в таких случаях локализуются в дистальных отделах проводящей системы сердца и функционируют с меньшей частотой и менее надежны. Таким образом, часто наблюдается гипотензия, обусловленная низкой частотой сокращений желудочков, нередко возникает асистолия.
Во-вторых, для повреждения обеих ножек пучка Гиса инфаркт должен быть достаточно обширным. Прогноз после ИМ зависит от объема повреждения. Следовательно, пациенты с передним ИМ, осложнившимся АВ-блокадой, имеют более тяжелый прогноз.
Признаки билатерального повреждения ножек пучка Гиса (альтернирующая блокада ЛНПГ и ПНПГ или блокада ПНПГ в сочетании с блокадой передней или задней ветви ЛНПГ) часто предшествуют развитию АВ-блокады II степени типа Мобитц 2 или полной АВ-блокады. Вероятность прогрессирования билатерального повреждения ножек пучка Гиса до АВ-блокады II или III степени составляет около 30%.
Причем первым проявлением этих блокад более высокой степени может служить асистолия желудочков. Поэтому при появлении признаков билатерального повреждения ножек пучка Гиса (на фоне острого переднего ИМ. – Прим. ред.) следует рассмотреть вопрос о временной ЭКС, но только при наличии опытного оператора – в противном случае риск процедуры превышает ее потенциальную пользу.
АВ-блокада II или III степени, развившаяся на фоне переднего инфаркта миокарда (ИМ), всегда является показанием для временной ЭКС. Нередко через несколько дней восстанавливается синусовый ритм, однако в некоторых случаях сохраняющаяся АВ-блокада может потребовать постоянной ЭКС.
Летальность высока в течение первых 3 недель переднего инфаркта миокарда (ИМ), осложненного АВ-блокадой, поэтому до истечения этого срока имплантацию постоянного ЭКС проводить не следует.
Несмотря на восстановление синусового ритма, бифасцикулярная блокада часто сохраняется. Полная АВ-блокада может рецидивировать через несколько недель или даже месяцев после ИМ. Тем не менее нет убедительных доказательств того, что имплантация ЭКС улучшит прогноз. Это связано с тем, что обширное поражение миокарда, имеющее место в таких случаях, само по себе способствует развитию ФЖ или прогрессированию сердечной недостаточности.
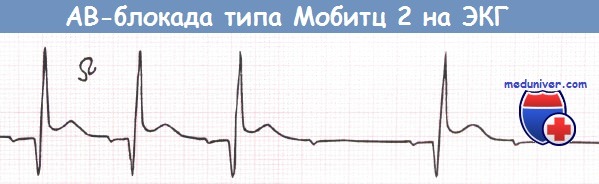
Интермиттирующая АВ-блокада типа Мобитц 2 у пациента с бифасцикулярной блокадой на фоне переднего инфаркта миокарда (ИМ) (отведение V2).
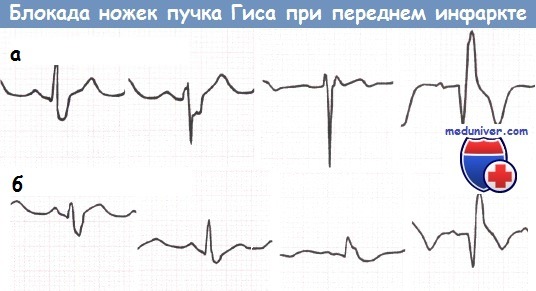
а – Блокада передней ветви ЛНПГ и блокада ПНПГ у пациента с передним ИМ (отведения I, II, III, V1).
б – Блокада задней ветви ЛНПГ и блокада ПНПГ у пациента с передним ИМ (отведения I, II, III, V1).
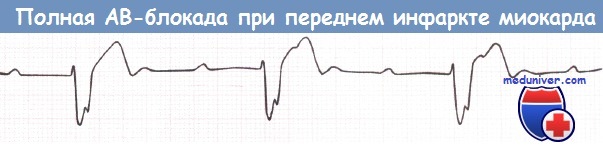
Полная АВ-блокада у пациента с передним инфарктом миокарда (ИМ).
Атриовентрикулярная диссоциация
В отличие от полной АВ-блокады, при АВ-диссоциации ритм предсердий медленнее ритма желудочков. Специального лечения не требуется.

Учебное видео выявления АВ-блокады и ее степеней на ЭКГ
При проблемах с просмотром скачайте видео со страницы Здесь
– Вернуться в оглавление раздела “Кардиология.”
Источник
Ишемическое повреждение может привести к развитию блокады проведения на любом уровне атриовентрикулярной или внутрижелудочковой системы проведения. Такие блокады могут появиться на уровне АВ-узла и пучка Тиса, обусловливая различные степени АВ-блокады, а также в передней и задней ветвях левой ножки пучка Гиса с формированием соответствующей блокады. Нарушения проведения могут развиваться в различных комбинациях.
Клинические признаки проксимального и дистального нарушений АВ-проводимости у больных ИМ↑ST обобщены в таблице ниже.
а) Атриовентрикулярная блокада I степени при инфаркте миокарда. При АВ-блокаде I степени, как правило, специальное лечение не нужно. бета-АБ и антагонисты кальция (кроме нифедипина) замедляют АВ-проведение и могут вызвать АВ-блокаду I степени.
Однако прекращение приема этих препаратов у больных ИМ↑ST может стать причиной учащения приступов ишемии и ишемических повреждений, поэтому на практике лучше не прекращать прием препаратов до тех пор, пока интервал PR не превысит 0,24 сек. Терапию следует прекратить только при развитии блокады высокой степени с нарушением гемодинамики.
В случае развития блокады на фоне увеличенной ваготонии, сопровождаемой синусовой брадикардией и гипотонией, можно ввести атропин, который может оказать положительный эффект. Для исключения прогрессирования блокады до более высокой степени таким больным рекомендуется постоянное мон итерирование ЭКГ.
б) Атриовентрикулярная блокада II степени при инфаркте миокарда. Было показано, что АВ-блокада I степени и АВ-блокада II степени типа 1 не влияют на выживаемость и, как правило, развиваются на фоне окклюзии ПКА и ишемии в АВ-узле. Специального лечения АВ-блокады II степени типа 2 не нужно, если ЧСС > 50 уд/мин и отсутствуют ПЖК, СН и блокады ножек пучка Гиса. Однако если данные осложнения есть или пульс падает < 50 уд/мин и появляются симптомы, показано незамедлительное введение атропина в дозе от 0,3 до 0,6 мг.
Использование временного искусственного водителя ритма почти никогда не показано при лечении такого типа аритмии.
АВ-блокада II степени типа 2, как правило, развивается на фоне повреждения проводящей системы ниже пучка Гиса. Опасность блокады II степени типа 2 заключается в том, что она может привести к развитию полной блокады, в связи с этим при развитии блокады типа 2 показано проведение внешней или трансвенозной кардиостимуляции с частотой 60 уд/мин.
в) Полная атриовентрикулярная блокада при инфаркте миокарда. Полная АВ-блокада (АВ-блокада III степени) наблюдается у больных как с передним, так и с нижним ИМ. Полная АВ-блокада у больных с нижним ИМ, как правило, развивается на фоне повреждения внутри АВ-узла или над ним, часто наблюдается постепенное развитие полной АВ-блокады из АВ-блокады I степени или II степени типа 1. На фоне блокады, как правило, наблюдается стабильный замещающий ритм частотой > 40 уд/мин, часто узловой, без асистолии и с узкими комплексами QRS в 70% случаев, иногда наблюдается другой ритм, с меньшей частотой и широкими комплексами QRS.
Данная форма АВ-блокады в основном преходяща, поддается терапии аденозином и метилксантинами и регрессирует у большинства пациентов в течение нескольких дней.
У больных с передним ИМ полная АВ-блокада часто развивается внезапно в течение 12-24 час от начала ИМ. Как правило, до развития полной АВ-блокады наблюдается внутрижелудочковая блокада или АВ-блокада типа 2 (не I степени или типа 1). У таких пациентов отмечается нестабильный замещающий ритм частотой < 40 уд/мин с широкими комплексами QRS, внезапно может развиться асистолия желудочков.
У больных с передним ИМ АВ-блокада, как правило, развивается на фоне распространенного некроза МЖП, поражающего ножки пучка Гиса.
В этой группе больных при распространенном ИМ с развитием острой левожелудочковой недостаточности и кардиогенном шоке отмечаются медленный идиовентрикулярный ритм с широкими комплексами и высокая смертность.
У пациентов с нижним ИМ часто наблюдается ишемия или инфаркт в области АВ-узла, развивающийся вторично на фоне нарушения перфузии коронарной артерии (КА) АВ-узла, но система Гиса-Пуркинье, как правило, остается интактной. У пациентов с нижней локализацией ИМ↑ST, у которых развивается АВ-блокада, чаще всего поражаются и ПКА, и ЛПНА.
Кроме того, у больных с нижним ИМ↑ST и АВ-блокадой зона ИМ больше и отмечаются более выраженные нарушения функции ЛЖ и ПЖ, чем у больных с нижним ИМ и отсутствием АВ-блокады. Как отмечалось ранее, у таких больных развивается замещающий узловой ритм с узкими комплексами QRS.
Несмотря на имеющиеся данные, что полная АВ-блокада не является независимым ФР смерти, остается неясным, влияет ли на выживаемость больных с передним ИМ↑ST временная трансвенозная кардиостимуляция.
Некоторые исследователи считают, что проведение ЭКС у больных с истинной полной АВ-блокадой на фоне переднего ИМ бесполезно ввиду плохого прогноза независимо от проводимого лечения.
Тем не менее ЭКС позволяет предупредить развитие гипотонии, при которой существует дополнительный риск распространения зоны ИМ и развития злокачественных аритмий. Также ЭКС позволяет предотвратить развитие асистолии, что особенно важно у больных с передним ИМ и блокадой ниже уровня АВ-узла.
Улучшение выживаемости при ЭКС возможно лишь среди небольшой группы больных с полной АВ-блокадой и ИМ передней стенки, поскольку распространенное повреждение миокарда, которое почти всегда наблюдается при данном виде ИМ, связано с высокой смертностью даже у тех больных, которым выполняют ЭКС.
Исходя из данных соображений, временная ЭКС в больших группах пациентов приведет лишь к незначительному снижению показателя смертности. Однако отсутствие данных, подтверждающих этот эффект, не исключает возможности того, что он может присутствовать.
Обычно пациентам с нижним ИМ, при котором АВ-блокада бывает транзиторной и недолговременной, ЭКС не требуется. Показаниями для назначения ЭКС являются низкая частота желудочковых сокращений (< 40-50 уд/мин), наличие желудочковых аритмий или гипотонии, а также недостаточность насосной функции желудочка, на фоне которых введение атропина неэффективно.
Атропин может дать положительный эффект и вызвать замещающий ритм только в случае развития полной АВ-блокады не позднее 6 час от начала ИМ.
В таком случае АВ-блокада, как правило, носит транзиторный характер и обусловлена повышенной активностью блуждающего нерва.
Учебное видео выявления АВ-блокады и ее степеней на ЭКГ
При проблемах с просмотром скачайте видео со страницы Здесь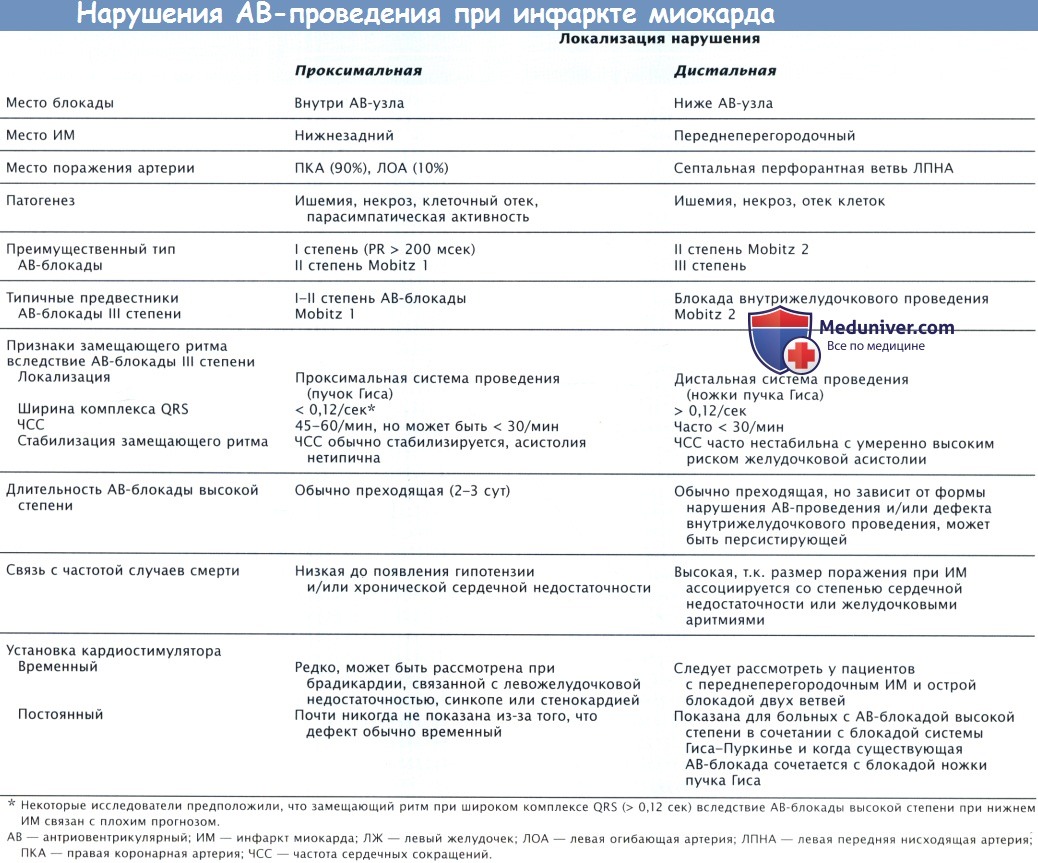
– Читать “Блокада пучка Гиса при инфаркте миокарда и ее лечение”
Оглавление темы “Нарушения ритма сердца при инфаркте миокарда.”:
- Фибрилляция желудочков при инфаркте миокарда – прогноз, лечение
- Синусовая брадикардия при инфаркте миокарда и ее лечение
- Атриовентрикулярная блокада (АВ-блокада) при инфаркте миокарда и ее лечение
- Блокада пучка Гиса при инфаркте миокарда и ее лечение
- Показания для электрокардиостимулятора (ЭКС) при инфаркте миокарда
- Синусовая тахиркадия при инфаркте миокарда и ее лечение
- Фибрилляция, трепетание предсердий при инфаркте миокарда и их лечение
- Боль и дискомфорт в груди после инфаркта миокарда
- Выпот в перикарде, перикардит после инфаркта миокарда
- Синдром Дресслера (Dressler) после инфаркта миокарда
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 1 мая 2019;
проверки требует 1 правка.
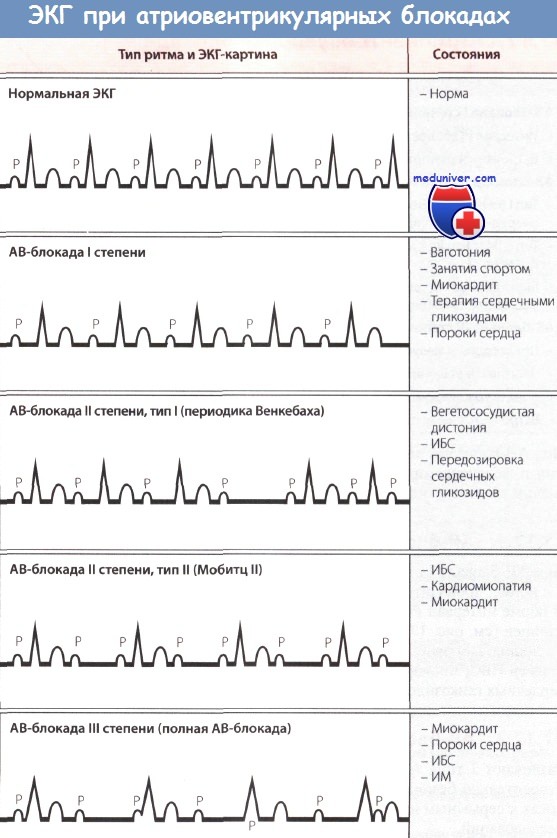
Атриовентрикулярная блокада (АВБ) — разновидность блокады сердца, обозначающая нарушение проведения электрического импульса из предсердий в желудочки (атриовентрикулярная проводимость), нередко приводящее к нарушению ритма сердца и гемодинамики. Выделяют 3 степени атриовентрикулярной блокады.
Этиология и патогенез[править | править код]
В основе нарушения проводимости могут лежать как функциональные причины: интенсивные занятия спортом, употребление некоторых лекарств (β-блокаторы, антиаритмические препараты, сердечные гликозиды, внутривенное введение папаверина и дротаверина (но-шпы) и др.), так и органические заболевания: ишемическая болезнь сердца, инфаркт миокарда, миокардиты, кардиомиопатии, пороки сердца и др. Это приводит к поражению наиболее слабого звена проводящей системы сердца: атриовентрикулярного соединения. В результате электрический импульс или достигает желудочков с задержкой или проведение его частично или полностью блокируется.
Классификация[править | править код]
Атриовентрикулярная блокада 1 степени возникает, когда электрический импульс из предсердий в желудочки проводится медленнее, чем обычно. Клинически эта степень никак не проявляется и обычно является только электрокардиографической находкой. Эта степень блокады не требует никакого лечения, однако, со временем может возникнуть АВБ более высоких степеней.
Некоторые лекарственные препараты, урежающие частоту сердечных сокращений: β-блокаторы, антиаритмические препараты, при АВБ 1 степени нужно применять с осторожностью. На электрокардиограмме блокада 1 степени проявляется только удлинением интервала P-Q(R). Следует информировать своего врача о наличии атриовентрикулярной блокады.
Атриовентрикулярная блокада 2 степени возникает, когда не все электрические импульсы проводятся к желудочкам. Клинически АВБ 2 степени проявляется ощущениями внезапной слабости, потемнением в глазах, перебоями в работе сердца. Иногда возникают эпизоды внезапной потери сознания, когда подряд несколько электрических импульсов не проводятся к нижним камерам сердца.
Для постановки диагноза нужна регистрация электрокардиограммы (ЭКГ). Высокой степенью атриовентрикулярной блокады считается 2 и 3 степень, в этом случае требуется оперативное вмешательство — постановка электрокардиостимулятора.
Атриовентрикулярная блокада 3 степени (полная атриовентрикулярная блокада, полная поперечная блокада) возникает, когда электрические импульсы от предсердий не проводятся на желудочки. В этом случае предсердия сокращаются с нормальной частотой, а желудочки сокращаются редко. Частота сокращений желудочков зависит от уровня, на котором находится очаг автоматизма. Клетки ствола пучка Гиса могут генерировать импульсы с частотой до 45 в мин, а если очаг автоматизма располагается на уровне волокон Пуркинье – то около 20 в мин. Этого недостаточно, чтобы поддерживать нормальный уровень оксигенации коры головного мозга, поэтому человек с ЧСС 20 в мин обычно находится без сознания. Полная атриовентрикулярная блокада – самый тяжелый и опасный вид из всех брадиаритмий. Возможна неожиданная полная остановка сердечной деятельности (внезапная сердечная смерть).
Лечение[править | править код]
Атриовентрикулярная блокада 1 степени требует только наблюдения.
Если блокада 2 или 3 степени связана с употреблением лекарственных препаратов (сердечные гликозиды, антиаритмические препараты, β-блокаторы), необходима корректировка их дозы вплоть до полной отмены. При органической блокаде, связанной с инфарктом миокарда, миокардитом, кардиосклерозом, болезнью Ленегра и др., в краткосрочной перспективе проводится лечение β-адреномиметиками (изопреналин или орципреналин), в долгосрочной перспективе жизнеспасающим методом является установка портативного кардиостимулятора.
Примечания[править | править код]
Остро возникшая А V блокада 1степени – признак Острого инфаркта миокарда,что требует оказания скорой мед.помощи.
Ссылки[править | править код]
- Здоровая тема.ru – Атриовентрикулярная блокада на сайте медицинского справочника «Здоровая тема»
- https://web.archive.org/web/20071031033827/https://www.stomed.ru/directions/articles.php?article_id=5119
- https://www.tasmed.ru/diseases/diseases_of_system_of_blood/index_tplid25_recid202.html
- https://www.pirogov-center.ru/infoclinic/1/151/ (недоступная ссылка)
Источник
Причины
АВ-блокада 1 степени может встречаться в норме у здоровых людей, если нет фонового поражения миокарда. В большинстве случаев она является транзиторной (преходящей). Такой тип блокады нередко не вызывает клинических проявлений, поэтому выявляется при плановом прохождении ЭКГ во время профилактических медицинских осмотров.
Также 1 степень может быть обнаружена у пациентов с гипотоническим типом вегето-сосудистой дистонии, когда преобладают парасимпатические влияния на сердце. Однако стойко сохраняющаяся блокада 1 степени может свидетельствовать и о более серьезной патологии сердца.
2 и 3 степень в подавляющем большинстве случаев свидетельствуют о наличии у пациента органического поражения миокарда. К таким заболеваниям относятся следующие (по частоте выявления блокады):
- Ишемическая болезнь сердца. В связи с тем, что при ишемии миокард испытывает длительную, хроническую нехватку кислорода (гипоксию), работоспособность сердечной мышцы резко снижается. Возникают микроскопические очаги ткани, не сокращающиеся полноценно и не проводящие импульсы. Если такие очажки расположены на границе предсердий и желудочков, то возникают препятствия на пути следования импульса, и развивается блокада.
- Острый и подострый инфаркт миокарда. Механизм возникновения блокады аналогичный, только причиной нарушения проведения импульсов являются как очаги ишемизированной ткани, так и некротизированной (погибшей) ткани миокарда.
- Врожденные и приобретенные пороки сердца. Механизм развития блокады заключается в грубом нарушении морфологического строения мышечных волокон, так как пороки сердца приводят к формированию кардиомиопатии —
структурного изменения камер сердца. - Кардиосклероз, в частности после перенесенного миокардита. Это замена обычной сердечной ткани рубцовыми волокнами, которые импульсы проводить не могут совсем, вследствие чего и возникает препятствие для них.
- Артериальная гипертония, длительно существующая и приводящая к гипертрофической или обструктивной левожелудочковой кардиомиопатии. Механизм развития блокады аналогичный предыдущим болезням.
- Заболевания других органов — эндокринологические болезни (сахарный диабет, особенно 1 типа, гипотиреоз — недостаток в крови гормонов, выделяемых щитовидной железой и др); язвенная болезнь желудка; отравления и интоксикации; лихорадка и инфекционные болезни; черепно-мозговые травмы.
Этиология
Причины АВ-блокады приведены в таблице. Самая частая причина — изолированная болезнь проводящей системы (болезнь Ленегра). Кроме того, АВ-блокада может возникать при инфаркте миокарда, обычно в первые 24 ч. Она возникает у больных с нижним инфарктом миокарда и у 2% больных с передним инфарктом.
| Причины АВ-блокады |
|---|
Лекарственные средства
|
| ИБС |
Изолированная болезнь проводящей системы сердца
|
Врожденные пороки сердца
|
| Обызвествление клапанных колец |
| Кардиомиопатии |
Инфильтративные болезни миокарда
|
Воспалительные заболевания
|
| Коллагенозы (системная склеродермия, ревматоидный артрит, синдром Рейтера, системная красная волчанка, анкилозируюший спондилит, полимиозит) |
Метаболические нарушения
|
Эндокринные болезни
|
Повреждение АВ-узла
|
Опухоли
|
Нейрогенные причины
|
Нервно-мышечные заболевания
|
Клиническая картина
АВ-блокада 1-й степени обычно протекает бессимптомно.
АВ-блокада 2-й степени, если только это не далеко зашедшая АВ-блокада, редко вызывает жалобы, однако она может переходить в полную АВ-блокаду.
Полная АВ-блокада может проявляться слабостью или обмороками — все зависит от частоты замещающего ритма.
Величина артериального пульса непостоянна, поскольку сокращения предсердий попадают на разные фазы работы желудочков.
Для АВ-блокады 2-й степени характерно периодическое изменение амплитуды пульсовой волны. При полной АВ-блокаде наполнение артериального пульса меняется хаотично. Кроме того, при полной АВ-блокаде отмечаются высокие («пушечные») волны А пульса яремных вен (они возникают, когда сокращение предсердий происходит при закрытых АВ-клапанах).
Громкость тонов сердца тоже меняется из-за меняющегося наполнения желудочков.
- При удлинении интервала PQ I тон сердца становится тише, поэтому для АВ-блокады 1-й степени характерен тихий I тон, при АВ-блокаде 2-й степени типа Мобитц I громкость I тона уменьшается от цикла к циклу, а при полной АВ-блокаде она все время разная.
- При полной АВ-блокаде может возникать функциональный мезосистолический шум.
Классификация АВ-блокад
- устойчивость блокады:
- транзиторная (преходящая);
- интермиттирующая (перемежающаяся);
- постоянная (хроническая).
- топография блокирования:
- проксимальный уровень — на уровне предсердий или атриовентрикулярного узла;
- дистальный уровень — на уровне ствола пучка Гиса или его ветвей (наиболее неблагоприятный вид блокады в прогностическом отношении).
- степень АВ-блокады:
- АВ-блокада I степени — замедление проводимости на любом участке проводящей системы сердца;
- АВ-блокада II степени — постепенное (внезапное) ухудшение проводимости на любом участке проводящей системы сердца с периодическим полным блокированием одного (двух, трех) импульсов возбуждения;
- АВ-блокада III степени (полная АВ-блокада) — полное прекращение атриовентрикулярной проводимости и функционирование эктопических центров II, III порядка.
- Межузловая блокада;
- Узловая блокада;
- Стволовая блокада;
- Трехпучковая блокада;
- Комбинированная блокада.
Клинические симптомы АВ-блокады:
- неодинаковая частота венного и артериального пульса (более частые сокращение предсердий и более редкие сокращения желудочков);
- «гигантские» пульсовые волны, возникающие в период случайного совпадения систолы предсердий и желудочков, имеющие характер положительного венного пульса;
- периодическое появление «пушечного» (очень громкого) I тона при аускультации сердца.
АВ-блокада II степени
ЭКГ признаки:
- все формы АВ-блокад I степени:
- правильный синусовый ритм;
- увеличение интервала PQ (более 0,22 с при брадикардии; более 0,18 с при тахикардии).
- узловая проксимальная форма АВ-блокады I степени (50% всех случаев):
- увеличение продолжительности интервала PQ (преимущественно за счет сегмента PQ);
- нормальная ширина зубцов P и QRS-комплекса.
- предсердная проксимальная форма:
- увеличение интервала PQ более 0,11 с (преимущественно за счет ширины зубца P);
- нередко расщепленный зубец P;
- длительность сегмента PQ не более 0,1 с;
- QRS-комплекс нормальной формы и продолжительности.
- дистальная трехпучковая форма блокады:
- увеличенный интервал PQ;
- ширина зубца P не превышает 0,11 с;
- уширенный QRS-комплекс (более 0,12 с) деформированный по типу двухпучковой блокады в системе Гиса.
ЭКГ признаки:
- все формы АВ-блокад II степени:
- Синусовый неправильный ритм;
- Периодическое полное блокирование проведения отдельных импульсов возбуждения от предсердий к желудочкам (отсутствие QRS-комплекса после зубца P).
- узловая форма АВ-блокады (тип I Мобитца):
- постепенное увеличение ширины интервала PQ (от одного комплекса к другому), прерывающееся выпадением желудочкового QRST-комплекса при сохранении зубца P;
- нормальный, слегка уширенный интервал PQ, регистрирующийся, после выпадение комплекса QRST;
- вышеописанные отклонения носят название периодики Самойлова-Венкебаха — соотношение зубцов P и QRS-комплексов составляет 3:2, 4:3, 5:4, 6:5 и т.д.
- дистальная форма АВ-блокады (тип II Мобитца):
- регулярное или беспорядочное выпадение QRST-комплекса при сохранении зубца P;
- постоянный нормальный (уширенный) интервал PQ без прогрессирующего удлинения;
- расширенный и деформированный QRS-комплекс (иногда).
- АВ-блокада II степени типа 2:1:
- выпадение каждого второго QRST-комплекса при сохраненном правильном синусовом ритме;
- нормальный (уширенный) интервал PQ;
- возможно расширенный и деформированный желудочковый QRS-комплекс при дистальной форме блокады (непостоянный признак).
- прогрессирующая АВ-блокада II степени:
- регулярные или беспорядочные выпадения двух (или более) подряд желудочковых QRST-комплексов при сохраненном зубце P;
- нормальный или уширенный интервал PQ в тех комплексах, где есть зубец P;
- расширенный и деформированный QRS-комплекс (непостоянный признак);
- появление замещающих ритмов при выраженной брадикардии (непостоянный признак).
ЭКГ признаки:
- все формы полной АВ-блокады:
- атриовентрикулярная диссоциация — полное разобщение предсердного и желудочкового ритмов;
- регулярный желудочковый ритм.
- проксимальная форма АВ-блокады III степени (эктопический водитель ритма находится в атриовентрикулярном соединении ниже места блокады):
- атриовентрикулярная диссоциация;
- постоянные интервалы P-P, R-R (R-R
Источник
