Атеротромботический подтип инсульта это

Сосудистое заболевание мозга (инсульт) — одно из заболеваний, приводящих к инвалидности и являющихся частой причиной летального исхода. Три основных вида инсульта: ишемический, геморрагический и транзиторная ишемическая атака.
Ишемический инсульт головного мозга происходит в результате нарушения кровообращения. Нарушения вызываются спазмом артерии, закупоркой сосуда тромбом, травмой или врожденной патологией.
На ишемический инсульт приходится 70-80% всех случаев. Среди ишемических инсультов 40-50% случаев приходится на атеротромботический, 18-20% случаев приходится на лакунарный инсульт. Кардиоэмболический, гемодинамический и другие виды встречаются редко.
Что такое атеротромботический инсульт

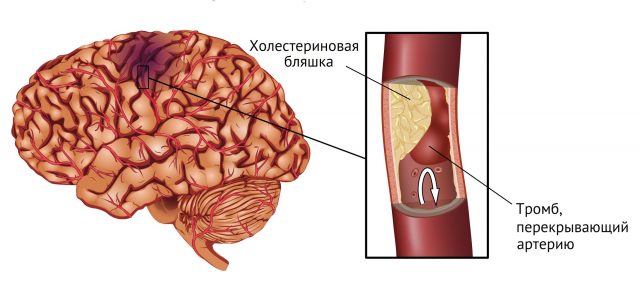
Атеротромботический инсульт — это разновидность ишемического инсульта, при котором кровообращение нарушается из-за закупорки артерии тромбом. Патология возникает в результате атеросклероза крупных и средних церебральных артерий. Тромб представляет собой оторвавшеюся атеросклеротическую бляшку, которая может перекрыть сосуд полностью.
Приступы чаще всего происходят ночью или утром. Масштабы поражения бывают как малыми, так и обширными. Приступы могут происходить скачками или волнообразно. При волнообразном процессе за ухудшением самочувствия наступает временное улучшение.
Часто перед атеротромботическим инсультом могут происходить транзиторные ишемические атаки.
Последствия
Последствия делятся на три основные группы: нарушения двигательных функций, нарушения речевого аппарата, эмоционально-волевые и когнитивные расстройства.
Двигательные нарушения:
- одна или несколько конечностей полностью или частично лишены подвижности;
- нарушена полностью или частично подвижность лица;
- неспособность глотать;
- частичная или полная неподвижность всего тела.
Нарушения речи:
- нарушение артикуляции речи, когда слова пациента трудно или невозможно разобрать;
- нарушение формирования или распознавания речи, когда больной не может сказать то, что он хочет.
Эмоционально-волевые и когнитивные расстройства:
- депрессивное состояние;
- ухудшение памяти;
- неспособность сосредоточиться, невнимательность;
- общее снижение умственных способностей, доходящее до деменции.
Определить последствия можно лишь после того, как прошел острый приступ.
Причины патологии
Чаще всего развитие атеротромботического инсульта случается у мужчин старше 40 лет, ведущих сидячий образ жизни, подверженных стрессам, испытывающих чрезмерные физические нагрузки.
Причины, вызывающие патологии:
- лишний вес;
- возрастные изменения;
- злоупотребление алкоголем и курением, наркомания;
- атеросклероз сосудов головного мозга;
- гипертония;
- артериальное давление резко и часто меняется;
- тромбоз вен нижних конечностей;
- заболевания системы кроветворения, такие как анемия, лейкозы, геморрагические диатезы;
- ревматизм соединительной ткани;
- венерические заболевания;
- последствия операции по замене сердечного клапана;
- аутоиммунные заболевания, такие как волчанка и ревматоидный артрит;
- длительный или чрезмерный прием препаратов с гормональными добавками.
К инсультам приводят заболевания сердца: миокардит и эндокардит, ишемическая болезнь и аритмия.
Причиной сосудистых патологий мозга может стать сахарный диабет и вызванные им осложнения.
Симптоматика
При нарушении кровообращения в вертебрально-базилярном или каротидном бассейне у больного появляются следующие симптомы:
- нарушение сознания от легкой заторможенности до комы;
- внезапное падение, когда пациента резко ведет в одну строну, чаще влево, называемое дропп-атакой;
- ранее нехарактерные волнобразные приступы слабости;
- рвота;
- головные боли;
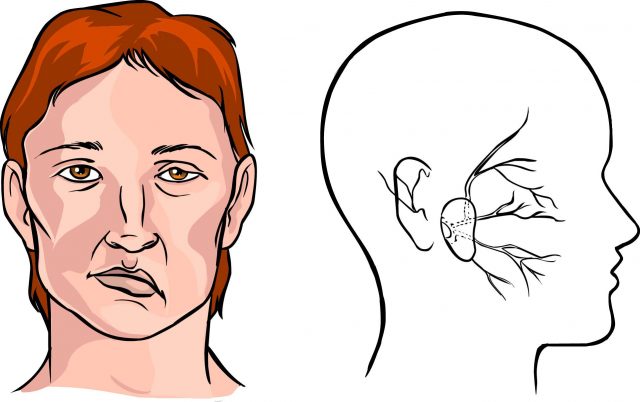
- лицо становится асимметричным, появляется ложная улыбка;
- онемение различных частей тела и потеря чувствительности кожи;
- затрудненное или искаженное произношение некоторых слов, звуков или слогов;
- качественные нарушения голоса: гнусавость, осиплость, охриплость;
- неконтролируемые колебательные движения глазных яблок;
- выпадение целых участков из поля зрения;
- появление перед глазами вспышек, искр, светящихся беспредметных образов;
- неспособность к распознаванию всех или нескольких цветов;
- чрезмерная сонливость, особенно днем.
Не все перечисленные симптомы обязательно проявляются, случаи, когда у пациента сразу вся симптоматика налицо, встречаются редко. В 1-2% случаев болезнь протекает бессимптомно.
Важной особенностью симптоматики инсульта является то, что многие признаки не проявляются у левшей.
При появлении хотя бы двух из указанных выше симптомов надо обратиться к врачу.
Диагностика
Первичный осмотр больного позволяет диагностировать инсульт по нескольким основным признакам.
Больной не может:
- улыбнуться обоими уголками рта;
- внятно произнести простую фразу из нескольких слов;
- поднять одновременно обе руки;
- показать язык, высунутый язык искривлен.
Для получения полной картины и выявления всех очагов поражения невролог проводит дифференциальные диагностические исследования:
- общий и биохимический анализ крови;
- КТ или МРТ головного мозга для выявления всех зон патологии сосудистой системы;
- рентген черепной коробки для выявления травмы как возможной причины инсульта;
- ангиографию, позволяющую с помощью введения в кровь контрастных веществ увидеть зону ишемии сосудов на рентгеновских снимках.
Только с помощью всех проведенных исследований врач поставит точный диагноз и назначит лечение.
Остановить необратимые изменения в мозге можно в первые 4-6 часов. Поэтому для проведения обследования пациенту надо оказаться в специализированном медицинском центре как можно быстрее.
Лечение
Лечение любого ишемического инсульта проводится только в стационаре.
До госпитализации проводят базисную терапию с целью стабилизировать пациента и поддерживать работу органов.
Терапия включает следующие действия:
- при повышении температуры тела выше 37,5°C вводят Парацетамол или используют для охлаждения бутыли с холодной водой, грелки со льдом;
- при сильной головной боли пациенту вводят Парацетамол, Кетопрофен, Трамадол;
- если у больного судороги, то их купируют;
- при водно-электролитном дисбалансе больному вводят раствор хлорида натрия;
- контроль и корректировка артериального давления;
- отслеживание нарушений сердечного ритма;
- контроль содержания сахара в крови;
- при необходимости проводят кислородотерапию.
По прибытии в стационар и проведении полной диагностики проводят тромболитическую и антикоагулянтную терапию.
Тромболитическая терапия проводится для растворения в крови тромбов. Пациенту вводят внутривенно антиагреганты и антикоагулянты, которые растворяют тромбы. Вводить препараты следует в первые 2-4 часа после начала приступа.
Антикоагулянтная терапия предотвращает появление новых тромбов и проводится через сутки после тромболитической терапии. Пациенту вводят Дексаметазон и подобные ему препараты, нейтрализующие отек мозга.
Для снятия высокого давления используют гипотензивные препараты, а в условиях недостаточности кислорода и глюкозы вводят Церебрализин и Цераксон, усиливающие выживание нейронов. Длительность нахождения в стационаре зависит от состояния пациента.
Прогнозы
Прогноз зависит от быстрого и своевременного лечения. Успех лечения зависит от того, как быстро было выявлено заболевание. Благоприятный прогноз при раннем выявлении патологии дают почти всегда.
При благоприятном прогнозе у пациента все поврежденные участки мозга и нарушенные функции организма полностью восстанавливаются.
Если прогноз средний, то пациенту потребуется лечение. Длительность лечения врачи точно определить сложно, особенно при наличии сахарного диабета или болезней сердца.
Неблагоприятный прогноз дают при поражении больших участков мозга, поражении моста и ствола мозга. Инсульт может повторяться. Летальный исход при неблагоприятном прогнозе составляет 70%.
Реабилитация

Чтобы улучшить прогнозы для пациента, важно провести своевременную реабилитацию сразу после кризиса.
После атеротромботического инсульта проводятся следующие реабилитационные мероприятия:
- правильное питание с содержанием в рационе сбалансированного количества кисломолочной и растительной пищи;
- при потреблении жидкости исходят из 30 мл воды на 1 кг веса пациента в сутки;
- лечебный массаж для снижения тонуса мышц;
- режим труда и отдыха должен быть без чрезмерных нагрузок, но и с максимально активным образом жизни;
- занятия лечебной физкультурой;
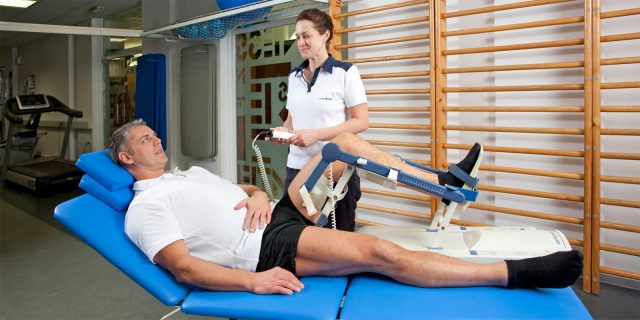
- физиотерапевтические процедуры, чтобы улучшить кровоток и ускорить обменные процессы;
- медикаментозное лечение.
Для пациентов, которые перенесли ишемический инсульт, важно регулярное посещение санаториев.
Профилактические меры после инсульта
Избежать повторного инсульта помогает выполнение следующих действий:
- регулярное посещение невролога, особенно при изменениях в состоянии здоровья;
- правильное питание;
- подвижный образ жизни, но без больших физических нагрузок;
- постоянные занятия лечебной физкультурой;
- регулярный курс массажа;
- посещение специализированных курортов для оздоровления сосудов;
- регулярный и полноценный отдых;
- правильный прием всех прописываемых медикаментов, в том числе и профилактических.
При правильной профилактике повторных инсультов можно избежать и при этом вести полноценную трудовую деятельность.
Источник
Ишемический инсульт головного мозга — это острое нарушение кровообращения в нем на фоне закупорки артерии тромбом или ее спазма. Если просвет сосуда закрывается атеросклеротической бляшкой или тромбом, то это атеротромботический инсульт. Как проявляет себя патология и как она лечится, разбираем в материале ниже.
Что такое атеротромботический инсульт?
Атеротромботическим инсультом называют сосудистую патологию головного мозга, при которой в зоне локализации атеросклеротической бляшки формируется тромб. Он и становится причиной закупорки артерии и хронического нарушения мозгового кровообращения. Как правило, подобная разновидность апоплексии возникает или из-за ишемической болезни сердца, или на фоне прогрессирующей артериальной гипертензии.
В большинстве случаев приступ настигает пациента или глубокой ночью, или уже ранним утром. При этом масштаб поражения определенной зоны мозга может быть самым различным — от малого до обширного.
Код МКБ — I60–I69. Диапазон кодов включает в себя все разновидности инсультов.
Важно: среди разновидностей ишемических приступов атеротромботический занимает первое место. Его частота составляет 19–50 % всех случаев. На втором месте лакунарный инсульт, при котором поражаются мелкие артерии, питающие глубокие слои мозга. На долю лакунарных инсультов приходится 18–20 %.
Причины патологии
Ишемический атеротромботический инсульт чаще всего развивается по причине образования тромба или атеросклеротической бляшки именно в просвете артерии головного мозга, или в просвете каротидного синуса (зоны расширения внутренней сонной артерии). В основном страдает ЛСМА (левая среднемозговая артерия). При этом дополнительным провоцирующим фактором гемодинамического нарушения в мозгу является повышенная свертываемость крови и нестабильность атеросклеротической бляшки.
Помимо этого патогенез болезни предусматривает и иные причины ее развития:
- тромбоз вен нижних конечностей;
- гипертония и сопровождающий ее сосудистый криз;
- тромб в одной из полостей сердца, из-за которого формируется кардиоэмболический инсульт;
- длительный прием лекарственных препаратов определенных групп;
- болезни и патологии системы кроветворения;
- болезни сердца хронические, такие как миокардит и эндокардит, недостаточность клапана или
- постановка клапанного протеза;
- аутоиммунные заболевания типа ревматоидного артрита, волчанки и пр.
Симптоматика
Болезнь при вертебро-базилярной недостаточности имеет определенную клиническую картину. Так, распознать атеротромботический инфаркт головного мозга при нарушении работы ВББ (вертебробазилярного бассейна) можно по следующим симптомам:
- Постоянные и регулярные головные боли.
- Частые головокружения.
- Периодическая тошнота на фоне головокружений.
- Ощущение тревоги и страха.
- Гиперемия кожи лица.
Помимо этого при обострении состояния пациента у больного наблюдаются такие признаки инсульта:
- Расстройства речи при нарушении работы СМА (среднемозговой артерии).
- Онемение правой стороны тела. Причем неметь могут как сразу верхняя и нижняя конечность, так и какая-то одна из них.
- Перекос мышц лица (парез) с правой стороны.
- Нарушение мелкой моторики.
- Нарушение зрения и потеря ориентации в пространстве.
- Одышка.
Важно: если приступ случился у человека-левши, то расстройство речевой функции у него может и не наблюдаться.
Диагностика
Первично при поступлении больного в стационар врач проводит стандартный осмотр. Он базируется на нескольких основных принципах, которые позволяют предварительно диагностировать инсульт. Так, у больного с подозрением на апоплексию выявляют такие нарушения основных функций:
- неспособность поднять обе руки вверх;
- неспособность внятно говорить;
- неспособность ровно высунуть язык;
- неспособность улыбнуться.
Все это свидетельствует в пользу нарушенного кровообращения в мозгу. Подтверждают диагноз с помощью таких аппаратных и лабораторных исследований:
- Анализ крови. Включает общее, биохимическое исследование и коагулограмму. Здесь определяют уровень свертываемости крови и ее общие параметры.
- КТ или МРТ мозга. Позволяет получить полное трехмерное изображение мозга с четкой визуализацией на изображении патологических зон сосудистой системы мозга.
- Рентген черепной коробки (при подозрении на травму как причину инсульта).
- Ангиография. Дает возможность увидеть зону ишемии сосудов.
- На фоне точно поставленного диагноза врач назначает грамотное лечение.
Лечение
Лечат такой вид инсульта только в стационаре неврологического отделения. Терапия должна быть комплексной. В целом тактика лечения выглядит следующим образом:
- Прием препаратов-антиагрегантов и антикоагулянтов. Позволяет растворить тромбы и предотвратить образование новых. Введение антиагрегантов показано в первые 2–4 часа от начала приступа.
- Прием «Дексаметазона» и подобных препаратов для нейтрализации отека мозга.
- Введение больному нейропротекторов, которые сохраняют нейроны в условиях кислородного голодания мозга. Это могут быть «Цераксон» или «Церебролизин».
- Гипотензивная терапия, если причиной инсульта стало повышенное АД.
- Введение препаратов, улучшающих обменные процессы.
- Назначение антиоксидантов для активного восстановления всех пострадавших тканей.
Реабилитация
Период восстановления пациента после перенесенного атеротромботического инсульта крайне важен. Чем раньше будет начата реабилитация, тем более благоприятными будут прогнозы для больного. В целом реабилитационные мероприятия включают в себя следующее:
- Организация правильного питания с достаточным количеством растительной и кисломолочной пищи в рационе.
- Соблюдение питьевого режима из расчета 30 мл воды на 1 кг веса пациента.
- Организация оптимального режима труда и отдыха.
- Массаж для восстановления кровообращения в онемевших или парализованных конечностях.
- Занятия в кабинете ЛФК.
- Проведение физиотерапевтических процедур, направленных на ускорение обменных процессов и улучшение кровотока.
- Прием назначенных лекарственных препаратов.
Важно: пациентам, перенесшим ишемический атеротромботический удар, показано регулярное санаторное лечение.
Прогнозы
При раннем выявлении и дальнейшем лечении сосудистой патологии прогноз для пациента в целом благоприятный. Однако если не обращать внимания на общее недомогание и признаки инсульта, это грозит больному дальнейшим снижением чувствительности конечностей, асимметрией мышц лица. Подобные последствия будут существенно снижать качество жизни пациента. При условии же халатного отношения к своему здоровью больной повышает риск летального исхода для себя. При полной закупорке сосуда случится приступ ишемического инсульта. В некоторых случаях скорая помощь даже не успевает доехать до пациента.
Помните, атеротромботический инсульт — патология, которую можно и нужно вылечить. Забота о своем здоровье подарит вам еще много ярких и красочных лет жизни.
Источник
Одна из главных причин высокой смертности населения планеты – это инсульт. С каждым годом все больше и больше людей оказываются в зоне риска из-за ухудшения качества жизни. Частые стрессы, нехватка времени заняться собственным здоровьем, игнорирование опасных сигналов организма, пагубные привычки, все это ведет к чрезмерной перегрузке сердечно-сосудистой системы человека. На фоне такого состояния развивается артериальная гипертензия и атеросклероз. Часто оба заболевания могут совмещаться. Атеросклероз в свою очередь ведет к появлению атеротромбозу. Так, в момент резкого повышения артериального давления, возникает гемодинамическая волна. Под ее воздействием атеросклеротические бляшки начинают разрушаться. Это способствует попаданию в полость мозговых артерий эмболов. В результате просвет сосуда оказывается закупоренным или критически сужен. Мозговое кровообращение нарушается, и наступает атеротромботический ишемический инсульт.
Атеротромбоз – это заболевание крупных артерий, возникающее вследствие нагромождения липидов, а также воспаления гладкомышечных клеток. Все это ведет к образованию тромбов. Если осложнения развиваются в одном артериальном бассейне, то вероятность возникновения таких же патологий в других артериальных бассейнах очень высока. В ситуации атеротромбоза сосудов головного мозга приводит к критическому нарушению мозгового кровообращения и инсульту.
Атеротромботический ишемический инсульт составляет около 30% случаев этого заболевания. Диагностируется он с помощью ультразвуковых методов исследования и дуплексного сканирования. Сканирование позволяет определить структуру атеросклеротической бляшки, а также определить степень ее кальцинирования и имеет ли место кровоизлияние внутри нее. Изучается толщина стенки сосудов (комплекс интима-медиа). Известно, что состояние стенки сосуда врачи рассматривают как один из ранних маркеров возможного развития сердечно-сосудистых заболеваний.
Симптомы атеротромботического ишемического инсульта
Среди основных симптомов атеротромботического инсульта выделяют парестезию рук и нарастающую слабость. Больные ошущают тошноту, рвотные позывы, сильное головокружение и боль. В более половины случает больные теряют зрение и слух. Если атеротромбоз возник в задней мозговой артерии, то возможна потеря памяти, дислексия, утрачивается способность распознавать цвета. Наиболее часто тромбы могут возникать в позвоночной и базилярной артериях. Поражение в области мозжечка или моста ведет нарушению чувствительности и утрате тонуса мышц. Тромбоз сосудов продолговатого мозга ведет к нарушению чувствительности.
Лечение атеротромбоза мозгового сосуда
Первая помощь больному заключается в срочном хирургическом вмешательстве. Проводится каротидная эндартерэктомия, в процессе которой удаляется поврежденный участок. Далее назначается медикаментозное лечение:
- С помощью специальных лекарственных препаратов растворяют имеющиеся тромбы.
- Назначаются препараты, корректирующие патологические нарушения сердечно-сосудистой системы, снижающие свертываемость крови;
- Если тромбоз продолжает прогрессировать, то назначают прямые и непрямые антикоагулянты;
- Для дальнейшей защиты и стабилизации работы нервной системы применяют нейромодуляторы, нейротрофические препараты;
- Проводится общеукрепляющая терапия, ускоряющая энергетический метаболизм;
- Для регенерации поврежденных тканей назначают прием антиоксидантов
Источник: https://www.neuro-ural.ru/patient/dictonary/ru/a/aterotromboticheskij-insult.html
Если у Вас есть вопросы по проблеме, Вы можете задать их нашим специалистам онлайн: https://www.neuro-ural.ru/patient/consulting/
Источник
