Артериальная гипертензия как фактор риска инсульта
Известно, что уровень заболеваемости инсультом в России значительно превышает среднеевропейский и североамериканский. Многие пациенты от инсульта умирают, а среди выживших – большой процент ставших инвалидами и нуждающихся в посторонней помощи и уходе.
Профилактика инсульта – самый эффективный и действенный путь снижения заболеваемости, инвалидизации и случаев летальности вследствие инсульта.
Профилактика бывает первичной и вторичной. Первичная – предотвращает возникновение инсульта впервые, вторичная – это профилактика повторного инсульта у человека, уже перенесшего его когда – то.
У инсульта имеются многочисленные факторы риска его возникновения. Суть профилактики заключается в устранении или уменьшении их влияния на здоровье.
Учеными доказано, что артериальная гипертензия (АГ) является основным фактором риска инсульта.
Почему АГ так опасна в плане возникновения инсульта?
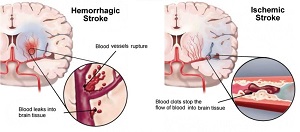
Она имеет прямое отношение к развитию как ишемического, так и геморрагического инсульта. При разрыве сосудистой стенки происходит инсульт геморрагический , при спазме или тромбозе крупных и среднего калибра сосудов – ишемический, а при развитии микроангиопатий формируются лакунарные инфаркты.
Их называют “молчаливые”, так как они не имеют острой симптоматики и могут проявиться лишь со временем в виде дисциркуляторной энцефалопатии с когнитивными нарушениями, паркинсонизмом.
Что же происходит с сосудами при такой болезни, как артериальная гипертензия? Именно изменения в сосудах и ведут ко всем грозным осложнениям АГ.
Для АГ характерен сосудистый спазм. Спазм сосудов плохо влияет на сосудистую стенку, длительное ее напряжение, или резкое (при гипертоническом кризе) повреждает ее, особенно внутреннюю поверхность.
Изменения в сосудах способствуют развитию ангиопатий и микроангиопатий. Ангиопатичные сосудистые стенки формируют микроаневризмы, которые являются угрозой кровотечений.
Либо происходит набухание стенок, сужение или закрытие просвета мелких сосудов, а также отмечаются очаги периваскулярного (вокруг сосудов) энцефалолизиса (повреждение нервной ткани). Все это нарушает микроциркуляцию и питание нервных клеток.
Самые мелкие артериолы находятся в самых глубинных отделах мозга. При их поражении формируются глубинные инфарткты мозга (лакунарные). Поражаются клетки базальных структур, таламуса, мозжечка. Вследствие повреждения сосудов белого вещества головного мозга (это отростки нервных клеток, проводящие пути), происходит его диффузное поражение.
Располагаются диффузные очаги поражения вокруг желудочков головного мозга. Все эти хронические механизмы повреждающего влияния высокого АД на головной мозг приводят к развитию дисциркуляторной энцефалопатии. Риск возникновения инсульта при ДЭ многократно возрастает.
Сопутствующая АГ гиперлипидемия способствует формированию атеросклеротического процесса на сосудистой стенке. При АГ атеросклеротические бляшки формируются на поврежденных сосудах (при нарушении целостности эндотелия), даже при нормальном содержании холестерина в крови. Атеросклероз сосудов нарушает и общую и церебральную гемодинамику.
При колебании и резком повышении АД атеросклеротические бляшки становятся нестабильными, подвижными. Они могут отрываться, закупоривать просвет сосуда, или, могут достигать таких больших размеров, что иногда, полностью закрывают диаметр, даже крупного, сосуда, тем самым, приводя к ишемическому инсульту.
Реже, поврежденная колебаниями АД и изменениями сосудистого тонуса, стенка сосуда может разрываться и приводить к геморрагическому инсульту.
Особенно опасно сочетание АГ с дополнительными факторами риска инсульта – гиперхолестеринемией, сахарным диабетом, ожирением, курением, ИБС (ишемической болезнью сердца), неблагоприятной наследственностью.
Таким образом, АГ – первый помощник в формировании риска инсульта. Поэтому, важнейшим профилактическим мероприятием инсульта является нормализация артериального давления (АД). Стоит стремиться к уровню АД ниже 140/90 мм.рт.ст., но самое оптимальное – 110 – 120/70 – 80 мм.рт.ст. Все что выше оптимального, считается повышенным.
Учеными доказано, что адекватная гипотензивная терапия снижает риск инсульта почти на 40%. В коррекцию артериальной гипертензии (АГ) включают индивидуально подобранную медикаментозную терапию, специальную диету, способствующий оздоровлению, образ жизни.
Поэтому, АГ лечить необходимо.
На самых ранних стадиях фиксированного повышенного АД, возможно, на стадии вегетативной дисфункции, может быть достаточным изменение образа жизни, привычек. Но, при диагнозе АГ, лечение должно быть медикаментозным. Все рекомендации врача – выполнять необходимо.
При проведении гипотензивной терапии следует придерживаться основных ее принципов:
1. Выбор медикаментозных препаратов должен быть индивидуальным, с учетом характера течения АГ, ее тяжести, длительности формирования, а также состояния сердечной деятельности, наличия атеросклеротического поражения сонных артерий, нарушения углеводного, липидного обменов.
2. При проведении коррекции АД обязательно рекомендуется сочетать применение лекарственных препаратов и не медикаментозных методов – диета, снижение веса, физическая активность, избавление от вредных привычек (курение, алкоголь, переедание, гиподинамия и т.д.), умение правильно реагировать в стрессовых ситуациях.
3. Снижение высокого АД до индивидуальных оптимальных цифр должно быть постепенным, особенно при сопутствующем атеросклеротическом поражении сонных артерий и длительном течении некорригированой АГ. В целях оптимального сохранения мозгового кровотока, в первые месяцы лечения АГ рекомендуется снижать АД на 10 – 15% от исходного уровня. В последующем, добиваются его оптимального состояния.
4. Прием гипотензивных препаратов осуществляется пожизненно.
Адекватная гипотензивная терапия доказательно активно снижает риск возникновения инсульта и рекомендуется даже при относительно невысоких цифрах АД 140 – 160/90 – 94 мм.рт.ст.
Понятно, что основной фактор риска инсульта – артериальная гипертензия. Она имеет отношение к формированию практически всех патогенетических механизмов его возникновения. Адекватная гипотензивная терапия позволяет значительно (почти на 40%) уменьшить риск развития инсульта.
Помните, что не всегда повышение АД сопровождается ухудшением состояния человека (головная боль, головокружение, шум в голове и др.). АГ часто образно называют “молчаливый убийца”- за ее бессимптомность.
Знайте цифры своего АД, контролируйте их. При повышении артериального давления обязательно обращайтесь к лечащему врачу.
Причины инсульта
Эндотелий и его функции
Многогранность витамина “D”
Источник
Первичная профилактика инсульта базируется на концепции выявления и коррекции факторов риска. Среди факторов риска инсульта выделяют немодифицируемые, модифицируемые, хорошо документированные (с высоким уровнем доказанной связи) и документированный не достаточно хорошо (с невысоким уровнем доказанной связи).
К немодифицируемым факторам риска относят возраст (риск удваивается с каждым 10-летием после 55 лет), расовую принадлежность, пол (мужчины страдают чаще женщин) и семейный анамнез по цереброваскулярным заболеваниям.
К модифицируемым факторам риска относят АГ, курение, СД, асимптомный каротидный стеноз, гиперлипидемию, фибрилляцию предсердий (неклапанного генеза). Тесная ассоциация АГ и инсульта, характерная для всех типов инсульта, позволяет рассматривать АГ как ведущий модифицируемый фактор развития инсульта (с высоким уровнем доказанной связи). АГ определяет, согласно различным данным, от 40 до 50 % добавочного риска инсульта. Риск инсульта возрастает пропорционально с ростом как САД, так и ДАД. В MRFIT изучалась связь летальности от инсульта и уровня САД и ДАД. В течение 11,6 лет наблюдения были зарегистрированы 733 смерти от инсульта в общей группе 350 000 лиц. Максимальный ОР смерти от инсульта был характерен для повышения САД > 151 мм рт. ст. в 8 раз и при повышении ДАД > 98 мм рт. ст. в 4 раза.

Риск летального инсульта в зависимости от уровня АД (по данным исследования MRFIT)
СД, АГ и риск инсульта
В настоящее время стремительно растет заболеваемость СД типа 2. У пациентов с инсультом СД часто представлен как сопутствующая патология. Так, по данным проспективных эпидемиологических исследований в США и Европе, СД имел место по крайней мере у 1 из 5 пациентов с инсультом. При этом диабет часто выявляется во время госпитализации по поводу инсульта. Так, в Копенгагенском исследовании инсульта у 75 % пациентов с СД диагноз был установлен до развития инсульта, а у 25 % нарушение углеводного обмена диагностировано в период госпитализации по поводу инсульта.
ОР развития инсульта у лиц с СД типа 2 в 1,8-6 раз выше по сравнению с лицами без СД. В исследовании MRFIT риск смерти от инсульта у пациентов с СД был в 2,8 раза выше по сравнению с пациентами без СД, при этом риск смерти от ишемического инсульта был выше в 3,8 раза, от субарахноидального кровоизлияния — в 1,1 раза и от внутримозгового кровоизлияния — в 1,5 раза. Высокая частота ишемического инсульта при СД типа 2 во многом определяется вкладом этого типа СД в развитие атеросклероза, который рассматривается как основной механизм развития ишемического инсульта. В то же время СД типа 2 патогенетически тесно сопряжен с АГ. К моменту выявления СД типа 2 около 50 % больных уже имеют АГ, что также вносит драматический вклад в сердечно-сосудистую и цереброваскулярную заболеваемость и смертность.
СД нивелирует свойственное для популяции преобладание в структуре инсульта лиц мужского пола. Риск инсульта у мужчин и женщин сопоставим, а у женщин в возрасте 55-64 лет риск инсульта достоверно выше, чем у мужчин. Предполагается, что в первые 10 лет менопаузы женщины нуждаются в более агрессивной превентивной тактике в отношении инсульта.
Популяционный добавочный риск инсульта при СД составляет около 35 %, что ставит СД на второе место после АГ по значимости среди факторов риска инсульта. При этом на такие факторы риска, как курение, приходится от 12 до 18 % дополнительного риска, а на мерцательную аритмию — от 1,5 до 23,5 %.
Наличие СД типа 2 предрасполагает к определенному типу инсульта. Так, в структуре ишемического инсульта, который преобладает среди других типов инсульта у больных СД по сравнению с пациентами без СД, в 12-летнем проспективном наблюдении более часто имел место атеротромботический инсульт (41,2 и 27 % соответственно; р < 0,01) и лакунарный инфаркт (35,1 и 23,9% соответственно; р < 0,01). Преобладание лакунарного инфаркта отмечено и в ряде более ранних работ. Лакунарный инфаркт рассматривается как нарушение микроциркуляции в артериях мелкого калибра: 100-400 мкм в диаметре. Поражение таких мелких артерий происходит за счет микроатером, липогиалиноза и фибриноидного некроза.
Существуют убедительные доказательства тесной связи СД и окклюзии мелких артерий сетчатки и почек, однако роль СД в развитии подобной окклюзии не столь убедительна. Результаты, базирующиеся на данных патологоанатомических исследований, достаточно противоречивы. В части исследований отмечается связь лакунарного инфаркта и СД, в других достоверной связи не обнаружено. В то же время ретроспективный анализ 184 лакунарных инсультов с использованием компьютерной томографии показал тесную связь множественных, но не одиночных лакунарных очагов и СД (коэффициент достоверности -2,3).
В настоящее время большой интерес вызывает проблема «немого» инфаркта мозга, не сопровождающегося четким неврологическим дефицитом. «Немой» инфаркт мозга выявляют при магнитно-резонансной томографии в глубинных или перивентрикулярных отделах белого вещества, он обусловлен ишемией в зонах кровоснабжения мелких перфорирующих артерий. «Немой» инфаркт, несмотря на отсутствие четких клинических проявлений, тесным образом связан с неблагоприятным течением различных форм сосудистой мозговой патологии, в частности с повторным инсультом и прогрессирующей сосудистой деменцией.
Риск «немого» инфаркта резко возрастает при сочетании СД типа 2 и АГ. Примечательно, что частота «немого» инфаркта мозга определяется в первую очередь наличием СД и в меньшей степени зависит от выраженности АГ. «Немой» постишемический очаг чаще диагностируется у пациентов с СД типа 2 и ИР. Вместе с тем роль СД в качестве самостоятельного предиктора «немого» инфаркта в ряде исследований не подтвердилась.
Таким образом, СД типа 2 и АГ тесно взаимосвязаны в своем развитии. Преобладание при СД типа 2 ишемического инсульта определяет интерес к проблеме атерогенеза как единого процесса в разных сосудистых регионах, патогенетически тесно связанного с синдромом ИР и основными факторами риска, включая АГ.
Дедов И.И., Шестакова М.В.
Опубликовал Константин Моканов
Источник

Что общего?
Артериальная гипертония (АГ) – самая частая причина развития цереброваскулярных (мозговых) заболеваний.
Важное место среди мозговых осложнений занимают инсульты и транзиторные ишемические атаки (ТИА). Риск развития инсультов увеличивается с возрастом, однако, в 1/3 случаев инсульты развиваются у больных моложе 65 лет.
Эффективное лечение АГ позволяет очень существенно снизить риск развития мозговых осложнений.
Что такое инсульт?
Инсульт – это форма сердечно-сосудистой патологии, при которой поражаются артерии, кровоснабжающие головной мозг. Причиной инсульта является закупорка кровеносного сосуда атеросклеротической бляшкой или тромбом, что приводит к расстройству кровообращения мозга. Около 80% инсультов вызваны закупоркой артерий (ишемический инсульт), а остальные – кровоизлиянием в мозг или в его оболочки (геморрагический инсульт).
Какие меры помогут предотвратить развитие мозговых осложнений?
Устранение факторов риска, приводящих к инсульту. Риск развития инсульта снижается у больных с хорошо контролируемой АГ, что означает: постоянный прием препаратов, достижение целевого АД (менее 140/90 мм.рт.ст.), хорошее самочувствие пациента.
Какие заболевания способствуют развитию инсульта?
Артериальная гипертония – наиболее частая и важная причина инсультов, независимо от возраста.
Сахарный диабет. Больные сахарным диабетом часто имеют артериальную гипертонию, гиперхолестеринемию и ожирение, что еще в большей степени увеличивает риск развития инсульта. Ишемическая болезнь сердца.
Особенно частыми причинами инсультов у больных с ИБС являются нарушения ритма (мерцательная аритмия, экстрасистолия).
Транзиторные ишемические атаки. Выявление, предотвращение и лечение ТИА может снизить риск большинства инсультов. Очень важно вовремя диагностировать ТИА.
Поражение сонных артерий. Сонные (каротидные) артерии расположены на шее и питают головной мозг. При атеросклеротическом поражении этих сосудов сужается их просвет, что ухудшает кровообращение мозга. Закупорка каротидных артерий атеросклеротической бляшкой может привести к развитию инсульта.
Курение и алкоголь. Курение и злоупотребление алкоголем являются не только вредными привычками, но и факторами риска развития тяжелых сердечно-сосудистых осложнений.
Каковы ранние предвестники инсульта?
Транзиторные ишемические атаки (кратковременные нарушения мозгового кровообращения) являются предвестниками инсульта и могут наблюдаться за дни, недели и месяцы до инсульта. Причиной ТИА является частичная закупорка сосуда, в результате которой часть мозга не получает достаточного количества крови. Более 75% ТИА длятся менее 5 минут, в среднем – одну минуту. В отличие от инсульта при ТИА тромб самостоятельно растворяется, и симптомы исчезают. У пациентов, перенесших ТИА, риск развития инсультов повышается в 9 раз.
Как предотвратить инсульт?
Регулярно проверяйте свое АД. Если оно постоянно повышено, обратитесь к врачу, который подберет Вам соответствующее лечение. Ограничьте употребление поваренной соли. Необходимо полностью отказаться от курения и ограничить количество употребляемого алкоголя. Если у Вас имеется сахарный диабет, повышенный уровень холестерина, нарушение ритма сердца (перебои, приступы сердцебиения), Ваш врач должен назначить Вам эффективные препараты для лечения этих состояний. Регулярные физические упражнения должны стать важным элементом Вашей повседневной жизни.
Каковы первые симптомы развития мозговых осложнений?
Зная первые симптомы мозговых осложнений (инсульт и ТИА), Вы можете спасти свою жизнь. Тревожными первыми признаками, свидетельствующими о возможном инсульте, являются:
- внезапное онемение или слабость мышц лица, рук, ног, особенно на одной стороне тела;
- внезапная спутанность сознания, нарушение речи;
- внезапное нарушение зрения одного или обоих глаз;
- внезапное нарушение походки, координации, равновесия, головокружение; внезапная сильная головная боль неизвестной причины.
Не игнорируйте эти симптомы, даже если они исчезли! Срочно обращайтесь к врачу! Экстренная медицинская помощь имеет очень важное значение, поскольку некоторые лекарства против инсульта помогают только в тех случаях, когда правильный диагноз и лечение начато через относительно короткое время после возникновения инсульта.
Источник
Проблемы с сердечно-сосудистой системой есть у большинства людей в различной степени тяжести. Они приводят к повышению давления и развитию гипертонической болезни. На этом фоне у человека начинают изнашиваться сосуды и со временем возникают осложнения, такие как инсульт. Резкий скачок давления чаще всего провоцирует его геморрагическую форму, а постепенное развитие патологии приводит к ишемии (нехватки питания) мозговых тканей. Остановить патологический процесс можно, если своевременно узнать о том, что связывает артериальное давление и инсульт и убрать возможные факторы риска.
 Гипертония и инсульт часто идут рука об руку, так как постоянное воздействие давления снижает степень эластичности сосудов. Их стенки истончаются и на них возникают трещины и разрастаются атеросклеротические бляшки. Они нарушает кровоток, вследствие чего тканям не хватает питания и начинается некроз. Любой резкий скачок давления в такой ситуации может стать причиной отрыва бляшки. Она способна полностью перекрыть кровоток или разорвать стенку сосуда.
Гипертония и инсульт часто идут рука об руку, так как постоянное воздействие давления снижает степень эластичности сосудов. Их стенки истончаются и на них возникают трещины и разрастаются атеросклеротические бляшки. Они нарушает кровоток, вследствие чего тканям не хватает питания и начинается некроз. Любой резкий скачок давления в такой ситуации может стать причиной отрыва бляшки. Она способна полностью перекрыть кровоток или разорвать стенку сосуда.
Геморрагическая форма инсульта, вызванная гипертонией, представляет собой разрыв церебрального сосуда. Из него в головной мозг поступает до 50 и более мл. крови, которая сгущается, отодвигает окружающие ткани и формирует гематому. Если больному не была оказана помощь в течение 3-4 часов с момента прорыва стенки сосуда, то пораженные участки начинают умирать. Такой процесс, в основном, приводит к смерти и тяжелой степени инвалидности.
Длительное течение гипертонической болезни зачастую приводит к ишемическому инсульту. Связано это с постепенным изнашиванием и закупоркой сосудов из-за воздействия давления, вследствие чего нарушается мозговое кровообращение. Длительное развитие ишемического инсульта приводит к омертвлению клеток головного мозга и постепенной утрате трудоспособности.
При каком давлении может быть инсульт – ответить непросто, ведь он может развиться даже при гипотонии из-за отрицательного влияния на сосуды. Однако стартовой точкой проявления болезни часто становится гипертонический криз. Он представляет собой состояние, при котором у человека резко повышается давление свыше 180/140 мм рт. ст. Такой скачек приводит к разрыву сосудов и кровоизлиянию в головной мозг.
Факторы риска
Очень высокое давление фактически всегда приводит человека в больницу. После обследования врач сможет сказать, насколько велики шансы возникновения инсульта из-за развития гипертонической болезни. В своих прогнозах он ориентируется на такие факторы:
- Возраст больного. Опасная грань у мужчин – после 55 лет, а у женщин — 65.
- Вес. Избыточная масса тела является важным причинным фактором закупорки сосудов.
- Наследственность. Если в семье были люди с инсультами и гипертонией, то шансы значительно повышаются.
- Количество холестерина в крови. Плохим показателем считается от 6,5 ммоль/л. и выше.
- Злоупотребление вредными привычками. Курение, алкоголизм, наркомания отрицательно влияют на сосуды и организм в целом.
- Сидячий образ жизни. Низкая физическая активность приводит к появлению лишнего веса и развитию других патологий.
- Эндокринные сбои, например, сахарный диабет. Высокая концентрация сахара разрушает сосуды, что в совокупности с гипертонией может быстро привести к инсульту.

После выявления артериальной гипертензии и факторов, провоцирующих развитие инсульта, врач может оценить степень риска, а именно:
- Первая. У больного нет провоцирующих факторов или есть, но не более 1. Шансы на развитие болезни оценить сложно, обычно они не превышают 10% в последующие 10 лет жизни.
- Вторая. Врач нашел 1-2 фактора, влияющих на развитие болезни. В ближайшие 10 лет жизни шанс развития инсульта равен 15-20%.
- Третья. Человек имеет 3 причинных фактора и шанс развития патологии в ближайшие годы равен 20-30%.
- Четвертая. У больного выявлено от 4 факторов. Согласно статистическим данным, шансы на развитие различных осложнений, в том числе и инсульта, в ближайшие 10 лет жизни равны 30% и выше.
Особенности гипертонических инсультов
Артериальное давление и гипертонический инсульт имеют прямую взаимосвязь, и многие люди об этом узнали на своем опыте. Если своевременно не начать лечение, то очаги нарушенного кровообращения в головном мозге будут влиять на возникновение определенной неврологической симптоматики. В каждом отдельном случае у больных проявляется гипертонический инсульт по-своему. Всего можно выделить 4 формы болезни:
- Первая форма. Больной теряет сознание на короткий промежуток времени и у него возникают сбои в координации движений. Иногда проявляется нарушения зрения, например, двоение в глазах.
- Вторая форма. У человека ослабевают мышцы, и теряется чувствительность с одной стороны тела.
- Третья форма. В этом случае полностью парализуется половина тела, и возникают бульбарные нарушения.
- Четвертая форма. Возникает она при сильнейшем кровоизлиянии. Больной теряет сознание, при отсутствии помощи возможен скорый летальный исход вследствие серьезного нарушения мозговых функций.
Признаки инсульта в зависимости от локализации
Артериальное давление и прочие провоцирующие факторы вызывают гипертонический инсульт. Проявляется он в зависимости от расположения очага поражения, но  во время приступа следующие симптомы возникают чаще всего:
во время приступа следующие симптомы возникают чаще всего:
- острая головная боль;
- потеря сознания (устойчивая или кратковременная);
- сбои в дыхательной системе;
- тошнота вплоть до рвоты;
- уменьшение частоты сердечных сокращений;
- покраснение лица.
Среди очаговых проявлений можно выделить наиболее распространенные:
- параличи;
- проблемы с речью;
- нарушения функций тазовых органов.
Если во время кровоизлияния задевается мозговой ствол, то возникают такие симптомы:
- сужение зрачков;
- судорожные приступы;
- расстройства дыхания по типу Чейна-Стокса;
- поражение черепно-мозговых нервов.
- признаки повреждения пирамидных путей.
При повреждении мозжечка из-за гипертонического инсульта у больного не возникает ослабление или парализация мышц, но часто проявляются такие признаки:
- постоянная рвота;
- боль в области затылка;
- расстройство координации движений;
- непроизвольное движение глаз на высокой частоте (нистагм);
- затвердение затылочных мышц.
Гипертонический инсульт может начаться внезапно или после предвестников, например, перед приступом больные иногда мучаются от головной боли и сильного головокружения.

Причины развития
Гипертонический инсульт, в большинстве случаев, возникает по таким причинам:
- Короткий спазм церебральных сосудов. Он проявляется в виде выпадения функций определенного участка мозга. Обычно такое явление быстро проходит, не оставляя следов, но периодически повторяется.
- Длительный спазм церебральных сосудов. Из-за него нарушается целостность стенок артерий, и возникают мелкоочаговые кровоизлияния. Расстройство функций пораженного отдела мозга в этом случае более продолжительное и может оставлять свои последствия.
- Тромбоз. Он является частой причиной гипертонического инсульта и возникает на фоне развития атеросклероза церебральных сосудов. Сужение артерий из-за высокого давления лишь ускоряет процесс.
Артериальное давление оказывает воздействие на мозговые сосуды. Их состояние ухудшается, на этом фоне развивается атеросклероз. Если длительное время не обращать внимания на это, то вскоре может проявиться гипертонический инсульт. Он развивается крайне быстро и может привести к летальному исходу за считаные часы, поэтому лучше своевременно заниматься лечением.
Источник
