Анкеты для пациентов с инфарктом миокарда
Анкета-тест на оценку риска развития стенокардии и инфаркта миокарда
- Были ли у ваших родителей заболевания ишемической болезнью сердца, т.е. стенокардией и/или инфарктом? Да – 1 балл; Нет – 0
- Подвержены ли вы влиянию хронического стресса или депрессии? Да – 1 балл; Нет – 0
- Вы ведете малоподвижный образ жизни? Да – 1 балл; Нет – 0
- Для мужчин: Вы старше 45 лет? Да – 1 балл; Нет – 0
- Для женщин: у вас наступила менопауза? Да – 1 балл; Нет – 0
- Ваш показатель АД _________мм рт.ст.
Нормальный уровень АД < 140/90 – 0 баллов
Артериальная гипертония АД > 140/90 – 2 балла
- Ваш индекс массы тела_________кг/м²
Чтобы вычислить индекс массы тела необходимо вес в кг разделить на квадрат Вашего роста в м (ИМТ=вес/кг*кг).
Низкая масса тела ИМТ <18,5; 0 баллов
Нормальная масса тела ИМТ 18,5 – 24,9; 0 баллов
Избыточная масса тела ИМТ 25,0 – 29,9; 1 балл
Ожирение ИМТ > 30,0; 2 балла
- Вы курите? Да – 3 балла; Нет – 0
- Злоупотребление алкоголем
Количество доз алкоголя за один прием___________
Количество доз алкоголя за одну неделю__________
Да – 2 балла; Нет – 0 баллов
Опасное злоупотребление алкоголем для мужчин определяется как употребление более 2-х стандартных доз алкоголя в течение одного приема или более 10 порций алкоголя в неделю.
Стандартная доза – это порция алкогольных напитков, содержащая около 10 г чистого спирта. 1 стандартная доза содержится в стандартной бутылке пива, небольшом бокале некрепленого вина (сухое, шампанское; крепостью до 12%), ½ бокала крепленого вина, рюмке крепких алкогольных напитков (водка, коньяк, самогон).
- Вы регулярно занимаетесь спортом или, совершаете пешие прогулки и ведете активный образ жизни? Да – 0 баллов; Нет – 2 балла
- Вы следите за питанием и не злоупотребляете животными жирами?
Да – 0 баллов; Нет – 2 балла
Если Вы не знаете показатели своих лабораторных анализов, то считайте 0 баллов:
- В анализе крови уровень холестерина ______ ммоль/л
Нормальный < 5,0 0 баллов
Умеренно повышенный 5,0 – 6,1 1 балл
Высокий >6,2 3 балла
- Ваш показатель глюкозы_______ммоль/л
Нормальный уровень глюкозы < 7 натощак или < 11,1 после еды – 0 баллов
Повышенный уровень глюкозы > 7 натощак или > 11,1 после еды – 2 балла
Помните!!!
Артериальная гипертония повышает риск развития инфаркта миокарда в 2 раза!
Сахарный диабет повышает риск развития инфаркта миокарда в 2 раза!
Ожирение повышает риск развития инфаркта миокарда в 2 раза!
Курение повышает риск развития инфаркта миокарда в 3 раза!
Укажите Ваш пол, возраст и результат теста (подчеркнуть или поставить любой знак в квадрате).
Пол: □ М □Ж
Возраст: □20 – 30 □31 – 40 □41 – 50 □51 – 60 □старше 60 лет
Оценка результата
□От 0 до 5 баллов: низкий риск стенокардии и инфаркта миокарда;
□От 6 до 10 баллов: умеренный низкий риск стенокардии и инфаркта миокарда;
□От 11 до 16: высокий низкий риск стенокардии и инфаркта миокарда;
□От 17 до 20: чрезвычайно высокий низкий риск стенокардии и инфаркта миокарда.
Источник
1. Информирование о факторах риска было, для вас полезным:
– да,
– нет,
затрудняюсь ответить.
2. Знания об АГ и факторах риска повысились:
– да,
– нет,
– затрудняюсь ответить.
3. Изменились ли знания о питании:
– да,
– нет,
– затрудняюсь ответить.
4. Изменилась ли степень знаний о физической активности:
– да,
– нет,
– затрудняюсь ответить.
5. Изменилась ли степень знаний о влиянии поведения и привычек на здоровье:
– да,
– нет,
– затрудняюсь ответить.
6. Изменилась ли степень знаний о стрессе:
– да,
– нет,
– затрудняюсь ответить.
7. Изменилась ли степень знаний о лечении:
– да,
– нет,
– затрудняюсь ответить.
8. Научился (ась) измерять АД:
– да,
– нет,
– затрудняюсь ответить.
9. Изменилось ли отношение к возможности самоконтроля заболевания и профилактике осложнений:
– да,
– нет,
– затрудняюсь ответить.
Утверждения:
Буду регулярно измерять АД:
– да,
– нет,
– затрудняюсь ответить.
Буду контролировать питание:
– да,
– нет,
– затрудняюсь ответить.
Буду контролировать физ. Активность:
– да,
– нет,
– затрудняюсь ответить.
Буду контролировать стрессовые ситуации:
– да,
– нет,
– затрудняюсь ответить.
Буду выполнять назначения врача:
– да,
– нет,
– затрудняюсь ответить.
Начну изменять пищевые привычки:
– да,
– нет,
– затрудняюсь ответить.
Начну больше двигаться:
– да,
– нет,
– затрудняюсь ответить.
Брошу курить:
– да,
– нет,
– затрудняюсь ответить.
Начну следить за регулярностью приема лекарств:
– да,
– нет,
– затрудняюсь ответить.
Приложение 3
Анкета оценки отношения пациентов с пороками сердца к заболеванию ОИМ и необходимости лечения:
1. Удовлетворены ли вы своим здоровьем?
– Да,
– Нет,
– Не уверен.
2. Удовлетворены ли вы качеством своей жизни?
– Да,
– Нет,
– Не совсем.
3. Оптимистично ли вы ощущаете свое будущее?
– Да,
– Нет,
– Не совсем.
4. Удовлетворены ли вы уровнем физических возможностей?
– Да,
– Нет,
– Не совсем.
5. Беспокоят ли вас депрессивные чувства?
– Да,
– Нет,
– Не совсем.
6. Качество вашей жизни зависит от использования лекарственных средств и медицинской помощи?
– Да,
– Нет,
– Не совсем.
7. Вас устраивает отношение медперсонала и оказываемая помощь?
– Да,
– Нет,
– Не совсем.
8. Какова, по-вашему, цель лечения:
– Снижение АД,
– Улучшение качества жизни,
– Профилактика осложнений,
– Другое.
9.Регулярно ли вы принимаете лекарства?
– Да,
– Нет,
– Время от времени,
– При очень плохом самочувствии.
10.Знаете ли вы о факторах риска, вызывающих или усугубляющих ваше заболевание?
– Да,
– Нет,
– Знаю, но не уверен, сомневаюсь
Приложение 4
ЗАБОЛЕВАНИЯ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ в России и за рубежом
Заболевания сердечно-сосудистой системы по-прежнему остаются ведущей причиной смертности во многих странах мира. Ежегодно в мире от заболеваний сердечно-сосудистой системы умирают 17 млн человек. По данным центров контролирующих заболеваемость и их профилактику (Centers for Disease Control and Prevention), средняя продолжительность жизни была бы на 10 лет больше при отсутствии столь высокой распространенности сердечно-сосудистых заболеваний (ССЗ), охватывающих все страны и континенты. Они приводят к длительной нетрудоспособности взрослого контингента населения и требуют колоссальных экономических затрат. Прогнозы Всемирной Организации Здравоохранения (ВОЗ) не оптимистичны — к 2015 году около 20 миллионов человек умрет от ССЗ, главным образом, от болезней сердца и инсульта, которые, по прогнозам, останутся единственными основными причинами смертности. В России с 2000г ежегодно от ССЗ умирает 2,3 млн человек. В пересчете на 100тыс населения – в 2 раза больше, чем в Европе и в США, в 1,5 раза больше, чем в среднем по миру.
Таблица 1. Стандартизованные показатели смертности от основных причин в 2009 г. (на 100 тыс. населения) в РФ и ряде стран Европейского региона, достигших наилучшего значения показателя
Рисунок 1. Структура смертности от сердечно-сосудистых заболеваний (США, 1996 – 2009 гг). Heart Disease and Stroke Statistics – 2009 Update. Данные американской ассоциации сердца. СН – сердечная недостаточность
Ишемическая болезнь сердца (ИБС) — атеросклероз сосудов сердца составляет львиную долю сердечно-сосудистых заболеваний. ИБС и ее осложнения продолжают лидировать среди причин смерти в экономически развитых странах, несмотря на значительный прогресс в контроле факторов риска и лечении, включая широкое распространение хирургических и эндоваскулярных методов реваскуляризации. На «тушение этого пожара» в виде заболеваний сердца и сосудов брошены все силы современной медицины и фундаментальных наук. Наиболее эффективный способ борьбы с заболеваниями – это своевременная диагностика и профилактика. Именно они позволяют резко снизить риск развития ССЗ и увеличить продолжительность жизни человека на 10-15 лет. Исторически сложилось так, что россияне связывают состояние здоровья, главным образом, с уровнем медицинского обслуживания, забывая о том, что здоровье на 50% определяется поведением самих граждан, их образом жизни. К сожалению, у нас широко распространены вредные привычки, мы не заботимся о рациональном питании, забываем о необходимости физической активности. Стиль жизни наших граждан имеет здоровье разрушающий характер, а мировой опыт свидетельствует о том, что коррекция поведения людей в части сохранения своего здоровья изменяет уровень смертности, снижает заболеваемость, увеличивает продолжительность жизни. Многие сердечно-сосудистые заболевания «помолодели», их течение приобрело злокачественный характер. Особую тревогу вызывают показатели смертности мужчин трудоспособного возраста, которые в 7 раз превышают таковые в развитых европейских государствах. По оценкам специалистов смертность в России в последние годы характеризуется как «сверхсмертность мужчин трудоспособного возраста». Мало кто из работающих мужчин в возрасте 30-50 лет задумывается о профилактике и своевременном лечении заболеваний сердца и сосудов, хотя теперь этот возраст является «фактором риска» по внезапному развитию инфаркта миокарда и инсульта. «Я все это знаю! Но у меня нет времени ходить по врачам!»- слишком часто кардиологи слышат эту фразу из уст пациентов. В итоге в невоюющей России мы имеем статистику смертности военного времени. По показателю средней ожидаемой продолжительности жизни мы оказались отброшенными лет на 50 назад.
Одним из ключевых звеньев в борьбе с ССЗ является организация просветительских, образовательных и профилактических программ – «Школ Здоровья», которых у нас мало в России. Создано и функционируют более 300 «школ здоровья» для больных с артериальной гипертензией, но недостаточно или практически нет «школ здоровья» для больных с комплексной патологией — ИБС, сахарным диабетом, ожирением, оперированным сердцем (после аортокоронарного шунтирования, протезирования клапанов, имплантации стентов, электрокардиостимуляторов).
Для профилактики ССЗ, их обострений и осложнений необходимо:
– Раннее выявление факторов риска (наследственность, повышение артериального давления, ожирение и др.) у практически здоровых людей и их коррекция.
– Обязательное медицинское наблюдение за пациентами, у которых уже есть ССЗ.
– Применение в лечении ССЗ только тех методов и лекарственных препаратов, которые доказали свою эффективность и безопасность в крупных международных рандомизированных исследованиях.
Для успешной борьбы с ССЗ и их осложнениями важен каждый этап: первичная профилактика, ранняя диагностика, адекватное амбулаторное лечение, максимально быстрая диагностика острых кардиологических состояний, своевременное стационарное лечение, наблюдение после хирургического вмешательства.
Примером для подражания с точки зрения снижения смертности от ССЗ может служить наиболее близкая к России территориально страна с похожими климатическими условиями – Финляндия. В Финляндии в 60-х годах прошлого столетия отмечалась самая высокая в мире смертность от ССЗ, что было обусловлено генетическими аномалиями и особенностями обмена жиров у жителей этой страны (особенно в регионе Северной Карелии). У населения был очень высокий уровень холестерина крови, даже у детей он был выше 300 мг/дл, т.е. выше нормы для взрослых в полтора раза. Речь шла о вымирании нации! Предпринятые на государственном уровне масштабные меры первичной профилактики, грамотно разработанные программы, а самое главное активное участие и заинтересованность населения — изменение образа жизни и традиций питания, способствовали тому, что за 20 лет смертность в Финляндии от ССЗ снизилась на 60% и увеличилась средняя продолжительность жизни населения. Эффективность очевидна! Такие же успехи были достигнуты и в других европейских странах, таких как Англия, Германия (рисунок 2, таблица 2), а также на других континентах — в Австралии и в США.
Таблица 2. Средняя продолжительность жизни (данные ВОЗ, 2006г).
Рисунок 2. Преждевременная летальность от сердечно-сосудистых заболеваний в Европейских странах (на 100.тыс населения в возрастной группе до 65 лет). Данные министерства здравоохранения Англии; ВОЗ 2007г.
Понятно, что без заинтересованного участия населения любые усилия органов государственной и муниципальной власти и медицинских работников, направленные на укрепление снижение смертности от ССЗ желаемого результата не принесут. Поэтому вместе с вами, Дорогие Пациенты, мы стремимся добиться успеха – Здоровья Нации, которое служит залогом ее процветания. Словами великого философа Рене Декарта – «Стремитесь всегда побеждать скорее самих себя, чем судьбу, и менять скорее свои желания, чем порядок в мире», и вы сможете в корне изменить прогноз жизни в лучшую сторону.
Рекомендуемые страницы:
Читайте также:
Источник
ГОСУДАРСТВЕННОЕ АВТОНОМНОЕ ПРОФЕССИОНАЛЬНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ КАЛУЖСКОЙ ОБЛАСТИ
«КАЛУЖСКИЙ БАЗОВЫЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ»
Рассмотрена на заседании ЦМК
общепрофессиональных дисциплин
Протокол № ____________________
от «____» _______________ 20__г.
Председатель ЦМК: ______________
Л.Н. Соловьева
УТВЕРЖДАЮ
Зам.директора по учебной работе
_______________ Л.А. Назарова
Тестовый опрос
Тема:
«ИНФАРК МИОКАРДА»
Преподаватель:
Е.В. Бархатова
Калуга, 2017
Инфаркт миокарда
При инфаркте миокарда боль чаще возникает:
а) вечером;
б) в ночное время или утренние часы;
в) днем.
Симптомы при инфаркте миокарда, «маскирующиеся» под другие заболевания, не относящиеся к инфаркту миокарда:
а) дискомфорт в груди, ухудшение сна, в сочетании с обильным потоотделением;
б) сухой кашель, чувство заложенности в груди;
в) головная боль.
Помощь до приезда «Скорой помощи» при инфаркте миокарда (вставить пропущенные слова):
– больного …. , … изголовье – для создания физического покоя, повторно дать таблетку … под язык, а в измельченном виде (разжевать) 1 таблетку … ;
– создать психоэмоциональный покой; обеспечить доступ … ;
– дополнительно принять 1 таблетку … или …, 60 капель … или …, 2 таблетки … или оротата калия, поставить горчичник на область сердца;
– срочно вызвать бригаду скорой помощи … или … или … .
Что характерно при инфаркте миокарда:
а) боль длиться более 20 – 30 минут;
б) раздирающая боль в области сердца или за грудиной;
в) головная боль;
г) артериальное давление снижается, тошнота, рвота;
д) давление повышается;
е) боль «отдает» в область почек;
ж) боль в области сердца длиться не более 15 – 20 минут;
з) боль «отдает» в область левой лопатки, руки, нижнюю челюсть.
Перечислить причины, повышающие риск развития патологии сердца (вставить пропущенные слова):
а) атеросклероз;
б) … фактор;
в) артериальная гипертония;
г) … … ;
д) … ;
е) … ;
ж) … .
Инфаркт миокарда
При инфаркте миокарда боль чаще возникает:
а) вечером;
б) в ночное время или утренние часы;
в) днем.
Симптомы при инфаркте миокарда, «маскирующиеся» под другие заболевания, не относящиеся к инфаркту миокарда:
а) дискомфорт в груди, ухудшение сна, в сочетании с обильным потоотделением;
б) сухой кашель, чувство заложенности в груди;
в) головная боль.
Помощь до приезда «Скорой помощи» при инфаркте миокарда (вставить пропущенные слова):
– больного …. , … изголовье – для создания физического покоя, повторно дать таблетку … под язык, а в измельченном виде (разжевать) 1 таблетку … ;
– создать психоэмоциональный покой; обеспечить доступ … ;
– дополнительно принять 1 таблетку … или …, 60 капель … или …, 2 таблетки … или оротата калия, поставить горчичник на область сердца;
– срочно вызвать бригаду скорой помощи … или … или … .
Что характерно при инфаркте миокарда:
а) боль длиться более 20 – 30 минут;
б) раздирающая боль в области сердца или за грудиной;
в) головная боль;
г) артериальное давление снижается, тошнота, рвота;
д) давление повышается;
е) боль «отдает» в область почек;
ж) боль в области сердца длиться не более 15 – 20 минут;
з) боль «отдает» в область левой лопатки, руки, нижнюю челюсть.
Перечислить причины, повышающие риск развития патологии сердца (вставить пропущенные слова):
а) атеросклероз;
б) … фактор;
в) артериальная гипертония;
г) … … ;
д) … ;
е) … ;
ж) … .
Источник
Уход при инфаркте миокарда.
Выграновская Виктория Сергеевна
Специальность « Основы сестринского дела»,4 курс,
ГАОУ СПО РК «Сыктывкарский медицинский
колледж им. И.П. Морозова»,
научный руководитель- Евлогиева Е.Т., преподаватель.
В связи с большой распространенностью патологии сердечно-сосудистой системы остро встает вопрос о проблеме и правилах лечения этой категории больных в стационаре и домашних условиях. В ряде случаев первым у постели больного оказывается медицинская сестра. Обычно она находится в более близком контакте с больным человеком в течение всего срока пребывания его в стационаре. Поэтому первая встреча со средним медицинским персоналом во многом определяет впечатление больного о работе данного лечебного учреждения. Большую роль играет также психологический контакт в сочетании с качественным выполнением назначений врача и уходом медсестры, без которых невозможно лечения.
Эта тема остается актуальной в наше время, так как инфаркт миокарда – очень распространенное заболевание, является самой частой причиной внезапной смерти. Проблема инфаркта до конца не решена, смертность от него продолжает увеличиваться, поэтому требует качественного ухода и знаний медицинской сестры.
Важно выделить цель работы: целью работы является изучение предрасположенности к инфаркту среди различных групп населения, в зависимости от места работы, пола и возраста, а так же определение роли медицинской сестры при организации сестринского ухода при инфаркте миокарда.
Задачи:
- Рассмотреть распространенность инфаркта миокарда среди населения РК
- Выявить группу риска по инфаркту миокарда
- Изучить специальные мероприятия по уходу за послеинфарктными тяжелобольными
- Изучить осуществление противоэпидемических мероприятий по профилактике ВБИ.
В теоретической части курсовой работы мы раскрыли , что за заболевание инфаркт миокарда, проанализировали, этиологию и патогенез, клиническую картину диагностику этого заболевания, принципы его лечения , сестринский уход при этом заболевании.
Инфаркт миокарда характеризуется развитием ишемического очага некроза сердечной мышцы с возникновением клинического симптома комплекса, отражающего развитие целого ряда приспособительных реакций организма, направленных на восстановление нарушений гемодинамики и изменений гомеостаза.
Причина. В возникновении инфаркта миокарда имеют значения те же факторы риска, что и для атеросклероза: повышенное содержание холестерина в крови, гиподинамия, стрессы, артериальная гипертония, курение, сахарный диабет, ожирение, малоподвижный образ жизни, мужской пол и старческий возраст, хотя в последнее время возрастает тенденция “омоложения” инфаркта миокарда.
Проблема инфаркта миокарда приобретает большое социальное значение в связи с возрастанием заболеваемости за последние годы, поражением населения в наиболее активном возрасте от 45 до 60 лет с ранней инвалидизацией, высокой летальностью (от 17 до 30%). В последние годы значительно увеличилась заболеваемость инфарктом миокарда лиц в возрасте до 40 лет. Среди причин летальности в группе больных с сердечно – сосудистыми заболеваниями инфаркт миокарда занимает четвертое место.
Этиология и патогенез. У 97-98% больных в возникновении инфаркта миокарда основное значение имеет атеросклероз венечных артерий. При этом возникает острое нарушение коронарного кровообращения с развитием ишемии и некроза определенного участка миокарда. При ишемии миокарда происходит стимуляция симпатических нервных окончаний с последующим высвобождением норадреналина и стимуляцией мозгового слоя надпочечников с выбросом в кровь катехоламинов (адреналин, норадреналин). При накоплении недоокисленных продуктов обмена возникает резкий болевой приступ.
Существует 9 основных факторов риска:
- Гиподинамия
- Курение
- Избыточный вес
- Гиперхолистеринэмия
- Нарушение питания
- Стрессы
- Наследственность
- Условия труда и отдыха
- Возраст
Клиническая картина
Основным клиническим симптомов инфаркта миокарда при типичном его течении (status anginosus) является болевой приступ, который возникает в самом начале заболевания и, достигая максимума, становится его самым драматическим симптомом.
Частота болевого приступа при развитии инфаркта миокарда колеблется в пределах от 86% до 95%.
Наибольший процент болевых форм инфаркта миокарда отмечается в более молодой возрастной группе больных; у лиц пожилого и старческого возраста чаще встречаются атипичные варианты течения инфаркта миокарда. Локализация и иррадиация боли при инфаркте миокарда существенно не отличаются от таковых при приступах стенокардии. Наиболее часто отмечается развитие интенсивного болевого приступа в загрудинной, прекардиальной областях; в некоторых случаях боль распространяется на всю переднебоковую поверхность грудной клетки, реже может отмечаться атипичная локализация болей.
Боли при типичном варианте инфаркта миокарда обычно иррадиируют в левую руку, плечо, лопатку, в некоторых случаях — в обе руки или правую руку, лопатку, шею, челюсть.
Характерным для болевого приступа при инфаркте миокарда являются его интенсивность и длительность, превосходящая в значительной степени обычный приступ стенокардии. Боли могут носить самый разнообразный характер: давящие, сжимающие, жгучие, режущие и т. д. Боли не снимаются приемом нитратов, обычными сосудорасширяющими препаратами и требуют применения наркотиков, наркоза, нейролептаналгезии. Длительность болевого приступа при инфаркте миокарда может быть различной — от 1—2 ч до нескольких суток с волнообразным их нарастанием и уменьшением. Иногда развитие типичного варианта инфаркта миокарда сопровождается появлением мозговых симптомов: резкой слабости, головокружений, головной боли, рвоты, обмороков, резкого возбуждения, которое затем может сменяться затемненным сознанием и потерей его. В других случаях типичный болевой приступ сопровождается явлениями диспепсии в виде тошноты, рвоты, метеоризма, задержки стула. При объективном обследовании больного могут отмечаться бледность кожных покровов, цианоз губ, повышенная потливость. В период болевого приступа может быть повышение артериального давления. Обычно в 1-е сутки оно изменяется незначительно, а в последующие дни начинает снижаться. При пальпации области сердца могут отмечаться увеличение зоны верхушечного толчка, парадоксальная пульсация слева от грудины. При аускультации отмечается приглушение тонов, появление IV тона и реже III тона, что может быть ранним признаком сердечной недостаточности. У ряда больных выслушивается систолический шум над верхушкой и в пятой точке вследствие дисфункции папиллярных мышц или дилатации левого желудочка. В течение первых суток может появиться шум трения перикарда, связанный с реактивным перикардитом.В первые сутки развития инфаркта миокарда может регистрироваться упорная тахикардия, сопровождающаяся различными видами нарушения ритма. Повышение температуры тела в пределах 37—38 °С к концу первых и в начале вторых суток обусловлено развитием процессов миомаляции и некроза. В 30 % случаев инфаркт миокарда может проявляться атипично. В зависимости от преобладания тех или иных симптомов выделены следующие клинические формы: 1) астматическая, 2) гастралгическая, 3) аритмическая, 4) церебральная, 5) бессимптомная.
Гастралгический вариант течения инфаркта миокарда встречается наиболее часто — в 20—30 % случаев.
Астматический вариант инфаркта миокарда характеризуется развитием острой левожелудочковой недостаточности, которая как бы затушевывает болевой синдром.
Аритмический вариант инфаркта миокарда характеризуется возникновением острых нарушений ритма с развитием угрожающих жизни аритмий.
Церебральный вариант обусловлен развитием недостаточности церебрального кровообращения в остром периоде инфаркта миокарда, что связано с уменьшением сердечного выброса.
Бессимптомный вариант инфаркта миокарда характеризуется отсутствием клинических проявлений инфаркта миокарда и неожиданным выявлением на ЭКГ.
Рецидивирующий инфаркт миокарда характеризуется длительным, затяжным течением на протяжении 3—4 нед и дольше.
ОБЩИЕ ПРАВИЛА УХОДА ЗА БОЛЬНЫМИ С ПАТОЛОГИЕЙ СЕРДЕЧНО – СОСУДИСТОЙ СИСТЕМЫ
ПСИХОЛОГИЧЕСКИЕ АСПЕКТЫ
Психологические аспекты проблемы объясняются, прежде всего, тем, что любой больной человек находится в определенной зависимости от медицинских работников. Поэтому умение внушать веру в себя, теплота и душевность бесед с больным составляют неотъемлемую часть работы.
ТЕХНИЧЕСКИЕ АСПЕКТЫ
Техническая (профессиональная) сторона обслуживания больного
заключается, прежде всего, в строгом выполнении всех предписаний врача.
Умение выполнить все эти манипуляции является необходимым условием работы любой медицинской сестры, особенно обслуживающей больных с патологией сердечно – сосудистой системы. При каждой патологии имеются свои особенности течения и, следовательно, ухода.
УХОД ЗА ТЯЖЕЛОБОЛЬНЫМИ ИНФАРКТОМ МИОКАРДА
Тяжелобольному необходим сестринский уход и внимание, так как он в большинстве случаев беспомощен.
Ему нужна постоянная помощь:
- Уход за полостью рта
- Уход за глазами
- Уход за носом
- Уход за волосами
- Подмывание
- Влажное обтирание
- Мытье ног в постели
- Помощь при гипертермии
- Кормление пациента
- Помощь при запорах ( клизмы, газоотводная трубка )
- Уход за кожей
- Уход за стомами
- Катетеризация мочевого пузыря
- Зондовые манипуляции
- Уход при рвоте
- Уход и профилактика пролежней
В практической части мы провели исследование.
Характеристика ЛПУ
При написании практической части использованы статистические материалы отделения неотложной терапии Коми республиканского кардиологического диспансера.
Медицинская статистика
По данным медицинской статистики за 2012 год в РК зарегистрировано 1101 случай острого инфаркта миокарда на 100 т. населения. Летальность от ОИМ по РК на 100 т. населения 12%.
1. Летальность от инфаркта миокарда за 2011г-2012г.
Инфаркт миокарда | 2011 | 2012 |
всего | 573 | 569 |
умерло | 75 | 67 |
летальность % | 12% | 12% |
После тромболизиса | 65 | 78 |
умерло | 10 | 14 |
летальность | 16% | 18% |
2. Распространенность инфаркта миокарда среди лиц старше 40 лет
Возраст | Всего, муж | Всего, жен |
40-49 | 60 | 12 |
50-59 | 90 | 29 |
60-69 | 94 | 55 |
70 и старше | 78 | 106 |
Вывод: из таблицы видно, что среди лиц от 40 лет до 69 с ИБС преобладают мужчины , после 70 лет – отмечается большое количество женского населения. Это, прежде всего, связано с тем, что продолжительность жизни у мужчин меньше чем у женщин.
3. Показатели отделения НК по инфаркту миокарда.
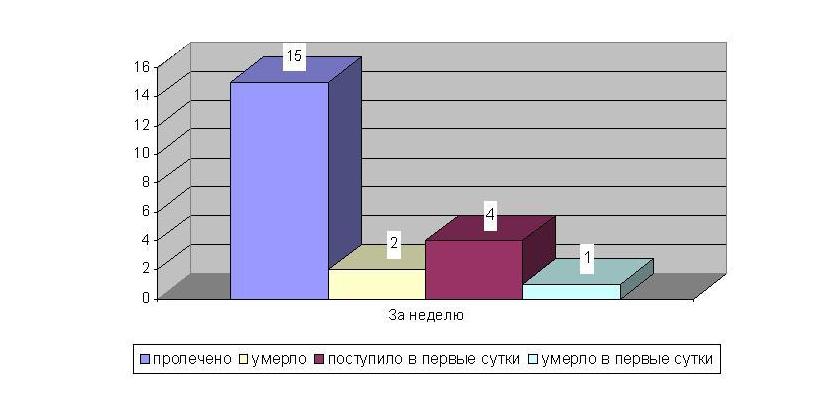
Вывод:таким образом за неделю в отделение неотложной кардиологии 1 поступило 40 пациентов, причем большая часть из них 36 человек в экстренном порядке, процент летальности составил 2человека.
4. Цифровые показатели медицинских процедур и манипуляций, выполняемых медицинской сестрой отделения “Неотложной кардиологии” за 2012 год.
Манипуляции | Всего манипуляций за 2012 год | Медсестрой | % ее участия |
Инъекции п/к | 1800 | 550 | 30,5 |
в/м | 1100 | 270 | 24,5 |
в/в | 425 | 380 | 89 |
в/в капельные инфузии | 270 | 240 | 88,5 |
Забор крови из вены | 1520 | 1364 | 90 |
Измерение АД | 20000 | 120 | 0,6 |
Подсчет пульса | 800 | 95 | 11,5 |
Снятие ЭКГ | 1800 | 25 | 1,5 |
Подача увлажненного кислорода | 80 | 35 | 43,5 |
Постановка компресса | 25 | 15 | 60 |
Постановка катетера | 45 | 45 | 100 |
Промывание цистостомы | 60 | 42 | 70 |
Вывод:из приведенной выше таблицы видно, что в динамике проводится большое количество медицинских манипуляций, таких как: подсчет пульса, измерение АД, снятие ЭКГ за счет основной кардиологической патологии, требующей активного наблюдения и лечения.
В своей работе медсестра руководствуется «Этическим кодексом медицинских сестер России», в основу которого положено развернутое представление о правах пациента.
На всех этапах лечения надо чутко и внимательно относиться к больным, так как добросовестное выполнение своих обязанностей по уходу, человеческое участие помогает им в борьбе с болезнью. Поэтому медицинским работникам очень важно проявлять чуткость, внимание, оказывать моральную поддержку для успешного лечения.
Данные анкетирования
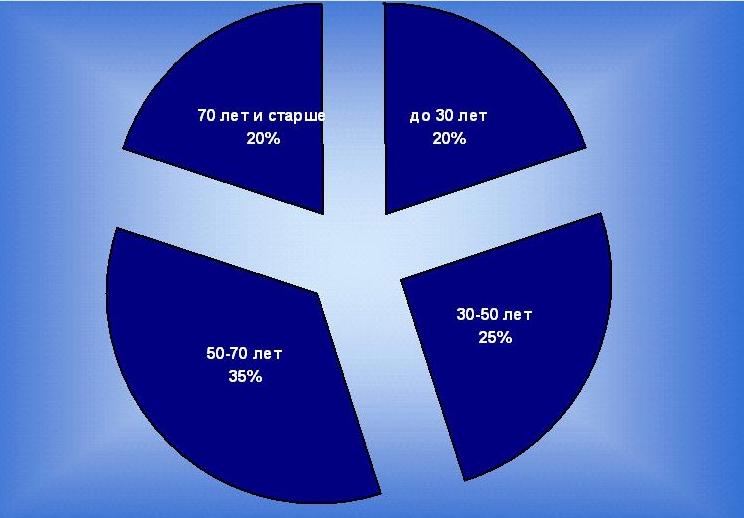
5. Распространенность инфаркта миокарда по возрастам.

Вывод: таким образом самый большой процент заболеваемости инфарктом миокарда выпадает на пациентов в возрасте от 50-70 лет.
6. Распространенность инфаркта миокарда по массе тела.
Вывод: по диаграмме мы видим, что основной процент заболеваемости инфарктом миокарда приходиться на пациентов с избыточной массой тела.
7. Знание пациентов о своем заболевании и с чем оно связано.
Вывод: по данным диаграммы мы видим, что население не достаточно информировано о своем заболевании.
8. Курение пациентов после инфаркта миокарда.
Вывод: диаграмма показывает, что многие пациенты продолжают курить, а это в дальнейшем может привести к повторному инфаркту миокарда.
9 Оценка работы медицинских сестер пациентами.
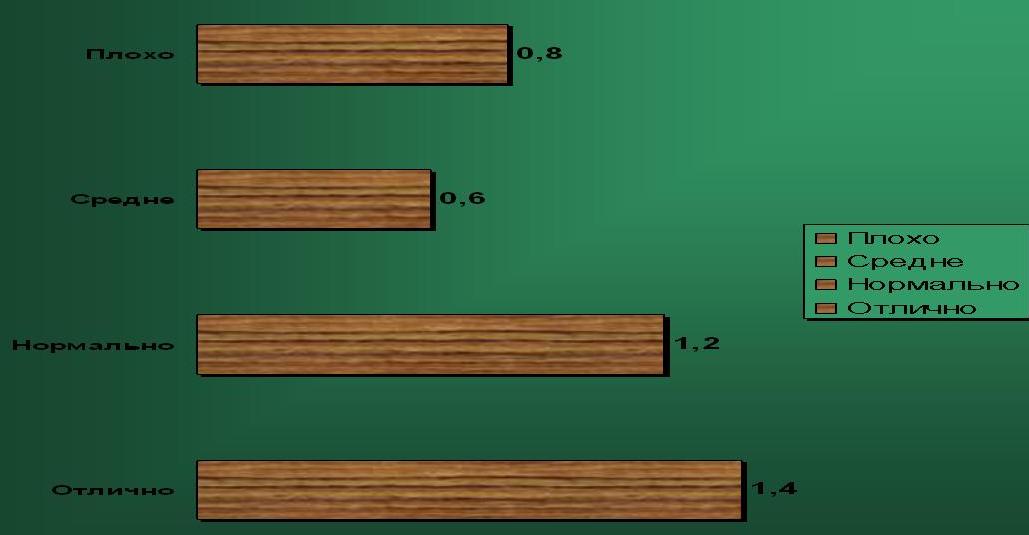
Вывод: по данным диаграммы можно отметить, что большинство пациентов оценивают работу медицинских сестер положительно.
В своей работе я рассмотрела роль медицинских сестер в обеспечении помощи больным с инфарктом миокарда.
Изучив заболевание инфаркт миокарда , меры профилактики и его предупреждения, специальные мероприятия по уходу за пациентами страдающих инфарктом миокарда , можно сделать вывод , что для реализации комплексного подхода к человеку и разработки путей и способов возвращения пациенту здоровья медицинской сестрой, наряду со знанием медико-биологических, социальных дисциплин необходимо и не менее глубокое знание психологи личности и психологии общения, владения новыми технологиями мультимедия для осуществления санитарнопросветительной работы.
Профессия медсестры является творческой. Медицинской сестре необходимо знать и изучать психологию своих пациентов, их отношение к своему заболеванию и методам лечения, особенности и черты характера своих пациентов, их настроение, эмоции и многое другое.
Проанализировав статистику по расспространенности заболевания среди населения РК, проведя анкетирования по выявлению удовлетворенности пациентов в оказание помощи можно выделить следующие меры по предупреждению осложнений после инфаркта, они заключаются в следующем:
1. В широкой профилактической работе среди населения Республики Коми.
2. Пропаганде здорового образа жизни.
3. Улучшении качества и профессионализма работы станционарной службы.
4. Выполнении стандартов оказания первой, неотложной помощи на догоспитальном этапе.
5. Улучшении диагностики инфаркта, качества оказания квалифицированной медицинской помощи на этапе скорой помощи.
6. Дальнейшем широким внедрением, разработке новых технологий лечения инфаркта и развившихся осложнений.
7. Организация профессионального ухода с учетом профилактики возможных осложнений инфаркта миокарда, способствующего возвращению трудоспособности.
Список литературы:
1) Грицюк А. И. и др. « Инфаркт миокарда»/ А. И. Грицюк, Н. А.Гватуа, И. К.Следзевская
2) Долбачян 3.JI. « Инфаркт миокарда и электромеханическая активность сердца»
3) Рябов С. И. « Уход за больными сердечно-сосудистыми заболеваниями»
4) Руководство по кардиологии. Под редакцией академика Е. И. Чазова. В 4 томах. М.: Медицина. 1982.
Приложение 1.
Анкета.
Анкета пациента перенесшего инфаркт миокарда.
1. Какой ваш возраст?
- до 30лет
- 30-50лет
- 50-70лет
- 70 и больше
2. Какова ваша масса тела?
- менее 50кг
- 50-70
- 70-90
- 9
