Алгоритм лечения сердечной недостаточности

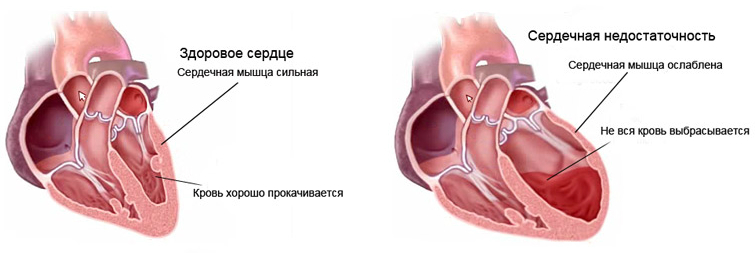
 Сердечная недостаточность – это состояние, при котором сердечная мышца работает недостаточно хорошо, из-за чего кровь задерживается в большом или малом кругах кровообращения, а внутренним органам не хватает кислорода.
Сердечная недостаточность – это состояние, при котором сердечная мышца работает недостаточно хорошо, из-за чего кровь задерживается в большом или малом кругах кровообращения, а внутренним органам не хватает кислорода.
Сердечная недостаточность не является самостоятельной патологией. Она развивается из-за других заболеваний, влияющих на работу сердца.
Чтобы разобраться, как лечится сердечная недостаточность, следует упомянуть, что она делится на два вида:
- Острая сердечная недостаточность (ОСН) – это состояние, при котором резко снижается способность сердечной мышцы к сокращению, что приводит к серьезным нарушениям кровоснабжения и перегрузке самого сердца. Она может возникать как внезапно, без каких-либо предшествующих симптомов, так и развиться на фоне хронической сердечной недостаточности. Лечение должно быть начато незамедлительно, иначе такое состояние может закончиться смертью больного.
- Хроническая сердечная недостаточность (ХСН) развивается постепенно на фоне практически любого заболевания сердечно-сосудистой системы. Сердечная мышца не справляется с нагрузкой и постепенно ослабевает, появляются симптомы застоя крови и кислородного голодания внутренних органов. Лечение в данном случае должно быть направлено не только на устранение этих симптомов, но и на лечение заболевания, которое к ней привело.
Лечение ОСН
 При острой форме лечение сердечной недостаточности в домашних условиях недопустимо. Необходимо экстренное оказание медицинской помощи. Терапия должна быть направлена на улучшение работы миокарда, увеличение его сократительной способности, чтобы как можно быстрее улучшить кровообращение и устранить опасные для жизни симптомы: сильное повышение артериального давления, отек легких и даже кардиогенный шок.
При острой форме лечение сердечной недостаточности в домашних условиях недопустимо. Необходимо экстренное оказание медицинской помощи. Терапия должна быть направлена на улучшение работы миокарда, увеличение его сократительной способности, чтобы как можно быстрее улучшить кровообращение и устранить опасные для жизни симптомы: сильное повышение артериального давления, отек легких и даже кардиогенный шок.
Пациенты с ОСН госпитализируются в специализированное отделение, где им обеспечивается мониторирование артериального давления, частоты сердечных сокращений и дыхания, температуры тела, проводится электрокардиограмма. За редким исключением все лекарственные препараты вводятся внутривенно, поскольку они должны начать действовать как можно скорее.
Тактика лечения ОСН:
- Важной задачей является обеспечение внутренних органов кислородом, чтобы предотвратить развитие осложнений, поэтому пациенту назначается оксигенотерапия. В дыхательной смеси, которую подают пациентам, содержание кислорода несколько увеличено по сравнению с тем, сколько его содержится в обычном воздухе. Это необходимо для лучшего насыщения им крови.
- Если не наблюдается сильное снижение артериального давления, назначаются препараты, расширяющие кровеносные сосуды (вазодилататоры).
- Если ОСН сопровождается снижением сердечного выброса, необходимо внутривенно вводить жидкость для того, чтобы обеспечить наполнение сосудов и поддержать артериальное давление на должном уровне.
- Выводится лишняя жидкость из организма при помощи назначения мочегонных средств.
- Необходимо устранить причину, которая привела к возникновению данного состояния.
- Снимается болевой синдром. При сильных болях оправдано назначение наркотических анальгетиков.
- При необходимости может проводиться катетеризация сердца.
- Назначаются лекарственные средства для предотвращения повторных приступов.
Препараты для лечения ОСН
 Морфин – его назначают обычно на ранних стадиях тяжелой ОСН. Он хорошо снимает болевой синдром, оказывает успокаивающее действие, а также снижает частоту сердечных сокращений и расширяет сосуды.
Морфин – его назначают обычно на ранних стадиях тяжелой ОСН. Он хорошо снимает болевой синдром, оказывает успокаивающее действие, а также снижает частоту сердечных сокращений и расширяет сосуды.
Слишком большие дозы морфина не используются, поскольку он способен вызвать сильное снижение артериального давления, рвоту, а также угнетать дыхание. Наиболее часто осложнения от его применения развиваются у пожилых людей.
- Вазодилататоры (Нитроглицерин, Нитропруссид, Низеритид) – эти средства для лечения острой сердечной недостаточности применяются для того, чтобы уменьшить застой крови, при этом не повышая потребность миокарда в кислороде. Их применяют под язык или внутривенно, контролируя при этом артериальное давление.
- Ингибиторы АПФ – препараты этой группы обычно не назначают на ранних этапах лечения, поскольку их действие на этой стадии не превышает возможных рисков. Более эффективны они после стабилизации состояния пациента для дальнейшего его лечения.
- Инотропные препараты (Норадреналин, Допамин, Добутамин) – используются для того, чтобы улучшить сократимость миокарда. Однако их назначение приводит к тому, что сердцу требуется больше кислорода.
- Мочегонные препараты (Фуросемид, Торасемид) применяются в тех случаях, когда при ОСН в организме скапливается лишняя жидкость. Их применение позволяет вывести лишнюю жидкость, снизить артериальное давление и нагрузку на миокард. При этом следует помнить, что вместе с жидкостью из организма выводится калий и магний, поэтому необходимо контролировать эти показатели в крови, а также при необходимости обеспечивать их дополнительное поступление. Использование небольших доз мочегонных лекарств совместно с другими группами препаратов более эффективно, чем назначение просто больших доз мочегонных. Большинство больных хорошо переносят назначение этих препаратов, однако иногда могут развиваться осложнения, поэтому необходимо контролировать состояние пациента и следить за ответом организма на назначение того или иного препарата.
- Сердечные гликозиды – их назначают при определенных показаниях, поскольку они способны увеличить сердечный выброс, тем самым освобождая камеры сердца от большого количества крови.
- Бета-адреноблокаторы (Пропранолол, Метопролол, Эсмолол) – используются редко, поскольку нарушение сократимости миокарда является противопоказанием для их применения. Тем не менее в определенных случаях их назначение может быть оправдано.
Хирургическое лечение ОСН
В некоторых случаях для лечения острой сердечной недостаточности применяются хирургические методы. Решение об этом принимает врач-кардиолог в зависимости от того, какое заболевание вызвало резкое ухудшение сократительной способности сердца. Обычно операции используются в тех случаях, если медикаментозное лечение недостаточности кровообращения не приносит результатов.
Хирургические методы включают в себя:
- Реваскуляризация миокарда
- Коррекция некоторых дефектов как в самом сердце, так и в клапанах
- Временное поддержание кровообращения при помощи механических средств
- В особенно тяжелых случаях может назначаться трансплантация сердца.
Лечение ХСН
 Хроническая сердечная недостаточность развивается постепенно на фоне какого-либо заболевания сердца и сосудов, поэтому должны лечиться не только симптомы сердечной недостаточности, но и основное заболевание. Важное значение в лечении имеет соблюдение диеты и соответствующего образа жизни.
Хроническая сердечная недостаточность развивается постепенно на фоне какого-либо заболевания сердца и сосудов, поэтому должны лечиться не только симптомы сердечной недостаточности, но и основное заболевание. Важное значение в лечении имеет соблюдение диеты и соответствующего образа жизни.
При ХСН больной должен соблюдать диету. Она должна быть довольно калорийной, но при этом легкоусвояемой, содержать много белка и витаминов. Следует ограничить потребление соли и воды, поскольку они способствуют появлению отеков и повышению артериального давления. Хорошей привычкой для больного ХСН станет регулярное взвешивание, поскольку это позволит вовремя заметить скопившуюся в организме лишнюю жидкость.
Кроме этого, не следует недооценивать физические нагрузки. Гиподинамия плохо сказывается на любом человеке, а при ХСН она тем более опасна. Физическая нагрузка должна подбираться индивидуально, в зависимости от основного заболевания и общего состояния организма. Следует отдать предпочтение ходьбе или легкому бегу, много гулять на свежем воздухе. Пациентам с ХСН не рекомендуется длительное время находиться в жарком влажном климате.
При легком течении болезни и под врачебным контролем возможно лечение сердечной недостаточности и народными средствами, однако при возникновении каких-либо ухудшений состояния здоровья следует немедленно обращаться к врачу для своевременной диагностики и корректировки лечения.
Принципы лекарственной терапии при ХСН
- Необходимо обнаружить основное заболевание, которое привело к постепенному ухудшению сократимости миокарда и развитию сердечной недостаточности. Правильное лечение основного заболевания существенно улучшит прогноз для пациента;
- По возможности необходимо устранить те факторы, которые могут поспособствовать появлению приступа острой сердечной недостаточности;
- Лечение самой сердечной недостаточности: уменьшение застоя крови и увеличение сердечного выброса. Устранение этих двух факторов улучшит кровоснабжение внутренних органов и устранит симптомы недостатка кислорода.
 Для лечения ХСН применяются определенные группы лекарственных средств. Принимать их можно и дома, при неосложненном течении необязательно ложиться в стационар, однако все равно следует обратиться к врачу. Он проведет необходимую диагностику, подберет правильные препараты и расскажет, как лечить сердечную недостаточность в домашних условиях.
Для лечения ХСН применяются определенные группы лекарственных средств. Принимать их можно и дома, при неосложненном течении необязательно ложиться в стационар, однако все равно следует обратиться к врачу. Он проведет необходимую диагностику, подберет правильные препараты и расскажет, как лечить сердечную недостаточность в домашних условиях.
Все лекарственные препараты для лечения ХСН принято делить на три группы:
- Основные средства – эффективность этих препаратов доказана и рекомендована во всех странах мира.
- Дополнительные средства – их назначают по показаниям.
- Вспомогательные средства – их эффективность не является стопроцентно доказанной при ХСН, но в зависимости от определенной ситуации назначение этой группы может быть оправдано.
Рассмотрим подробнее каждую группу.
Основные средства:
- Ингибиторы АПФ (Каптоприл, Эналаприл) – эти препараты должны назначаться всем пациентам с ХСН вне зависимости от стадии, степени выраженности, этиологии, формы и других показателей. Они замедляют течение заболевания, защищают внутренние органы, снижают артериальное давление. При их применении могут возникать такие нежелательные эффекты, как сухой кашель, сильное снижение артериального давления, ухудшение состояния почек. Чтобы избежать этого, необходимо начинать лечение с небольших дозировок, постепенно увеличивая до необходимых цифр, не принимать одновременно ингибиторы АПФ и вазодилататоры, а также перед назначением не принимать большие дозы мочегонных препаратов.
- Антагонисты рецепторов к ангиотензину – чаще всего их назначают, если у пациента наблюдается непереносимость ингибиторов АПФ либо же на них развились побочные действия.
- Бета-адреноблокаторы (Карведилол, Бисопролол, Метопролол) – обычно их назначают в дополнение к ингибиторам АФП. Они снижают частоту сердечных сокращений, обладают антиаритмическим эффектом. Начинают их прием также с минимальных доз, постепенно увеличивая. Одновременно желательно увеличить дозы мочегонных препаратов, так как из-за снижения ЧСС могут ухудшиться симптомы сердечной недостаточности.
- Антагонисты рецепторов к альдостерону – эти препараты обладают небольшим мочегонным действием, задерживают натрий в организме. Назначаются они обычно при выраженных симптомах сердечной недостаточности, а также после перенесенного инфаркта миокарда.
- Диуретики (мочегонные препараты) – применяются при скоплении жидкости в организме. Обычно назначают самый слабый из эффективных препаратов, чтобы избежать развития зависимости у пациента.
- Сердечные гликозиды (Дигоксин) – это препараты растительного происхождения, произведенные из растения наперстянки. В больших дозах являются ядом, однако незаменимы при лечении сердечной недостаточности, вызванной мерцательной аритмией.
Дополнительные средства:
- Статины – их применяют в том случае, если хроническая сердечная недостаточность появилась на фоне ишемической болезни сердца. Препараты этой группы подавляют выработку в печени жиров, которые откладываются на стенках сосудов и вызывают сужение или полную непроходимость их просвета, затрудняя ток крови по этим сосудам;
- Непрямые антикоагулянты – применяются при риске образования тромбов, которые могут закупорить сосуд. Эти препараты нарушают образование в печени факторов, способствующих свертыванию крови.
Вспомогательные средства:
- Нитраты – назначаются в основном при стенокардии для улучшения питания самого сердца и снятия болевого синдрома, поскольку обладают сосудорасширяющим действием и улучшают кровоток;
- Антагонисты кальция – используются также при стенокардии, повышенном давлении, недостаточности клапанов сердца;
- Если есть нарушения сердечного ритма, то могут применяться антиаритмические препараты;
- Дезагреганты – эти препараты назначаются в основном больным после инфаркта миокарда, чтобы не допустить его повтора. Они ухудшают склеивание тромбоцитов между собой, тем самым разжижая кровь и препятствуя образованию тромбов.
Хирургическое лечение ХСН
В некоторых случаях, когда медикаментозная терапия не оказывает должного действия, здоровье пациента ухудшается и возникает угроза для жизни, может назначаться хирургическое лечение. Направлено оно на основное заболевание, вызвавшее сердечную недостаточность.
Методы хирургического лечения:
- Аорто-коронарное и маммарно-коронарное шунтирование – применяется в тех случаях, когда затруднено движение крови по коронарным сосудам вследствие сужения их просвета. Из-за этого миокард не получает достаточного для своей работы количества кислорода. С помощью шунтирования создаются обходные пути, по которым кровь может огибать патологический очаг;
- Коррекция клапанного аппарата сердца;
- Трансплантация сердца от донора;
- Использование искусственных желудочков сердца для создания вспомогательного аппарата кровообращения. Этот метод имеет довольно высокую стоимость и опасен осложнениями: присоединением бактериальной инфекции, образованием тромбов.
Лечение ХСН народными средствами
Лечение сердечной недостаточности народными средствами возможно только под контролем лечащего врача как дополнение к традиционным лекарственным препаратам. Не стоит прописывать себе лечение самостоятельно, по рекомендации соседки или знакомого человека, у которого «похожий диагноз», а также игнорировать прием назначенных врачом лекарств, заменяя их народными средствами.
 Для приготовления народных средств лечения обычно используют следующие травы:
Для приготовления народных средств лечения обычно используют следующие травы:
- Измельченные побеги голубики;
- Цветки ландыша;
- Листья наперстянки;
- Трава зверобоя;
- Семена петрушки;
- Сухой корень женьшеня;
- Цветки боярышника;
- Трава пустырника и многие другие растения.
Следует помнить, что многие из этих растений ядовиты. Неправильное их применение, несоблюдение дозировки может закончиться отравлением. Лечение народными средствами только симптомов сердечной недостаточности, без должной терапии основного заболевания, не принесет ожидаемого результата и может ухудшить состояние больного.
Источник
А.В. МЕЛЕХОВ, ассистент кафедры госпитальной терапии № 2 ГОУ ВПО РГМУ на базе ГКБ № 12
При поступлении пациента в больницу удобно классифицировать его состояние с помощью следующей схемы (Табл.)
Признаки застоя: ортопноэ, хрипы в легких, расширение шейных вен, отеки, асцит.
Признаки низкой перфузии: малый пульс, холодные конечности, загруженность. Исключить гипотензию вследствие приема ИАПФ, гипонатриемию.
Целью лечения декомпенсированного больного является его перемещение в группу А, где гемодинамический профиль пациента в норме, то есть теплый и сухой.
Больные группы В нуждаются прежде всего в снижении давления наполнения левого желудочка путем увеличения количества выделяемой жидкости с помощью диуретиков. После окончания периода форсированного диуреза возможно увеличение доз иАПФ до исходных или попытаться достичь большей дозы.
Пациентов группы С необходимо «разогреть» перед тем как «высушить». Обычно у них снижение сердечного выброса сопровождается повышенным сосудистым сопротивлением. Применение внутривенных вазодилататоров помогает корригировать это. Кроме того, возможно использование прямых стимуляторов сократимости — добутамина, низких доз допамина, милринона. Необходимо соблюдать осторожность, поскольку препараты этой группы повышают риск развития тахиаритмий и ишемии.
У пациентов группы L необходимо провести все диагностические мероприятия, позволяющие достоверно исключить скрытый застой. Если задержка жидкости исключена, то одышка, скорее всего, не связана с ХСН. В тех редких случаях, когда это не так, также необходимы вазодилататоры. Применение внутривенных средств с положительным инотропным эффектом дает лишь временный эффект. Титрация дозы бета-адреноблокатора должна проводиться в амбулаторном порядке, крайне осторожно, под тщательным контролем участкового врача.
Ключевые позиции занимают внутривенные инъекции петлевых диуретиков. В нашей стране это прежде всего фуросемид. Дозу препарата определяют индивидуально по реакции гемодинамики и диуреза на первое введение. Если нет данных о длительности приема фуросемида и его ежедневной дозе, начинают с 10 мг, при недостаточном эффекте дозу удваивают каждые 2 часа. Есть опыт постоянного внутривенного капельного введения фуросемида.
Главное условие успеха — применение петлевых диуретиков на фоне иАПФ и спиронолактона. Поскольку часто декомпенсации ХСН сопутствует артериальная гипотензия, иАПФ назначают в минимальной дозе, постепенно титруя ее до максимально переносимой. В период декомпенсации спиронолактон применяют в больших дозах (100—200 мг/сут), что позволяет добиться потенцирования диуретического эффекта петлевых диуретиков и преодоления рефрактерности к ним. Однако назначение высоких доз спиронолактона также может быть ограничено гипотонией или снижением почечной функции с гиперкалиемией. В таких случаях максимально переносимая доза устанавливается индивидуально.
Обычно бета-адреноблокаторы назначают пациентам, у которых удалось достичь компенсации ХСН, в дополнение к уже отработанным дозам диуретиков и иАПФ. Однако закончившееся недавно исследование CIBIS III показало отсутствие преимуществ у такой стратегии в сравнении с назначением бета-адреноблокатора перед иАПФ. У больных с декомпенсацией ХСН, уже получающих бета-блокаторы, их отмена может оказаться более опасной, чем риск развития побочных эффектов. В этой ситуации лучше рассмотреть временное снижение дозы бета-адреноблокатора.
Среди негликозидных препаратов с положительным инотропным действием на сегодняшний день наиболее безопасным является кальциевый сенситезатор Левосимендан. Его эффективность и безопасность были изучены в исследованиях LIDO, CASINO и RUSSLAN. Левосимендан обладает определенным вазодилатирующим эффектом, что ограничивает его применение у пациентов с САД ниже 85 мм рт.ст. Осторожность, с которой в настоящее время относятся к этому препарату, продиктована результатами исследований REVIVE и SURVIVE.
Возможности лечения декомпенсированных больных новыми препаратами (ваптаны, несеритид) в настоящий момент изучаются, однозначно рекомендованных средств среди них пока нет.
Улучшить отток тканевой жидкости в кровеносное русло помогает введение альбумина или плазмы. Это особенно эффективно у истощенных больных с гипопротеинемией и низким онкотическим давлением. Несколько улучшить фильтрацию может эуфиллин (10 мл 2,4% раствора внутривенно капельно, после чего лазикс). Вводят его при систолическом АД>100 мм?рт.ст., при более низком АД применяют глюкокортикоиды и допамин в так называемой почечной дозе (2—5 мкг/мин).
Одним из эффективных способов лечения рефрактерных отеков является изолированная ультрафильтрация. Противопоказаниями к ее проведению становятся стенозы клапанных отверстий, низкий сердечный выброс и гипотония. К сожалению, эти симптомы присутствуют у большинства пациентов с рефрактерными отеками, что препятствует более широкому использованию этого метода лечения.
Кроме того, нельзя забывать о современных возможностях хирургической помощи таким пациентам — имплантации механических вспомогательных устройств. К сожалению, в нашей стране эти методики используются недостаточно широко.
Источник
