Абортивное течение инфаркта миокарда

Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
Общие сведения
Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
В возрасте 40-60 лет инфаркт миокарда в 3–5 раз чаще наблюдается у мужчин в связи с более ранним (на 10 лет раньше, чем у женщин) развитием атеросклероза. После 55-60 лет заболеваемость среди лиц обоего пола приблизительно одинакова. Показатель летальности при инфаркте миокарда составляет 30—35%. Статистически 15—20% внезапных смертей обусловлены инфарктом миокарда.
Нарушение кровоснабжения миокарда на 15-20 и более минут приводит к развитию необратимых изменений в сердечной мышце и расстройству сердечной деятельности. Острая ишемия вызывает гибель части функциональных мышечных клеток (некроз) и последующее их замещение волокнами соединительной ткани, т. е. формирование постинфарктного рубца.
В клиническом течении инфаркта миокарда выделяют пять периодов:
- 1 период – предынфарктный (продромальный): учащение и усиление приступов стенокардии, может продолжаться несколько часов, суток, недель;
- 2 период – острейший: от развития ишемии до появления некроза миокарда, продолжается от 20 минут до 2 часов;
- 3 период – острый: от образования некроза до миомаляции (ферментативного расплавления некротизированной мышечной ткани), длительность от 2 до 14 суток;
- 4 период – подострый: начальные процессы организации рубца, развитие грануляционной ткани на месте некротической, продолжительность 4-8 недель;
- 5 период – постинфарктный: созревание рубца, адаптация миокарда к новым условиям функционирования.
Инфаркт миокарда
Причины инфаркта миокарда
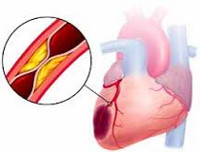
Инфаркт миокарда является острой формой ИБС. В 97—98% случаев основой для развития инфаркта миокарда служит атеросклеротическое поражение венечных артерий, вызывающее сужение их просвета. Нередко к атеросклерозу артерий присоединяется острый тромбоз пораженного участка сосуда, вызывающий полное или частичное прекращение кровоснабжения соответствующей области сердечной мышцы. Тромбообразованию способствует повышенная вязкость крови, наблюдаемая у пациентов с ИБС. В ряде случаев инфаркт миокарда возникает на фоне спазма ветвей венечных артерий.
Развитию инфаркта миокарда способствуют сахарный диабет, гипертоничесая болезнь, ожирение, нервно-психическое напряжение, увлечение алкоголем, курение. Резкое физическое или эмоциональное напряжение на фоне ИБС и стенокардии может спровоцировать развитие инфаркта миокарда. Чаще развивается инфаркт миокарда левого желудочка.
Классификация инфаркта миокарда
В соответствии с размерами очагового поражения сердечной мышцы выделяют инфаркт миокарда:
- крупноочаговый
- мелкоочаговый
На долю мелкоочаговых инфарктов миокарда приходится около 20% клинических случаев, однако нередко мелкие очаги некроза в сердечной мышце могут трансформироваться в крупноочаговый инфаркт миокарда (у 30% пациентов). В отличие от крупноочаговых, при мелкоочаговых инфарктах не возникают аневризма и разрыв сердца, течение последних реже осложняется сердечной недостаточностью, фибрилляцией желудочков, тромбоэмболией.
В зависимости от глубины некротического поражения сердечной мышцы выделяют инфаркт миокарда:
- трансмуральный – с некрозом всей толщи мышечной стенки сердца (чаще крупноочаговый)
- интрамуральный – с некрозом в толще миокарда
- субэндокардиальный – с некрозом миокарда в зоне прилегания к эндокарду
- субэпикардиальный – с некрозом миокарда в зоне прилегания к эпикарду
По изменениям, фиксируемым на ЭКГ, различают:
- «Q-инфаркт» – с формированием патологического зубца Q, иногда желудочкового комплекса QS (чаще крупноочаговый трансмуральный инфаркт миокарда)
- «не Q-инфаркт» – не сопровождается появлением зубца Q, проявляется отрицательными Т-зубцами (чаще мелкоочаговый инфаркт миокарда)
По топографии и в зависимости от поражения определенных ветвей коронарных артерий инфаркт миокарда делится на:
- правожелудочковый
- левожелудочковый: передней, боковой и задней стенок, межжелудочковой перегородки
По кратности возникновения различают инфаркт миокарда:
- первичный
- рецидивирующий (развивается в срок 8 недель после первичного)
- повторный (развивается спустя 8 недель после предыдущего)
По развитию осложнений инфаркт миокарда подразделяется на:
- осложненный
- неосложненный
По наличию и локализации болевого синдрома выделяют формы инфаркта миокарда:
- типичную – с локализацией боли за грудиной или в прекардиальной области
- атипичные – с атипичными болевыми проявлениями:
- периферические: леволопаточная, леворучная, гортанно-глоточная, нижнечелюстная, верхнепозвоночная, гастралгическая (абдоминальная)
- безболевые: коллаптоидная, астматическая, отечная, аритмическая, церебральная
- малосимптомную (стертую)
- комбинированную
В соответствии с периодом и динамикой развития инфаркта миокарда выделяют:
- стадию ишемии (острейший период)
- стадию некроза (острый период)
- стадию организации (подострый период)
- стадию рубцевания (постинфарктный период)
Симптомы инфаркта миокарда
Предынфарктный (продромальный) период
Около 43% пациентов отмечают внезапное развитие инфаркта миокарда, у большей же части больных наблюдается различный по продолжительности период нестабильной прогрессирующей стенокардии.
Острейший период
Типичные случаи инфаркта миокарда характеризуются чрезвычайно интенсивным болевым синдромом с локализацией болей в грудной клетке и иррадиацией в левое плечо, шею, зубы, ухо, ключицу, нижнюю челюсть, межлопаточную зону. Характер болей может быть сжимающим, распирающим, жгучим, давящим, острым («кинжальным»). Чем больше зона поражения миокарда, тем более выражена боль.
Болевой приступ протекает волнообразно (то усиливаясь, то ослабевая), продолжается от 30 минут до нескольких часов, а иногда и суток, не купируется повторным приемом нитроглицерина. Боль сопряжена с резкой слабостью, возбуждением, чувством страха, одышкой.
Возможно атипичное течение острейшего периода инфаркта миокарда.
У пациентов отмечается резкая бледность кожных покровов, липкий холодный пот, акроцианоз, беспокойство. Артериальное давление в период приступа повышено, затем умеренно или резко снижается по сравнению с исходным (систолическое < 80 рт. ст., пульсовое < 30 мм мм рт. ст.), отмечается тахикардия, аритмия.
В этот период может развиться острая левожелудочковая недостаточность (сердечная астма, отек легких).
Острый период
В остром периоде инфаркта миокарда болевой синдром, как правило, исчезает. Сохранение болей бывает вызвано выраженной степенью ишемии околоинфарктной зоны или присоединением перикардита.
В результате процессов некроза, миомаляции и перифокального воспаления развивается лихорадка (от 3-5 до 10 и более дней). Длительность и высота подъема температуры при лихорадке зависят от площади некроза. Артериальная гипотензия и признаки сердечной недостаточности сохраняются и нарастают.
Подострый период
Болевые ощущения отсутствуют, состояние пациента улучшается, нормализуется температура тела. Симптомы острой сердечной недостаточности становятся менее выраженными. Исчезает тахикардия, систолический шум.
Постинфарктный период
В постинфарктном периоде клинические проявления отсутствуют, лабораторные и физикальные данные практически без отклонений.
Атипичные формы инфаркта миокарда
Иногда встречается атипичное течение инфаркта миокарда с локализацией болей в нетипичных местах (в области горла, пальцах левой руки, в зоне левой лопатки или шейно-грудного отдела позвоночника, в эпигастрии, в нижней челюсти) или безболевые формы, ведущими симптомами которых могут быть кашель и тяжелое удушье, коллапс, отеки, аритмии, головокружение и помрачение сознания.
Атипичные формы инфаркта миокарда чаще встречаются у пожилых пациентов с выраженными признаками кардиосклероза, недостаточностью кровообращения, на фоне повторного инфаркта миокарда.
Однако атипично протекает обычно только острейший период, дальнейшее развитие инфаркта миокарда становится типичным.
Стертое течение инфаркта миокарда бывает безболевым и случайно обнаруживается на ЭКГ.
Осложнения
Нередко осложнения возникают уже в первые часы и дни инфаркта миокарда, утяжеляя его течение. У большинства пациентов в первые трое суток наблюдаются различные виды аритмий: экстрасистолия, синусовая или пароксизмальная тахикардия, мерцательная аритмия, полная внутрижелудочковая блокада. Наиболее опасно мерцание желудочков, которое может перейти в фибрилляцию и привести к гибели пациента.
Левожелудочковая сердечная недостаточность характеризуется застойными хрипами, явлениями сердечной астмы, отека легких и нередко развивается в острейший период инфаркта миокарда. Крайне тяжелой степенью левожелудочковой недостаточности является кардиогенный шок, развивающийся при обширном инфаркте и обычно приводящий к летальному исходу. Признаками кардиогенного шока служит падение систолического АД ниже 80 мм рт. ст., нарушение сознания, тахикардия, цианоз, уменьшение диуреза.
Разрыв мышечных волокон в зоне некроза может вызывать тампонаду сердца – кровоизлияние в полость перикарда. У 2-3% пациентов инфаркт миокарда осложняется тромбоэмболиями системы легочной артерии (могут стать причиной инфаркта легких или внезапной смерти) или большого круга кровообращения.
Пациенты с обширным трансмуральным инфарктом миокарда в первые 10 суток могут погибнуть от разрыва желудочка вследствие острого прекращения кровообращения. При обширном инфаркте миокарда может возникать несостоятельность рубцовой ткани, ее выбухание с развитием острой аневризмы сердца. Острая аневризма может трансформироваться в хроническую, приводящую к сердечной недостаточности.
Отложение фибрина на стенках эндокарда приводит к развитию пристеночного тромбоэндокардита, опасного возможностью эмболии сосудов легких, мозга, почек оторвавшимися тромботическими массами. В более позднем периоде может развиться постинфарктный синдром, проявляющийся перикардитом, плевритом, артралгиями, эозинофилией.
Диагностика инфаркта миокарда
Среди диагностических критериев инфаркта миокарда важнейшими являются анамнез заболевания, характерные изменения на ЭКГ, показатели активности ферментов сыворотки крови. Жалобы пациента при инфаркте миокарда зависят от формы (типичной или атипичной) заболевания и обширности поражение сердечной мышца. Инфаркт миокарда следует заподозрить при тяжелом и продолжительном (дольше 30-60 минут) приступе загрудинных болей, нарушении проводимости и ритма сердца, острой сердечной недостаточности.
К характерным изменениям ЭКГ относятся формирование отрицательного зубца Т (при мелкоочаговом субэндокардиальном или интрамуральном инфаркте миокарда), патологического комплекса QRS или зубца Q (при крупноочаговом трансмуральном инфаркте миокарда). При ЭхоКГ выявляется нарушение локально сократимости желудочка, истончение его стенки.
В первые 4-6 часов после болевого приступа в крови определяется повышение миоглобина – белка, осуществляющего транспорт кислорода внутрь клеток.Повышение активности креатинфосфокиназы (КФК) в крови более чем на 50% наблюдается спустя 8—10 ч от развития инфаркта миокарда и снижается до нормы через двое суток. Определение уровня КФК проводят через каждые 6-8 часов. Инфаркт миокарда исключается при трех отрицательных результатах.
Для диагностики инфаркта миокарда на более поздних сроках прибегают к определению фермента лактатдегидрогеназы (ЛДГ), активность которой повышается позже КФК – спустя 1-2 суток после формирования некроза и приходит к нормальным значениям через 7-14 дней. Высокоспецифичным для инфаркта миокарда является повышение изоформ миокардиального сократительного белка тропонина – тропонина-Т и тропонина-1, увеличивающихся также при нестабильной стенокардии. В крови определяется увеличение СОЭ, лейкоцитов, активности аспартатаминотрансферазы (АсАт) и аланинаминотрансферазы (АлАт).
Коронарная ангиография (коронарография) позволяет установить тромботическую окклюзию коронарной артерии и снижение желудочковой сократимости, а также оценить возможности проведения аортокоронарного шунтирования или ангиопластики – операций, способствующих восстановлению кровотока в сердце.
Лечение инфаркта миокарда
При инфаркте миокарда показана экстренная госпитализация в кардиологическую реанимацию. В остром периоде пациенту предписывается постельный режим и психический покой, дробное, ограниченное по объему и калорийности питание. В подостром периоде больной переводится из реанимации в отделение кардиологии, где продолжается лечение инфаркта миокарда и осуществляется постепенное расширение режима.
Купирование болевого синдрома проводится сочетанием наркотических анальгетиков (фентанила) с нейролептиками (дроперидолом), внутривенным введением нитроглицерина.
Терапия при инфаркте миокарда направлена на предупреждение и устранение аритмий, сердечной недостаточности, кардиогенного шока. Назначают антиаритмические средства (лидокаин), ß-адреноблокаторы (атенолол), тромболитики (гепарин, ацетилсалициловая к-та), антогонисты Са (верапамил), магнезию, нитраты, спазмолитики и т. д.
В первые 24 часа после развития инфаркта миокарда можно произвести восстановление перфузии путем тромболизиса или экстренной баллонной коронарной ангиопластики.
Прогноз при инфаркте миокарда
Инфаркт миокарда является тяжелым, сопряженным с опасными осложнениями заболеванием. Большая часть летальных исходов развивается в первые сутки после инфаркта миокарда. Насосная способность сердца связана с локализацией и объемом зоны инфаркта. При повреждении более 50% миокарда, как правило, сердце функционировать не может, что вызывает кардиогенный шок и гибель пациента. Даже при менее обширном повреждении сердце не всегда справляется нагрузками, в результате чего развивается сердечная недостаточность.
По истечении острого периода прогноз на выздоровление хороший. Неблагоприятные перспективы у пациентов с осложненным течением инфаркта миокарда.
Профилактика инфаркта миокарда
Необходимыми условиями профилактики инфаркта миокарда являются ведение здорового и активного образа жизни, отказ от алкоголя и курения, сбалансированное питание, исключение физического и нервного перенапряжения, контроль АД и уровня холестерина крови.
Источник
Инфаркт миокарда и его стадии

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Инфаркт миокарда является необратимой гибелью (некрозом) клеток сердечной мышцы, которая развивается из-за острого нарушения коронарного кровоснабжения. Чаще всего причиной этого становится тромбоз одной из артерий, кровоснабжающих сердечную мышцу.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Выделяют отдельные последовательные стадии инфаркта миокарда, каждая из которых характеризуется определенными клиническими проявлениями и требует соответствующего медицинского подхода и лечения.
Стадии развития инфаркта

В клиническом течении типичного инфаркта принято выделять 5 этапов:
- Продромальный (предынфарктный).
- Острейший.
- Острый.
- Подострый.
- Постинфарктный.
Рассмотрим подробнее продолжительность каждой стадии и ее основные характеристики.
Продромальный период
Продолжительность этой стадии инфаркта миокарда составляет от нескольких минут до двух месяцев.
Клиническим признаком этого этапа является прогрессирующая стенокардия с увеличением количества болевых приступов. Болевые ощущения интенсивные, а сами приступы с каждым разом становятся более длительными.
У большей половины пациентов в этот период можно заметить преходящие изменения на ЭКГ и признаки нестабильности миокарда.
Острейший период
У большинства пациентов эта стадия развивается внезапно, в течение нескольких часов. На ЭКГ пациента появляются признаки некроза миокарда.
В этом периоде выделяют различные клинические варианты дальнейшего протекания инфаркта миокарда:
- ангинозный (болевой) вариант. Наступает в 90% случаев. Характеризуется выраженной постоянной жгучей болью в области грудины. Болевые ощущения распространяются в левую руку, лопатку, область шеи, ключицы и нижней челюсти. Это состояние длится в течение получаса и сопровождается резким чувством страха и возбуждения. Не купируется приемом нитроглицерина;
- астматический вариант болезни. Признаки схожи с типичной картиной бронхиальной астмы и сопровождаются усугубляющейся одышкой и затруднением дыхания. Этот вариант чаще встречается у пациентов с тяжелой гипертонической болезнью и при повторных эпизодах инфаркта миокарда;
- абдоминальный вариант. Развивается при расположении некроза в нижних отделах сердечной мышцы. Болевые ощущения возникают в области живота и могут сопровождаться рвотой, тошнотой и диареей. Этот вариант особенно сложен в диагностике, поскольку клиническая картина больше напоминает отравление или другую патологию пищеварительного тракта;
- аритмический вариант. Сопровождается преходящими нарушениями сердечного ритма, блокадами, может протекать с предобморочными состояниями и потерей сознания;
- церебральный вариант болезни. Начинается с признаков нарушения кровоснабжения головного мозга: головная боль, головокружение, расстройство речи, походки, эпилептические припадки и др.
В редких случаях пациент с инфарктом миокарда не предъявляет жалоб и переносит это состояние, даже не подозревая о нарушениях в работе сердца. Признаки такого инфаркта можно после обнаружить на ЭКГ. Такая редкая форма инфаркта встречается у пациентов с сахарным диабетом в анамнезе.
Острый период

Эта стадия длится около 10-12 дней. За это время четко определяются границы некроза сердечной мышцы и начинает формироваться рубец.
Клинически в эту стадию может наблюдаться:
- подъем температуры тела;
- увеличение СОЭ и количества лейкоцитов;
- повышение активности «сердечных» ферментов (креатинфосфокиназы, аспартатаминотрансферазы, тропонина, кардиоспецифичного белка миоглобина);
- типичные изменения ЭКГ (положительная динамика сегмента ST, зубца T и патологический зубец Q).
Подострый период
Эта стадия продолжается до 2 месяцев и завершается формированием соединительнотканного рубца. Состояние пациента практически нормализуется, исчезают или сглаживаются симптомы сердечной недостаточности. У некоторых пациентов по завершении этой стадии могут развиваться перикардит, плеврит, пневмония, лихорадка, боли в суставах и крапивница (синдром Дресслера).
Постинфарктный период
Длится до полугода. В это время сердце приспосабливается к новым условиям работы и происходит консолидация рубца. Поскольку уменьшается количество сокращающихся сердечных клеток, у пациента могут наблюдаться симптомы стенокардии, хронической сердечной недостаточности. Нередко в этот период развивается повторный инфаркт миокарда. На ЭКГ появляются признаки до конца сформировавшегося рубца.
Диагностические критерии
Ключевыми диагностическими параметрами болезни являются:
- типичная клиническая картина (в случаях ангинозного варианта);
- изменения на ЭКГ. Позволяют поставить достоверный диагноз большей части пациентов. Основными признаками инфаркта считаются: появление патологического зубца Q или комплекса QS, смещение сегмента ST и некоторые другие;
- динамика активности ферментов в анализе крови. Изменения ферментов четко соотносятся с конкретными показателями и временем, которое прошло от предполагаемого начала заболевания.
Разновидности и классификация инфаркта
Помимо выделения определенных стадий развития инфаркт классифицируют:
- по объему поражения на мелко- и крупноочаговый;
- по характеру течения: повторный, затяжной, рецидивирующий и моноцикличный;
- по местоположению очага поражения: верхушечный, левого и правого желудочка, инфаркт перегородки и другие;
- по анатомии: трансмуральный, интрамуральный, субэпикардиальный и др.
Осложнения и последствия заболевания

Осложнения инфаркта определяют степень тяжести болезни, осложняют ее течение и нередко становятся причиной летального исхода. Различают осложнения раннего и позднего периода.
Ранние осложнения появляются в несколько первых дней или часов после начала инфаркта. К таким осложнениям относятся:
- кардиогенные шок;
- острая сердечная недостаточность;
- нарушение ритма и проводимости;
- разрыв сердца;
- аневризма сердца;
- тромбоэмболия.
Самое частое ранее осложнение – это изменения сердечного ритма и развитие экстрасистол, блокад и аритмий. Такие процессы существенно усугубляют течение болезни, что в конечном итоге может привести к остановке сердца.
Разрыв сердца развивается очень редко и появляется при тотальном поражении сердечной мышцы. При внешних разрывах болезнь заканчивается летальным исходом у любого пациента.
В позднем периоде может наблюдаться поражение плевры, легких и перикарда. Нередко встречается тугоподвижность и болезненность сустава левого плеча.
У ряда пациентов появляются психические расстройства, особенно у людей пожилого возраста. Они становятся раздражительными, развивается мнительность, истерия и депрессивное состояние.
Подходы к терапии
Лечение болезни проводится по нескольким фронтам:
- устранение боли. Дома в первую очередь принимают нитроглицерин, а в условиях стационара снимают боль нейролептиками и наркотическими анальгетиками;
- ограничение зоны поражения. Для этого необходимо восстановить коронарный кровоток и обеспечить сердце достаточным количеством крови. Используют тромболитические средства, бета-адреноблокаторы и вазодилататоры;
- улучшают кровоток в зоне сужения коронарной артерии;
- лечение сопутствующих симптомов и осложнений;
- психологическое и физическое восстановление пациента.
Инфаркт миокарда – грозная патология, исход которой зависит от своевременной диагностики и проведенной терапии. Следует знать, как распознать болезнь на ранних стадиях и предупредить ее начало путем профилактических мероприятий.
Инфаркт миокарда
Механизмы и процессы, действующие при инфаркте
Особенности сердечной мышцы
Сердечная мышца в организме является уникальной. Имея поперечную исчерченность, как и вся произвольная скелетная мускулатура, миокард не зависит от воли человека. Другая его особенность – способность к автоматизму.
Сердце постоянно приспосабливается к изменениям ситуации, например, увеличивает силу и частоту сокращений при возрастании физической нагрузки или эмоциональных переживаниях, чтобы обеспечивать кровью и кислородом увеличенные потребности органов.
Постоянная работа сердца обеспечивается высоким уровнем обмена веществ и потреблением энергии и кислорода. Такой уровень нагрузок требует обильного и бесперебойного кровоснабжения.
Что происходит в сердце при ишемии?
При многих заболеваниях и патологических состояниях, ведущих к сужению или полному перекрытию коронарного сосуда, подача крови к какому-либо участку сердечной мышцы может полностью прекратиться (величина участка зависит от уровня перекрытия сосуда).
Вначале изменения в зоне ишемии носят обратимый характер, поскольку в сердце имеются некоторые внутренние резервы (запасы высокоэнергетических молекул – АТФ, глюкозы и др.). Это позволяет ткани ишемизированной области в течение короткого периода сохранять жизнеспособность.
Однако работа сердца в аномальных условиях приводит к быстрому накоплению токсических обменных продуктов и истощению энергетических запасов. Примерно через двадцать минут изменения принимают необратимый характер – развивается инфаркт миокарда.
Кому грозит инфаркт?
При некоторых состояниях вероятность инфаркта миокарда является повышенной. К ним относятся:
- гипертоническая болезнь;
- сахарный диабет;
- недостаточная двигательная активность;
- повышенная масса тела, ожирение;
- курение, злоупотребление алкоголем и другие интоксикации;
- кардиомиопатия (патологическое увеличение объема и массы миокарда, которую коронарные сосуды не могут нормально обеспечивать кровью);
- погрешности диеты (обилие продуктов, богатых животными жирами и холестерином, повышают риск инфаркта);
- мужской пол (этот фактор имеет значение примерно до 60 лет, потом вероятность возникновения инфаркта у мужчин и женщин выравнивается);
- старческий возраст (инфаркт миокарда у пожилых возникает намного чаще, хотя в последние десятилетия он наблюдается и у молодых лиц);
- повышенные психологические нагрузки.
О причинах инфаркта можно почитать в этой статье.
Классификация заболевания
Существует несколько критериев, в зависимости от которых осуществляется классификация инфаркта миокарда. Основные варианты классификации следующие:
Топографически выделяют инфаркт:
- правого желудочка;
- левого желудочка (боковой, передней или задней стенки, межжелудочковой перегородки).
По глубине поражения:
- субэндокардиальный (некротический очаг прилежит к внутренней оболочке сердца);
- субэпикардиальный (прилежит к внешней сердечной оболочке);
- трансмуральный (сквозной некроз сердечной мышцы);
- интрамуральный (очаг располагается в толще миокарда).
По размеру некротического очага:
- крупноочаговый;
- мелкоочаговый.
По кратности развития:
- первичный;
- рецидивирующий (возникший до двух месяцев после первичного инфаркта);
- повторный (возникает спустя два и более месяца после первичного).
По наличию осложнений:
- неосложненный;
- осложненный.
По локализации болевого синдрома:
- типичная форма (с загрудинной локализацией боли);
- атипичные формы инфаркта миокарда (все остальные формы – абдоминальная, церебральная, астматическая, безболевая, аритмическая).
Симптоматика инфаркта миокарда
Инфаркт протекает стадийно, симптомы зависят от периода и формы процесса. Основные периоды инфаркта миокарда следующие:
Предынфарктный период
Данный период выделяется не всегда, возникает в виде приступа стенокардии. У значительной части больных инфаркт миокарда возникает внезапно, без предвестников.
Острейший период
Интенсивность боли очень высока, ее характеризуют как сжимающую, давящую, «кинжальную». Она может отдавать в левые конечности, нижнюю челюсть, шею, сопровождаться возбуждением, беспокойством, страхом смерти. Характерно изменение цвета кожных покровов (покраснение или побледнение), потливость.
Атипичные формы инфаркта миокарда:
- Абдоминальная. Симптомы имитируют хирургическое заболевание брюшной полости – появляются боли в животе, его вздутие, тошнота, слюнотечение.
- Астматическая. Характерна одышка, нарушение выдоха, акроцианоз (посинение губ, кромок ушных раковин, ногтей).
- Церебральная. На первое место выходят мозговые нарушения – головокружение, спутанность сознания, головная боль.
- Аритмическая. Возникают приступы учащения сердечных сокращений, внеочередные сокращения (экстрасистолы).
- Отечная форма. Развиваются периферические отеки мягких тканей.
Острый период
Болевой синдром исчезает или значительно уменьшается (это связано с полной гибелью нервных окончаний в зоне некроза). Если боль сохраняется, это происходит за счет малокровия прилежащей к очагу зоны живого миокарда или вовлечения в процесс сердечной сумки (перикарда).
Возможен подъем температуры, появление и усиление признаков гипотонии.
Подострый период
Полное исчезновение болевого синдрома, нормализация температуры. Уменьшаются симптомы сердечной недостаточности.
Постинфарктный период
Клинические проявления болезни практически исчезают. Сохраняются характерные изменения на ЭКГ (они остаются пожизненно после перенесенного инфаркта миокарда).
Осложнения инфаркта
Течение инфаркта может сопровождаться осложнениями, основные из которых следующие:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Аритмии (мерцательная аритмия, пароксизмальная тахикардия). Данное осложнение может быть связано с повреждением некротическим процессом проводящей системы сердца. Возникновение мерцания и фибрилляции является очень опасным видом аритмии, могущим стать причиной летального исхода.
- Кардиогенный шок возникает при обширном поражении миокарда левого желудочка, протекает очень тяжело и часто приводит к смерти пациента.
- Тромбозы легочной артерии и артерий внутренних органов могут приводить к пневмониям, инсультам, некрозам кишечника. Тромбоз крупной ветви легочной артерии способен вызвать омертвение участка легкого и летальный исход.
- Разрыв стенки желудочка с поступлением крови в полость перикарда и развитием тампонады сердца (осложнение нередко является смертельным).
- Аневризма сердца является выбуханием зоны рубца, может служить причиной сердечной недостаточности. Это осложнение часто связано с нарушением постельного режима в период после инфаркта миокарда.
- Постинфарктные расстройства (синдром) – общее название группы осложнений, возникающих в постинфарктный период (перикардит, суставные боли, воспаление плевры).
При развитии осложнений инфаркта прогноз в плане жизни и выздоровления всегда очень серьезный. По статистике общая смертность составляет около трети случаев.
Диагностика инфаркта
Диагноз инфаркта миокарда ставится на основании жалоб (длительный болевой приступ, не купирующийся приемом нитроглицерина), данных инструментального и лабораторного исследования.
На ЭКГ при наличии инфаркта выявляются типичные изменения (отрицательный зубец T, появление патологического комплекса QRS и аномального зубца Q).
В крови определяются ферменты, в норме находящиеся в кардиомиоцитах (клетках, образующих миокард). При их гибели и разрушении ферменты поступают в кровь, где могут быть определены. К ним относится креатинфосфокиназа (КФК), лактатдегидрогеназа (ЛДГ). Кроме того, увеличивается активность АлТ, АсТ, СОЭ.
Ангиография коронарных сосудов (рентгенологическое исследование сосудов сердца после введения в кровоток контрастного вещества) определяет уровень и степень перекрытия питающего миокард сосуда. Кроме постановки диагноза, метод может быть использован для контроля оперативного лечения.
Лечение инфаркта
При подозрении на инфаркт миокарда больной должен быть немедленно доставлен в отделение кардиореанимации для проведения интенсивной терапии. В качестве первой помощи до прибытия врача необходимо обеспечить прием нитроглицерина и аспирина, обезболивающих средств (баралгина, анальгина).
В стационаре проводятся следующие лечебные мероприятия:
- Введение тромболитических средств (стрептокиназа, ретеплаза), которые способны растворить свежий тромб в коронарном сосуде и восстановить кровоток в миокарде. Данные препараты эффективны только при самом раннем применении.
- Снятие болевого синдрома (применяются наркотические анальгетики).
- Введение нитратов внутривенно для расширения коронарных сосудов.
- Антиаритмическая терапия.
- Средства, предотвращающие тромбообразование (гепарин, аспирин, варфарин).
- Хирургические методики восстановления коронарного кровотока – баллонная ангиопластика, аортокоронарное стентирование и шунтирование (установка в сосуд трубчатой распорки или наложение обходного кровотока).
Подробнее про лечение написано здесь.
Реабилитация
В первые дни после инфаркта миокарда необходим строгий постельный режим до укрепления рубца, затем показаны дозированные физические нагрузки. Жизнь после инфаркта миокарда сопряжена с постоянным приемом препаратов, расширяющих кровеносные сосуды и снижающих свертываемость крови, а также соблюдением адекватного соотношения труда и отдыха, обеспечением полноценного сна.
Инвалидность после инфаркта миокарда связана с резким снижением переносимости нагрузок, ее группа зависит от тяжести конкретного случая, наличия осложнений и др. Более подробно про восстановлении после инфаркта можно почитать здесь.
Профилактика
Профилактикой инфаркта является устранение вредных привычек, нормализация массы тела, рациональное питание, активный образ жизни, создание комфортной психологической обстановки.
Еще статьи про инфаркт
Источник
